
HƯỚNG DẪN PHÒNG NGỪA NHIỄM KHUẨN VẾT MỔ
(Ban hành kèm theo Quyết định số: 3671/QĐ-BYT ngày 27 tháng 9 năm 2012 của Bộ Y tế)
DANH MỤC TỪ VIẾT TẮT
| Tên viết tắt | Tên đầy đủ |
| KSDP | Kháng sinh dự phòng |
| KSNK | Kiểm soát nhiễm khuẩn |
| NKVM | Nhiễm khuẩn vết mổ |
| NVYT | Nhân viên y tế |
| PT | Phẫu thuật |
GIẢI THÍCH TỪ NGỮ
| Buồng phẫu thuật | Là buồng thuộc khu phẫu thuật và là nơi tiến hành phẫu thuật. |
| Khu phẫu thuật | Là khu vực riêng gồm các buồng phẫu thuật, hành lang nối liền các buồng phẫu thuật và các khu vực có liên quan khác như buồng vệ sinh tay ngoại khoa, buồng chuẩn bị người bệnh trước phẫu thuật. |
| Kháng sinh dự phòng | Là kháng sinh được sử dụng ngay trước và trong phẫu thuật nhằm phòng ngừa NKVM. |
| Nhân viên ngoại khoa | Là bất kỳ nhân viên y tế nào thực hiện các thao tác chăm sóc, điều trị cho người bệnh trước, trong và sau phẫu thuật. |
| Thành viên kíp phẫu thuật | Là những NVYT có mặt trong buồng phẫu thuật trong thời gian diễn ra cuộc phẫu thuật gồm nhân viên trực tiếp và gián tiếp tham gia phẫu thuật. NVYT trực tiếp tham gia phẫu thuật là những nhân viên có tiếp xúc trực tiếp với trường phẫu thuật vô khuẩn hoặc trang thiết bị, dụng cụ vô khuẩn. Số lượng thành viên kíp phẫu thuật cho 1 cuộc phẫu thuật là tổng số lượt NVYT vào buồng phẫu thuật trong thời gian diễn ra cuộc phẫu thuật. |
| Thời gian phẫu thuật | Là thời gian từ khi bắt đầu rạch da tới khi kết thúc đóng vết mổ. |
| Vệ sinh tay ngoại khoa | Gồm rửa tay bằng dung dịch khử khuẩn hoặc chà tay bằng dung dịch vệ sinh tay chứa cồn từ bàn tay tới khuỷu tay, được kíp phẫu thuật thực hiện trước mọi phẫu thuật nhằm loại bỏ phổ vi khuẩn vãng lai và định cư trên tay. |
1. Mở đầu
1.1. Khái niệm nhiễm khuẩn vết mổ
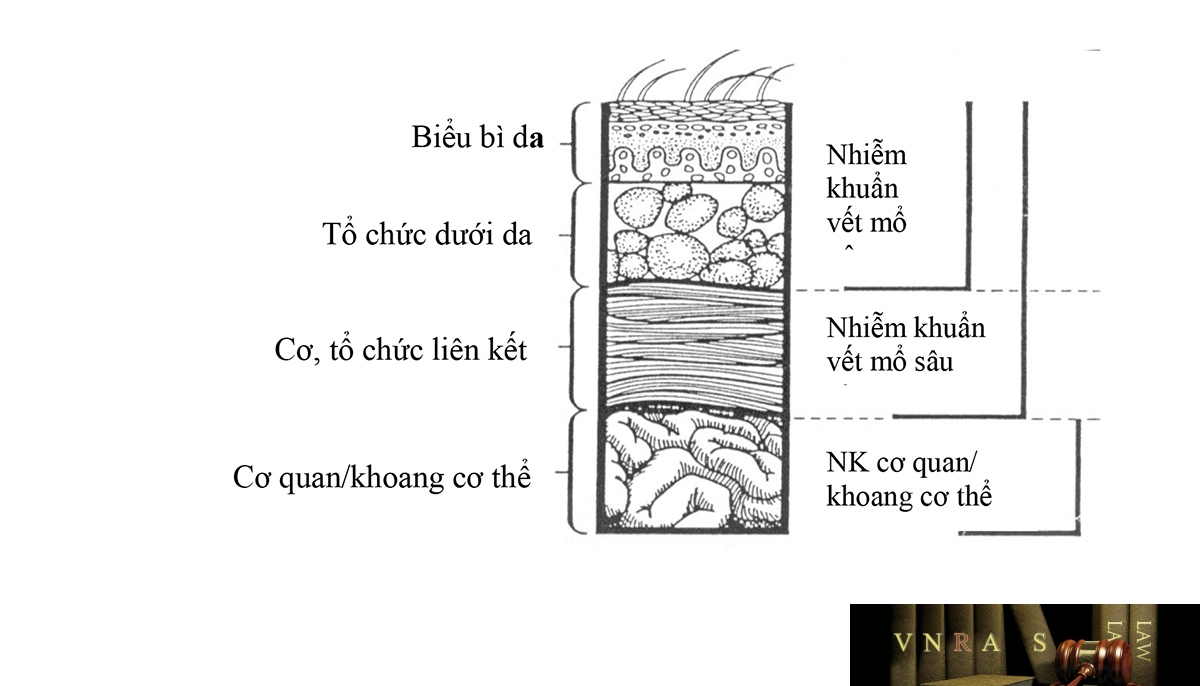
Nhiễm khuẩn vết mổ (NKVM) là những nhiễm khuẩn tại vị trí phẫu thuật trong thời gian từ khi mổ cho đến 30 ngày sau mổ với phẫu thuật không có cấy ghép và cho tới một năm sau mổ với phẫu thuật có cấy ghép bộ phận giả (phẫu thuật implant). NKVM được chia thành 3 loại: (1) NKVM nông gồm các nhiễm khuẩn ở lớp da hoặc tổ chức dưới da tại vị trí rạch da; (2) NKVM sâu gồm các nhiễm khuẩn tại lớp cân và/hoặc cơ tại vị trí rạch da. NKVM sâu cũng có thể bắt nguồn từ NKVM nông để đi sâu bên trong tới lớp cân cơ; (3) Nhiễm khuẩn cơ quan/khoang cơ thể (Hình 1).
1.2. Tình hình mắc và hậu quả nhiễm khuẩn vết mổ
Nhiễm khuẩn vết mổ là hậu quả không mong muốn thường gặp nhất và là nguyên nhân quan trọng gây tử vong ở người bệnh được phẫu thuật trên toàn thế giới. Tại Hoa Kỳ, NKVM đứng hàng thứ 2 sau nhiễm khuẩn tiết niệu bệnh viện. Tỷ lệ người bệnh được phẫu thuật mắc NKVM thay đổi từ 2% – 15% tùy theo loại phẫu thuật. Hàng năm, số người bệnh mắc NKVM ước tính khoảng 2 triệu người. Ở một số bệnh viện khu vực châu Á như Ấn Độ, Thái Lan cũng như tại một số nước châu Phi, NKVM gặp ở 8,8% – 24% người bệnh sau phẫu thuật.
Tại Việt Nam, NKVM xảy ra ở 5% – 10% trong số khoảng 2 triệu người bệnh được phẫu thuật hàng năm. NKVM là loại nhiễm khuẩn thường gặp nhất, với số lượng lớn nhất trong các loại nhiễm khuẩn bệnh viện. Khoảng trên 90% NKVM thuộc loại nông và sâu.
Nhiễm khuẩn vết mổ để lại hậu quả nặng nề cho người bệnh do kéo dài thời gian nằm viện, tăng tỷ lệ tử vong và tăng chi phí điều trị. Tại Hoa Kỳ, số ngày nằm viện gia tăng trung bình do NKVM là 7,4 ngày, chi phí phát sinh do NKVM hàng năm khoảng 130 triệu USD. NKVM chiếm 89% nguyên nhân tử vong ở người bệnh mắc NKVM sâu. Với một số loại phẫu thuật đặc biệt như phẫu thuật cấy ghép, NKVM có chi phí cao nhất so với các biến chứng ngoại khoa nguy hiểm khác và làm tăng thời gian nằm viện trung bình hơn 30 ngày.
Một vài nghiên cứu ở Việt Nam cho thấy NKVM làm tăng gấp 2 lần thời gian nằm viện và chi phí điều trị trực tiếp.
1.3. Hiệu quả của các biện pháp phòng ngừa nhiễm khuẩn vết mổ
Kiểm soát tốt NKVM làm giảm rõ rệt tỷ lệ nhiễm khuẩn bệnh viện chung của toàn bệnh viện, qua đó cải thiện chất lượng khám chữa bệnh ở một bệnh viện. Các biện pháp đã được xác định có hiệu quả cao trong phòng ngừa NKVM gồm:
(1) Tắm bằng xà phòng có chất khử khuẩn cho người bệnh trước phẫu thuật;
(2) Loại bỏ lông và chuẩn bị vùng rạch da đúng quy định;
(3) Khử khuẩn tay ngoại khoa và thường quy bằng dung dịch vệ sinh tay chứa cồn;
(4) Áp dụng đúng liệu pháp kháng sinh dự phòng (KSDP);
(5) Tuân thủ chặt chẽ quy trình vô khuẩn trong buồng phẫu thuật và khi chăm sóc vết mổ, v.v.
(6) Kiểm soát đường huyết, ủ ấm người bệnh trong phẫu thuật.
(7) Duy trì tốt các điều kiện vô khuẩn khu phẫu thuật như dụng cụ, đồ vải dùng trong phẫu thuật được tiệt khuẩn đúng quy trình, nước vô khuẩn cho vệ sinh tay ngoại khoa và không khí sạch trong buồng phẫu thuật.
Triển khai đồng bộ và nghiêm ngặt các biện pháp phòng ngừa được nêu ở trên có thể làm giảm 40% – 60% NKVM, giảm tỷ lệ tử vong sau phẫu thuật, rút ngắn thời gian nằm viện, đồng thời hạn chế sự xuất hiện các chủng vi khuẩn đa kháng kháng sinh.
Ngoài ra, giám sát là một biện pháp quan trọng trong phòng ngừa NKVM. Thường xuyên giám sát thực hành vô khuẩn ngoại khoa ở nhân viên y tế (NVYT), giám sát phát hiện NKVM ở người bệnh được phẫu thuật và thông báo kịp thời kết quả giám sát cho từng phẫu thuật viên, cho lãnh đạo từng đơn vị ngoại khoa và cho lãnh đạo bệnh viện góp phần làm giảm đáng kể NKVM ở người bệnh được phẫu thuật.
1.4. Phạm vi áp dụng hướng dẫn
Bản hướng dẫn này thống nhất quy trình phòng ngừa NKVM nhằm làm giảm tỷ lệ mắc NKVM, góp phần cải thiện chất lượng và hiệu quả điều trị người bệnh được phẫu thuật.
Mọi cơ sở khám bệnh, chữa bệnh có phẫu thuật, thành viên kíp phẫu thuật, nhân viên ngoại khoa, người bệnh được phẫu thuật, người nhà của người bệnh được phẫu thuật, khách đến thăm và mọi NVYT khác thực hiện các hoạt động y tế, kỹ thuật trong khu vực ngoại khoa cần tuân thủ nghiêm ngặt các quy định và quy trình trong hướng dẫn này.
2. Sinh bệnh học và yếu tố nguy cơ
2.1. Tác nhân gây bệnh
Vi khuẩn là tác nhân chính gây NKVM, tiếp theo là nấm. Rất ít bằng chứng cho thấy virus và ký sinh trùng là tác nhân gây NKVM. Các vi khuẩn chính gây NKVM thay đổi tùy theo từng cơ sở khám chữa bệnh và tùy theo vị trí phẫu thuật. Loài vi khuẩn thường gặp ở một số phẫu thuật được trình bày ở Bảng 1.
Các vi khuẩn gây NKVM có xu hướng kháng kháng sinh ngày càng tăng và là vấn đề nổi cộm hiện nay, đặc biệt là các chủng vi khuẩn đa kháng thuốc như: S. aureus kháng methicillin, vi khuẩn gram (-) sinh β-lactamases rộng phổ. Tại các cơ sở khám chữa bệnh có tỷ lệ người bệnh sử dụng kháng sinh cao thường có tỷ lệ vi khuẩn gram (-) đa kháng thuốc cao như: E. coli, Pseudomonas sp, A. baumannii. Ngoài ra, việc sử dụng rộng rãi các kháng sinh phổ rộng tạo thuận lợi cho sự xuất hiện các chủng nấm gây NKVM.
Bảng 1: Các chủng vi khuẩn gây NKVM thường gặp ở một số phẫu thuật.
|
Loại phẫu thuật |
Vi khuẩn thường gặp |
| Ghép bộ phận giả
Phẫu thuật tim, thần kinh |
– S. aureus, S. epidermidis |
| Mắt | – S. aureus, S. epidermids, Streptococcus, Bacillus |
| Chỉnh hình | – S. aureus; S. epidermids |
| Phổi
Mạch máu Cắt ruột thừa Đường mật Đại trực tràng Dạ dày tá tràng |
– Bacillus anaerobes, Bacillus, B. enterococci
|
| Đầu mặt cổ | – S. aureus, Streptococci, Anaerobes
– E. coli, Enterococci
|
| Sản phụ khoa | – Streptococci, Anaerobes |
| Tiết niệu | – E. coli, Klebsiella sp.; Pseudomonas spp. |
| Mở bụng thăm dò
Vết thương thấu bụng |
– B. fragilis và các vi khuẩn kỵ khí. |
2.2. Nguồn tác nhân gây bệnh và cơ chế lây truyền
Có 2 nguồn tác nhân gây NKVM gồm:
– Vi sinh vật trên người bệnh (nội sinh): Là nguồn tác nhân chính gây NKVM, gồm các vi sinh vật thường trú có ngay trên cơ thể người bệnh. Các vi sinh vật này thường cư trú ở tế bào biểu bì da, niêm mạc hoặc trong các khoang/tạng rỗng của cơ thể như: khoang miệng, đường tiêu hóa, đường tiết niệu – sinh dục, v.v. Một số ít trường hợp vi sinh vật bắt nguồn từ các ổ nhiễm khuẩn ở xa vết mổ theo đường máu hoặc bạch mạch xâm nhập vào vết mổ và gây NKVM. Các tác nhân gây bệnh nội sinh nhiều khi có nguồn gốc từ môi trường bệnh viện và có tính kháng thuốc cao.
– Vi sinh vật ngoài môi trường (ngoại sinh): Là các vi sinh vật ở ngoài môi trường xâm nhập vào vết mổ trong thời gian phẫu thuật hoặc khi chăm sóc vết mổ. Các tác nhân gây bệnh ngoại sinh thường bắt nguồn từ:
+ Môi trường khu phẫu thuật: Bề mặt phương tiện, thiết bị, không khí buồng phẫu thuật, nước và phương tiện vệ sinh tay ngoại khoa, v.v.
+ Dụng cụ, vật liệu cầm máu, đồ vải phẫu thuật bị ô nhiễm.
+ Nhân viên kíp phẫu thuật: Từ bàn tay, trên da, từ đường hô hấp…
+ Vi sinh vật cũng có thể xâm nhập vào vết mổ khi chăm sóc vết mổ không tuân thủ đúng nguyên tắc vô khuẩn. Tuy nhiên, vi sinh vật xâm nhập vào vết mổ theo đường này thường gây NKVM nông, ít gây hậu quả nghiêm trọng.
Các vi sinh vật gây bệnh xâm nhập vào vết mổ chủ yếu trong thời gian phẫu thuật theo cơ chế trực tiếp, tại chỗ. Hầu hết các tác nhân gây NKVM là các vi sinh vật định cư trên da vùng rạch da, ở các mô/tổ chức vùng phẫu thuật hoặc từ môi trường bên ngoài xâm nhập vào vết mổ qua các tiếp xúc trực tiếp và gián tiếp, đặc biệt là các tiếp xúc qua bàn tay kíp phẫu thuật.
2.3. Các yếu tố nguy cơ gây nhiễm khuẩn vết mổ
Có 4 nhóm yếu tố nguy cơ gây NKVM gồm: người bệnh, môi trường, phẫu thuật và tác nhân gây bệnh.
Yếu tố người bệnh:
Những yếu tố người bệnh dưới đây làm tăng nguy cơ mắc NKVM:
– Người bệnh phẫu thuật đang mắc nhiễm khuẩn tại vùng phẫu thuật hoặc tại vị trí khác ở xa vị trí rạch da như ở phổi, ở tai mũi họng, đường tiết niệu hay trên da.
– Người bệnh đa chấn thương, vết thương giập nát.
– Người bệnh tiểu đường: Do lượng đường cao trong máu tạo thuận lợi để vi khuẩn phát triển khi xâm nhập vào vết mổ.
– Người nghiện thuốc lá: Làm tăng nguy cơ NKVM do co mạch và thiểu dưỡng tại chỗ.
– Người bệnh bị suy giảm miễn dịch, người bệnh đang sử dụng các thuốc ức chế miễn dịch.
– Người bệnh béo phì hoặc suy dinh dưỡng.
– Người bệnh nằm lâu trong bệnh viện trước mổ làm tăng lượng vi sinh vật định cư trên người bệnh.
– Tình trạng người bệnh trước phẫu thuật càng nặng thì nguy cơ NKVM càng cao. Theo phân loại của Hội Gây mê Hoa Kỳ (Bảng 2), người bệnh phẫu thuật có điểm ASA (American Society of Anesthegiologists) 4 điểm và 5 điểm có tỷ lệ NKVM cao nhất.
Yếu tố môi trường
Những yếu tố môi trường dưới đây làm tăng nguy cơ mắc NKVM:
– Vệ sinh tay ngoại khoa không đủ thời gian hoặc không đúng kỹ thuật, không dùng hoá chất khử khuẩn, đặc biệt là không dùng chế phẩm vệ sinh tay chứa cồn.
– Chuẩn bị người bệnh trước mổ không tốt: Người bệnh không được tắm hoặc không được tắm bằng xà phòng khử khuẩn, vệ sinh khử khuẩn vùng rạch da không đúng quy trình, cạo lông không đúng chỉ định, thời điểm và kỹ thuật.
– Thiết kế buồng phẫu thuật không bảo đảm nguyên tắc kiểm soát nhiễm khuẩn.
– Điều kiện khu phẫu thuật không đảm bảo vô khuẩn: Không khí, nước cho vệ sinh tay ngoại khoa, bề mặt thiết bị, bề mặt môi trường buồng phẫu thuật bị ô nhiễm hoặc không được kiểm soát chất lượng định kỳ.
– Dụng cụ y tế: Không đảm bảo vô khuẩn do chất lượng tiệt khuẩn, khử khuẩn hoặc lưu giữ, sử dụng dụng cụ không đúng nguyên tắc vô khuẩn.
– Nhân viên tham gia phẫu thuật không tuân thủ nguyên tắc vô khuẩn trong buồng phẫu thuật làm tăng lượng vi sinh vật ô nhiễm: Ra vào buồng phẫu thuật không đúng quy định, không mang hoặc mang phương tiện che chắn cá nhân không đúng quy định, không vệ sinh tay/không thay găng sau mỗi khi tay đụng chạm vào bề mặt môi trường, v.v.
Yếu tố phẫu thuật
– Thời gian phẫu thuật: Thời gian phẫu thuật càng dài thì nguy cơ NKVM càng cao.
– Loại phẫu thuật: Phẫu thuật cấp cứu, phẫu thuật nhiễm và bẩn có nguy cơ NKVM cao hơn các loại phẫu thuật khác (Bảng 3).
– Thao tác phẫu thuật: Phẫu thuật làm tổn thương, bầm giập nhiều mô tổ chức, mất máu nhiều, vi phạm nguyên tắc vô khuẩn trong phẫu thuật làm tăng nguy cơ mắc NKVM.
Một số nghiên cứu ở Việt Nam cho thấy các yếu tố nguy cơ gây NKVM liên quan tới phẫu thuật gồm: Phẫu thuật sạch – nhiễm, phẫu thuật nhiễm và phẫu thuật bẩn, các phẫu thuật kéo dài > 2 giờ, các phẫu thuật ruột non, đại tràng.
Yếu tố vi sinh vật
Mức độ ô nhiễm, độc lực và tính kháng kháng sinh của vi khuẩn càng cao xảy ra ở người bệnh được phẫu thuật có sức đề kháng càng yếu thì nguy cơ mắc NKVM càng lớn. Sử dụng rộng rãi các kháng sinh phổ rộng ở người bệnh phẫu thuật là yếu tố quan trọng làm tăng tình trạng vi khuẩn kháng thuốc, qua đó làm tăng nguy cơ mắc NKVM.
3. Các biện pháp phòng ngừa
3.1. Nguyên tắc chung
Các cơ sở khám bệnh, chữa bệnh khi tiếp nhận và điều trị người bệnh ngoại khoa cần đảm bảo các nguyên tắc phòng ngừa NKVM sau:
– Mọi NVYT, người bệnh và người nhà của người bệnh phải tuân thủ quy định, quy trình phòng ngừa NKVM trước, trong và sau phẫu thuật.
– Sử dụng KSDP phù hợp với tác nhân gây bệnh, đúng liều lượng, thời điểm và đường dùng.
– Thường xuyên và định kỳ giám sát phát hiện NKVM ở người bệnh phẫu thuật, giám sát tuân thủ thực hành phòng ngừa NKVM ở NVYT và thông tin kịp thời các kết quả giám sát cho các đối tượng liên quan.
– Luôn có sẵn các điều kiện, phương tiện, thiết bị, vật tư tiêu hao và hóa chất thiết yếu cho thực hành vô khuẩn trong chăm sóc và điều trị người bệnh ngoại khoa.
3.2. Các biện pháp phòng ngừa
3.2.1. Chuẩn bị người bệnh trước phẫu thuật
– Xét nghiệm định lượng glucose máu trước mọi phẫu thuật. Duy trì lượng glucose máu ở ngưỡng sinh lý (6 mmol/L trong suốt thời gian phẫu thuật cho tới 48 giờ sau phẫu thuật).
– Xét nghiệm định lượng albumin huyết thanh cho mọi người bệnh được mổ phiên. Những người bệnh mổ phiên suy dinh dưỡng nặng cần xem xét trì hoãn phẫu thuật và cần bồi dưỡng nâng cao thể trạng trước phẫu thuật.
– Phát hiện và điều trị mọi ổ nhiễm khuẩn ở ngoài vị trí phẫu thuật hoặc ổ nhiễm khuẩn tại vị trí phẫu thuật trước mổ đối với các phẫu thuật có chuẩn bị.
– Rút ngắn thời gian nằm viện trước mổ đối với các phẫu thuật có chuẩn bị.
– Người bệnh mổ phiên phải được tắm bằng dung dịch xà phòng khử khuẩn chứa iodine hoặc chlorhexidine vào tối trước ngày phẫu thuật và/hoặc vào sáng ngày phẫu thuật. Người bệnh có thể tắm khô theo cách lau khử khuẩn toàn bộ vùng da của cơ thể, đặc biệt là da vùng phẫu thuật bằng khăn tẩm dung dịch chlorhexidine 2% từ 1-2 lần/ngày trong suốt thời gian nằm viện trước phẫu thuật.
– Không loại bỏ lông trước phẫu thuật trừ người bệnh phẫu thuật sọ não hoặc người bệnh có lông tại vị trí rạch da gây ảnh hưởng tới các thao tác trong quá trình phẫu thuật. Với những người bệnh có chỉ định loại bỏ lông, cần loại bỏ lông tại khu phẫu thuật, do NVYT thực hiện trong vòng 1 giờ trước phẫu thuật. Sử dụng kéo cắt hoặc máy cạo râu để loại bỏ lông, không sử dụng dao cạo.
3.2.2. Sử dụng kháng sinh dự phòng trong phẫu thuật
– Sử dụng KSDP với các phẫu thuật sạch và sạch – nhiễm. KSDP cần dùng liều ngắn ngày ngay trước phẫu thuật nhằm diệt các vi khuẩn xâm nhập vào vết mổ trong thời gian phẫu thuật.
– Để đạt hiệu quả phòng ngừa cao, sử dụng KSDP cần tuân theo 4 nguyên tắc sau:
- Lựa chọn loại kháng sinh nhạy cảm với các tác nhân gây NKVM thường gặp nhất tại bệnh viện và đối với loại phẫu thuật được thực hiện.
- Tiêm KSDP trong vòng 30 phút trước rạch da. Không tiêm kháng sinh sớm hơn 1 giờ trước khi rạch da. Nếu là mổ đẻ, liều KSDP cần được tiêm ngay sau khi kẹp dây rốn. Đối với người bệnh đang điều trị kháng sinh, vào ngày phẫu thuật cần điều chỉnh thời điểm đưa kháng sinh vào cơ thể sao cho gần cuộc mổ nhất có thể.
- Duy trì nồng độ diệt khuẩn trong huyết thanh và ở mô/tổ chức trong suốt cuộc mổ cho đến vài giờ sau khi kết thúc cuộc mổ. Với hầu hết các phẫu thuật chỉ nên sử dụng 1 liều KSDP. Có thể cân nhắc tiêm thêm 1 liều KSDP trong các trường hợp: (1) Phẫu thuật kéo dài > 4 giờ; (2) Phẫu thuật mất máu nhiều; (3) Phẫu thuật ở người bệnh béo phì. Với phẫu thuật đại, trực tràng ngoài mũi tiêm tĩnh mạch trên, người bệnh cần được rửa ruột và uống kháng sinh không hấp thụ qua đường ruột (nhóm metronidazol) vào ngày trước phẫu thuật và ngày phẫu thuật.
- Không dùng KSDP kéo dài quá 24 giờ sau phẫu thuật. Riêng với phẫu thuật mổ tim hở có thể dùng KSDP tới 48 giờ sau phẫu thuật.
3.2.3. Các biện pháp phòng ngừa trong phẫu thuật
– Cửa buồng phẫu thuật phải luôn đóng kín trong suốt thời gian phẫu thuật trừ khi phải vận chuyển thiết bị, dụng cụ hoặc khi ra vào buồng phẫu thuật.
– Hạn chế số lượt NVYT vào khu vực vô khuẩn của khu phẫu thuật và buồng phẫu thuật. Những người không có nhiệm vụ không được vào khu vực này.
– Mọi NVYT khi vào khu vực vô khuẩn của khu phẫu thuật phải mang đầy đủ, đúng quy trình các phương tiện phòng hộ trong phẫu thuật: (1) Quần áo dành riêng cho khu phẫu thuật; (2) Mũ chùm kín tóc sử dụng một lần; (3) Khẩu trang y tế che kín mũi miệng; (4) Dép dành riêng cho khu phẫu thuật. Ngoài mang các phương tiện che chắn trên phải: (1) Vệ sinh tay ngoại khoa (Phụ lục 2); (2) Mặc áo phẫu thuật (dài tay, bằng vải sợi bông đã được hấp tiệt khuẩn hoặc bằng áo giấy vô khuẩn sử dụng 1 lần); (3) Mang găng tay vô khuẩn. Kíp phẫu thuật cần thực hiện các biện pháp phòng ngừa chuẩn khi phẫu thuật.
– Các thành viên trực tiếp tham gia phẫu thuật phải vệ sinh tay bằng dung dịch khử khuẩn. Tùy theo điều kiện của từng bệnh viện, có thể chọn một trong hai phương pháp:
o Sát khuẩn tay bằng dung dịch khử khuẩn chứa Chlohexidine 4%, hoặc
o Sát khuẩn tay bằng dung dịch có chứa cồn dùng cho phẫu thuật dung dịch đạt hiệu quả vi sinh chuẩn dùng cho chế phẩm vệ sinh tay phẫu thuật theo chuẩn STM hoặc EN).
– Các thành viên không trực tiếp tham gia phẫu thuật phải vệ sinh tay bằng dung dịch vệ sinh tay chứa cồn theo quy trình vệ sinh tay thường quy trước khi vào khu vực vô khuẩn của khu phẫu thuật. Chỉ mang găng khi thực hiện các thủ thuật trên người bệnh. Sau khi thực hiện thủ thuật xong phải tháo găng ngay. Cần vệ sinh tay bằng cồn trước khi mang găng và sau khi tháo bỏ găng, sau khi đụng chạm vào bất kỳ bề mặt nào trong buồng phẫu thuật.
– Mọi người khi đã vào buồng phẫu thuật cần hạn chế đi lại hoặc ra ngoài buồng phẫu thuật và hạn chế tiếp xúc tay với bề mặt môi trường trong buồng phẫu thuật. Trường hợp bắt buộc phải ra ngoài khu phẫu thuật (ra khu hành chính, khu hồi tỉnh) phải cởi bỏ mũ, khẩu trang, dép/ủng, quần áo dành riêng cho khu vực vô khuẩn của khu phẫu thuật và loại bỏ vào đúng nơi quy định, sau đó rửa tay hoặc khử khuẩn tay bằng cồn.
– Chuẩn bị da vùng phẫu thuật: Cần được tiến hành theo 2 bước gồm:
+ Làm sạch da vùng phẫu thuật bằng xà phòng khử khuẩn và che phủ bằng săng vô khuẩn. Bước này cần được thực hiện ở buồng chuẩn bị người bệnh phẫu thuật, do điều dưỡng khoa Phẫu thuật – gây mê hồi sức thực hiện;
+ Sát khuẩn vùng dự kiến rạch da bằng dung dịch chlorhexidine 2%, dung dịch chlorhexidine 0.5% pha trong cồn 70% hoặc dung dịch cồn iodine/iodophors. Để tránh tác dụng triệt tiêu do hoạt chất tích điện trái dấu, nên sử dụng cùng một hoạt chất trong toàn bộ quá trình, ví dụ: Nếu tắm bằng Chlorhexidine, thì cũng làm sạch da và sát khuẩn da bằng Chlorhexidine. Thực hiện sát khuẩn vùng rạch da theo đường thẳng từ trên xuống dưới, từ nơi dự kiến rạch da ra hai bên hoặc theo vòng tròn từ trong ra ngoài. Vùng sát khuẩn da phải đủ rộng để có thể mở rộng vết mổ, tạo vết mổ mới hoặc đặt các ống dẫn lưu khi cần. Với những phẫu thuật có chuẩn bị, sau khi sát khuẩn vùng rạch da, có thể băng vùng rạch da bằng băng vô khuẩn (off-side) không hoặc chứa chất khử khuẩn (iodine hoặc chlorhexidine) nhằm hạn chế ô nhiễm vết mổ khi phẫu thuật. Cần sát khuẩn vùng dự kiến rạch da ngay trong buồng phẫu thuật trước khi rạch da, do kíp phẫu thuật thực hiện.
– Kỹ thuật mổ: Khi phẫu thuật cần thao tác nhẹ nhàng, duy trì cầm máu tốt, tránh làm đụng giập, thiểu dưỡng mô/tổ chức. Cần loại bỏ hết tổ chức chết, chất ngoại lai và các khoang chết trước khi đóng vết mổ. Áp dụng đóng vết mổ kỳ đầu muộn hoặc đóng kỳ hai ở phẫu thuật bị ô nhiễm nặng. Có thể sử dụng chỉ khâu phẫu thuật kháng khuẩn để đóng da. Nếu phải dẫn lưu, cần sử dụng hệ thống dẫn lưu kín, không đặt ống dẫn lưu qua vết mổ. Trước khi đóng vết mổ phải kiểm tra và đếm kiểm dụng cụ, gạc đã sử dụng để bảo đảm không bị sót.
3.2.4. Chăm sóc vết mổ sau phẫu thuật
– Băng vết mổ bằng gạc vô khuẩn liên tục từ 24-48 giờ sau mổ. Chỉ thay băng khi băng thấm máu/dịch, băng bị nhiễm bẩn hoặc khi mở kiểm tra vết mổ.
– Thay băng theo đúng quy trình vô khuẩn (Phụ lục 3).
– Hướng dẫn người bệnh, người nhà của người bệnh cách theo dõi phát hiện và thông báo ngay cho NVYT khi vết mổ có các dấu hiệu/triệu chứng bất thường.
– Chăm sóc chân ống dẫn lưu đúng quy trình kỹ thuật và cần rút dẫn lưu sớm nhất có thể.
3.2.5. Giám sát phát hiện nhiễm khuẩn vết mổ
– Tổ chức giám sát phát hiện NKVM ở người bệnh được phẫu thuật. Tùy điều kiện nguồn lực của từng bệnh viện, có thể giám sát một loại phẫu thuật sạch, sạch – nhiễm hoặc mọi loại phẫu thuật.
– Sử dụng phương pháp giám sát chủ động, tiến cứu, trực tiếp (xem vết mổ mỗi khi thay băng kết hợp xem hồ sơ bệnh án).
– Sử dụng định nghĩa của Trung tâm phòng ngừa bệnh (CDC) Hoa Kỳ cho giám sát NKVM (Phụ lục 1).
– Trước phẫu thuật, kíp gây mê cần phân loại và ghi vào bệnh án tình trạng người bệnh trước mổ theo thang điểm ASA của Hội gây mê Hoa Kỳ, 1992 (Bảng 2)
Bảng 2: Thang điểm ASA đánh giá tình trạng người bệnh trước phẫu thuật.
|
Điểm ASA |
Tiêu chuẩn phân loại |
|
1 điểm |
Người bệnh khoẻ mạnh, không có bệnh toàn thân |
|
2 điểm |
Người bệnh khoẻ mạnh, có bệnh toàn thân nhẹ |
|
3 điểm |
Người bệnh có bệnh toàn thân nặng nhưng vẫn hoạt động bình thường |
|
4 điểm |
Người bệnh có bệnh toàn thân nặng, đe dọa tính mạng |
|
5 điểm |
Người bệnh trong tình trạng bệnh nặng, có nguy cơ tử vong cao cho dù được phẫu thuật |
– Ngay sau cuộc mổ, một thành viên kíp phẫu thuật phải ghi vào bệnh án thời gian phẫu thuật và loại vết mổ (Bảng 3).
Bảng 3: Phân loại vết mổ và nguy cơ nhiễm khuẩn vết mổ
|
Loại vết mổ |
Định nghĩa |
Nguy cơ NKVM (%) |
|
Sạch |
Là những phẫu thuật không có nhiễm khuẩn, không mở vào đường hô hấp, tiêu hóa, sinh dục và tiết niệu. Các vết thương sạch được đóng kín kỳ đầu hoặc được dẫn lưu kín. Các phẫu thuật sau chấn thương kín. |
1-5 |
|
Sạch nhiễm |
Là các phẫu thuật mở vào đường hô hấp, tiêu hoá, sinh dục và tiết niệu trong điều kiện có kiểm soát và không bị ô nhiễm bất thường. Trong trường hợp đặc biệt, các phẫu thuật đường mật, ruột thừa, âm đạo và hầu họng được xếp vào loại vết mổ sạch nhiễm nếu không thấy có bằng chứng nhiễm khuẩn/ không phạm phải lỗi vô khuẩn trong khi mổ. |
5-10 |
|
Nhiễm |
Các vết thương hở, chấn thương có kèm vết thương mới hoặc những phẫu thuật để xảy ra lỗi vô khuẩn lớn hoặc phẫu thuật để thoát lượng lớn dịch từ đường tiêu hoá. Những phẫu thuật mở vào đường sinh dục tiết niệu, đường mật có nhiễm khuẩn, phẫu thuật tại những vị trí có nhiễm khuẩn cấp tính nhưng chưa hóa mủ. |
10-15 |
|
Bẩn |
Các chấn thương cũ kèm theo mô chết, dị vật hoặc ô nhiễm phân. Các phẫu thuật có nhiễm khuẩn rõ hoặc có mủ. |
>25 |
– Sử dụng phiếu giám sát NKVM thống nhất trong các đợt giám sát.
– Nhóm giám sát cần tính tỷ lệ NKVM theo từng loại phẫu thuật và theo các biến số xác định các yếu tố nguy cơ gây NKVM để báo cáo Hội đồng kiểm soát nhiễm khuẩn (KSNK) và lãnh đạo bệnh viện. Kết quả giám sát sau khi được lãnh đạo bệnh viện phê duyệt cần được thông báo cho các phẫu thuật viên, các thành viên liên quan và mạng lưới KSNK. Không thông báo tỷ lệ NKVM của mỗi phẫu thuật viên.
– Khoa/Tổ KSNK có trách nhiệm phối hợp với các khoa, phòng liên quan xây dựng kế hoạch can thiệp, trình lãnh đạo bệnh viện phê duyệt và tổ chức triển khai cải thiện những điểm tồn tại thu được từ hoạt động giám sát.
3.2.6. Kiểm tra giám sát tuân thủ quy trình vô khuẩn ở nhân viên y tế
– Định kỳ hàng quý tổ chức 1 đợt giám sát tuân thủ quy định/quy trình phòng ngừa NKVM của nhân viên ngoại khoa (Phụ lục 4).
– Kết quả giám sát sau khi được giám đốc bệnh viện phê duyệt cần được thông báo cho các phẫu thuật viên, các thành viên liên quan và mạng lưới KSNK.
– Khoa KSNK cần đề xuất kế hoạch trình phê duyệt và tổ chức triển khai cải thiện những điểm tồn tại thu được từ hoạt động giám sát.
3.2.7. Bảo đảm các điều kiện, thiết bị, phương tiện và hóa chất thiết yếu cho phòng ngừa nhiễm khuẩn vết mổ
– Thiết kế khu phẫu thuật phải theo quy định của Bộ Y tế (Tiêu chuẩn thiết kế Khoa phẫu thuật – Bệnh viện đa khoa: 52TCN – CTYT 38, 2005). Để bảo đảm yêu cầu vô khuẩn cho cuộc mổ, khu phẫu thuật cần đảm bảo một số yêu cầu tối thiểu sau:
- Được bố trí xa nguồn ô nhiễm như khoa Truyền nhiễm, nhà xác, khu vệ sinh…
- Có cửa và lối đi một chiều liên kết giữa 3 khu vực: khu vực vô khuẩn gồm các buồng phẫu thuật, nơi vệ sinh tay ngoại khoa và vùng kề cận; khu vực sạch gồm nơi chuẩn bị người bệnh và kíp phẫu thuật, khu hành chính, buồng hậu phẫu và khu vực bẩn gồm khu vệ sinh, nơi thu gom đồ vải bẩn, chất thải và xử lý dụng cụ.
- Có buồng phẫu thuật vô khuẩn và hữu khuẩn riêng biệt.
- Tường và nền nhà khu phẫu thuật phải nhẵn và không thấm nước.
- Có buồng tắm và buồng thay quần áo cho kíp phẫu thuật.
– Thông khí buồng phẫu thuật:
- Diện tích buồng phẫu thuật: Diện tích tối thiểu là 37m2. Đối với buồng phẫu thuật tim, chỉnh hình, thần kinh: tối thiểu 58m2.
- Buồng phẫu thuật tôt phất là được duy trì ở áp lực dương đối với vùng kế cận và hành lang (bố trí thổi khí từ trên trần nhà và hút ra cách sàn nhà 75mm).
- Duy trì tối thiểu 15 luồng khí thay đổi mỗi giờ, ba trong số những luồng không khí đó phải là không khí sạch. Lọc tất cả không khí tươi và quay vòng lại bằng hệ thống lọc thích hợp. Đưa không khí vào buồng phẫu thuật từ trần nhà và hút ra dưới sàn. Hệ thống thông khí hay máy lạnh cần phải có hai lưới lọc với hiệu quả của lưới lọc thứ nhất là 30% và lưới lọc thứ hai 2 là 90% để bảo đảm tiêu chuẩn vi khuẩn cho không khí buồng phẫu thuật (Bảng 4).
Bảng 4: Tiêu chuẩn vi khuẩn cho không khí buồng phẫu thuật
| Tiêu chuẩn VK cho buồng phẫu thuật thường:
Phòng mổ trống <35 / m3 (bcpm-3), phòng đang mổ <180 bcpm-3 |
| Tiêu chuẩn VK cho buồng phẫu thuật siêu sạch:
Khí lưu chuyển: 0.3 ms-1 (phòng kín), 0.2 (phòng hở) VK ở vị trí cách 1 mét từ sàn nhà tại buồng phẫu thuật trống: < 1 bcpm-3 VK ở vị trí ngang bàn mổ trong khi đang mổ: < 10 bcpm-3 Nếu hệ thống buồng phẫu thuật không hoàn toàn kín, VK ở mỗi góc phòng < 20 bcpm-3 |
(bcp: bacterria carrying particles: per m3 air-room)
– Nhiệt độ và độ ẩm trong buồng phẫu thuật: Bảo đảm nhiệt độ từ 22 – 25oC và độ ẩm từ 50%-60%.
– Sắp xếp và khử khuẩn bề mặt môi trường buồng phẫu thuật: Chỉ để những dụng cụ thật cần thiết trong buồng phẫu thuật và sắp xếp gọn gàng. Làm sạch và lau khử khuẩn sàn nhà, bàn mổ sau mỗi ca phẫu thuật và cuối mỗi ngày bằng dung dịch khử khuẩn bề mặt theo nồng độ khuyến cáo của nhà sản xuất. Loại bỏ và lau khử khuẩn vết/đám máu ngay mỗi khi phát sinh theo đúng quy trình.
– Cần luôn có sẵn phương tiện phòng hộ cá nhân tại cửa vào khu vực vô khuẩn của khu phẫu thuật gồm: (1) Quần áo cộc dành riêng cho khu phẫu thuật; 2) Mũ giấy sử dụng một lần; (3) Khẩu trang y tế sử dụng một lần; (4) Dép dành riêng cho khu phẫu thuật hoặc ủng giấy sử dụng một lần.
– Trang bị đầy đủ phương tiện cho vệ sinh tay ngoại khoa và thường quy, gồm:
- Có bồn, nước và dung dịch vệ sinh tay ngoại khoa đạt chuẩn. Bồn rửa tay phải đủ rộng. Nước và dung dịch xà phòng, dung dịch cồn khử khuẩn tay cần được cấp tự động hoặc bằng đạp chân. Có bàn chải đánh tay và khăn lau tay vô khuẩn. Nước cho vệ sinh tay ngoại khoa phải vô khuẩn (được lọc qua màng siêu lọc, được khử khuẩn bằng tia cực tím hoặc được đun sôi để nguội). Có quy trình vệ sinh tay ngoại khoa treo hoặc dán ở trước bồn rửa tay.
- Luôn có sẵn cồn khử khuẩn tay được bố trí thuận lợi trong buồng phẫu thuật, ở cửa trước khi vào khu vực vô khuẩn và nơi chăm sóc người bệnh hậu phẫu.
– Tiệt khuẩn dụng cụ, vật liệu cầm máu và đồ vải phẫu thuật: Cần bảo đảm một số nguyên tắc sau:
- Tiệt khuẩn tập trung, theo bộ cho mỗi ca phẫu thuật tại khoa Trung tâm tiệt khuẩn.
- Tuân thủ đúng quy trình tiệt khuẩn. Ưu tiên phương pháp tiệt khuẩn bằng nhiệt ướt đối với các dụng cụ phẫu thuật chịu nhiệt (hấp ướt bằng nồi hấp ở nhiệt độ tối thiểu là 1210C theo thời gian quy định tuỳ loại thiết bị. Đối với dụng cụ phẫu thuật nội soi phải được tiệt khuẩn ở nhiệt độ thấp hoặc ngâm tiệt khuẩn bằng hóa chất theo đúng quy trình của nhà sản xuất.
- Đóng gói dụng cụ bằng giấy gói chuyên dụng hoặc vải chéo 2 lớp. Trường hợp đóng gói bằng hộp Inox (kền): hộp cần có nắp kín, có lỗ thông khí đóng mở được ở 2 bên hộp. Có thể đóng gói bằng túi plastic chuyên dụng ở những nơi có điều kiện.
- Mọi hộp dụng cụ tiệt khuẩn cần được kiểm soát chất lượng bằng chỉ thị nhiệt (dán ở bên ngoài hộp hấp), chỉ thị hoá học đặt ở trong mỗi hộp hấp). Dụng cụ nội soi hoặc các dụng cụ khác không chịu nhiệt cần được tiệt khuẩn nhiệt độ thấp (ethylene oxide, plasma, ozone) theo quy trình hướng dẫn của nhà sản xuất. Trường hợp cơ sở y tế không có các thiết bị trên, dụng cụ cần được ngâm tiệt khuẩn bằng dung dịch peracetic axit hoặc glutaraldehyde theo đúng nồng độ và thời gian khuyến cáo của nhà sản xuất. Cần kiểm tra nồng độ hiệu lực của dung dịch tiệt khuẩn trước mỗi lần tiệt khuẩn.
- Mọi quy trình tiệt khuẩn, khử khuẩn dụng cụ cần được ghi vào sổ theo dõi quá trình tiệt khuẩn để dễ dàng kiểm tra, đối chiếu khi cần.
- Có đủ phương tiện thu gom và khử khuẩn sơ bộ dụng cụ phẫu thuật.
3.2.8. Một số biện pháp khác để phòng ngừa nhiễm khuẩn vết mổ
– Phun khử khuẩn không khí buồng phẫu thuật trước các phẫu thuật siêu sạch và mọi buồng phẫu thuật vào ngày cuối tuần.
– Chất thải phát sinh từ mỗi ca phẫu thuật cần được phân loại, thu gom và cô lập ngay theo quy chế quản lý chất thải y tế của Bộ Y tế.
– Đồ vải sử dụng cho mỗi ca phẫu thuật cần được thu gom vào túi/thùng không thấm nước và chuyển xuống nhà giặt sau mỗi ca phẫu thuật.
– Lấy mẫu xét nghiệm vi sinh môi trường buồng phẫu thuật (không khí, bề mặt môi trường buồng phẫu thuật, nước cho vệ sinh tay ngoại khoa), dụng cụ phẫu thuật định kỳ 2 lần/năm và sau mỗi khi sửa chữa, cải tạo khu phẫu thuật hoặc khi nghi ngờ xảy ra dịch NKVM. Có biện pháp khắc phục ngay nếu kết quả xét nghiệm môi trường vượt quá tiêu chuẩn quy định.
– Phòng ngừa phơi nhiễm nghề nghiệp với các tác nhân gây bệnh theo đường máu ở NVYT theo quy định của Bộ Y tế.
Phụ lục 1
TIÊU CHUẨN CHẨN ĐOÁN NHIỄM KHUẨN VẾT MỔ THEO CDC
Nhiễm khuẩn vết mổ có 3 mức độ, nông, sâu và cơ quan.
1. Nhiễm khuẩn vết mỗ nông
Phải thỏa mãn các tiêu chuẩn sau:
Nhiễm khuẩn xảy ra trong vòng 30 ngày sau phẫu thuật.
Và chỉ xuất hiện ở vùng da hay vùng dưới da tại đường mổ. Và có ít nhất một trong các triệu chứng sau:
a. Chảy mủ từ vết mổ nông.
b. Phân lập vi khuẩn từ cấy dịch hay mô được lấy vô trùng từ vết mổ.
c. Có ít nhất một trong những dấu hiệu hay triệu chứng sau: đau, sưng, nóng, đỏ và cần mở bung vết mổ, trừ khi cấy vết mổ âm tính.
d. Bác sĩ chẩn đoán nhiễm khuẩn vết mổ nông.
2. Nhiễm khuẩn vết mổ sâu
Phải thỏa mãn các tiêu chuẩn sau:
Nhiễm khuẩn xảy ra trong vòng 30 ngày sau phẫu thuật hay 1 năm đối với đặt implant.
Và xảy ra ở mô mềm sâu cân/cơ) của đường mổ.
Và có ít nhất một trong các triệu chứng sau:
a. Chảy mủ từ vết mổ sâu nhưng không từ cơ quan hay khoang nơi phẫu thuật.
b. Vết thương hở da sâu tự nhiên hay do phẫu thuật viên mở vết thương khi bệnh nhân có ít nhất một trong các dấu hiệu hay triệu chứng sau: sốt > 380C, đau, sưng, nóng, đỏ, trừ khi cấy vết mổ âm tính.
c. Abces hay bằng chứng nhiễm khuẩn vết mổ sâu qua thăm khám, phẫu thuật lại, Xquang hay giải phẫu bệnh.
d. Bác sĩ chẩn đoán NKVM sâu.
3. Nhiễm khuẩn vết mổ tại cơ quan/khoang phẫu thuật
Phải thỏa mãn các tiêu chuẩn sau:
Nhiễm khuẩn xảy ra trong vòng 30 ngày sau phẫu thuật hay 1 năm đối với đặt implant
Và xảy ra ở bất kỳ nội tạng, loại trừ da, cân, cơ, đã xử lý trong phẫu thuật
Và có ít nhất một trong các triệu chứng sau:
a. Chảy mủ từ dẫn lưu nội tạng.
b. Phân lập vi khuẩn từ cấy dịch hay mô được lấy vô trùng ở cơ quan hay khoang nơi phẫu thuật.
c. Abces hay bằng chứng khác của nhiễm trùng qua thăm khám, phẫu thuật lại, Xquang hay giải phẫu bệnh.
d. Bác sĩ chẩn đoán nhiễm khuẩn vết mổ tại cơ quan/khoang phẫu thuật.
Phụ lục 2
NHỮNG LƯU Ý VỀ VỆ SINH TAY NGOẠI KHOA
1. Mục đích
Giảm phổ vi sinh vật vãng lai và định cư có trên da bàn tay tới khuỷu tay nhằm ngăn ngừa nguy cơ lan truyền các tác nhân nhiễm khuẩn từ tay NVYT tới vết mổ trong quá trình phẫu thuật.
2. Đối tượng, phạm vi áp dụng
Mọi NVYT trực tiếp tham gia phẫu thuật (phẫu thuật viên, phụ mổ, dụng cụ viên, bác sỹ gây mê v.v).
3. Nội dung thực hiện
3.1. Chuẩn bị phương tiện:
– Phương tiện phòng hộ cá nhân: Quần, áo cộc tay dành riêng cho khu phẫu thuật, mũ, khẩu trang y tế, dép dành riêng cho khu phẫu thuật hoặc ủng giấy s
– Sử dụng một lần.
– Phương tiện vệ sinh tay ngoại khoa:
- Bồn rửa tay ngoại khoa: Bố trí trong khu vực vô khuẩn. Vòi cấp nước có cần gạt tự động hoặc đạp chân; trong bồn không có vết cáu bẩn, quanh bồn không để phương tiện, đồ vật khác. Bình cấp hoá chất rửa tay luôn sạch, không cáu bẩn và hoạt động tốt.
- Nước rửa tay: Nước vô khuẩn (nước lọc qua màng siêu lọc, được khử khuẩn bằng tia cực tím hoặc được đun sôi để nguội).
- Dung dịch vệ sinh tay: Chlorhexidine 4 hoặc dung dịch cồn dùng cho phẫu thuật dung dịch đạt hiệu quả vi sinh chuẩn dùng cho chế phẩm vệ sinh tay phẫu thuật theo chuẩn STM hoặc EN) chứa ethanol kết hợp với isopropyl alcohol và/hoặc chlorhexidine 0,5%. Dung dịch vệ sinh tay phải còn hạn sử dụng, được chứa trong bình kín, có bơm định lượng.
- Khăn lau tay vô khuẩn: Khăn sợi bông hoặc khăn giấy tiệt khuẩn sử dụng một lần, được đựng trong hộp cấp khăn tại mỗi điểm rửa tay.
- Bàn chải đánh tay ngoại khoa: Là loại sử dụng một lần hoặc nhiều lần. Nếu là loại sử dụng nhiều lần, bàn chải cần được hấp khử khuẩn sau mỗi lần sử dụng, lông bàn chải mềm, không gây chầy xước da khi đánh cọ tay.
3.2. Thực hiện
– Tùy theo điều kiện của từng bệnh viện, có thể chọn một trong hai phương pháp:
- Rửa tay khử khuẩn bằng dung dịch khử khuẩn chứa Chlohexidine 4. Khi sử dụng phương pháp này chú ý kiểm soát tái ô nhiễm bàn tay từ nước tráng loại bỏ xà phòng trên tay và từ khăn lau khô tay. Không ngâm lại tay vào chậu cồn.
- Rửa tay bằng xà phòng thường kết hợp với khử khuẩn tay bằng dung dịch vệ sinh tay chứa cồn. Không rửa lại tay sau khi đã chà tay 3 phút bằng cồn. Phương pháp này cần áp dụng ở những nơi nguồn nước cho vệ sinh tay không đảm bảo vô khuẩn.
– Chỉ sử dụng bàn chải để đánh kẽ móng tay. Đảm bảo chà bàn tay tới khuỷu tay với hóa chất khử khuẩn trong thời gian tối thiểu 3 phút.
Phụ lục 3
MỘT SỐ LƯU Ý TRONG THAY BĂNG VẾT MỔ
1. Mục đích
Đảm bảo kỹ thuật vô khuẩn khi thay băng để phòng ngừa ô nhiễm vết mổ ở người bệnh và bảo vệ NVYT trước nguy cơ phơi nhiễm máu, dịch cơ thể.
2. Đối tượng, phạm vi áp dụng
Bác sỹ, điều dưỡng của các khoa có người bệnh sau phẫu thuật.
3. Nội dung thực hiện
3.1. Chuẩn bị phương tiện, dụng cụ:
– Bộ dụng cụ thay băng sử dụng cho mỗi người bệnh gồm: 01 miếng gạc đắp vết mổ vô khuẩn, 01 miếng gạc vuông vô khuẩn, 5-7 miếng gạc cầu/củ ấu, 02 kẹp phẫu tích (một có mấu, một không có mấu), 01 kéo cắt chỉ, 2 bát Inox (kền). Ngoài ra nên chuẩn bị thêm gạc đắp vết thương, gạc cầu và kẹp vô khuẩn để dự phòng trong trường hợp đặc biệt như vết mổ bị nhiễm khuẩn, vết mổ dài, có nhiều ống dẫn lưu.
– Găng tay vô khuẩn.
– Cồn khử khuẩn tay có chất dưỡng da.
– Cồn Povidone Iodine 10%.
– Dung dịch NaCl 0,9%.
– Ô xy già 12 V.
– Hộp đựng bông gạc còn thừa sau thay băng.
– Băng dính, kéo cắt băng dính.
– Găng tay sạch.
– Khẩu trang sạch (khẩu trang y tế dùng một lần).
– Săng vải kích thước 80 cm x 80 cm hoặc giấy không thấm nước.
– Khay quả đậu.
– Chậu đựng hóa chất khử khuẩn sơ bộ.
– Thùng/túi thu gom chất thải lây nhiễm.
– Thùng/túi thu gom chất thải thông thường.
– Thùng/túi thu gom chất thải tái chế.
3.2. Các bước tiến hành
1. Rửa tay hoặc khử khuẩn tay bằng dung dịch vệ sinh tay chứa cồn.
2. Mang khẩu trang che kín mũi, miệng.
3. Trải săng vải/giấy không thấm nước dưới vùng thay băng.
4. Tháo băng bằng tay trần. Nếu băng ướt, tháo băng bằng tay mang găng sạch.
5. Đánh giá tình trạng vết mổ.
6. Khử khuẩn tay bằng dung dịch vệ sinh tay chứa cồn.
7. Mở gói dụng cụ, sắp xếp dụng cụ thuận tiện cho việc thay băng. Đổ dung dịch rửa và sát khuẩn vết mổ vào bát kền.
8. Vệ sinh tay bằng dung dịch chứa cồn và mang găng vô khuẩn.
9. Rửa vết mổ.
Với vết mổ khô:
a. Dùng kẹp phẫu tích loại không mấu để gắp gạc cầu làm sạch vết mổ bằng nước muối sinh lý từ trên xuống dưới, từ trong ra ngoài, từ cao xuống thấp.
b. Thấm khô và ấn kiểm tra vết mổ bằng gạc cầu hoặc gạc vuông xem vết mổ có dịch không (áp dụng với vết mổ mới mổ từ ngày thứ nhất, hay vết mổ có nghi ngờ bị nhiễm trùng).
c. Với chân ống dẫn lưu nếu có dẫn lưu), rửa từ trong ra ngoài khoảng 5 cm tính từ chân ống.
Với vết mổ chảy dịch/nhiễm khuẩn:
a. Dùng kẹp phẫu tích loại có mấu gắp gạc cầu và lau rửa xung quanh vết mổ bằng nước muối sinh lý từ trên xuống dưới, từ trong ra ngoài.
b. Sau khi đã làm sạch xung quanh vết mổ, gắp gạc cầu để thấm dịch và loại bỏ chất bẩn tại vết mổ bằng ô xy già, sau đó rửa lại bằng nước muối sinh lý.
c. Thấm khô và ấn kiểm tra vết mổ bằng gạc cầu hoặc gạc vuông với vết mổ có nhiều dịch.
d. Sát khuẩn vết mổ: Thay kẹp phẫu tích mới loại không mấu để gắp gạc cầu sát khuẩn vết mổ.
đ. Rửa chân dẫn lưu nếu có dẫn lưu) tương tự trong vết mổ không nhiễm khuẩn.
9. Lấy miếng gạc bông vô khuẩn kích thước 8 cm x 15 cm (hoặc kích thước phù hợp) đặt lên trên vết mổ, băng kín các mép vết mổ bằng băng dính.
10. Thu dọn dụng cụ:
a. Thu gom bông gạc thừa (nếu có) vào hộp thu gom bông gạc để hấp sử dụng lại.
b. Thu gom dụng cụ bẩn vào chậu đựng dịch khử khuẩn sơ bộ.
c. Thu gom bông, băng, gạc bẩn vào túi ni lon riêng hoặc thu gom vào túi/thùng thu gom chất thải lây nhiễm trên xe thủ thuật.
d. Gấp mặt bẩn của săng vào trong và cho vào túi thùng đựng đồ vải bẩn.
11. Rửa tay hoặc khử khuẩn tay bằng dung dịch vệ sinh tay chứa cồn ngay sau khi kết thúc quy trình thay băng.
Phụ lục 4
BẢNG KIỂM ĐÁNH GIÁ THỰC HIỆN HƯỚNG DẪN PHÒNG NGỪA VÀ KIẾM SOÁT NHIỄM KHUẨN VẾT MỔ
Bệnh viện:………………………………………………………………….
Khoa:……………………………………………………………………….
Ngày đánh giá:…./…../…..
Người đánh giá:……………………………………………………………….
|
Nội dung |
Có |
Không |
Ghi chú |
| 1. Chuẩn bị NB trước phẫu thuật |
|
|
|
| a. Mọi NB được xét nghiệm đường máu trước PT |
|
|
|
| b. Mọi NB mổ phiên được xét nghiệm albumin huyết thanh trước PT |
|
|
|
| c. Mọi NB mổ phiên được tắm khử khuẩn trước PT |
|
|
|
| d. NB được loại bỏ lông đúng quy định |
|
|
|
| e. NB được chuẩn bị vùng rạch da đúng quy định |
|
|
|
| 2. Đánh giá nguy cơ nhiễm khuẩn |
|
|
|
| a. Mọi NB được đánh giá tình trạng trước PT theo thang điểm ASA |
|
|
|
| b. Mọi NB được phân loại vết mổ theo hướng dẫn |
|
|
|
| c. Thời gian phẫu thuật được ghi vào hồ sơ bệnh án |
|
|
|
| 3. Sử dụng kháng sinh dự phòng |
|
|
|
| a. Sử dụng loại kháng sinh dự phòng thích hợp |
|
|
|
| b. Sử dụng KSDP theo đường tĩnh mạch |
|
|
|
| c. KSDP được dùng < 30 phút trước khi rạch da |
|
|
|
| d. Không dùng KS > 2 ngày với PT sạch, sạch-nhiễm |
|
|
|
| 4. Thực hành kiểm soát NKVM tại khu PT |
|
|
|
| a. Bảng quy định NVYT ra/vào khu phẫu thuật treo ở trước cửa vào khu vực sạch/vô khuẩn |
|
|
|
| b. Tờ quy trình vệ sinh tay ngoại khoa treo ở trước các bồn vệ sinh tay |
|
|
|
| c. Nước rửa tay ngoại khoa được khử khuẩn |
|
|
|
| d. Dụng cụ, đồ vải, vật liệu cầm máu đảm bảo vô khuẩn |
|
|
|
| 5. Chăm sóc NB sau PT |
|
|
|
| a. Không thay băng vết mổ trong khoảng thời gian từ 24-48h sau PT |
|
|
|
| b. Chỉ thay băng khi băng thấm máu dịch hoặc khi mở kiểm tra vết mổ |
|
|
|
| c. Mọi nhân viên thay băng được đào tạo quy trình thay băng |
|
|
|
| d. Mọi nhân viên thay băng được đào tạo quy trình chăm sóc dẫn lưu vết mổ |
|
|
|
| 6. Giám sát |
|
|
|
| a. Thực hiện giám sát NKVM hàng năm |
|
|
|
| b. Thực hiện giám sát NVYT tuân thủ quy định/quy trình kiểm soát NKVM theo định kỳ |
|
|
|
| c. Giám sát vi sinh môi trường khu PT hàng năm |
|
|
|
| d. Tổng kết và thông báo kết quả tới các đơn vị liên quan sau mỗi đợt giám sát |
|
|
|
| e. Có biện pháp khắc phục các vấn đề tồn tại |
|
|
|
| 7. Vệ sinh môi trường |
|
|
|
| a. Làm sạch và khử khuẩn sàn nhà, bàn mổ sau mỗi ca phẫu thuật và cuối mỗi ngày |
|
|
|
| b. Tổng vệ sinh khu phẫu thuật hàng tuần đúng quy định |
|
|
|
| c. Thu gom đồ vải, chất thải đúng quy định |
|
|
|
| d. Đảm bảo thông khí, nhiệt độ buồng phẫu thuật theo hướng dẫn |
TÀI LIỆU THAM KHẢO
1. Bệnh viện Bạch Mai, “Quy định kiểm soát nhiễm khuẩn”, Nhà xuất bản Y học, Hà Nội, 2000.
2. Bộ Y tế, “Quy chế bệnh viện”, Nhà xuất bản Y học, Hà Nội, 1998.
3. Bộ Y tế, < Hướng dẫn quy trình kỹ thuật bệnh viện>, 2001.
4. Bộ Y tế, < Hướng dẫn Quy trình chăm sóc người bệnh>, 2002.
5. Bộ Y tế, “Thông tư Hướng dẫn tổ chức thực hiện công tác kiểm soát nhiễm khuẩn trong các cơ sở khám bệnh, chữa bệnh” ban hành ngày 14 tháng 10 năm 2009.
6. AORN, <Recommended practices for surgical hand: antisepsis/hand scrubs – Recommended Practices >, Feb, 2004.
7. Alicia J. Mangram, MD; Teresa C. Horan, MPH, CIC; Michele L. Pearson, MD; Leah Christine Silver, BS; William R. Jarvis, MD; The Hospital Infection Control Practices Advisory Committee, Guideline for Prevention of Surgical Site Infection, 1999. Infect Control Hosp Epidemiol 1999; 20:247-280.
8. Deverick J. Anderson, MD, MPH; Keith S. Kaye, MD; David Classen, Strategies to Prevent Surgical Site Infections in Acute Care Hospitals, Infect Control Hosp Epidemiol 2008; 29:S51–S61.
9. World alliance for patient safety, WHO Guidelines on Hand Hygiene in Health Care, 2009.
10. Institute for Healthcare improvement (IHI), 5 Millions Lives Campaign, How to Guide: Prevent surgical site infections. Available at http://www.ihi.org/ihl. Accessed September 11, 2009.
11. Scottish Intercollegiate Guideline Network, 2002, http://www.sign.ac.uk
































