
|
BỘ Y TẾ Số: 75/QĐ-BYT |
CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM Hà Nội, ngày 13 tháng 01 năm 2015 |
QUYẾT ĐỊNH
VỀ VIỆC BAN HÀNH TÀI LIỆU CHUYÊN MÔN “HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ CÁC BỆNH DA LIỄU”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31/8/2012 của Chính Phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị các bệnh da liễu”.
Điều 2. Tài liệu “Hướng dẫn chẩn đoán và điều trị các bệnh da liễu” ban hành kèm theo Quyết định này được áp dụng tại các cơ sở khám bệnh, chữa bệnh.
Căn cứ vào tài liệu này và điều kiện cụ thể của đơn vị, Giám đốc cơ sở khám bệnh, chữa bệnh xây dựng và ban hành tài liệu hướng dẫn chẩn đoán và điều trị các bệnh da liễu phù hợp để thực hiện tại đơn vị.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký ban hành.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Chánh Thanh tra Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Cục trưởng và Vụ trưởng các Cục, Vụ thuộc Bộ Y tế, Giám đốc các bệnh viện, viện có giường bệnh trực thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Thủ trưởng Y tế các Bộ, Ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
| Nơi nhận: – Như Điều 4; – Bộ trưởng Bộ Y tế (để b/c); – Các Thứ trưởng BYT; – Bảo hiểm Xã hội Việt Nam (để phối hợp); – Cổng thông tin điện tử BYT; – Website Cục KCB; Lưu VT, KCB. |
KT. BỘ TRƯỞNG THỨ TRƯỞNG Nguyễn Thị Xuyên |
HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ CÁC BỆNH DA LIỄU
(Ban hành kèm theo Quyết định số 75/QĐ-BYT ngày 13/01/2015)
Chủ biên:
PGS.TS Nguyễn Thị Xuyên
Đồng chủ biên:
PGS.TS Trần Hậu Khang
PGS.TS Lương Ngọc Khuê
Ban biên soạn
PGS.TS Trần Hậu Khang
PGS.TS Trần Lan Anh
PGS.TS Nguyễn Duy Hưng
PGS.TS Nguyễn Hữu Sáu
PGS.TS Nguyễn Văn Thường
PGS.TS Phạm Thị Lan
PGS.TS Trần Văn Tiến
TS. Lê Hữu Doanh
Thư ký:
Ths. Nguyễn Đức Tiến
PGS.TS Nguyễn Hữu Sáu
Ths.Ds Ngô Thị Bích Hà
BS. Trương Lê Vân Ngọc
Sửa bản in:
PGS.TS Nguyễn Hữu Sáu
PGS.TS Nguyễn Duy Hưng
PGS.TS Nguyễn Tất Thắng
BSCKII Vũ Hồng Thái
TS. Vũ Tuấn Anh
Ths. Vũ Huy Lượng
Ths. Trần Thị Hà Giang
Ths. Trịnh Minh Trang
Ths. Trần Thị Huyền
MỤC LỤC
CHƯƠNG 1. BỆNH DA NHIỄM KHUẨN
1. BỆNH CHỐC
2. NHỌT
3. VIÊM NANG LÔNG
4. HỘI CHỨNG BONG VẢY DA DO TỤ CẦU
5. TRỨNG CÁ
6. BỆNH LAO DA
7. BỆNH PHONG
CHƯƠNG 2. BỆNH DA DO KÝ SINH TRÙNG – CÔN TRÙNG
8. BỆNH GHẺ
9. LANG BEN
10. BỆNH DA DO NẤM SỢI
11. BỆNH DA VÀ NIÊM MẠC DO CANDIDA
12. NẤM TÓC
13. NẤM MÓNG
14. VIÊM DA TIẾP XÚC DO CÔN TRÙNG
CHƯƠNG 3. BỆNH DA DO VI RÚT
15. BỆNH ZONA
16. BỆNH HẠT CƠM
17. U MỀM LÂY
CHƯƠNG 4. BỆNH DA TỰ MIỄN
18. BỆNH LUPUS BAN ĐỎ
19. VIÊM BÌ CƠ
20. PEMPHIGUS
21. BỌNG NƯỚC DẠNG PEMPHIGUS
22. BỆNH VIÊM DA DẠNG HERPES CỦA DUHRING-BROCQ
23. HỘI CHỨNG RAYNAUD
CHƯƠNG 5. BỆNH DA DỊ ỨNG – MIỄN DỊCH
24. VIÊM DA CƠ ĐỊA
25. VIÊM DA TIẾP XÚC DỊ ỨNG
26. HỘI CHỨNG DRESS
27. HỒNG BAN ĐA DẠNG
28. HỘI CHỨNG STEVENS- JOHNSON
29. HỘI CHỨNG LYELL
30. SẨN NGỨA
31. BỆNH MÀY ĐAY
CHƯƠNG 6. BỆNH ĐỎ DA CÓ VẢY
32. VIÊM DA DẦU
33. VẢY PHẤN HỒNG GIBERT
34. BỆNH VẢY NẾN
35. Á VẢY NẾN VÀ VẢY PHẤN DẠNG LICHEN
36. ĐỎ DA TOÀN THÂN
37. BỆNH LICHEN PHẲNG
CHƯƠNG 7. BỆNH LÂY TRUYỀN QUA ĐƯỜNG TÌNH DỤC
38. BỆNH GIANG MAI
39. BỆNH LẬU
40. VIÊM ÂM HỘ- ÂM ĐẠO DO NẤM CANDIDA
41. HERPES SINH DỤC
42. NHIỄM CHLAMYDIA TRACHOMATIS SINH DỤC-TIẾT NIỆU
43. VIÊM ÂM ĐẠO DO TRÙNG ROI
44. BỆNH SÙI MÀO GÀ SINH DỤC
CHƯƠNG 8. U DA
45. UNG THƯ TẾ BÀO ĐÁY
46. UNG THƯ TẾ BÀO VẢY
47. UNG THƯ TẾ BÀO HẮC TỐ
48. U ỐNG TUYẾN MỒ HÔI
CHƯƠNG 9. CÁC BỆNH DA DI TRUYỀN
49. DÀY SỪNG LÒNG BÀN TAY, BÀN CHÂN DI TRUYỀN
50. LY THƯỢNG BÌ BỌNG NƯỚC BẨM SINH
51. BỆNH VẢY PHẤN ĐỎ NANG LÔNG
52. U XƠ THẦN KINH
53. BỆNH GAI ĐEN
54. DỊ SỪNG NANG LÔNG
55. BỆNH VẢY CÁ
56. VIÊM DA ĐẦU CHI- RUỘT
57. SARCOIDOSIS
CHƯƠNG 10. RỐI LOẠN SẮC TỐ
58. BỆNH BẠCH BIẾN
59. SẠM DA
60. RÁM MÁ
CHƯƠNG 11. CÁC BỆNH DA KHÁC
61. BỆNH APTHOSE
62. BỆNH DA DO ÁNH SÁNG
63. BỆNH PORPHYRIN DA
64. BỆNH DA NGHỀ NGHIỆP
65. BỆNH PELLAGRA
DANH MỤC CHỮ VIẾT TẮT
ACD: Allergic Contact Dermatitis
AIDS: Acquired Immunodeficiency Syndrome
ANA: Antinuclear Antibody
BBS: Besnier-Boeck-Schaumann
BCG: Bacillus Calmette – Guerin
CPA: Cyproterone Acetate
CPBP: Cellular Retinol Binding Protein
CRABP: Cellular retinoic Acid Binding Protein
CRP: C- Reactive Protein
DLE: Discoid Lupus Erythematosus
DNA: Deoxyribonucleic Acid
DRESS: Drug Reaction with Eosinophilia and Systemic Symptoms
EB: Elementary body
ETA: Exfoliative Toxin A
ETB: Exfoliative Toxin B
F.T.A: Fluorescent Treponema Antibody
F.T.Aabs: Fluorescent Treponema Antibody Absorption
HHV: Human Herpes Virus
HIV: Human Immunodeficiency Virus
HLA: Human Leukocyte Antigen
HPV: Human Papilloma Virus
HSV: Herpes Simplex Virus
HSV: Herpes Simplex Virus
MB: Multibacillary
CMV: Cytomegalo virus
MDT: Multidrug Therapy
MRI: Magnetic Resonance Imaging
NB: Narrow band
NST: Nhiễm sắc thể
PB: Paucibacillary
PCR: Polymerase Chain Reaction
PCB: Potato-Carot-Bile
PHN: Post Herpetic Neuralgia
PUVA: Psoralen + UVA
RPR: Rapid Plasma Reagin
SJS: Stevens Johnson
SLE: Systemic Lupus Erythematosus
T.P.I: Treponema Pallidum Immobilisation
TEN: Toxic Epidermal Necrolysis
TLR: Tole-like receptor
UV: Ultraviolet
UVA: Ultraviolet A
UVB: Ultraviolet B
VDRL: Venereal Disease Research Laboratory
VZV: Varicella -zoster Virus
WHO: World Health Organization
Chương 1. BỆNH DA NHIỄM KHUẨN
BỆNH CHỐC
(Impetigo)
1. ĐẠI CƯƠNG
Chốc là một bệnh nhiễm khuẩn da rất phổ biến, đặc trưng bởi các thương tổn cơ bản là bọng nước nông, rải rác, nhanh chóng hóa mủ, dập vỡ đóng vảy tiết. Bệnh hay gặp ở trẻ nhỏ. Tuy nhiên, người lớn cũng có thể bị. Bệnh có thể gây các biến chứng tại chỗ và toàn thân nếu không được phát hiện và điều trị kịp thời.
2. NGUYÊN NHÂN
– Do tụ cầu vàng, liên cầu hoặc phối hợp cả hai.
– Yếu tố thuận lợi: tuổi nhỏ, thời tiết nóng ẩm, mùa hè, điều kiện vệ sinh kém hoặc có bệnh da phối hợp như chấy rận, ghẻ, côn trùng cắn, viêm da cơ địa.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Khởi phát là dát đỏ xung huyết, ấn kính hoặc căng da mất màu, kích thước 0,5-1cm đường kính; sau đó bọng nước nhanh chóng phát triển trên dát đỏ.
+ Bọng nước kích thước 0,5-1cm đường kính, nhăn nheo, xung quanh có quầng đỏ viêm, hóa mủ nhanh sau vài giờ thành bọng mủ.
+ Bọng nước nhanh chóng dập vỡ, đóng vảy tiết màu vàng nâu hoặc nâu nhạt giống màu mật ong. Nếu cạy vảy sẽ thấy ở dưới là vết trợt nông màu đỏ, bề mặt ẩm ướt. Ở đầu, vảy tiết làm bết tóc.
+ Khoảng 7-10 ngày sau, vảy tiết bong đi để lại dát hồng, ẩm ướt, nhẵn, ít lâu sau lành hẳn, không để lại sẹo hoặc chỉ để lại dát tăng sắc tố.
+ Vị trí: tổn thương thường ở vùng da hở như tay, mặt, cổ, chi dưới; đặc biệt chốc ở đầu thường kèm theo chấy.
+ Tổn thương phối hợp khác như: viêm bờ mi, chốc mép hoặc viêm cầu thận nhất là ở trẻ em nhưng tiên lượng lành tính
+ Triệu chứng toàn thân: thường không sốt, đôi khi có hạch viêm do phản ứng.
+ Triệu chứng cơ năng: ngứa nhiều hoặc ít.
+ Tiến triển: các bọng nước lành sau 1-2 tuần, nhưng bệnh có thể dai dẳng do tự lây truyền, vệ sinh kém.
– Cận lâm sàng
+ Nhuộm Gram dịch hoặc mủ tại tổn thương thấy cầu khuẩn Gram dương xếp thành chuỗi hoặc từng đám, kèm theo là bạch cầu đa nhân trung tính.
+ Nuôi cấy dịch hoặc mủ xác định chủng gây bệnh và làm kháng sinh đồ giúp điều trị những trường hợp khó.
b) Chẩn đoán phân biệt
– Nấm da: rất dễ nhầm trong trường hợp chốc không có bọng nước.
+ Tổn thương hình đa cung, có các mụn nước nhỏ và vảy da ở bờ.
+ Ngứa nhiều.
+ Xét nghiệm nấm dương tính.
– Thủy đậu
+ Do vi rút Varicella-Zoster gây nên.
+ Lây qua đường hô hấp và tiếp xúc trực tiếp với tổn thương.
+ Gặp ở trẻ trong độ tuổi học cấp 1, cấp 2, có thể gặp ở người lớn.
+ Có yếu tố dịch tễ, hay xảy ra vào mùa đông, xuân.
+ Thời kì lây bệnh: cả trước và sau khi có tổn thương da 4-5 ngày.
+ Thời gian ủ bệnh: 2 tuần.
+ Có triệu chứng viêm long: hắt hơi, sổ mũi, đỏ mắt, sốt nhẹ, mệt, nhức đầu. + Tổn thương cơ bản: mụn nước kích thước 1-3mm, tương đối đồng đều, trên nền da đỏ, xuất hiện đồng loạt ở mặt, thân mình, sau đó lõm giữa, có thể hóa mủ, đóng vảy tiết. Người bệnh có thể có ngứa, nhất là ở trẻ nhỏ. Tổn thương lành sau 1 tuần đến 10 ngày, không để lại sẹo trừ khi có bội nhiễm.
– Herpes simplex
+ Bệnh hay gặp, do Herpes simplex vi rút (HSV) gây ra.
+ Tổn thương là các mụn nước nhỏ chứa dịch trong, xếp thành chùm, khi vỡ tạo vết trợt nông, hình đa cung, đau rát. Vị trí hay gặp ở vùng bán niêm mạc như môi (thường do HSV-1), sinh dục (thường do HSV-2).
– Hội chứng bong vảy da do tụ cầu (Staphylococcal Scalded Skin Syndrome)
+ Xảy ra chủ yếu ở trẻ sơ sinh, trẻ nhỏ. Trước đây được gọi là bệnh Ritter (đỏ da bong vảy ở trẻ sơ sinh).
+ Rất hiếm gặp ở người lớn, nếu có thì thường ở người có suy giảm miễn dịch.
+ Do ngoại độc tố của tụ cầu vàng nhóm 2 phage type 71.
+ Biểu hiện: sốt, da đỏ và nhạy cảm xuất hiện từ cổ, nách, bẹn, sau vài giờ hoặc vài ngày, tổn thương lan rộng, bong vảy da lan tỏa thành mảng lớn. Dấu hiệu Nikolsky dương tính. Không có tổn thương ở bàn tay, bàn chân, niêm mạc.
+ Tổn thương nông, ngay dưới lớp hạt nên lành rất nhanh.
+ Nuôi cấy không phân lập được tụ cầu vàng tại tổn thương. Thường có tụ cầu ở mũi, họng, tai, kết mạc. Vì vậy, nên lấy bệnh phẩm ở niêm mạc vì tổn thương da là do ngoại độc tố của tụ cầu.
– Ở người lớn có thể chẩn đoán phân biệt với một số bệnh sau:
+ Bệnh zona (Herpes Zoster): tổn thương là các mụn nước, bọng nước xếp thành đám, thành chùm phân bố dọc theo đường đi của dây thần kinh ngoại biên. Bệnh nhân đau rát nhiều, nhất là những người bệnh tuổi trên 65, nếu không điều trị sớm và thích hợp sẽ có nguy cơ đau sau Zona.
+ Pemphigus vulgaris (pemphigus thông thường): là bệnh tự miễn, xuất hiện đột ngột, gặp ở tuổi 40-60. Tổn thương cơ bản là bọng nước đơn dạng, nhăn nheo, trên nền da lành, dễ vỡ để lại vết trợt đỏ ướt, dấu hiệu Nikolsky dương tính, mùi hôi. Kèm theo có tổn thương niêm mạc miệng, mắt hoặc sinh dục. Mô bệnh học cho thấy: bọng nước nằm ở thượng bì, giữa lớp tế bào Malpighi. Miễn dịch huỳnh quang có lắng đọng IgG và bổ thể C3 thành dải ở màng tế bào Malpighi.
+ Bệnh bọng nước dạng pemphigus (pemphigoid): là bệnh mạn tính, tự miễn, gặp chủ yếu ở tuổi trên 60. Tổn thương cơ bản có nhiều dạng khác nhau như bọng nước, mụn nước, sẩn mày đay…, nhưng hay gặp nhất là bọng nước căng trên nền da đỏ hoặc bình thường, kích thước lớn, thường phân bố ở mặt gấp của cơ thể, ngứa nhiều, dấu hiệu Nikolsky dương tính hoặc âm tính. Bọng nước khi lành thường không để lại sẹo. Mô bệnh học: bọng nước ở dưới thượng bì, có thể ở dưới lớp tế bào sinh sản hoặc giữa màng đáy.
+ Viêm da dạng herpes của Duhring-Brocq: bệnh gặp ở tuổi 20-40. Tổn thương đa dạng, bọng nước, mụn nước, dát đỏ, sẩn phù. Bọng nước căng bóng, hình bán cầu, chứa dịch trong, khó vỡ, khó nhiễm trùng, xếp thành chùm, phân bố ở mặt duỗi của cơ thể. Tiến triển từng đợt, toàn trạng ít bị ảnh hưởng. Mô bệnh học: bọng nước nằm dưới thượng bì, ở lớp lá trong của màng đáy (lamina lucida). Miễn dịch huỳnh quang: lắng đọng IgA dạng hạt ở màng đáy (dermal-epidermal junction).
4. ĐIỀU TRỊ
a) Nguyên tắc
– Kết hợp thuốc điều trị tại chỗ và toàn thân.
– Chống ngứa: tránh tự lây truyền.
– Điều trị biến chứng nếu có.
b) Điều trị cụ thể
– Tại chỗ:
+ Ngâm tắm ngày một lần bằng nước thuốc tím loãng 1/10.000 hoặc các dung dịch sát khuẩn khác.
+ Bọng nước, bọng mủ: chấm dung dịch màu vào buổi sáng (milian, castellani, dung dịch eosin 2%…)
+ Trường hợp nhiều vảy tiết: đắp nước muối sinh lý 9‰, nước thuốc tím 1/10.000 hoặc dung dịch Jarish lên tổn thương, đắp liên tục đến khi bong hết vảy, hoặc bôi mỡ kháng sinh như mỡ mupirocin hoặc kem axít fucidic, erythromycin…ngày hai đến ba lần.
– Toàn thân: chỉ định khi tổn thương nhiều, lan tỏa
|
Kháng sinh |
Liều lượng |
|
|
Người lớn |
Trẻ em |
|
|
Cephalexin |
250m gx 4 lần/ ngày, uống |
25 mg/kg/ngày chia 4 lần, uống |
|
Docloxacin |
250m gx 4 lần/ ngày, uống |
12 mg/kg/ngày chia 4 lần, uống |
|
Clindamycin |
300-400mg x 3 lần/ ngày, uống |
10-20mg/kg/ngày chia ba lần, uống |
|
Amoxicillin/ clavulanic |
875/125mg x2 lần/ ngày, uống |
25 mg/kg/ngày chia hai lần, uống |
| Trường hợp do tụ cầu vàng kháng methicilin | ||
|
Trimetroprim sulfamethoxaxol |
30mg/kg/ngày, chia hai lần, uống |
8-12mg/kg, chia 2 lần, uống |
|
Vancomycin |
30 mg/kg/ngày, chia 4 lần (không dùng quá 2g/ngày), pha loãng truyền tĩnh mạch chậm |
40mg/ngày chia 4 lần (cứ 6 giờ tiêm TM chậm hoặc truyền TM 10mg/kg) |
Thời gian dùng kháng sinh: 5-7 ngày.
– Kháng histamine tổng hợp nếu có ngứa.
– Nếu chốc kháng thuốc hoặc chốc loét phải điều trị theo kháng sinh đồ
– Nếu có biến chứng: chú trọng điều trị các biến chứng.
5. BIẾN CHỨNG
a) Tại chỗ
– Chàm hóa: ngoài tổn thương của chốc còn xuất hiện thêm các tổn thương của chàm. Đó là các mụn nước tập trung thành từng đám, phân bố quanh tổn thương chốc hoặc rải rác khắp cơ thể, ngứa nhiều. Khi điều trị cần phối hợp điều trị chàm.
– Chốc loét
+ Điều kiện thuận lợi: vệ sinh kém, tiểu đường, giảm bạch cầu, trẻ suy dinh dưỡng hoặc sau sởi do giảm sức đề kháng.
+ Lúc đầu là chốc thông thường, nếu không được điều trị bọng nước sẽ lan rộng, sau khi vỡ để lại vết loét sâu xuống trung bì với dấu hiệu “đục lỗ: punchedout” trên phủ vảy tiết màu vàng xám bẩn, bờ rắn, gờ cao, màu tím. Vị trí hay gặp ở chi dưới. Nếu không điều trị, loét có thể rộng trên 2-3cm. Tổn thương lâu lành, để lại sẹo xấu.
– Viêm quầng, viêm mô bào: tổn thương cơ bản là mảng đỏ, phù nề, cứng, đau, giới hạn rõ, bờ nổi cao, có thể có bọng nước hoặc hoại tử.
b) Toàn thân
– Viêm đường hô hấp
– Nhiễm khuẩn huyết
– Viêm màng não
– Viêm cơ
– Viêm cầu thận cấp: chiếm 2-5% các trường hợp chốc, chủ yếu ở trẻ dưới 6 tuổi nhưng tiên lượng tốt hơn ở người lớn. Thời gian trung bình từ lúc có bệnh chốc đến khi có biến chứng khoảng 2 – 3 tuần.
6. PHÒNG BỆNH
– Chú ý phòng bệnh cho trẻ nhỏ, nhất là sau khi mắc bệnh do vi rút như sởi.
– Tắm rửa vệ sinh ngoài da, cắt tóc, cắt móng tay.
– Tránh ở lâu những nơi ẩm thấp, thiếu ánh sáng.
– Điều trị sớm và tích cực, tránh chà xát, gãi nhiều gây biến chứng.
– Xét nghiệm nước tiểu cho bệnh nhi vào tuần thứ 3 sau khi khởi phát bệnh để phát hiện biến chứng viêm cầu thận cấp.
– Tránh côn trùng đốt.
NHỌT
(Furuncle)
1. ĐẠI CƯƠNG
Nhọt là tình trạng viêm cấp tính gây hoại tử nang lông và tổ chức xung quanh.
Bệnh thường gặp về mùa hè, nam nhiều hơn nữ. Mọi lứa tuổi đều có thể mắc bệnh, tuy nhiên, bệnh thường gặp hơn ở trẻ em.
2. NGUYÊN NHÂN
Nguyên nhân gây bệnh là tụ cầu vàng (Staphylococcus aereus). Bình thường, vi khuẩn này sống ký sinh trên da, nhất là các nang lông ở các nếp gấp như rãnh mũi má, rãnh liên mông…hoặc các hốc tự nhiên như lỗ mũi. Khi nang lông bị tổn thương kết hợp với những điều kiện thuận lợi như tình trạng miễn dịch kém, suy dinh dưỡng, mắc bệnh tiểu đường…vi khuẩn sẽ phát triển và gây bệnh.
3. CHẨN ĐOÁN
a) Lâm sàng
– Ban đầu là sẩn nhỏ, màu đỏ, sưng nề, chắc, tấy đỏ ở nang lông. Sau 2 ngày đến 3 ngày, tổn thương lan rộng hóa mủ tạo thành ổ áp xe, ở giữa hình thành ngòi mủ. Đau nhức là triệu chứng cơ năng thường gặp, nhất là khi nhọt khu trú ở mũi, vành tai. Vị trí thường gặp là ở đầu, mặt, cổ, lưng, mông và chân, tay. Số lượng tổn thương có thể ít hoặc nhiều, kèm theo các triệu chứng toàn thân như sốt, mệt mỏi, hội chứng nhiễm trùng.
– Biến chứng nhiễm khuẩn huyết có thể gặp, nhất là ở những người suy dinh dưỡng. Nhọt ở vùng môi trên, ở má có thể dẫn đến viêm tĩnh mạch xoang hang và nhiễm khuẩn huyết.
– Nhọt cụm còn gọi là nhọt bầy hay hậu bối gồm một số nhọt xếp thành đám. Bệnh thường gặp ở những người suy dinh dưỡng, giảm miễn dịch hoặc mắc các bệnh mạn tính như tiểu đường, hen phế quản, lao phổi.
– Chẩn đoán chủ yếu dựa vào lâm sàng. Ở giai đoạn sớm cần chẩn đoán phân biệt với viêm nang lông, herpes da lan tỏa, trứng cá và viêm tuyến mồ hôi mủ.
b) Cận lâm sàng
– Tăng bạch cầu trong máu ngoại vi.
– Máu lắng tăng.
– Mô bệnh học: ổ áp xe ở nang lông, cấu trúc nang lông bị phá vỡ, giữa là tổ chức hoại tử, xung quanh thâm nhập nhiều các tế bào viêm, chủ yếu là bạch cầu đa nhân trung tính.
– Nuôi cấy mủ có tụ cầu vàng phát triển.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Vệ sinh cá nhân
– Điều trị chống nhiễm khuẩn toàn thân và tại chỗ
– Nâng cao thể trạng
b) Điều trị cụ thể
– Vệ sinh cá nhân: rửa tay thường xuyên bằng xà phòng, tránh tự lây nhiễm ra các vùng da khác.
– Điều trị tại chỗ
+ Ở giai đoạn sớm, chưa có mủ: không nặn, kích thích vào thương tổn; bôi dung dịch sát khuẩn ngày 2-4 lần
+ Giai đoạn có mủ: cần phẫu thuật rạch rộng làm sạch thương tổn.
+ Dung dịch sát khuẩn: dùng một trong các dung dịch sau:
. Povidon-iodin 10%
. Hexamidin 0,1%
. Chlorhexidin 4%
+ Thuốc kháng sinh tại chỗ: dùng một trong các thuốc sau:
. Kem hoặc mỡ axít fucidic 2% bôi 1- 2 lần ngày.
. Mỡ mupirocin 2% bôi 3 lần/ngày.
. Mỡ neomycin, bôi 2- 3 lần/ngày.
. Kem silver sulfadiazin 1% bôi 1-2 lần/ngày. Bôi thuốc lên tổn thương sau khi sát khuẩn, thời gian điều trị từ 7-10 ngày.
– Kháng sinh toàn thân: một trong các kháng sinh sau: + Nhóm betalactam
. Cloxacilin: viên nang 250mg và 500mg; lọ thuốc bột tiêm 250mg và 500mg. Trẻ em cứ 6 giờ dùng 12,5-25mg/kg. Người lớn cứ mỗi 6 giờ dùng 250-500mg. Chống chỉ định đối với trường hợp mẫn cảm với penicilin. Thận trọng khi dùng cho trẻ sơ sinh và phụ nữ có thai, cho con bú.
. Augmentin (amoxillin phối hợp với axít clavulanic): trẻ em dùng liều 80mg/kg/ngày chia ba lần, uống ngay khi ăn. Người lớn 1,5-2 g/ngày chia ba lần, uống ngay trước khi ăn. Chống chỉ định đối với những người bệnh dị ứng với nhóm betalactam.
+ Nhóm macrolid
. Roxithromycin viên 50mg và 150mg. Trẻ em dùng liều 5-8mg/kg/ngày chia hai lần. Người lớn 2viên/ngày chia hai lần, uống trước bữa ăn 15 phút.
. Azithromycin: viên 250mg và 500mg; dung dịch treo 50mg/ml. Trẻ em 10mg/kg/ngày trong 3 ngày, uống trước bữa ăn 1 giờ hoặc sau bữa ăn 2 giờ. Người lớn uống 500mg trong ngày đầu tiên, sau đó 250mg/ngày trong 4 ngày tiếp theo, uống trước bữa ăn 1 giờ hoặc sau bữa ăn 2 giờ.
. Axít fusidic viên 250mg. Trẻ em liều 30-50mg/kg/ngày chia hai lần, uống trong bữa ăn. Người lớn 1-1,5 g/ngày chia hai lần, uống ngay trước khi ăn.
Thời gian điều trị kháng sinh từ 7- 10 ngày.
5. PHÒNG BỆNH
– Vệ sinh cá nhân sạch sẽ: cắt móng tay, rửa tay hàng ngày.
– Tránh sử dụng các sản phẩm gây kích ứng da.
– Nâng cao thể trạng.
VIÊM NANG LÔNG
(Folliculitis)
1. ĐẠI CƯƠNG
Viêm nang lông (folliculitis) là tình trạng viêm nông một hoặc nhiều nang lông. Bệnh gặp ở bất kỳ lứa tuổi nào, nhất là thanh thiếu niên và người trẻ.
2. NGUYÊN NHÂN
– Nguyên nhân chủ yếu là tụ cầu vàng và trực khuẩn mủ xanh (Pseudomonas aeruginosa).
– Các nguyên nhân khác:
+ Nấm: Trichophyton rubrum hoặc Malassezia folliculitis (Pityrosporum folliculitis).
+ Virút Herpes simplex thường gây viêm nang lông vùng quanh miệng.
+ Viêm nang lông không do vi khuẩn:
. Pseudo- folliculitis (giả viêm nang lông) hay gặp ở vùng cằm do cạo râu gây hiện tượng lông chọc thịt.
. Viêm nang lông tăng bạch cầu ái toan thường gặp ở những người suy giảm miễn dịch.
. Viêm nang lông Decanvans hay gặp vùng da đầu gây rụng tóc vĩnh viễn.
. Viêm nang lông ở những người công nhân tiếp xúc với dầu mỡ như thợ lọc dầu, thợ máy…
– Một số yếu tố thuận lợi
Tại chỗ
+ Mặc quần áo quá chật
+ Da ẩm ướt
+ Tăng tiết mồ hôi
+ Gãi, cào
+ Cạo râu
+ Nhổ lông
+ Các thuốc hoặc mỹ phẩm gây kích ứng
+ Dùng thuốc bôi corticoid lâu ngày
Toàn thân
+ Béo phì
+ Tiểu đường
+ Giảm miễn dịch bẩm sinh hay mắc phải
+ Suy thận, chạy thận nhân tạo
+ Thiếu máu do thiếu sắt đôi khi kết hợp đối với những trường hợp viêm nang lông mạn tính
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng
– Lâm sàng
+ Tổn thương là những sẩn nhỏ ở nang lông, trên có vảy tiết, không đau, sau vài ngày tiến triển, tổn thương có thể khỏi không để lại sẹo.
+ Vị trí ở bất kỳ vùng da nào của cơ thể, trừ ở lòng bàn tay bàn chân, thường gặp nhất là ở đầu, mặt, cổ, lưng, mặt ngoài cánh tay, đùi, sinh dục, cẳng tay và cẳng chân… .
+ Số lượng tổn thương nhiều hay ít tùy theo từng trường hợp. Hầu hết các trường hợp chỉ có một vài tổn thương đơn độc và dễ dàng bỏ qua. Nhiều người bệnh có nhiều thương tổn, tái phát nhiều lần làm ảnh hưởng đến sức khỏe và chất lượng cuộc sống.
– Cận lâm sàng: xác định nguyên nhân
+ Nuôi cấy vi khuẩn
+ Soi nấm trực tiếp nhuộm mực Parker
b) Chẩn đoán phân biệt
– Nhọt: là tình trạng viêm cấp tính gây hoại tử nang lông và tổ chức xung quanh. Thương tổn là sẩn đỏ ở nang lông, sưng, nóng. Bệnh nhân đau nhức nhiều, nhất là trẻ em. Sau vài ngày tiến triển, thương tổn hóa mủ ở giữa tạo thành ngòi mủ.
– Sẩn ngứa: tổn thương là sẩn chắc, nổi cao trên mặt da, màu nâu hoặc màu da bình thường, vị trí ở ngoài nang lông. Triệu chứng cơ năng có ngứa.
4. ĐIỀU TRỊ
a) Nguyên tắc
– Loại bỏ các yếu tố thuận lợi
– Vệ sinh cá nhân: rửa tay thường xuyên bằng xà phòng sát khuẩn…
– Tránh cào gãi, kích thích thương tổn.
– Tùy từng bệnh nhân cụ thể mà chỉ cần dùng dung dịch sát khuẩn kết hợp với kháng sinh bôi tại chỗ hoặc kháng sinh toàn thân.
b) Cụ thể
– Dung dịch sát khuẩn: có thể dùng một trong các dung dịch sát khuẩn sau
+ Povidon-iodin 10%
+ Hexamidine 0,1%
+ Chlorhexidine 4%
Sát khuẩn ngày 2-4 lần
– Thuốc kháng sinh bôi tại chỗ: dùng một trong các thuốc sau
+ Kem hoặc mỡ axít fucidic, bôi 1- 2 lần/ngày
+ Mỡ mupirocin 2%, bôi 3 lần/ngày
+ Mỡ neomycin, bôi 2- 3 lần/ngày.
+ Kem silver sulfadiazin 1%, bôi 1-2 lần/ngày
+ Dung dịch erythromycin, bôi 1-2 lần/ngày
+ Dung dịch clindamycin, bôi 1-2 lần/ngày
Bôi thuốc lên tổn thương sau khi sát khuẩn, thời gian điều trị từ 7-10 ngày.
Trường hợp nặng cần phối hợp điều trị tại chỗ kết hợp với toàn thân bằng một trong các kháng sinh sau.
|
Kháng sinh |
Liều lượng |
|
|
Người lớn |
Trẻ em |
|
|
Cloxacilin |
Uống, tiêm bắp hoặc tĩnh mạch (TM) cứ 6 giờ dùng 250-500mg |
Dưới 20 kg cân nặng, cứ 6 giờ dùng liều 12,5 -25 mg/kg |
|
Amoxicillin/ clavulanic |
875/125mg x2 lần/ ngày, uống |
25 mg/kg/ngày chia hai lần, uống |
|
Clindamycin |
300-400mg x 3 lần/ ngày, uống hoặc truyền tĩnh mạch |
10-20mg/kg/ngày chia ba lần, uống hoặc truyền tĩnh mạch |
| Trường hợp do tụ cầu vàng kháng methicilin | ||
|
Vancomycin |
30 mg/kg/ngày, chia 4 lần (không dùng quá 2g/ngày), pha loãng truyền tĩnh mạch chậm |
40mg/ngày chia 4 lần ( cứ 6 giờ tiêm TM chậm hoặc truyền TM 10mg/kg) |
Thời gian điều trị từ 7-10 ngày. Trường hợp do nấm hoặc nguyên nhân khác cần điều trị theo nguyên nhân cụ thể.
5. PHÒNG BỆNH
– Vệ sinh cá nhân.
– Tránh các yếu tố thuận lợi như môi trường nóng ẩm, các hóa chất dầu mỡ.
– Điều trị sớm khi có tổn thương ở da.
– Trường hợp tái phát cần lưu ý vệ sinh tốt loại bỏ các ổ vi khuẩn trên da như vùng rãnh mũi má, rãnh liên mông…
HỘI CHỨNG BONG VẢY DA DO TỤ CẦU
(Staphylococcal Scalded Skin Syndrome – SSSS)
1. ĐẠI CƯƠNG
Hội chứng bong vảy da do tụ cầu hay bệnh Ritter được bác sĩ người Đức Gotfried Ritter von Rittershain mô tả lần đầu vào năm 1878. Bệnh hay gặp ở trẻ nhỏ do độc tố của tụ cầu vàng gây ra và có thể gây thành dịch ở trẻ sơ sinh trong bệnh viện.
2. NGUYÊN NHÂN
Tụ cầu vàng (Staphylococcus aureus) tiết ra độc tố gây bong da lưu hành trong máu người bệnh. Có 2 loại độc tố khác nhau là exfoliative toxin A và B (ETA, ETB). Các độc tố làm phân cắt desmoglein 1 (thường nằm ở lớp hạt của thượng bì) gây ra các bọng nước khu trú nông, dễ vỡ và bong vảy rất nhanh.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thường xuất hiện ở trẻ sơ sinh, trẻ em. Có thể xuất hiện trên người lớn nhất là người bệnh bị suy thận hoặc suy giảm miễn dịch.
+ Nhiễm khuẩn tụ cầu vàng ban đầu có thể là thương tổn chốc hoặc nhọt.
+ Khởi phát người bệnh sốt cao, mệt mỏi, khó chịu, kích thích, đau họng và đau rát da. Sau đó xuất hiện ban màu hồng nhạt, thường ở quanh miệng.
+ Sau 1-2 ngày xuất hiện các bọng nước nông, nhanh chóng vỡ tạo thành lớp vảy da mỏng, nhăn nheo như giấy cuốn thuốc lá. Có thể có đỏ da toàn thân.
Dấu hiệu Nikolsky dương tính.
+ Thương tổn khỏi không để lại sẹo.
+ Có thể xuất hiện viêm kết mạc.
– Cận lâm sàng
+ Bọng nước nguyên vẹn thường vô trùng.
+ Nuôi cấy vi khuẩn từ nước tiểu, máu, vòm họng, rốn, vùng da nghi ngờ nhiễm khuẩn.
+ Sinh thiết da chỉ làm để chẩn đoán phân biệt, nhất là với hội chứng Lyell. Trên tiêu bản có thể thấy bọng nước nằm ở phần dưới của lớp hạt, bong vảy và rất ít hoại tử.
b) Chẩn đoán phân biệt
– Hội chứng Lyell: nguyên nhân do thuốc, hoại tử phần thượng bì, thương tổn niêm mạc thường gặp, tiên lượng rất nặng.
– Bỏng nắng.
– Chốc bọng nước lớn.
– Ban đỏ do virút: hội chứng viêm long, dát đỏ dạng tinh hồng nhiệt hoặc dạng sởi.
– Pemphigus thể đỏ da: bệnh bọng nước tự miễn, hiếm gặp ở trẻ em.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Kháng sinh toàn thân
– Bồi phụ nước-điện giải/nâng cao thể trạng
b) Điều trị cụ thể
– Tùy tình hình dịch tễ để lựa chọn kháng sinh, tốt nhất là amoxicillin phối hợp với acid clavulanic: trẻ em < 12 tuổi: 30 mg/kg/ngày chia 2 lần, trẻ em > 12 tuổi: 40mg/kg/ngày. Thời gian điều trị 7ngày.
– Tụ cầu vàng nhạy cảm methicillin: oxacillin 150 mg/kg/ngày chia đều 6 giờ/lần trong 5-7 ngày.
– Tụ cầu vàng kháng methicillin: vancomycin 40-60 mg/kg/ngày chia đều 6 giờ/lần trong 7-14 ngày
– Điều trị hỗ trợ: kem, mỡ dưỡng ẩm để nâng cao khả năng hồi phục của da.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Đáp ứng tốt với điều trị và thường khỏi hoàn toàn sau 5-7 ngày.
– Trường hợp nặng có thể gây tử vong, nhất là ở trẻ suy dinh dưỡng, người suy thận hay suy giảm miễn dịch.
– Biến chứng: nhiễm khuẩn huyết, viêm phổi…
6. PHÒNG BỆNH
– Cách ly trẻ cho đến khi khỏi bệnh.
– Nâng cao thể trạng.
– Đều trị sớm các ổ nhiễm khuẩn bằng kháng sinh đủ liều.
– Vệ sinh cá nhân.
TRỨNG CÁ
(Acne)
1. ĐỊNH NGHĨA
Trứng cá (acne) là bệnh da thông thường gây nên do tăng tiết chất bã và viêm của hệ thống nang lông tuyến bã.
Bệnh biểu hiện bằng nhiều loại tổn thương khác nhau như mụn cám, sẩn, sẩn viêm, mụn mủ, mụn bọc, nang… khu trú ở vị trí tiết nhiều chất bã như mặt, lưng, ngực.
Khoảng 80% trường hợp trứng cá gặp ở tuổi thanh thiếu niên, đặc biệt giai đoạn dậy thì.
Trứng cá không ảnh hưởng nghiêm trọng đến tính mạng, tuy nhiên, do tồn tại dai dẳng, mụn, sẩn hay sẹo lồi, sẹo lõm ở vùng mặt ảnh hưởng tới thẩm mỹ và chất lượng cuộc sống người bệnh.
2. CĂN NGUYÊN, BỆNH SINH
Mụn trứng cá được hình thành dưới tác động của 3 yếu tố chính. Đó là tăng sản xuất chất bã, sừng hóa cổ nang lông và vai trò của vi khuẩn Propionibacterium acnes.
a) Tăng tiết chất bã
Tuyến bã chịu sự điều tiết hoạt động của các hormon, đặc biệt là hormon sinh dục nam, các hormon này kích thích tuyến bã hoạt động và phát triển thể tích làm tăng bài tiết chất bã lên nhiều lần.
b) Sừng hóa cổ nang lông
Cổ nang lông tuyến bã bị sừng hóa làm ống bài xuất tuyến bã bị hẹp lại, chất bã không thoát ra ngoài được nên bị ứ đọng lại trong lòng tuyến bã, lâu ngày bị cô đặc lại hình thành nhân trứng cá.
c) Sự gia tăng hoạt động của vi khuẩn Propionibacterium acnes (P. acnes)
Bình thường P. acnes cư trú ở da một cách vô hại. Khi các lỗ nang lông bị ứ lại, các chất bã và tế bào chết sẽ tạo nên môi trường kỵ khí và P. acnes có thể phát triển, trở nên gây bệnh.
d) Một số yếu tố khác liên quan đến hình thành mụn trứng cá
– Tuổi: trứng cá thường gặp ở tuổi thanh thiếu niên, 90% trường hợp ở lứa tuổi 13-19, sau đó bệnh giảm dần, nhưng trứng cá có thể bắt đầu ở tuổi 20-30 hoặc muộn hơn, thậm chí tới tuổi 50-59.
Giới: bệnh gặp ở nữ nhiều hơn nam, tỷ lệ nữ/nam gần bằng 2/1, nhưng bệnh ở nam thường nặng hơn ở nữ.
– Yếu tố gia đình: có ảnh hưởng rõ rệt đến bệnh trứng cá. Theo Goulden, cứ 100 bệnh nhân bị trứng cá thì 50% có tiền sử gia đình.
– Yếu tố thời tiết, chủng tộc: khí hậu nóng ẩm, hanh khô liên quan đến bệnh trứng cá; người da trắng và da vàng bị bệnh trứng cá nhiều hơn người da đen.
– Yếu tố nghề nghiệp: khi tiếp xúc với dầu mỡ, với ánh nắng nhiều…làm tăng khả năng bị bệnh.
– Yếu tố stress: có thể gây nên bệnh hoặc làm tăng nặng bệnh trứng cá.
– Chế độ ăn: một số thức ăn có thể làm tăng bệnh trứng cá như sô-cô-la, đường, bơ, cà phê…
– Các bệnh nội tiết: một số bệnh như Cushing, bệnh cường giáp trạng, bệnh buồng trứng đa nang…làm tăng trứng cá.
– Thuốc: một số thuốc làm tăng trứng cá, trong đó thường gặp là corticoid, isoniazid, thuốc có nhóm halogen, androgen (testosteron), lithium…
– Một số nguyên nhân tại chỗ: vệ sinh da mặt, chà xát, nặn bóp không đúng phương pháp và lạm dụng mỹ phẩm làm ảnh hưởng đến bệnh trứng cá.
3. TRIỆU CHỨNG LÂM SÀNG
a) Trứng cá thể thông thường (acne vulgaris)
Là hình thái thường gặp nhất của trứng cá với các thương tổn rất đa dạng như sau:
– Bắt đầu từ tuổi dậy thì, trên nền da nhờn xuất hiện các tổn thương nhân trứng cá (comedon) hay mụn đầu đen do chất bã bài tiết và tế bào biểu mô cô đặc lại. Sau đó, tùy mức độ viêm nhiều hay ít, nông hoặc sâu mà có các tổn thương như mụn đầu đen, đầu trắng, sẩn, mụn mủ, mụn bọc hay ổ áp xe.
– Vị trí thường gặp là ở mặt, trán, cằm, má, phần trên lưng, trước ngực; ít khi xuống quá thắt lưng.
b) Các thể lâm sàng trứng cá nặng
– Trứng cá dạng cục, dạng kén: hay gặp ở nam. Tổn thương sâu hơn trứng cá thường và hình thành các kén có nguồn gốc nang lông. Vị trí thường gặp là mặt, cổ, xung quanh tai.
– Trứng cá bọc (acne conglobata): là loại trứng cá mủ mạn tính, dai dẳng. Bắt đầu ở tuổi thiếu niên, có tổn thương dạng cục, hay để lại lỗ dò, luôn luôn để lại sẹo lõm. Trứng cá tối cấp (còn gọi là trứng cá bọc cấp tính, trứng cá có sốt và loét): bệnh xảy ra đột ngột với sốt, mệt mỏi, tăng bạch cầu đa nhân, hồng ban nút và các tổn thương trứng cá.
c) Các thể lâm sàng khác
– Trứng cá trẻ sơ sinh: xảy ra trong tháng đầu của trẻ sơ sinh. Tổn thương sẩn bằng đầu ghim ở tháp mũi, má, trán. Tồn tại 5-7 ngày.
– Trứng cá do thuốc: do thuốc nội tiết, Azathioprin, thuốc có iod, thuốc tránh thai. Corticoid có thể gây trứng cá ở mặt, lưng, phía ngoài 2 cánh tay, thương tổn không có nhân.
– Trứng cá muộn ở phụ nữ: gặp ở phụ nữ từ 30-40 tuổi, nguyên nhân do cường nội tiết sinh dục (nhất là buồng trứng), thường kèm theo rụng tóc.
– Trứng cá do hóa chất: do mỹ phẩm, do các chất halogen (clor, brom, iod), do xăng, dầu (còn gọi trứng cá hạt dầu: thường ở vùng mu bàn tay, cẳng tay, không có nhân)
4. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng: mụn cám, sẩn, mụn mủ, mụn bọc, nang, tập trung chủ yếu ở vùng tiết nhiều chất bã như mặt, lưng, ngực; ít khi xuống quá thắt lưng.
b) Chẩn đoán phân biệt
– Viêm nang lông
– Giang mai 2 dạng trứng cá
– Dày sừng quanh nang lông
– Á lao sẩn hoại tử
c) Phân độ trứng cá
Theo Karen McCoy (2008), bệnh trứng cá chia thành ba mức độ sau:
– Mức độ nhẹ: dưới 20 tổn thương không viêm, hoặc dưới 15 tổn thương viêm hoặc tổng số lượng tổn thương dưới 30.
– Mức độ vừa: có 20-100 tổn thương không viêm hoặc 15- 50 tổn thương viêm, hoặc 20-125 tổng tổn thương.
– Mức độ nặng: trên 5 nang, cục hoặc trên 100 tổn thương không viêm, hoặc tổng tổn thương viêm trên 50 hoặc trên 125 tổng tổn thương.
5. ĐIỀU TRỊ
a) Mục tiêu
Chống tiết nhiều chất bã
– Chống dày sừng cổ tuyến bã
– Chống nhiễm khuẩn
b) Thuốc điều trị
Thuốc bôi tại chỗ
Có thể sử dụng một trong các thuốc sau:
– Retinoid
+ Tác dụng: tiêu nhân mụn, ngăn sự hình thành nhân mụn, chống viêm…
+ Tác dụng phụ: thường gặp nhất là khô da, đỏ da, kích ứng da, hồng ban tróc vảy, nhạy cảm ánh sáng… thường trong tháng đầu điều trị, nhưng cũng có thể trong suốt quá trình điều trị.
– Benzoyl peroxid
+ Tác dụng: diệt khuẩn với phổ tác dụng rộng. Thuốc làm giảm đáng kể P. acnes và acid béo tự do ở tuyến bã, ngoài ra tác dụng chống viêm và tiêu nhân mụn.
+ Dạng thuốc: cream, gel và chất làm sạch có nồng độ từ 2,5-10%.
+ Tác dụng phụ: thường gặp nhất là khô da và nhạy cảm ánh sáng. Nên bôi thuốc vào buổi chiều tối để làm giảm nhạy cảm ánh sáng.
– Kháng sinh
+ Tác dụng: diệt P. acnes, chống viêm trực tiếp thông qua ức chế sự hóa ứng động của bạch cầu trung tính.
+ Dạng thuốc: dung dịch tan trong cồn (ví dụ clindamycin và erythromycin) hoặc gel và lotion để làm giảm kích thích da. Hiện nay dùng dạng phối hợp thuốc có thể làm giảm sự đề kháng (ví dụ erythromycin 3% với benzoyl peroxid 5% hay clindamycin 1% với benzoyl peroxide 5%).
– Acid azelaic
+ Tác dụng ngăn chặn nhân mụn, kìm khuẩn.
+ Dạng thuốc: cream 20%.
+ Tác dụng phụ: ngứa và cảm giác bỏng tại chỗ.
– Lưu ý: có thể phối hợp các loại thuốc bôi nếu bệnh dai dẳng hay tái phát (không phối hợp các chế phẩm thuộc nhóm cyclin với retinoid).
Thuốc dùng toàn thân
– Kháng sinh
+ Doxycyclin: 100 mg/ngày x 30 ngày sau đó 50 mg/ngày x 2-3 tháng.
+ Tetracyclin 1,5 g x 8 ngày hoặc 0,25 g/ngày x 30 ngày (hoặc cho đến khi khỏi).
+ Trường hợp không có chỉ định của nhóm cycline, có thể dùng kháng sinh nhóm macrolide thay thế.
Tác dụng phụ: thuốc gây nhạy cảm với ánh sáng (tetracyclin, doxycyclin), rối loạn tiêu hóa (erythromycin).
– Isotretinoin
+ Tác dụng: ức chế sự sản xuất chất bã, thúc đẩy quá trình tiêu sừng.
+ Liều dùng: tấn công: 0,5-1 mg/kg/ngày x 4 tháng. Duy trì: 0,2-0,3 mg/kg/ngày x 2-3 tháng.
+ Tác dụng phụ: khô da, bong da, môi, loét miệng, kích thích mắt. Lưu ý: không dùng thuốc trong thời kỳ mang thai, cho con bú vì nguy cơ gây quái thai (khớp sọ thoái hóa nhanh gây não bé, khó đẻ). Dùng phối hợp với tetracyclin làm tăng áp lực nội sọ, gây u. Không dùng cho trẻ dưới 16 tuổi.
– Hormon: thuốc đối kháng androgen có nguồn gốc tự nhiên.
+ Cách dùng: vỉ 21 viên, bắt đầu uống viên đầu tiên khi có hành kinh, mỗi ngày uống 1 viên, nghỉ 7 ngày. Thời gian dùng thuốc từ 3-6 tháng.
+ Thuốc có nhiều tác dụng phụ nên cần có chỉ định và theo dõi của thầy thuốc chuyên khoa
– Thuốc khác: vitamin B2; biotin; bepanthen; kẽm.
6. TƯ VẤN
– Hạn chế dùng thuốc có chứa các chất thuộc nhóm halogen, corticoid.
– Rửa mặt bằng xà phòng.
– Ăn ít đường, chocola, chất béo, đồ rán.
– Tránh làm việc quá sức, stress tâm lý.
BỆNH LAO DA
1. ĐẠI CƯƠNG
Lao da là bệnh nhiễm khuẩn da mạn tính, do trực khuẩn lao có tên khoa học là Mycobacterium tuberculosis gây nên. Bệnh thường gặp ở những nước kém phát triển đặc biệt là ở những người suy dinh dưỡng, giảm miễn dịch.
2. NGUYÊN NHÂN
– Trực khuẩn lao do Robert Koch tìm ra năm 1892, có chiều dài từ 2-4μm, rộng 0,2-0,6μm. Bình thường trực khuẩn chủ yếu gây bệnh lao phổi. Tuy nhiên, vi khuẩn lao thể gây bệnh ở bất kỳ cơ quan bộ phận nào của cơ thể.
– Lao da được xếp vào nhóm bệnh da hiếm gặp. Ước tính lao da chiếm khoảng 1% tất các các loại lao. Lao da có thể kèm theo lao ở các cơ quan khác như lao phổi (25-30% các trường hợp), hoặc lao ruột, sinh dục,…
– Trực khuẩn lao có thể trực tiếp đến da từ cơ quan nội tạng hoặc hiếm hơn là từ bên ngoài.
– Các yếu tố ảnh hưởng đến tổn thương lao da:
+ Độc lực của trực khuẩn.
+ Số lượng của trực khuẩn.
+ Sức đề kháng của người bệnh: đại đa số những người bị bệnh lao da thể hiện dị ứng với tuberculin hoặc BCG. Trong lao nặng thì phản ứng này là âm tính.
+ Nghiện rượu, dinh dưỡng kém, mắc các bệnh mạn tính hoặc giảm miễn dịch làm cho bệnh trầm trọng hơn.
3. CHẨN ĐOÁN
a) Săng lao
Do trực khuẩn lao xâm nhập trực tiếp vào da lần đầu ở những người bệnh chưa có đáp ứng miễn dịch.
– Lâm sàng
+ Thường gặp ở trẻ em
+ Thời gian ủ bệnh khoảng 15 đến 20 ngày
+ Thương tổn thường ở vùng sang chấn
Biểu hiện là vết loét không đau, kích thước khoảng 0,5 cm ở tại nơi vi khuẩn thâm nhập vào cơ thể, sau đó lan rộng vài cm, bờ không đều, hàm ếch, đáy không cứng, màu đỏ nhạt, mùi hôi, đôi khi có vảy. Dần dần, đáy vết loét thâm nhiễm và trở nên cứng. Trường hợp vi khuẩn thâm nhập sâu có thể gây áp xe. Ở niêm mạc thường là các vết trợt, màu hồng, phù nề, không đau.
Hạch vùng tương ứng phát triển tạo thành phức hợp lao nguyên phát. Lúc đầu hạch cứng, sau đó mềm loét, chảy dịch chứa nhiều vi khuẩn.
Tiến triển nhiều tháng và có thể khỏi. Một số trường hợp có thể chuyển thành lao thông thường hoặc hồng ban nút, lao kê, viêm màng não hay cốt tủy viêm.
– Cận lâm sàng
+ Soi trực tiếp
+ Mô bệnh học: hình ảnh nang điển hình
+ Nuôi cấy vi khuẩn
+ PCR dương tính với trực khuẩn lao
– Phản ứng tuberculin
– Chẩn đoán xác định
+ Lâm sàng.
+ Xét nghiệm vi khuẩn lao dương tính tại thương tổn.
+ Phản ứng tuberculin dương tính.
– Chẩn đoán phân biệt
+ Ung thư tế bào đáy
+ Nấm sâu
+ Leishmania
+ Bệnh do trực khuẩn kháng cồn kháng toan không điển hình.
b) Lupus lao
– Do sự lây truyền và phản ứng từ ổ vi khuẩn hoạt tính hay tiềm tàng của các nội tạng trong cơ thể hoặc sự tái hoạt hóa từ ổ vi khuẩn tiềm tàng trong da.
– Là thể lao da thường gặp nhất (50-70%), tiến triển dai dẳng, điều trị lâu dài, có thể 10 đến 20 năm.
– Trẻ em hay bị hơn người lớn.
+ Lâm sàng
Thương tổn là củ lao màu vàng đỏ, kích thước bằng đầu ghim hay hạt đậu, bóng, ấn kính củ lao xẹp xuống, nhìn qua kính củ lao trong suốt màu vàng nâu, châm kim vào củ lao dễ dàng và có cảm giác như châm kim vào bơ. Các củ lao tập trung thành đám lan rộng ra xung quanh, có thể có loét ở giữa, có bờ nối cao trên mặt da không đồng đều, khúc khuỷu. Sau một thời gian tiến triển, vết loét có thể lành sẹo nhăn nhúm, co kéo, trên có những cầu da. Trên các tổn thương sẹo lâu ngày có khi lại xuất hiện các củ lao mới.
Vị trí thường ở mặt, môi trên, có thể gặp ở tứ chi, mông, rất hiếm khi ở đầu. Nếu gặp ở bộ phận sinh dục hoặc hậu môn thì thường từ lao ruột lan ra.
– Xét nghiệm cận lâm sàng
+ Mô bệnh học: hình ảnh nang điển hình
+ Nuôi cấy vi khuẩn
+ Phản ứng với tuberculin dương tính
Các xét nghiệm tìm ổ lao ở các cơ quan, nội tạng.
– Chẩn đoán xác định: dựa vào lâm sàng và các xét nghiệm cận lâm sàng.
– Chẩn đoán phân biệt:
+ Giang mai thể củ: thương tổn màu đỏ hồng, thâm nhiễm, xét nghiệm chẩn đoán giang mai dương tính.
+ Phong thể củ: thương tổn là các củ phong, có rối loạn cảm giác và kèm theo thần kinh to.
+ Nấm sâu
+ Viêm mủ da hoại thư
+ Bệnh sarcoid
+ Bệnh leishmania
+ Ung thư da
c) Lao cóc
Do trực khuẩn vào da qua tiếp xúc trực tiếp hay tai nạn nghề nghiệp (bác sỹ thú y…), đôi khi do tự lây truyền ở những người bệnh bị lao. Bệnh gặp ở hai giới, nam mắc nhiều hơn nữ.
– Lâm sàng
+ Tổn thương là những mảng sùi, lúc đầu là sẩn màu đỏ nhạt, cứng, ấn kính không xẹp, các sẩn lớn dần, không tạo thành mảng, giữa thương tổn dày sừng, sau đó sùi lên nứt nẻ, có thể có mủ. Xung quanh có một vùng thâm nhiễm màu tím thẫm, trên có vảy da lẫn vảy tiết, ngoài cùng có một vùng xung huyết màu đỏ. Vị trí chủ yếu ở các chi như mu bàn tay, các ngón tay, mu bàn chân.
+ Có thể kết hợp với lao ở các bộ phận khác như lao phổi, ruột, hay lao xương.
+ Tiến triển lâu năm, lan ra xung quanh và để lại sẹo.
– Xét nghiệm cận lâm sàng
+ Mô bệnh học: hình ảnh thâm nhiễm viêm và nang lao điển hình.
+ Xét nghiệm trực khuẩn lao có thể dương tính.
– Chẩn đoán xác định: dựa vào
+ Lâm sàng
+ Mô bệnh học
+ Phản ứng Mantoux dương tính
– Chẩn đoán phân biệt
+ Nấm sâu
+ Bớt sùi
+ Hạt cơm thể khảm trai
+ Lichen phẳng sùi
d) Loét lao
Do lây nhiễm trực khuẩn lao từ ổ lao trong cơ thể như lao phổi, lao ruột hay lao đường tiết niệu.
– Lâm sàng
+ Thương tổn thường ở các hốc tự nhiên như miệng, hậu môn, sinh dục.
+ Vết loét màu đỏ, thâm nhiễm, kích thước từ 1-2 cm, bờ nham nhở, không đều, đau, không có xu hướng lành.
– Xét nghiệm cận lâm sàng: như các thể lao khác
– Chẩn đoán xác định: dựa vào đặc điểm lâm sàng, xét nghiệm trực tiếp tìm vi khuẩn, tổ chức học và nuôi cấy vi khuẩn.
– Chẩn đoán phân biệt với loét do ung thư, nấm da, giang mai, leishmania hay các bệnh do trực khuẩn kháng cồn kháng toan không điển hình.
e) Lao tầng (scrofuloderma)
– Là hình thái lao thường gặp ở trẻ em hoặc người nhiều tuổi.
– Tổn thương thường xuất hiện ở vùng cổ dưới hàm và vùng trên xương đòn. Biểu hiện đầu tiên là các nốt chắc dưới da, giới hạn rõ, di động dễ và thường không có triệu chứng gì đặc biệt. Tổn thương ngày càng to lên, mềm, tạo thành các ổ áp xe lạnh sau đó vỡ ra để lại các vết loét và rò, chảy dịch. Nhiều lỗ rò thông với nhau tạo thành đường hầm dưới da. Sau nhiều năm tiến triển, tổn thương có thể lành để lại các vết sẹo co kéo, nhăn nhúm. Tổn thương loét và rò trên da cũng có thể xảy ra sau lao xương, lao hạch, lao khớp hoặc lao mào tinh hoàn.
– Chẩn đoán xác định chủ yếu dựa vào lâm sàng, xét nghiệm thấy trực khuẩn lao. Cần làm các xét nghiệm chụp X-quang để phát hiện tổn thương lao ở các tổ chức dưới da như ở xương, khớp…
f) Á lao sẩn hoại tử
– Á lao sẩn hoại tử là bệnh mạn tính, phát triển thành từng đợt, thường gặp ở người trẻ, nữ nhiều hơn nam, đặc tính chung là sẩn hoại tử ở giữa, khi lành để lại sẹo lõm.
– Vị trí khu trú thường ở mặt duỗi của các chi, mông, có khi ở mặt, tai, da đầu, cá biệt có thể phát triển toàn thân. Thương tổn là sẩn, khu trú ở trung bì, kích thước bằng hạt đậu hoặc lớn hơn, hình bán cầu, cứng, màu sắc lúc đầu đỏ nhạt, hoại tử ở giữa, lên sẹo.
– Tiến triển: mỗi thương tổn riêng lẻ tiến triển khoảng 2-3 tháng. Sau tái phát từng đợt, triệu chứng chức năng không có gì đặc biệt, toàn trạng ít bị ảnh hưởng.
g) Hồng ban rắn Bazin
– Lâm sàng: xuất hiện ở da, thường là ở cẳng chân, thương tổn thường là những cục nhỏ phát triển chậm, lúc đầu dưới da dần nổi cao lên mặt da, hình trên, kích thước bằng hạt đậu, hoặc to hơn, màu đỏ tím, có thể đau khi sờ nắn.
– Tiến triển: thương tổn lúc đầu cứng sau đó mềm ở giữa và loét, vết loét có bờ thẳng đứng, đáy mềm, màu vàng đỏ, xung quanh vết loét có viền đỏ tím, xơ cứng, giới hạn không rõ với da lành. Các cục này tồn tại lâu vài tháng, tiến triển chậm, khi lành có thể để lại sẹo teo.
– Chẩn đoán phân biệt với hồng ban nút, gôm lao, gôm giang mai, nấm sâu.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Nâng cao thể trạng
– Chăm sóc tại chỗ
– Kháng sinh điều trị lao
b) Điều trị cụ thể
– Kháng sinh điều trị: cũng như điều trị lao phổi, việc điều trị lao da cần phối hợp nhiều loại thuốc khác nhau (đa hóa trị liệu). Tùy theo từng trường hợp cụ thể để chỉ định các phác đồ.
|
Thuốc |
Phác đồ 1 |
Phác đồ 2 |
Phác đồ 3 |
|||
|
8 tuần đầu |
16 tuần sau |
2 tuần đầu |
6 tuần sau |
16 tuần sau |
|
|
|
Rifamycin 10 mg/kg |
Uống hàng ngày |
3 lần/tuần |
Uống hàng ngày |
Uống hàng ngày |
Uống hàng ngày |
3 lần/tuần |
|
INH/5 mg/kg |
Uống hàng ngày |
3 lần/tuần |
Uống hàng ngày |
Uống hàng ngày |
Uống hàng ngày |
3 lần/tuần |
|
Pyrazinamid 30 mg/kg |
Uống hàng ngày |
|
Uống hàng ngày |
Uống hàng ngày |
|
3 lần/tuần |
|
Ethambutol 15mg/kg hoặc streptomycin 15 mg/kg |
Uống hàng ngày |
|
Uống hàng ngày |
2 lần/tuần |
|
3 lần/tuần |
– Thời gian điều trị là 6 tháng, đối với những người bệnh mắc hội chứng suy giảm miễn dịch mắc phải, thời gian điều trị là 9 tháng.
– Trong quá trình điều trị cần theo dõi chức năng gan, thận, công thức máu và soi đáy mắt.
– Đối với trường hợp lupus lao hoặc lao sùi, có thể áp dụng các biện pháp khác nhau để xóa bỏ thương tổn như đốt điện, laser CO2, hoặc áp nitơ lỏng.
– Đối với các trường hợp loét hoại tử thì làm sạch tổn thương đóng vai trò quan trọng, làm vết thương hàn gắn nhanh.
– Chế độ ăn uống, dinh dưỡng tốt, nâng cao thể trạng.
BỆNH PHONG
(Leprosy)
1. ĐẠI CƯƠNG
Bệnh phong là bệnh nhiễm trùng kinh diễn do trực khuẩn Mycobacterium leprae (M. leprae) gây nên.
Bệnh có thể gây các tàn tật nếu không được phát hiện và điều trị kịp thời. Chính những tàn tật này làm cho người bệnh bị xa lánh, kỳ thị.
Ngày nay, bệnh phong sẽ được chữa khỏi hoàn toàn bằng đa hóa trị liệu.
2. NGUYÊN NHÂN
a) Nguyên nhân: trực khuẩn kháng cồn, kháng toan, tên khoa học là Mycobacterium leprae, hình que, dài từ 1-8micromet, đường kính 0,3micromet.
b) Cách lây truyền
– Bệnh phong là một bệnh rất khó lây.
– Sau khi phát hiện ra trực khuẩn M. leprae gây bệnh, Hansen cùng Daniesen và các cộng sự đã tự tiêm truyền M. leprae vào bản thân, song không ai bị mắc bệnh.
– Tỷ lệ lây lan giữa các cặp vợ chồng trong đó 1 trong 2 người bị phong chỉ là 3-6%.
– Lý do bệnh phong khó lây
+ Qua tiếp xúc: tiếp xúc trực tiếp thời gian lâu dài mới có khả năng lây.
+ Cơ thể có miễn dịch (miễn dịch chéo với lao và các bệnh do Mycobacterium khác).
+ Chỉ có 2 thể L và B chứa nhiều trực khuẩn phong có khả năng lây bệnh.
+ Chu kỳ sinh sản của M. leprae chậm nên khi vào cơ thể chưa kịp nhân lên đủ số lượng gây bệnh thì đã bị diệt.
+ Cắt đứt nguồn lây nhanh chóng bằng các thuốc điều trị đặc hiệu.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thời kỳ ủ bệnh: rất khó xác định. Thời kỳ ủ bệnh của bệnh phong rất lâu: trung bình 3 năm, có thể 5 năm hoặc 10 năm.
+ Thương tổn da
. Dát: trong phong thể bất định (I: Indeterminate).
Màu sắc: trắng, thâm hoặc hồng.
Ranh giới: rõ hoặc không rõ.
Không thâm nhiễm, không nổi cao, kích thước to nhỏ không đều.
Số lượng: ít.
. Củ: trong phong thể củ (T: Tuberculoid).
Thương tổn nổi cao hơn mặt da, ranh giới rõ với da lành.
Trung tâm lành, lên sẹo.
Hình thái: củ to, củ nhỏ, mảng củ.
. U phong, cục: trong phong thể u (L: Lepromatouse).
Thương tổn lan tỏa, đối xứng, ranh giới không rõ với da lành.
Thâm nhiễm sâu.
Số lượng nhiều, lan tỏa, đối xứng.
. Mảng thâm nhiễm: Gặp trong phong thể trung gian (B: Borderline)
Thương tổn da khu trú hoặc lan tỏa.
+ Thương tổn thần kinh
. Rối loạn cảm giác: mất hay giảm cảm giác đau, nóng lạnh, xúc giác tại các thương tổn da hoặc các vùng da do dây thần kinh chi phối bị viêm.
. Viêm các dây thần kinh ngoại biên bị viêm có thể gây liệt, tàn tật.
. Các dây thần kinh hay bị viêm: trụ, cổ nông, hông khoeo ngoài, giữa và quay.
+ Rối loạn bài tiết: da khô, bóng mỡ do không bài tiết mồ hôi.
+ Rối loạn dinh dưỡng
. Rụng lông mày (thường ở 1/3 ngoài).
. Loét ổ gà.
. Tiêu, xốp xương.
+ Rối loạn vận động
. Teo cơ ở cẳng tay, bàn tay, cẳng chân, bàn chân nên cầm nắm, đi lại rất khó khăn.
. Đây là hậu quả của viêm dây thần kinh không được phát hiện và điều trị kịp thời.
+ Các tổn thương khác
. Viêm mũi có thể gây xẹp mũi, viêm họng, thanh quản, viêm giác mạc, mống mắt,…
. Tiêu, xốp xương.
. Viêm tinh hoàn do phản ứng phong.
. Vú to ở đàn ông (phong thể L).
. Một số cơ quan như gan, lách, hạch,…có thể tìm thấy M. leprae, song không có thương tổn.
– Cận lâm sàng
+ Tìm trực khuẩn phong tại tổn thương bằng rạch da hoặc sinh thiết: nhuộm Ziehl-Neelsen thấy các trực khuẩn màu hồng hoặc màu đỏ nằm rải rác hoặc tập trung thành từng đám, từng bó. Khi vi khuẩn bị chết đi, thoái triển thành thể đứt khúc, thể bụi.
+ Mô bệnh học: tùy từng giai đoạn bệnh mà biểu hiện trên mô bệnh học khác nhau
b) Chẩn đoán thể
Phân loại tùy theo 3 cách:
– Phân loại Madrid 1953:
Được công nhận tại Hội nghị chống phong quốc tế tại Madrid, Tây Ban Nha năm 1953.
|
|
I |
T |
B |
L |
|
Lâm sàng |
Các dát thay đổi màu sắc. |
Củ; viêm dây thần kinh. |
Dát thâm nhiễm; viêm dây thần kinh. |
U phong; mảng thâm nhiễm; viêm dây thần kinh. |
|
Vi trùng |
Nước mũi (NM): phần lớn âm tính; Sinh thiết (ST): khoảng 30% có M. leprae. |
NM: (-). ST: Khoảng 40% có M. leprae (đứt khúc) |
NM và ST: Nhiều M. leprae (đám). |
NM và ST: Rất nhiều M. leprae (bó). |
|
Phản ứng |
Có thể (-) hay |
+++ |
+ |
(-) |
|
Mitsuda |
(+) |
|
|
|
|
Giải phẫu bệnh lý |
Không đặc hiệu |
Hình nang đặc hiệu * |
Thâm nhiễm giới hạn và lan tỏa |
Thâm nhiễm lan tỏa nhiều tổ chức bào. |
– Bảng phân loại theo đáp ứng miễn dịch của Ridley-Jopling
+ TT: Củ cục: Đáp ứng miễn dịch tế bào còn tốt.
+ BT, BB, BL: Thể trung gian
+ LL: Thể u cục: Đáp ứng miễn dịch tế bào rất yếu.
– Phân nhóm theo Tổ chức Y tế Thế giới (WHO)
Để tiện lợi cho việc điều trị trong điều kiện thực địa, WHO đã phân nhóm như sau:
+ Nhóm ít vi khuẩn (PB: Paucibacillary):
. Xét nghiệm trực khuẩn phong âm tính (BI = 0)
. Có từ 1-5 thương tổn da.
+ Nhóm nhiều vi khuẩn:(MB: Multibacillary)
. Có trên 5 thương tổn da; hoặc:
. Xét nghiệm trực khuẩn phong dương tính (dù có ít hơn 5 thương tổn da).
c) Chẩn đoán phân biệt
– Thể T: phân biệt với: hắc lào, giang mai củ, u hạt hình nhẫn.
– Thể I: phân biệt với: lang ben, bạch biến, bớt sắc tố.
– Thể B và L: phân biệt với: sarcoidosis, mũi đỏ, biểu hiện của các bệnh về máu ở da
4. ĐIỀU TRỊ
Từ 1981 – nay: Tổ chức Y tế thế giới khuyến cáo sử dụng Đa hóa trị liệu (MDT: Multidrug Therapy) bao gồm các thuốc: rifampicin, clofazimin, dapson (DDS) để điều trị bệnh phong.
a) Phác đồ điều trị bệnh phong người lớn
– Thể ít vi khuẩn (PB):
+ Rifampicin 600mg: 1 tháng uống 1 lần (có kiểm soát).
+ DDS 100mg/ngày: tự uống hàng ngày.
Thời gian điều trị: 6 tháng.
– Thể nhiều vi khuẩn (MB):
+ Rifampicin 600mg: 1 tháng uống 1 lần có kiểm soát.
+ Clofazimin 300mg: 1 tháng uống 1 lần có kiểm soát.
+ Clofazimin 50mg: tự uống hàng ngày.
+ DDS 100mg: tự uống hàng ngày.
Thời gian điều trị: 12 tháng.
b) Phác đồ điều trị bệnh phong trẻ em:
– Thể ít vi khuẩn (PB: Paucibacillary):
|
Thuốc |
< 10 tuổi |
10-14 tuổi |
|
| Liều mỗi tháng uống 1 lần |
Rifampicin |
300mg |
450mg |
|
DDS |
25mg |
50mg |
|
| Liều mỗi ngày |
DDS |
25mg |
50mg |
Thời gian điều trị: 6 tháng.
– Thể nhiều vi khuẩn (MB: Multibacillary):
|
Thuốc |
< 10 tuổi |
10-14 tuổi |
|
| Liều mỗi tháng uống 1 lần |
Rifampicin |
300mg |
450mg |
|
DDS |
25mg |
50mg |
|
| Liều mỗi ngày |
DDS |
25mg |
50mg |
Thời gian điều trị: 12 tháng.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh phong nếu được phát hiện kịp thời, điều trị đúng, bệnh có thể khỏi hoàn toàn.
– Nếu phát hiện muộn, điều trị không đúng, bệnh có thể để lại nhiều biến chứng gây tàn tật.
6. PHÒNG BỆNH
– Phát hiện sớm và điều trị kịp thời cho những người bị bệnh phong
– Khám định kỳ đối với những đối tượng tiếp xúc gần và tiếp xúc xa với người bệnh
Chương 2. BỆNH DA DO KÝ SINH TRÙNG – CÔN TRÙNG
BỆNH GHẺ
(Scabies)
1. ĐẠI CƯƠNG
– Là một bệnh da khá phổ biến, thường xuất hiện ở những vùng dân cư đông đúc, nhà ở chật hẹp, thiếu vệ sinh, thiếu nước sinh hoạt.
– Bệnh lây qua tiếp xúc trực tiếp hoặc qua quần áo, chăn màn.
– Bệnh có thể gây ra các biến chứng nhiễm trùng, chàm hóa, viêm cầu thận cấp…
2. NGUYÊN NHÂN
Ký sinh trùng ghẻ có tên khoa học là Sarcoptes scabiei hominis, hình bầu dục, có 08 chân, lưng có gai xiên về phía sau, đầu có vòi hút thức ăn đồng thời để đào hầm ở. Mỗi ngày ghẻ cái đẻ 1-5 trứng, sau 3-7 ngày trứng nở thành ấu trùng, ấu trùng lột xác nhiều lần thành ghẻ trưởng thành.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thời gian ủ bệnh trung bình từ 2-3 ngày đến 2-6 tuần.
+ Thương tổn cơ bản
. Mụn nước trên nền da lành, rải rác, riêng rẽ, thường ở vùng da mỏng như ở kẽ ngón tay, mặt trước cổ tay, cẳng tay, vú, quanh thắt lưng, rốn, kẽ mông, mặt trong đùi và bộ phận sinh dục. Ở trẻ sơ sinh mụn nước hay gặp ở lòng bàn tay, chân.
. Đường hầm ghẻ còn gọi là “luống ghẻ” dài 3-5mm.
. Săng ghẻ thường xuất hiện ở vùng sinh dục, dễ nhầm với săng giang mai.
. Sẩn cục hay sẩn huyết thanh: hay gặp ở nách, bẹn, bìu.
. Vết xước, vảy da, đỏ da, dát thâm. Có thể có bội nhiễm, chàm hóa, mụn mủ..
Ghẻ Na Uy là một thể đặc biệt, gặp ở người bị suy giảm miễn dịch. Thương tổn là các lớp vảy chồng lên nhau và lan tỏa toàn thân, có thể tìm thấy hàng nghìn cái ghẻ trong các lớp vảy.
– Triệu chứng cơ năng
Ngứa nhiều, nhất là về đêm.
– Cận lâm sàng: soi tìm ký sinh trùng tại tổn thương.
b) Chẩn đoán phân biệt
– Tổ đỉa: thương tổn là các mụn nước nhỏ ở vùng rìa các ngón tay hay bàn tay, bàn chân, ngứa, tiến triển dai dẳng.
– Sẩn ngứa: thương tổn là sẩn huyết thanh rải rác khắp cơ thể, rất ngứa.
– Viêm da cơ địa: thương tổn dạng sẩn mụn nước tập trung thành từng đám, chủ yếu ở các chi dưới, rất ngứa, tiến triển dai dẳng.
– Nấm da: thương tổn là mảng da đỏ, các mụn nước và vảy da ở rìa thương tổn, bờ hình vòng cung, có xu hướng lành ở giữa. Ngứa nhiều, xét nghiệm tìm thấy sợi nấm.
– Săng giang mai: thương tổn là một vết trợt nông, nền cứng, không ngứa, không đau, hay gặp ở vùng hậu môn sinh dục. Kèm hạch bẹn to, thường có hạch chúa. Xét nghiệm trực tiếp soi tươi tìm thấy xoắn khuẩn giang mai tại thương tổn và hạch vùng, xét nghiệm huyết thanh giang mai dương tính.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Điều trị cho tất cả những người trong gia đình, tập thể, nhà trẻ… nếu phát hiện bị ghẻ.
– Nên tầm soát các bệnh lây qua đường tình dục với các người bệnh trên 18 tuổi.
– Quần áo, chăn màn đệm, vỏ gối, đồ dùng… giặt sạch phơi khô, là kĩ.
b) Điều trị cụ thể
– Bôi tại chỗ
+ Gamma benzen 1%
+ Permethrin 5%
+ Benzoat benzyl 25%
+ Diethylphtalat (DEP)
Có thể dùng các thuốc khác như:
+ Mỡ lưu huỳnh 5-10% cho trẻ em và cho người lớn, đặc biệt là người bệnh dưới 2 tháng tuổi, phụ nữ có thai và cho con bú (rất an toàn, nhược điểm có mùi hôi).
+ Crotaminton 10%
+ Có thể dùng vỏ cây ba chạc đen tắm hoặc dầu hạt máu chó.
Cách bôi: tắm sạch bằng xà phòng, sau đó bôi thuốc vào thương tổn ngày một lần vào buổi tối. Giặt sạch phơi khô quần áo, chăn màn.
Ghẻ bội nhiễm dùng milian hoặc castellani.
Nếu có chàm hóa, dùng hồ nước hoặc kem chứa corticoid bôi trong 1-2 tuần.
Ghẻ Na Uy: ngâm, tắm sau đó bôi mỡ salicylé để bong sừng rồi bôi thuốc diệt ghẻ.
– Toàn thân
+ Uống kháng histamin tổng hợp.
+ Ivermectin liều 200µg/kg cân nặng, liều duy nhất. Chỉ định trong những trường hợp ghẻ kháng trị với các thuốc điều trị cổ điển, ghẻ Na Uy, ghẻ ở người nhiễm HIV. Chống chỉ định cho trẻ dưới 5 tuổi, phụ nữ có thai.
5. TIÊN LƯỢNG VÀ BIẾN CHỨNG
a) Chàm hóa: người bệnh ngứa, gãi, chàm hóa xuất hiện các mụn nước tập trung thành đám.
b) Bội nhiễm: các mụn nước xen kẽ các mụn mủ, có thể phù nề, loét.
c) Lichen hóa: ngứa nên người bệnh gãi nhiều gây dầy da, thâm da.
d) Viêm cầu thận cấp: ở trẻ bị ghẻ bội nhiễm, không được điều trị hoặc điều trị không khỏi gây bệnh tái phát nhiều lần.
6. PHÒNG BỆNH
– Vệ sinh cá nhân hàng ngày sạch sẽ.
– Điều trị bệnh sớm, tránh tiếp xúc và dùng chung các đồ dùng của người bị bệnh.
LANG BEN
1. ĐẠI CƯƠNG
Lang ben (pityriasis versicolor) là bệnh da thường gặp.
Ở một số vùng nhiệt đới có tới 30-40% dân số đã từng bị. Khí hậu ấm và ẩm là điều kiện tốt cho nấm phát triển.
Bệnh hay gặp ở tuổi thiếu niên và người trẻ. Một số yếu tố thuận lợi như vùng da dầu, mồ hôi quá nhiều, suy giảm miễn dịch, dinh dưỡng kém, mang thai và sử dụng corticosteroid…
2. NGUYÊN NHÂN
Lang ben do nấm thuộc nhóm Malassezia gây nên. Hiện nay đã xác định và phân loại được 12 chủng ưa mỡ Malassezia khác nhau, trong đó có 8 chủng hay gây bệnh cho người: M. sympodialis, M. globosa, M. restricta, M. slooffiae, M. furfur, M. obtusa và mới được phân lập là M. dermatis, M. japonica, M. yamotoensis, M. nana, M. caprae và M. equina.
3. CHẨN ĐOÁN
a) Lâm sàng
– Tổn thương là dát hình tròn hay hình bầu dục trên có vảy da mỏng. Có thể cào nhẹ trên bề mặt tổn thương để phát hiện vảy da trong trường hợp khó phát hiện (dấu hiệu vỏ bào). Các tổn thương liên kết với nhau thành mảng lớn hình nhiều cung. Vị trí thường gặp ở vùng da tiết bã, đặc biệt là vùng ngực và vùng liên bả vai. Ngoài ra, tổn thương có thể gặp ở mặt (thường gặp ở trẻ em), da đầu, khoeo, dưới vú và bẹn.
– Màu tổn thương hay gặp nhất là màu nâu (tăng sắc tố) và nâu vàng (giảm sắc tố); thỉnh thoảng có hiện tượng viêm nhẹ (màu hồng).
– Dưới ánh sáng đen Wood, tổn thương lang ben có màu vàng sáng hoặc vàng huỳnh quang. Màu huỳnh quang được phát hiện ở vùng rìa của tổn thương.
– Bệnh nhân có thể có ngứa nhẹ nhất là khi thời tiết nóng bức.
b) Xét nghiệm
– Soi trực tiếp: hình ảnh bào tử xen kẽ với sợi nấm ngắn từ bệnh phẩm được lấy bằng băng dính hoặc cạo vảy da ở thương tổn.
– Nuôi cấy: khi nuôi cấy Malassezia cần phủ trên đó lớp dầu bởi khả năng ưa dầu tự nhiên của nấm.
c) Chẩn đoán xác định
– Tổn thương da tăng hoặc giảm sắc tố, vảy da mỏng
– Đèn wood thấy có màu huỳnh quang vàng.
– Soi tươi thấy hình ảnh bào tử xen kẽ với sợi nấm ngắn.
d) Chẩn đoán phân biệt
– Chàm khô (pityriasis alba)
– Giảm sắc tố sau viêm của các bệnh lý khác
– Bạch biến
– Phong thể I
– Viêm da dầu
– Vảy phân hồng Gilbert
– Nấm thân
– Giang mai II.
– Viêm nang lông do nguyên nhân khác, đặc biệt viêm nang lông có ngứa và trứng cá.
4. ĐIỀU TRỊ
– Thuốc chống nấm tại chỗ: ketoconazol (1-2%) hoặc selenium sulfid (2,5%) có hiệu quả. Điều trị 2 lần/tuần trong 2 đến 4 tuần. Để thuốc trong 10-15 phút rồi rửa.
– Các thuốc khác như nhóm azol, allylamin dạng kem và dung dịch, glycol propylen, nystatin, axit salicylic.
– Điều trị thuốc kháng sinh đường toàn thân:
+ Ketoconazol 200 mg/ngày x 5-7 ngày
+ Itraconazol 100-200 mg/ngày x 5 ngày
+ Fluconazol 300 mg/tuần x 2 tuần
– Phòng tái phát:
+ Loại bỏ và hạn chế các yếu tố thuận lợi.
+ Sử dụng dầu gội ketoconazol 1 lần/tuần như xà phòng.
+ Ketoconazol 400 mg x 1 lần/tháng
+ Fluconazol 300 mg x 1 lần/tháng
+ Itraconazol 400 mg x 1 lần/tháng
Lưu ý: các thuốc điều trị bằng đường toàn thân có thể gây nhiều tác dụng phụ, đặc biệt là cho gan, thận vì vậy cần được xét nghiệm trước khi chỉ định và trong quá trình điều trị.
BỆNH DA DO NẤM SỢI
1. ĐẠI CƯƠNG
– Bệnh da do nấm sợi (dermatophytosis) rất thường gặp, nhất là ở các nước có khí hậu nhiệt đới nóng ẩm, rất thuận lợi cho các chủng nấm phát triển.
– Bệnh tuy không nguy hiểm đến tính mạng nhưng thường có triệu chứng cơ năng ngứa nhiều, nếu không được điều trị hay điều trị không đúng, thương tổn nấm có thể lan tỏa, ảnh hưởng đến chất lượng cuộc sống.
2. NGUYÊN NHÂN
Có 3 loài nấm sợi thường gặp gây bệnh ở người: Trichophyton, Epidermophyton, Microsporum. Các chủng nấm sợi có thể lây nhiễm từ đất (geophilic organisms), từ động vật (zoophilic) hoặc từ người bệnh (anthropophilic). Các loại nấm này cần có keratin để phát triển, do vậy không thể gây bệnh ở niêm mạc.
Điều kiện thuận lợi:
– Điều kiện sinh hoạt thiếu thốn, sống tập thể, ngủ chung và dùng chung quần áo.
– Khí hậu nóng ẩm, ra nhiều mồ hôi làm thay đổi pH của da.
– Da bị xây sát, da khô, rối loạn cấu tạo lớp sừng.
– Rối loạn nội tiết, suy giảm miễn dịch, dùng kháng sinh lâu ngày, dùng thuốc ức chế miễn dịch.
3. CHẨN ĐOÁN
a) Lâm sàng
– Nấm ở bàn chân
Thường hay gặp ở những người đi giầy nhiều nhất là các vận động viên điều kinh do vậy bệnh còn được gọi là “bàn chân vận động viên điều kinh” (Athlete’s foot).
Nguyên nhân: chủ yếu do Trichophyton rubrum và Trichophyton mentagrophytes. Một số trường hợp có thể do Epidermophyton floccosum.
Lâm sàng nấm ở bàn chân có 3 hình thái
+ Hình thái bong vảy: lòng bàn chân đỏ, bong vảy nhiều, có thể bong vảy từng đám nhỏ hoặc lan tràn toàn bộ lòng bàn chân. Thường ở 1 bên sau lan sang 2 bên, ngứa ít.
+ Hình thái viêm kẽ: thường ở kẽ ngón 3-4 bàn chân. Bệnh rất hay gặp ở những vận động viên điền kinh do đi giày nhiều. Tổn thương đỏ, nứt trên có nhiều bợ trắng, chảy nước. Người bệnh có thể đau và ngứa nhiều.
+ Hình thái tổ đỉa: mụn nước nằm sâu dưới da, khó vỡ, các mụn nước vỡ để lại bề mặt lỗ chỗ, ngứa nhiều và đau.
+ Hình thái viêm móng: móng có những đám trắng, đường trắng từ bờ tự do hoặc bờ bên, dần móng dầy lên, màu vàng bẩn, dễ mủn.
– Nấm bẹn
Thường do Epidermophyton inguinale, Trichophyton rubrum gây nên.
Lâm sàng
+ Tổn thương là những chấm đỏ, có vảy nhỏ, dần lan ra thành mảng hình tròn hoặc bầu dục, bề mặt đỏ, bờ hơi gồ cao, trên bờ có nhiều mụn nước và vảy da. Các mảng liên kết với nhau thành mảng lớn hình cung, giữa nhạt màu.
+ Ngứa
Cần phân biệt nấm bẹn với:
+ Erythrasma: bệnh do nhiễm khuẩn khu trú ở vùng bẹn, thành dát đỏ hoặc nâu, có bờ rõ nhưng không có mụn nước và vảy. Dưới ánh sáng đèn Wood, thương tổn có màu đỏ gạch.
+ Viêm kẽ do Candida: dát đỏ, bờ rõ, ngoài bờ có bong vảy rất mỏng như lột vỏ khoai tây, bề mặt đỏ tươi và láng bóng, có các thương tổn vệ tinh.
– Nấm vùng mặt
Do T. rubrum, T. mentagrophytes, M. canis gây nên.
Lâm sàng: thường là dát đỏ, kích thước 1-5 cm, bờ hơi nổi cao đôi khi không rõ, bong vảy, ngứa.
– Nấm thân mình
+ Dịch tễ: bệnh có thể lây nhiễm từ bất kỳ nguồn nào.
+ Căn nguyên: bất kỳ loại nấm sợi nào cũng có thể gây bệnh ở thân mình. Hay gặp nhất là T. rubrum, T. mentagrophytes, M. canis và T. tonsurans.
+ Tổn thương là mụn nước,thành đám tạo thành hình tròn hay hình nhiều cung. Tổn thương có xu hướng lành giữa, lan ra xung quanh, ngứa nhiều. Nhiễm nấm có thể khu trú hay lan tỏa toàn thân tùy thuộc vào đặc điểm vi nấm hay vật chủ..
– Nấm vùng râu
Ít gặp, thường ở nông dân tiếp xúc với súc vật.
Lâm sàng: có 2 hình thái lâm sàng
+ Hình thái nông: do Violaceum, T. rubrum gây nên. Sợi râu gãy và bong vảy hoặc tồn tại nhưng khô, không bong, khi nhổ lên chân vẫn bình thường.
+ Hình thái sâu: do T. mentagrophytes gây nên. Tiến triển chậm, các u nhỏ liên kết với nhau tạo thành mảng thâm nhiễm và ăn sâu xuống hình thành các áp xe. Da trên bề mặt viêm tấy, sợi râu rụng hoặc không có, mủ chảy ra qua lỗ chân râu.
b) Xét nghiệm cận lâm sàng
– Soi tươi tìm sợi nấm: xét phát hiện các sợi nấm chia đốt trên nền tế bào sừng.
– Nuôi cấy trên các môi trường để định loại chủng nấm dựa vào đặc điểm khuẩn lạc của từng loại nấm.
c) Chẩn đoán xác định dựa vào các triệu chứng lâm sàng và xét nghiệm.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Xác định và loại bỏ các yếu tố thuận lợi cho nấm phát triển.
– Sử dụng thuốc bôi tại chỗ hoặc toàn thân.
b) Điều trị cụ thể
– Vệ sinh cá nhân, tránh mặc quần áo ẩm ướt.
– Là quần áo thường xuyên hoặc phơi quần áo dưới ánh nắng mặt trời, nhất là quần áo lót.
– Tránh tiếp xúc với các nguồn lây như chó, mèo.
– Không dùng chung quần áo, chăn màn với người mắc bệnh.
– Tránh tắm xà phòng.
– Dùng các thuốc chống nấm bôi tại chỗ đơn thuần hoặc kết hợp thuốc bôi với thuốc uống đường toàn thân tùy thuộc vào mức độ thương tổn.
* Thuốc bôi tại chỗ: các loại kem chống nấm
– Ciclopiroxolamin 1%
– Ketoconazol 2%
– Terbinafin 1%
– Clotrimazol 1%
Bôi ngày 1-2 lần, thời gian bôi thuốc ít nhất từ 3 – 4 tuần.
* Thuốc kháng nấm toàn thân
– Khi thương tổn lan rộng hoặc dai dẳng bôi lâu không khỏi.
– Nên kiểm tra chức năng gan trước và trong quá trình điều trị
– Liều lượng và thời gian uống thuốc tùy thuộc từng bệnh.
– Các thuốc kháng nấm toàn thân thông dụng:
+ Griseofulvin viên 500mg: trẻ em dùng liều 10- 20mg/kg/ngày. Người lớn 1-2 viên/ngày, thời gian điều trị 4-6 tuần.
+ Hoặc terbinafin 250mg/viên/ngày x 10-14 ngày, uống trước bữa ăn. Chống chỉ định với phụ nữ có thai hoặc cho con bú, trẻ dưới 16 tháng, bệnh nhân suy gan, suy thận nặng.
+ Hoặc itraconazol 100mg/viên x 2 viên/ngày x 3-4 tuần, uống sau bữa ăn.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Tiến triển
– Bệnh tiến triển lành tính, khỏi hoàn toàn nếu áp dụng các biện pháp điều trị đúng cách. Các trường hợp tái phát thường do điều trị không triệt để.
– Trong một số trường hợp, tổn thương có thể lan rộng toàn thân do sử dụng các thuốc corticoid tại chỗ hoặc toàn thân hoặc ở những người bệnh suy giảm miễn dịch.
b) Biến chứng
Biến chứng chủ yếu của nấm da là bội nhiễm và chàm hóa do người bệnh gãi nhiều và vệ sinh không tốt.
6. PHÒNG BỆNH
– Vệ sinh các nhân, không mắc quần áo ẩm ướt, không dùng chung quần áo.
– Tránh tiếp xúc với các vật nuôi trong nhà như chó, mèo bị bệnh.
– Điều trị sớm khi mắc bệnh.
BỆNH DA VÀ NIÊM MẠC DO CANDIDA
(Candidosis)
1. ĐẠI CƯƠNG
– Từ thời Hippocrates, tác giả đã mô tả hình ảnh nhiễm Candida ở miệng (bệnh tưa miệng).
– Năm 1847, nhà nấm học người Pháp, Charles Philippe Robin phân loại các loại nấm Oidium albicans và sử dụng từ albicans nghĩa là “trắng” để đặt tên cho loại nấm gây bệnh tưa miệng.
– Năm 1954, từ Candida albicans chính thức được sử dụng.
– Nấm Candida có thể gây bệnh ở các lứa tuổi khác nhau và ở cả hai giới. Bệnh thường xuất hiện ở những người có yếu tố nguy cơ như đái đường, chứng khô miệng, băng bịt, tăng tiết mồ hôi, sử dụng corticoid và kháng sinh phổ rộng và suy giảm miễn dịch, bao gồm nhiễm HIV/AIDS.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
– Chủ yếu do C. albicans. Đây là loài nấm men có hình bầu dục, kích thước 2-6 x 3-9 µm, có thể tạo ra tế bào nấm nảy chồi, giả sợi hoặc sợi thực sự.
– Ngoài C. albicans, Candida bao gồm hơn 100 chủng khác, hầu hết trong số đó không phát triển và gây bệnh trên người. Các chủng khác của Candida, ví dụ C. tropicalis, C. dubliniensis, C. parapsilosis, C. guilliermondii, C. krusei, C. pseudotropicalis, C. lusitaniae, C. zeylanoides và C. glabrata (trước đây là Torulopsis glabrata) là nguyên nhân gây bệnh cho người, đặc biệt là trong các bệnh nhiễm trùng lan tỏa.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Biểu hiện lâm sàng đặc trưng cho từng thể lâm sàng khác nhau.
– Soi tươi phát hiện nấm men nảy chồi và giả sợi.
– Nuôi cấy, phân lập nấm candida.
Lâm sàng
– Nhiễm Candida da: vị trí hay gặp là kẽ như kẽ ngón tay, ngón chân, nếp lằn dưới vú, mông, nách, khoeo. Các yếu tố thuận lợi mắc bệnh là ngâm nước nhiều, nóng, ẩm và béo phì. Nhiễm Candida da biểu hiện mảng ban đỏ rõ rệt, đôi khi trợt thường đi kèm với mụn mủ vệ tinh. Candida có thể phát triển trên tổn thương kẽ do viêm da dầu hoặc bệnh vảy nến.
– Nhiễm Candida niêm mạc
Viêm miệng (tưa miệng): hay gặp nhất, xuất hiện ở mọi lứa tuổi nhưng bệnh biểu hiện nặng ở trẻ nhỏ, phụ nữ nuôi con bú và người già. Yếu tố thuận lợi là: sử dụng kháng sinh, corticoid, sử dụng răng giả, ung thư, điều trị tia xạ, HIV/AIDS.
+ Viêm lưỡi giả mạc: biểu hiện có thể cấp và mãn tính. Cấp tính hay gặp ở phụ nữ cho con bú và người già với biểu hiện đốm giả mạc màu hơi trắng, trên nền niêm mạc đỏ, phù nề ở lưỡi, vòm miệng, má, vùng hầu. Triệu chứng cơ năng là rát và bỏng nhẹ. Ở thể mạn tính, tổn thương ít đỏ và phù nề hơn nhưng lan rộng, có thể xuống thực quản. Giả mạc có thể dễ lấy bỏ để lại nền niêm mạc đỏ hoặc trợt.
+ Viêm teo: thượng bì miệng mỏng, cảm giác dát bỏng, bóng, phù. Có thể teo, đỏ và loét ở niêm mạc lưỡi. Thể này hay gặp ở người sử dụng răng giả.
+ Bạch sản: là đốm, màu hơi trắng với bờ không đều, khó lấy bỏ.
+ Viêm góc miệng: vết nứt ở da góc miệng, vảy da trắng, cảm giác đau khi nhai và tổn thương có thể lan ra xung quanh miệng. Yếu tố thuận lợi là suy dinh dưỡng, tăng tiết nước bọt, tật lấy lưỡi chà xát.
– Viêm âm hộ/âm đạo: tiến triển mạn tính. Tổn thương là mảng đỏ có giả mạc trắng, ngứa, có thể kèm mụn mủ ở vùng xung quanh tổn thương, có thể lan xuống vùng đáy chậu. Hay gặp hơn ở phụ nữ có thai, đặt dụng cụ tử cung, sử dụng thuốc tránh thai. Các yếu tố thuận lợi khác là đái đường, béo phì hoặc điều trị corticoid.
+ Viêm quy đầu: thường gặp hơn ở người chưa cắt bao quy đầu. Vị trí ở quy đầu và bao da quy đầu. Tổn thương là sẩn đỏ, mụn mủ, tăng tiết, cảm giác kích ứng, đau. Bệnh hay tái phát.
+ Nhiễm Candida quanh móng và móng: hay gặp ở ngón tay và xuất hiện ở mọi lứa tuổi nhưng thường gặp hơn ở người đái đường. Triệu chứng khởi đầu thường là sưng ở da bờ gần móng tay, da có màu hơi trắng, nhợt, vàng nhạt hoặc hơi vàng xanh. Sự liên kết da với móng bị mất ở bờ gần. Nấm có thể gây tổn thương bề mặt của móng. Móng trở nên mất bóng, màu trắng, có thể lõm, có nhiều đường lõm. Viêm quanh móng có thể kèm theo với triệu chứng sưng đỏ, cảm giác đau, đặc biệt khi ấn vào. Các yếu tố thuận lợi là ẩm, cắt tỉa móng tay, bệnh lý mạch máu.
+ Nhiễm Candida da/niêm mạc mạn tính và u hạt:
Gặp ở người suy giảm miễn dịch, có bệnh lý nội tiết, tự miễn dịch, u ác tính. Tổn thương là mảng đỏ, dày sừng, dày da, niêm mạc và có thể tổn thương cả móng. Vị trí hay gặp là ở mặt, da đầu, tay, thân mình. Bệnh tiến triển mãn tính.
Cận lâm sàng
– Soi tươi trong dung dịch KOH hay trong tiêu bản nhuộm gram, giêm-sa thấy hình ảnh bào tử nấm men kèm giả sợi.
– Nuôi cấy trong môi trường Sabouraud mọc khuẩn lạc màu trắng hoặc vàng kem, bề mặt bóng, mịn. Nuôi cấy lên men đường để phân lập các loài Candida khác nhau.
– Xét nghiệm PCR: giúp phân loại các loài Candida, tuy nhiên, có thể gặp khó khăn khi trong bệnh phẩm có nhiều hơn một loài Candida.
– Sinh thiết được sử dụng trong chẩn đoán nhiễm Candida da/niêm mạc mạn tính. Biểu hiện chủ yếu là viêm dạng u hạt mạn tính.
b) Chẩn đoán phân biệt:
– Nhiễm Candida da: viêm da tiếp xúc kích ứng, viêm da tiếp xúc dị ứng, phản ứng chàm, nhiễm nấm da khác không phải candida.
– Nhiễm Candida niêm mạc
+ Viêm miệng: bạch sản, phì đại gai lưỡi, viêm lưỡi bản đồ, loét áp tơ, viêm lưỡi do nhiễm khuẩn.
+ Viêm âm hộ/âm đạo: viêm âm đạo do trùng doi, viêm âm đạo do vi khuẩn, viêm da tã lót.
+ Viêm quy đầu: viêm quy đầu do nhiễm khuẩn, do herpes, vảy nến, hồng sản Queyrat.
– Nhiễm Candida quanh móng và móng: viêm quanh móng do vi khuẩn, bệnh trắng móng, sang chấn móng, vảy nến, chàm đầu chi.
– Nhiễm Candida da/niêm mạc mạn tính và u hạt: vảy nến, dày sừng nang lông, bệnh lý đỏ da toàn thân.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Xác định và loại bỏ các yếu tố nguy cơ là rất quan trọng trong điều trị nấm Candida da/niêm mạc.
– Dùng kháng sinh chống nấm.
b) Điều trị cụ thể
– Nhiễm Candida da:
+ Tổn thương khu trú: thuốc bôi gồm imidazol (bifonazol, clotrimazol, fenticonazol, isoconazol, ketoconazol, miconazol, omoconazol, oxiconazol, terconazol), allylamines (terbinafin) bôi 2 lần/ngày đến khi tổn thương khỏi.
+ Trường hợp tổn thương kéo dài, không đáp ứng với thuốc bôi, có thể sử dụng một trong các thuốc kháng sinh chống nấm sau:
Ketoconazol 200 mg/ngày, trong 7 ngày.
Fluconazol 150 mg/tuần, trong 4 tuần.
Itraconazol 200 mg x 2 lần/ngày, trong 4 tuần.
Posaconazol 800 mg/ngày, trong 3 tuần.
Voriconazol tiêm tĩnh mạch 4 mg/kg/12 giờ hoặc uống 100-200 mg/12 giờ.
Trong trường hợp Candida kháng thuốc: sử dụng thuốc chống nấm echinocandin (caspofungin, micafungin).
– Nhiễm Candida niêm mạc
+ Viêm miệng: nystatin dạng dung dịch, súc miệng 2-3 lần/ngày (khuyến cáo sau khi súc miệng nên nuốt thuốc). Trong trường hợp nặng có thể dùng thuốc đường uống như trên.
+ Viêm âm hộ/âm đạo: thuốc chống nấm nhóm azol dạng đặt hoặc dạng kem gồm butoconazol, clotrimazol, econazol lipogel, fenticonazol, ketoconazol, miconazol, omoconazol, oxiconazol và terconazol. Thuốc đặt tại chỗ: miconazol hoặc clotrimazol 200 mg, đặt âm đạo 1 lần/tối trong 3 ngày; clotrimazol 500 mg, đặt âm đạo liều duy nhất; econazol 150 mg, đặt âm đạo 1 lần/tối trong 2 ngày. Có thể sử dụng thuốc uống: fluconazol 150 mg, uống liều duy nhất; itraconazol 100 mg, uống 2 lần/ngày trong 3 ngày.
+ Viêm quy đầu: các thuốc bôi và uống tương tự như nấm Candida da.
– Nhiễm Candida quanh móng và móng:
+ Thuốc bôi: dung dịch amorolfin bôi 1 lần/tuần trong 6 tháng, ciclopiroxolamin 8% bôi 1 lần/ngày trong 3-6 tháng.
+ Thuốc đường toàn thân: itraconazol 200 mg/ngày trong 3 tháng, hoặc 200 mg/12 giờ trong 1 tuần của 1 tháng và lặp lại 2 tháng kế tiếp, hoặc fluconazol 150300 mg/tuần trong 4-6 tuần, hoặc terbinafin 250 mg/ngày trong 3 tháng
– Nhiễm Candida da/niêm mạc mạn tính và u hạt:
+ Sử dụng thuốc chống nấm toàn thân như nhiễm Candida quanh móng và móng.
+ Trong trường hợp đáp ứng kém hoặc kháng lại thuốc chống nấm, điều trị amphotericin B tiêm tĩnh mạch 1 lần, cách nhau 3 ngày, liều ban đầu 0,1 mg (với tổn thương khu trú) và 0,7 mg/kg (tổn thương lan rộng và tiến triển). Khi tổn thương đáp ứng thì chuyển sang sử dụng các thuốc như itraconazol 200 mg/12 giờ trong 4 tuần; hoặc fluconazol 150-300 mg/tuần trong 4 tuần; hoặc voriconazol tiêm tĩnh mạch 4 mg/kg/12 giờ, posaconazol 800 mg/ngày. Nếu nấm Candida kháng thuốc có thể sử dụng với liều 70 mg/ngày đầu tiên, tiếp đến 50 mg/ngày trong 30 ngày.
– Lưu ý: các thuốc kháng sinh dùng đường uống có nhiều tác dụng phụ, đặc biệt đối với gan, thận vì vậy cần xét nghiệm trước khi điều trị để có chỉ định đúng.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Nấm Candida có thể tiến triển mạn tính, gây chàm hóa và bội nhiễm vi khuẩn.
– Một số trường hợp có thể viêm hầu họng, gây lây truyền cho bạn tình.
– Tổn thương móng gây viêm mủ, mất móng.
– Trong các trường hợp nặng hoặc suy giảm miễn dịch, nấm có thể xâm nhập sâu và có thể gây nhiễm nấm phổi, huyết.
6. PHÒNG BỆNH
– Vệ sinh da thường xuyên.
– Giữ khô các nếp gấp, có thể sử dụng các bột talc làm khô.
– Quần, áo, tất, giầy cần làm khô, phơi nắng, là trước khi sử dụng
– Hạn chế dùng các thuốc kháng sinh kéo dài.
NẤM TÓC
1. ĐẠI CƯƠNG
– Nấm tóc là tình trạng viêm, gây thương tổn tóc, nang tóc da đầu và vùng da xung quanh do nấm.
– Bệnh chủ yếu gặp ở trẻ nhỏ mà hiếm gặp hơn ở người lớn. Bệnh phân bổ rộng khắp trên thế giới. Tuy nhiên, nấm tóc hay gặp ở vùng nông thôn hơn thành thị. Bệnh thường mang tính lây truyền và gặp ở các thành viên trong gia đình hoặc cùng lớp học.
2. NGUYÊN NHÂN
– Nấm dermatophyte là nguyên nhân chủ yếu của nấm tóc. Trong đó, nấm hay gặp là Microsporum và Trichophyton. Ở Anh và Bắc Mỹ, nguyên nhân hay gặp nhất là do nấm Trichophyton tonsurans (chiếm 90%). Tuy nhiên, nghiên cứu ở Việt nam cho thấy nấm M. canis hay gặp hơn.
– Nấm tóc Piedra trắng do nấm Trichophyton beigelii gây nên. Nấm tóc Piedra đen do nấm Piedraia hortae gây nên. Cùng với đại dịch HIV (Human Immunodeficiency Virus-virút gây suy giảm miễn dịch ở người), nhiễm nấm tóc Piedra cũng gia tăng. Ngoài biểu hiện ở tóc, nấm tóc Piedra cũng có thể gây nhiễm nấm huyết và các cơ quan nội tạng.
– Phân loại nấm dermatophyte dựa trên cách lây truyền
|
Phân loại |
Cách lây truyền |
Biểu hiện lâm sàng |
|
Anthropophilic |
Từ người sang người |
Viêm nhẹ hoặc không, mạn tính |
|
Zoophilic |
Từ động vật sang người |
Viêm nặng (mụn mủ và có thể có mụn nước), cấp tính |
|
Geophilic |
Từ đất sang người hoặc động vật |
Viêm trung bình |
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Nấm tóc Piedra: có hai dạng chính là Piedra đen và Piedra trắng.
Lâm sàng
+ Người bệnh Piedra đen thường biểu hiện triệu chứng nốt màu nâu hoặc đen dọc theo thân tóc. Nhiễm nấm thường bắt đầu dưới lớp biểu bì của sợi tóc và lan rộng ra ngoài. Tóc vỡ có thể xảy ra do vỡ nốt tại thân tóc. Khi các nốt lớn, chúng có thể bọc thân tóc.
+ Trong nấm tóc Piedra trắng, nhiễm nấm cũng bắt đầu bên dưới lớp biểu bì và phát triển thông qua thân tóc gây suy yếu và gẫy tóc. Các nốt mềm, ít dính, màu trắng nhưng cũng có thể là màu đỏ, xanh lá cây hoặc màu nâu sáng. Tỷ lệ Piedra trắng tăng lên kể từ khi bắt đầu của đại dịch HIV. Ở những người bệnh suy giảm miễn dịch, T. beigelii có thể gây ra nhiễm nấm hệ thống nghiêm trọng với sốt, nấm huyết, thâm nhiễm phổi, tổn thương da (sẩn mụn nước và xuất huyết, hoại tử trung tâm) và bệnh thận.
+ So sánh Piedra trắng và đen
|
Đặc điểm |
Piedra trắng |
Piedra đen |
|
Màu của nốt |
Trắng (có thể đỏ, xanh hoặc màu sáng) |
Nâu đến đen |
|
Mật độ của nốt |
Mềm |
Cứng |
|
Kết dính nốt với thân tóc |
Lỏng lẻo |
Chắc chắn |
|
Vị trí điển hình |
Mặt, lách và vùng sinh dục (đôi khi vùng đầu) |
Đầu và mặt (đôi khi vùng sinh dục) |
|
Khí hậu hay gặp |
Ôn đới |
Ôn đới |
|
Nguyên nhân |
Trichosporon beigelii |
Piedraia hortae |
|
Soi tươi KOH |
Dạng sợi với bảo tử blastoconidia và arthroconidia |
Sợi nấm với bào tử asci và ascospores |
|
Môi trường nuôi cấy Sabouraud |
Khuẩn lạc dạng kem, màu vàng kem, ẩm |
Khuẩn lạc màu nâu đến đen, phát triển chậm |
|
Điều trị |
Nhổ tóc bị nhiễm nấm, gội đầu bằng thuốc chống nấm |
Nhổ tóc bị nhiễm nấm, gội đầu bằng thuốc chống nấm |
– Nấm đầu (Tinea capitis)
Lâm sàng:
+ Biểu hiện có thể nhẹ không viêm tương tự như viêm da dầu (nguyên nhân hay gặp là T. tonsurans) đến phản ứng mụn mủ nặng kèm rụng tóc, với tên hay gọi là kerion (tầng ong). Rụng tóc có hoặc không kèm vảy da.
+ Là hậu quả phản ứng quá mức của cơ thể gây biểu hiện mảng mủ, ướt, kèm hình thành các ổ áp xe nhỏ và rụng tóc. Một số người bệnh có biểu hiện toàn thân, mệt mỏi, sưng hạch. Tóc ở vùng tổn thương có thể mọc lại, tuy nhiên khi tổn thương lâu, có thể để lại sẹo và gây rụng tóc vĩnh viễn.
+ Tình trạng mang nấm T. tonsurans là tình trạng không biểu hiện lâm sàng nhưng khi nuôi cấy nấm dương tính. Tình trạng này thường gặp hơn ở người lớn, người có tiếp xúc với trẻ bị bệnh. Có thể coi người mang nấm cũng là tình trạng nhiễm bệnh và nên được điều trị để hạn chế sự tái phát ở trẻ nhỏ.
Nấm dermatophytes xâm nhập và tồn tại ở tóc theo ba hình thức, nội sợi, ngoại sợi và favus.
. Dạng nội sợi: biểu hiện lâm sàng đa dạng với vảy da, mảng rụng tóc với chấm đen, hình thành kerion. T. tonsurans và T. violaceum là hai nguyên nhân quan trọng của nhiễm nấm nội sợi.
. Dạng ngoại sợi: lớp biểu bì bên ngoài sợi tóc bị phá hủy. Nhiễm nấm ngoại sợi có thể bắt màu huỳnh quang (Microsporum) hoặc không (Microsporum và Trichophyton) dưới ánh sáng đèn Wood. Biểu hiện lâm sàng đa dạng từ mảng bong vảy hoặc mảng rụng tóc kèm viêm từ ít đến nặng, hình thành kerion.
. Dạng Favus là dạng nặng nhất của nhiễm nấm dermatophyte ở tóc. Nguyên nhân chủ yếu là do T. schoenleinii. Dưới đèn Wood có thể thấy ánh sáng huỳnh quang màu trắng hơi xanh da trời. Favus biểu hiện mảng vảy tiết màu vàng, dày chứa sợi và mảng da chết. Khi nhiễm nấm mãn tính có thể gây nên rụng tóc sẹo.
Cận lâm sàng
+ Soi tươi: bệnh phẩm là vảy da, tóc. Soi tươi trực tiếp trong KOH 10-20%, có thể sử dụng với mực xanh. Kết hợp nhuộm với màu cam acridin, màu trắng calcofluor và blankophor và sử dụng kính hiển vi huỳnh quang phát hiện polysaccharid của thành tế bào nấm. Trên tiêu bản soi tươi trực tiếp thấy hình ảnh sợi nấm chia đốt và phân nhánh.
+ Nuôi cấy: môi trường cơ bản là Sabouraud. Thời gian nuôi cấy để kết luận dương tính là 7-14 ngày và để kết luận âm tính là 21 ngày.
+ Mô bệnh học: sinh thiết thường ít được chỉ định trong chẩn đoán nấm nông.
Chẩn đoán xác định chủ yếu dựa vào lâm sàng và xét nghiệm trực tiếp tìm nấm tại thương tổn.
b) Chẩn đoán phân biệt
– Nấm tóc Piedra: chấy, gẫy tóc, tóc nốt, Trichomycosis axillaris, rận mu.
– Nấm đầu: viêm da dầu, rụng tóc thể mảng, tật nhổ tóc, vảy nến, viêm da mủ, viêm nang lông, lichen phẳng, lupus đỏ dạng đĩa, viêm nang lông.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Cắt tóc ngắn
– Gội đầu bằng các dung dịch sát khuẩn và chống nấm.
– Sử dụng thuốc chống nấm thận trọng và theo dõi kỹ.
– Điều trị các nhiễm khuẩn kèm theo.
b) Điều trị cụ thể
– Nấm tóc Piedra: nhổ tóc có tổn thương nốt cùng với gội đầu bằng dầu gội có lưu huỳnh, ketoconazol 2%. Terbinafin uống có hiệu quả.
– Nấm da đầu
Người lớn: dùng một trong các thuốc sau
+ Fluconazol: 6 mg/kg/ngày x 3-6 tuần
+ Griseofulvin:20 mg/kg/ngày x 6-8 tuần
+ Itraconazol: 5 mg/kg/ngày x 4-8 tuần
+ Terbinafin: 250 mg/ngày x 2-4 tuần
Trẻ em: dùng một trong các thuốc sau
+ Fluconazol: 6 mg/kg/ngày x 6 tuần
+ Griseofulvin: 20-25 mg/kg/ngày x 6-8 tuần
+ Itraconazol: 3-5 mg/kg/ngày x 6 tuần
+ Terbinafin: 62,5 mg/ngày (<20 kg), 125 mg/ngày (20-40 kg) hoặc 250 mg/ngày (>40 kg) x 2-6 tuần.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Một số trường hợp có thể gây rụng tóc vĩnh viễn, gây sẹo.
– Trong các trường hợp nặng hoặc suy giảm miễn dịch, nấm có thể xâm nhập sâu và có thể gây nhiễm nấm huyết hoặc nội tạng.
6. PHÒNG BỆNH
– Vệ sinh tóc thường xuyên.
– Hạn chế gội đầu vào ban đêm.
– Giữ khô tóc.
– Hạn chế trẻ nhỏ chơi với súc vật.
NẤM MÓNG
(Onychomycosis)
1. ĐẠI CƯƠNG
Là bệnh viêm móng thường gặp, tiến triển âm thầm, mãn tính.
Ở châu Âu, ước tính khoảng 2-6% dân số mắc bệnh nấm móng.
Bệnh do nhiều chủng nấm gây nên và có thương tổn lâm sàng đa dạng. Việc chẩn đoán dựa vào biểu hiện lâm sàng và xét nghiệm tìm nấm.
2. NGUYÊN NHÂN
– Nấm sợi (dermatophyte): Chiếm trên 90% các trường hợp nấm móng. Chủ yếu do một số chủng Trichophyton spp. như T. rubrum, T. violaceum, T. mentagrophyte, hiếm khi do E. floccosum.
– Nấm men (yeast): chủ yếu do một số chủng nấm Candida: C. albicans, C. tropicalis… Ngoài ra, còn do Malassezia spp. như M. furfur nhưng hiếm gặp.
– Nấm mốc (non dermatophyte moulds): ít gặp, do Fusarium spp., Aspergilus spp., S. hyalium, H. toruloidea…
3. CHẨN ĐOÁN
a) Biểu hiện lâm sàng: tùy từng vị trí thâm nhập của vi nấm mà biểu hiện lâm sàng khác nhau.
– Tổn thương ở phần bên và phần xa dưới móng (DLSO: Distal and lateral subungual onychomycosis):
+ Là dạng lâm sàng thường gặp nhất.
+ Tổn thường bắt đầu ở phía xa bờ bên của móng.
+ Tăng sừng hóa dưới móng tiến triển tăng dần theo trục của móng làm phá hủy móng.
+ Móng trở nên đục, trắng và mủn.
+ Xen kẽ với các những vùng sừng hóa là những vùng tách móng, là nơi cư trú của nấm sợi.
+ Màu sắc của móng thay đổi: trắng, vàng cam.
– Tổn thương ở bề mặt móng:
+ Trên bề mặt móng có đốm hoặc khía trắng (SWO: Supperficial white onychomycosis).
+ Là dạng đặc trưng của nhiễm dermatophyte do Trichophyton mentagrophytes hoặc Trichophyton rubrum. Ngoài ra, có thể gặp một số chủng nấm mốc. Bệnh hay gặp ở móng chân hơn ở móng tay.
+ Thể này thường gặp ở những người suy giảm miễn dịch (ghép tạng, dùng liệu pháp corticoid toàn thân…), tổn thương có xu hướng lan tỏa và nhiều móng bị tổn thương.
– Tổn thương ở gốc móng (PSO: Proximal subungual onychomycosis) và viêm quanh móng (perionyxis):
+ Viêm nếp da phía gốc móng và nhất là nếp gấp sau.
+ Bản móng xuất hiện các đường rãnh ngắn, gần nhau, song song, sắp xếp dọc theo một dải nâu. Sau một thời gian tiến triển mạn tính xen kẽ những đợt cấp tính, tổn thương ngày càng nặng và gây rối loạn phát triển móng và teo móng. Nguyên nhân thường gặp là Candida spp., vi khuẩn (thường là gram âm).
– Loạn dưỡng toàn móng (TDO: Total dystrophic onychomycosis):
Toàn bộ móng bị tiêu hủy do hậu quả tiến triển lâu ngày của ba dạng nhiễm nấm trên.
b) Cận lâm sàng:
– Soi trực tiếp: tất cả các trường hợp nghi nhiễm nấm móng nên được làm xét nghiệm trực tiếp tìm nấm.
+ Lấy bệnh phẩm: tùy từng thương tổn lâm sàng mà có cách lấy bệnh phẩm phù hợp: cắt và cạo khối sừng mủn dưới móng, cạo rãnh quanh móng.
+ Hóa chất: KOH 20% và KOH 20% kết hợp với mực Parker (tỷ lệ 2:1).
+ Nhận định kết quả: sau 1-3 giờ có thể quan sát sợi nấm và/ hoặc tế bào nấm men.
– Nuôi cấy và định loại
+ Nuôi cấy trên môi trường Sabouraud có chloramphenicol.
+ Nhiệt độ 22-25oC.
+ Thời gian: sau 1-2 ngày với nấm Candida, sau 2-3 tuần với nấm sợi và nấm mốc.
– Sinh thiết nhuộm PAS: ít được chỉ định.
c) Chẩn đoán xác định
– Dựa vào lâm sàng đa dạng.
– Cận lâm sàng.
d) Chẩn đoán phân biệt
– Vảy nến thể móng
– Lichen móng
– Loạn dưỡng móng
– Viêm quanh móng do nhiễm khuẩn
– Hội chứng vàng móng…
4. ĐIỀU TRỊ
a) Thuốc bôi tại chỗ
– Ciclopiroxolamin dạng dung dịch 8%: bôi hàng ngày đến khi khỏi.
– Amorolfin (loceryl) 5%: bôi 1 tuần 1 lần.
+ Nếu móng chân còn tốt, chỉ có ít thương tổn ở bờ ngoài hoặc viêm quanh móng nhẹ 1-2 móng, có thể sử dụng thuốc sát khuẩn và kem bôi chống nấm.
+ Nếu thương tổn nhiều móng hoặc viêm từ 3 móng trở nên thì kết hợp bôi và uống thuốc chống nấm.
b) Thuốc uống:
– Fluconazol: 150-200 mg/tuần x 9 tháng.
– Griseofulvin: 1-2 g/ngày cho tới khi móng trở nên bình thường.
– Itraconazol: 200 mg/ngày x 12 tuần hoặc 200 mg x 2 lần/ngày x 1 tuần/tháng trong 23 tháng.
– Terbinafin: 250 mg/ngày x 12 tuần hoặc 250 mg/ngày x 4 tuần, nghỉ 4 tuần, điều trị tiếp 4 tuần.
Các thuốc trên không nên chỉ định đối với phụ nữ có thai và cho con bú.
Đối với nấm móng trẻ em, dùng một trong các thuốc sau:
+ Fluconazol: 6 mg/kg/tuần x 12-16 tuần (móng tay) hoặc 18-26 tuần (móng chân).
+ Griseofulvin:20 mg/kg/ngày cho tới khi móng trở về bình thường.
+ Itraconazol: 5 mg/kg/ngày (<20 kg), 100 mg/ngày (20-40 kg), 200 mg/ngày (40-50 kg), hoặc 200 mg x 2 lần/ngày (>50 kg) x 1 tuần/tháng trong 2 tháng liên tiếp (móng tay) hoặc 3 tháng liên tiếp (móng chân).
+ Terbinafin: 62,5 mg/ngày (<20 kg), 125 mg/ngày (20-40 kg) hoặc 250 mg/ngày (>40 kg) x 6 tuần (móng tay) hoặc 12 tuần (móng chân)
c) Điều trị hỗ trợ
– Bào mòn móng.
– Loại bỏ móng bằng phẫu thuật, đắp ure 40%.
d) Tiêu chuẩn khỏi bệnh
– Xét nghiệm nấm âm tính.
– Móng mọc lại bình thường.
e) Tiến triển và biến chứng
– Bệnh tuy không nguy hiểm tính mạng, nhưng giảm khả năng lao động và mất thẩm mỹ, ảnh hưởng tới chất lượng cuộc sống bệnh nhân.
– Nấm móng tiến triển âm thầm, không tự hồi phục, có thể dẫn tới mất móng.
5. PHÒNG BỆNH
– Vệ sinh cá nhân: cắt tỉa gọn gàng móng tay, móng chân.
– Mang giày tất thoáng rộng.
– Điều trị thuốc chống nấm đúng, đủ liều khi mắc bệnh.
VIÊM DA TIẾP XÚC DO CÔN TRÙNG
1. ĐẠI CƯƠNG
– Là một phản ứng cấp tính của da với các chất kích ứng từ côn trùng.
– Viêm da tiếp xúc do Paederus là loại thường gặp nhất.
– Ở Việt Nam, bệnh thường xuất hiện vào mùa mưa bão, thành dịch, có thể rải rác suốt cả năm.
– Bệnh không nguy hiểm nhưng làm người bệnh lo lắng.
2. CĂN NGUYÊN
– Bệnh do một loại côn trùng vùng nhiệt đới nóng, ẩm có tên khoa học là Paederus hay còn gọi là kiến khoang (hay kiến kim, kiến lác, kiến nhốt, kiến cằm cặp, kiến cong đít…).
– Thuộc họ cánh cứng, có mặt khắp nơi trên thế giới, thường gặp nhất là ở châu Phi và châu Á.
– Côn trùng có mình dài khoảng 7-10mm, mảnh, có 3 đôi chân, cơ thể có 2 vòng đỏ, 3 vòng đen rất điển hình; bay và chạy rất nhanh, thường ẩn náu ở những nơi ẩm ướt, hoạt động chủ yếu vào ban đêm và rất thích ánh sáng đèn huỳnh quang. Khi bị chà xát, côn trùng bị dập nát và phóng thích chất dịch trong cơ thể chứa chất paederin gây viêm da tiếp xúc.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Tại vị trí côn trùng đốt, bị chà xát xuất hiện phản ứng viêm da. Ban đầu chỉ có một hoặc vài đám da đỏ, dài như vết cào xước, hơi phù nề, kích thước từ vài mm đến vài cm. Sau vài giờ hoặc một ngày xuất hiện mụn nước, bọng nước giữa dát đỏ.
+ Nếu bệnh nhẹ, người bệnh chỉ cảm thấy rát, ngứa, nổi một vài vết đỏ lấm tấm kèm mụn nước, mụn mủ nhỏ. Sau 3-5 ngày, tổn thương khô mà không thành phỏng nước, bọng mủ. Nếu nặng hơn, thương tổn rộng, bọng nước, bọng mủ nông lan rộng, có thể trợt loét, hoại tử.
+ Vị trí: bất kỳ nơi nào nhưng hay gặp ở các vùng da hở. Khi bị tổn thương ở mắt có thể có sưng nề, trợt đỏ, chảy nước mắt; các vị trí khác như nách, bẹn, sinh dục… có thể gây sưng đau làm hạn chế đi lại.
+ Cơ năng: bỏng rát, ngứa. Nếu bội nhiễm sẽ thấy đau nhức, khó chịu.
+ Toàn thân: một số trường hợp tổn thương lan rộng có thể gây đau nhức, sốt, mệt mỏi, nổi hạch cổ, nách, hoặc bẹn tùy theo vùng tổn thương.
– Cận lâm sàng
Không có gì đặc biệt, một số có phỏng mủ lan rộng, hạch sưng to, bạch cầu có thể tăng cao.
b) Chẩn đoán phân biệt
– Bệnh zona
+ Dễ chẩn đoán nhầm nhất.
+ Do nhiễm Varricella-zoster virút (VZV).
+ Thương tổn là dát đỏ, sau nổi mụn nước, bọng nước lõm giữa tập trung thành đám dọc theo thần kinh ngoại biên. Đau rát nhiều tại tổn thương.
+ Xét nghiệm tế bào Tzanck thấy tế bào ly gai và tế bào đa nhân khổng lồ.
– Bệnh herpes da: mụn nước nhỏ tập trung thành chùm trên nền dát đỏ ở vùng bán niêm mạc (môi), niêm mạc (miệng, sinh dục), đau rát nhiều tại tổn thương.
– Viêm da tiếp xúc do các nguyên nhân khác: viêm da tiếp xúc dị ứng, viêm da tiếp xúc kích ứng.
4. TIẾN TRIỂN
– Nếu được điều trị sớm, bệnh đỡ nhanh, tổn thương đóng vảy tiết sau khoảng 4-6 ngày, khô dần, bong vảy để lại vết da sẫm màu, mất đi dần.
– Người bệnh có thể tái phát vài lần. Ở tập thể, có thể nhiều người bị bệnh tại cùng thời điểm.
5. ĐIỀU TRỊ
Điều trị tại chỗ là chủ yếu, tùy theo giai đoạn tổn thương.
a) Tại chỗ
– Ngay khi bị tổn thương: có thể dùng nước muối sinh lý (NaCl 9‰), rửa tổn thương 3-4 lần/ngày nhằm trung hòa độc tố của côn trùng. Tránh kì cọ làm tổn thương lan rộng.
– Khi các tổn thương đỏ, đau rát: dùng các thuốc làm dịu da, chống viêm như các loại hồ (hồ nước, hồ Tetra-Pred) hay các loại mỡ kháng sinh phối hợp với corticoid bôi 2-3 lần/ngày.
– Trường hợp bọng nước, bọng mủ: chấm dung dịch màu milian, castellani, nước thuốc tím pha loãng… bôi 1-2 lần/ngày.
b) Toàn thân: thường không cần phải điều trị.
– Trường hợp thương tổn lan rộng, bọng mủ rộng và có dấu hiệu nhiễm trùng toàn thân: kháng sinh uống.
– Kháng histamin để giảm ngứa, giảm kích ứng da.
6. PHÒNG BỆNH
– Cách phòng bệnh tốt nhất là tránh tiếp xúc với côn trùng gây bệnh.
– Nếu đã tiếp xúc hoặc nghi ngờ tiếp xúc thì nên:
+ Khi phát hiện côn trùng đang bò trên da, lấy ra khỏi người bằng cách thổi hoặc để tờ giấy để côn trùng bò lên. Sau đó rửa sạch vùng da đã tiếp xúc.
+ Khi đã vô tình chà xát côn trùng, phải rửa sạch tay và những vùng da đã tiếp xúc.
+ Khi phát hiện côn trùng trong khu vực sinh sống, nên ngăn bằng cách đóng cửa hoặc sử dụng lưới mắt nhỏ ngăn côn trùng hoặc thay đèn huỳnh quang bằng đèn ánh sáng vàng.
+ Nên ngủ màn và kiểm tra giường chiếu, chăn màn, khăn, quần áo trước khi sử dụng.
+ Làm sạch khu vực quanh nhà. Nếu làm việc dưới ánh đèn, tránh dùng tay đập hoặc quệt khi có cảm giác vướng trên da.
– Khi thấy biểu hiện nghi ngờ bệnh, cần đi khám chuyên khoa da liễu để được khám, tư vấn và điều trị kịp thời.
Chương 3. BỆNH DA DO VI RÚT
BỆNH ZONA
1. ĐỊNH NGHĨA
Bệnh zona hay herpes zoster là bệnh nhiễm trùng da với biểu hiện là các ban đỏ, mụn nước, bọng nước tập trung thành đám, thành chùm dọc theo đường phân bố của thần kinh ngoại biên. Bệnh do sự tái hoạt của virút Varicella zoster (VZV) tiềm ẩn ở rễ thần kinh cảm giác cạnh cột sống.
Bệnh hay gặp ở những người già, những người suy giảm miễn dịch, đặc biệt ở người nhiễm HIV/AIDS.
2. CĂN NGUYÊN, BỆNH SINH
a) Căn nguyên
Căn nguyên là một virút hướng da và thần kinh có tên là Varicella zoster virus (VZV), thuộc họ virút herpes, và cũng chính là virút gây bệnh thủy đậu.
b) Bệnh sinh
Ở người đã mắc bệnh thủy đậu, sau khi khỏi, một số ít virút tồn tại trong các hạch thần kinh cảm giác cạnh cột sống dưới dạng tiềm tàng, im lặng. Khi gặp điều kiện thuận lợi (các yếu tố khởi động) như suy giảm miễn dịch (suy giảm về thần kinh và thể lực, người già yếu, dùng thuốc ức chế miễn dịch, các bệnh về máu, đái tháo đường), bệnh tạo keo (đặc biệt là bệnh lupus ban đỏ), stress, điều trị tia xạ, ung thư, HIV/AIDS… , virút sẽ tái hoạt, nhân lên và lan truyền gây viêm lan tỏa và hoại tử thần kinh. Đồng thời virút lan truyền ngược chiều đến da, niêm mạc và gây tổn thương.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng.
– Lâm sàng
+ Tiền triệu: bệnh khởi đầu với các cảm giác bất thường trên một vùng da như bỏng, nóng rát, châm chích, tê, đau, nhất là về đêm, hiếm gặp hơn là dị cảm ở một vùng hoặc nhiều dây thần kinh chi phối từ 1-5 ngày. Kèm theo có thể nhức đầu, sợ ánh sáng và khó chịu. Thời kỳ này được cho là thời kỳ virút lan truyền dọc dây thần kinh.
+ Khởi phát: khoảng nửa ngày đến một ngày sau, trên vùng da có dấu hiệu tiền triệu xuất hiện những mảng đỏ, hơi nề nhẹ, đường kính khoảng vài cm, gờ cao hơn mặt da, sắp xếp dọc theo đường phân bố thần kinh và dần dần nối với nhau thành dải, thành vệt.
+ Toàn phát
Triệu chứng da: vài ngày sau, trên những mảng đỏ da xuất hiện mụn nước, bọng nước tập trung thành đám giống như chùm nho, lúc đầu mụn nước căng, dịch trong, sau đục, hóa mủ, dần dần vỡ đóng vảy tiết. Thời gian trung bình từ khi phát tổn thương đến khi lành sẹo khoảng 2-4 tuần. Người cao tuổi tổn thương nhiều, diện rộng; mụn nước, bọng nước có thể xuất huyết, hoại tử da, nhiễm khuẩn, sẹo xấu và kéo dài. Ở trẻ em tổn thương ít, tiến triển nhanh.
Vị trí: thường chỉ ở một bên, không vượt quá đường giữa cơ thể và theo đường phân bố của một dây thần kinh ngoại biên; cá biệt bị cả hai bên hay lan tỏa.
Hạch bạch huyết vùng lân cận sưng to.
Triệu chứng cơ năng: đau xuất hiện sớm, có thể trước cả tổn thương ngoài da và luôn thay đổi trong suốt thời gian bệnh tiến triển. Mức độ đau rất đa dạng từ nhẹ như cảm giác rát bỏng, âm ỉ tại chỗ hay nặng như kim châm, giật từng cơn.
Triệu chứng đau thường phụ thuộc vào lứa tuổi. Ở trẻ em, người trẻ đau ít. Người nhiều tuổi đau thành từng cơn, kéo dài, thậm chí hàng năm khi tổn thương ngoài da đã lành sẹo, còn gọi là đau sau zona.
Các rối loạn khác: có thể thấy rối loạn bài tiết mồ hôi, vận mạch, phản xạ dựng lông (nhưng hiếm gặp).
– Các thể lâm sàng
+ Theo vị trí tổn thương
· Zona liên sườn và ngực bụng: là thể lâm sàng hay gặp nhất, chiếm 50% trường hợp.
· Zona cổ (đám rối cổ nông) và cổ cánh tay.
· Zona gáy cổ: có tổn thương ở gáy, da đầu, vành tai.
· Zona hông, bụng, sinh dục, bẹn, xương cùng, ụ ngồi, đùi.
+ Theo hình thái tổn thương: những hình thái này thường gặp ở những người suy giảm miễn dịch như HIV/AIDS, ung thư, hóa trị liệu… , bao gồm:
Zona lan tỏa (disseminated zoster).
Zona nhiều dây thần kinh. ·
Zona tái phát.
+ Các thể zona đặc biệt
Zona mắt: chiếm 10-15% các thể zona. Do tổn thương thần kinh V hay thần kinh sinh ba chi phối cho mắt, hàm trên và hàm dưới, trong đó tổn thương nhánh mắt gấp 5 lần các nhánh khác. Có thể có các biến chứng về mắt như viêm kết mạc, giác mạc, củng mạc, thậm chí nặng đe dọa thị lực như hoại tử võng mạc cấp tính, viêm dây thần kinh thị giác, hội chứng đỉnh ổ mắt, viêm hậu củng mạc, glaucome thứ phát…
Zona hạch gối hay hội chứng Ramsay Hunt: do thương tổn hạch gối của dây thần kinh VII. Bệnh nhân liệt mặt một bên, ù tai, nghe kém hoặc mất khả năng nghe, buồn nôn, nôn, chóng mặt và giật nhãn cầu. Mắt không nhắm kín được (hở mi), có dấu hiệu Charler Bell. Mất cảm giác vị giác một bên 2/3 trước lưỡi, mụn nước mọc ở màng nhĩ, ống tai, vành tai. Có thể có viêm não, màng não.
Zona vùng xương cùng (S2, S3, S4): do viêm dây thần kinh chi phối vùng bàng quang. Bệnh nhân khó tiểu, tiểu dắt, bí tiểu, có trường hợp tiểu máu và tiểu mủ. Đau bụng giống như các triệu chứng ngoại khoa, đau quặn bụng dưới, căng tức, bí trung đại tiện, hậu môn co thắt và cứng như đá không thể khám được, đau nhức vùng da một bên sinh dục kèm theo thương tổn da điển hình.
Zona tai: cảm giác rát bỏng, đau vùng tai, có thể lan ra thái dương và gáy. Ðau xảy ra từng cơn kéo dài nhiều ngày làm bệnh nhân không ăn, không ngủ được, đặc biệt là zona tai kết hợp với zona họng gây đau họng không nuốt được. Rối loạn cảm giác vùng mặt, liệt mặt ngoại biên, nghe kém.
Zona ở người nhiễm HIV/AIDS: bệnh zona ở người có HIV dương tính giai đoạn sớm tương tự như bệnh zona ở người bình thường. Nếu nhiễm HIV giai đoạn muộn/AIDS, zona có thể tái phát thường xuyên, tổn thương không điển hình như xuất hiện trên diện rộng, mụn nước xuất huyết, hoại tử, nhiễm khuẩn, sẹo xấu, bệnh kéo dài.
– Cận lâm sàng
+ Chẩn đoán tế bào Tzanck: thấy các tế bào gai lệch hình và tế bào đa nhân khổng lồ.
+ Nuôi cấy virút: thường ít thực hiện.
+ PCR với bệnh phẩm trong dịch và các mô.
+ Sinh thiết da: được tiến hành nếu lâm sàng không điển hình. + Xét nghiệm HIV.
b) Chẩn đoán phân biệt: tùy theo từng giai đoạn
– Giai đoạn khởi phát: phân biệt với các loại đau như đau đầu, viêm mống mắt, viêm màng phổi, viêm thần kinh cánh tay, đau do bệnh tim, viêm ruột thừa hoặc viêm túi mật, sỏi mật, đau quặn thận, thoát vị đĩa đệm, đau thần kinh toạ…
– Giai đoạn mụn nước, bọng nước: phân biệt với herpes simpex, viêm da tiếp xúc dị ứng (với một số loại cây cỏ, côn trùng). Hiếm hơn là một số bệnh da bọng nước tự miễn như pemphigus, pemphigoid, Duhring-Brocq, bệnh tăng IgA thành dải.
4. ĐIỀU TRỊ
a) Mục tiêu điều trị: làm liền tổn thương; giảm đau; ngăn ngừa biến chứng.
b) Phác đồ điều trị
– Trường hợp không biến chứng và ở người có miễn dịch bình thường:
+ Tại chỗ: bôi hồ nước, dung dịch màu millian, castellani, mỡ acyclovir, mỡ kháng sinh nếu có nhiễm khuẩn
+ Toàn thân:
Uống acyclovir: thuốc kháng virus có tác dụng nhanh lành vết thương, giảm số tổn thương mới và giảm đau sau zona. Thuốc nên được dùng sớm, tốt nhất trong vòng 72 giờ đầu. Liều 800mg x 5 lần/ngày trong 7-10 ngày
Hoặc, famciclovir 500mg mỗi 8 giờ (3 lần mỗi ngày) x 7 ngày
Hoặc, valacyclovir 1000mg mỗi 8 giờ (3 lần mỗi ngày) x 7 ngày
Ngoài ra: kháng sinh chống bội nhiễm; giảm đau, kháng viêm, an thần, sinh tố nhóm B liều cao. Nếu đau dai dẳng: bôi kem chứa lidocain và prilocain, kem capsaicin, lidocain gel, uống thuốc chống trầm cảm ba vòng, phong bế thần kinh và vật lý trị liệu kết hợp. Corticoid: có tác dụng giảm đau trong thời kỳ cấp tính và nhiều tác giả cho rằng thuốc có tác dụng giảm đau sau zona.
– Trường hợp suy giảm miễn dịch hay tổn thương lan rộng:
Tiêm tĩnh mạch acyclovir 30mg/kg/ngày, chia 3 lần x 7 ngày hoặc cho đến khi thương tổn đóng vảy tiết.
– Trường hợp có tổn thương mắt: kết hợp khám chuyên khoa mắt, điều trị acyclovir đường tĩnh mạch.
– Đau sau zona (post herpetic neuralgia-PHN): là hiện tượng đau dai dẳng trên 1 tháng, thậm chí hàng năm với biểu hiện đau nhạy cảm, rát bỏng, đau âm ỉ hay đau nhói như dao đâm ở vùng da tổn thương zona đã lành sẹo. Bệnh thường xuất hiện ở người già, người suy giảm miễn dịch, mắc bệnh ung thư. Nguyên nhân: do VZV gây viêm, hoại tử và xơ hóa các đầu mút thần kinh. Một số trường hợp có thể kèm đau cơ, đau khớp, ảnh hưởng nhiều đến chất lượng cuộc sống.
Điều trị và dự phòng PHN:
+ Điều trị bệnh zona bằng thuốc kháng virus sớm trong vòng 72 giờ đầu.
+ Amitripylin viên 25mg, liều 25-75mg/ngày. Tác dụng phụ: hạ huyết áp tư thế, ngủ gà, khô miệng, lú lẫn, táo bón, bí tiểu, tăng cân. Hạn chế tác dụng phụ bằng cách dùng liều tăng dần.
+ Carbamazepin viên nén 200mg, liều 400-1.200mg/ngày. Tác dụng phụ: chóng mặt, buồn nôn lúc bắt đầu điều trị, hạn chế bằng cách tăng dần liều.
+ Gabapentin viên 300mg, liều 900-2.000mg/ngày. Tác dụng phụ: ngủ gà, nhức đầu, chóng mặt, buồn nôn, đi loạng choạng, run. Hạn chế tác dụng phụ bằng cách tăng dần liều.
+ Pregabalin 150mg-300mg/ngày.
+ Bôi kem chứa lidocain và prilocain tại chỗ, ngày 3-4 lần.
BỆNH HẠT CƠM
(Warts)
1. ĐẠI CƯƠNG
– Là tình trạng bệnh lý với sự tăng sinh lành tính của các tế bào biểu bì ở da và niêm mạc, do virút có tên Human Papilloma Virút (HPV) gây nên. Bệnh gặp ở mọi giới và mọi lứa tuổi. Tuy nhiên, thường gặp nhất ở tuổi lao động, đặc biệt là học sinh và sinh viên. Khoảng 10% dân số mắc bệnh. Tỉ lệ mắc bệnh cao hơn ở những người suy giảm miễn dịch, đặc biệt là suy giảm miễn dịch bẩm sinh hay mắc phải.
– Virus có mặt ở nhiều nơi trong môi trường sống, như bể bơi, nhà tắm công cộng và phòng tập thể thao. Sự lây nhiễm HPV có thể là do tiếp xúc trực tiếp giữa người với người qua da bị xây sát hoặc qua các vật dụng trung gian như giầy dép, dụng cụ thể thao.
– Bệnh không gây chết người nhưng có thể gây đau, ảnh hưởng đến chất lượng cuộc sống của người bệnh.
2. NGUYÊN NHÂN
– Có khoảng trên 100 type HPV đã được xác định và được chia thành 3 nhóm: type gây bệnh da: type 1, 2, 3, 4; type gây bệnh ở niêm mạc sinh dục: type 6, 11, 16, 18 và type gây loạn sản biểu bì dạng hạt cơm là type 5 và 8.
– Khi xâm nhập vào các tế bào biểu bì, virút có thể tồn tại lâu từ 2 đến 9 tháng, không có các triệu chứng lâm sàng. Hạt cơm có thể xuất hiện ở bất kỳ vị trí nào của cơ thể, nhất là ở bàn tay, bàn chân. Tiến triển của bệnh có thể khỏi tự nhiên từ 20-25% trường hợp. Những trường hợp hạt cơm rải rác, mạn tính hay tái phát có liên quan đến tình trạng suy giảm miễn dịch.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Hạt cơm thông thường (common warts)
Hạt cơm thông thường chiếm tỷ lệ cao nhất, từ 58-70% trong tổng số bệnh nhân mắc hạt cơm.
Ban đầu thường là những sẩn nhỏ bằng hạt kê, màu da. Sau vài tuần hoặc vài tháng, thương tổn lớn dần, nổi cao, có hình bán cầu, bề mặt sần sùi thô ráp, dày sừng với nhiều kích thước khác nhau. Các thương tổn rải rác hoặc thành dải hoặc thành đám hay gặp ở mu bàn tay, mu bàn chân, ngón tay và ngón chân, quanh móng, da đầu.
+ Hạt cơm bàn tay, bàn chân (palmo-plantar warts)
Hạt cơm ở bàn tay, bàn chân thường đa dạng.
Điển hình là các sẩn, kích thước từ 2-10mm, bề mặt xù xì làm mất những đường vân trên bề mặt. Tổn thương sắp xếp riêng rẽ hoặc tập trung thành đám ở những vùng tỳ đè, quanh móng được gọi là hạt cơm thể khảm. Đôi khi biểu hiện của hạt cơm chỉ là sẩn nhẵn, bằng phẳng với mặt da, màu vàng đục hoặc màu da. Đôi khi sẩn xù xì có gai nhỏ và lõm ở giữa.
Khi dùng dao mổ cắt bỏ hết phần dày sừng thấy bên dưới là một mô màu trắng trên có các chấm đen. Biểu hiện đó là do hiện tượng tắc các mạch máu nhỏ ở lòng bàn chân tạo nên. Đây là dấu hiệu có giá trị giúp chẩn đoán phân biệt giữa hạt cơm với những bệnh khác khu trú ở lòng bàn chân như chai chân hay dày sừng bàn tay bàn chân khu trú.
Đau khi đi lại, nhiều trường hợp rất đau và không thể đi lại được.
+ Hạt cơm phẳng (flat warts)
Hạt cơm phẳng chiếm 24-34% tổng số hạt cơm, thường gặp ở tuổi học đường.
Thương tổn là những sẩn hơi nổi cao trên mặt da, bề mặt thô ráp, kích thước nhỏ từ 1 đến 5 mm, hình tròn hay hình đa giác, màu da hay thẫm màu, ranh giới rõ đứng riêng rẽ hay thành đám, đôi khi thành dải (dấu hiệu Koebner). Số lượng thương tổn thường ít nhưng ở những trường hợp lan tỏa có tới vài trăm thương tổn. Vị trí hay gặp ở vùng da hở nhất là ở mặt, cánh tay và thân mình làm ảnh hưởng đến thẩm mỹ, lao động và sinh hoạt hàng ngày của người bệnh.
+ Hạt cơm ở niêm mạc (xem bệnh sùi mào gà)
b) Chẩn đoán phân biệt
– Hạt cơm thông thường cần phân biệt với dày sừng da dầu, dày sừng ánh nắng, ung thư tế bào gai.
– Hạt cơm phẳng cần phân biệt với các sẩn trong bệnh lichen phẳng.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Hạt cơm tiến triển từ một vài tháng đến một vài năm. Nếu không được điều trị bệnh cũng có thể tự khỏi. Khoảng 2/3 số hạt cơm tự mất đi sau 2 năm. Tình trạng tự khỏi bệnh xảy ra ngay cả những trường hợp có nhiều tổn thương lan tỏa.
– Nhiều phương pháp được áp dụng để điều trị bệnh hạt cơm như dùng các hóa chất hoặc thủ thuật để loại bỏ tổn thương. Tuy nhiên, cho đến nay, chưa có biện pháp điều trị đặc hiệu. Việc sử dụng một hay kết hợp nhiều biện pháp điều trị tùy thuộc vào từng trường hợp bệnh cụ thể.
b) Điều trị cụ thể
– Điều trị nội khoa
+ Các thuốc bôi tại chỗ
Mỡ salicyle: mỡ salicyle với nồng độ khác nhau từ 10% đến 40%, có tác dụng bạt sừng mạnh, loại bỏ các tế bào chứa virút. Tùy từng loại thương tổn và tùy theo vị trí mà có thể sử dụng thuốc với nồng độ khác nhau từ 10% đến 40%. Băng bịt làm thuốc có thể ngấm sâu vào thương tổn có tác dụng điều trị tốt hơn.
Duofilm là dung dịch keo gồm có acid lactic 16,7% và acid salicylic 16,7%, có tác dụng sát khuẩn và làm tan rã các tế bào lớp sừng. Trước khi bôi thuốc nên rửa vùng thương tổn bằng xà phòng, ngâm tay hoặc chân vào nước ấm khoảng 10 phút, sau đó dùng 1 hòn đá ráp kỳ nhẹ lên bề mặt thương tổn làm mỏng lớp sừng, rửa lại cho sạch rồi để khô và chấm duofilm lên bề mặt thương tổn, một ngày chấm một lần cho đến khi khỏi. Cần lưu ý cần bôi đúng thương tổn. Thuốc có thể gây kích ứng tại chỗ, có cảm giác rát bỏng khi bôi thuốc.
Collomack chứa acid lactic 0,5g, acid salicylic 2g và polidocanol 0,2g, có tác dụng bạt sừng mạnh do vậy được chỉ định điều trị các hạt cơm sâu, có kích thước lớn ở bàn tay, bàn chân. Chống chỉ định đối với các hạt cơm ở vùng mặt.
Cantharidin 0,7% được chiết xuất từ loại bọ cánh cứng. Sau khi bôi thuốc 12 đến 24 giờ, bọng nước xuất hiện tại nơi bôi thuốc, sau một vài ngày bọng nước vỡ, khô đóng vảy. Thuốc có tác dụng tốt đối với hạt cơm thể thông thường.
Axít trichloracetic 33%: có tác dụng đông vón protein và gây hoại tử tế bào sừng. Nhược điểm của phương pháp này là có thể gây đau nhiều và gây loét do bôi thuốc quá nhiều.
Podophyllotoxin là thuốc chống phân bào được bào chế dưới dạng dung dịch keo 25%. Chấm thuốc ngày hai lần, trong thời gian ba ngày, sau đó ngừng bốn ngày. Nếu còn thương tổn lại tiếp tục điều trị với liệu trình như trên, tối đa có thể điều trị trong thời gian 5 tuần. Cần lưu ý bôi đúng thương tổn và phải rửa tay sau khi dùng thuốc vì thuốc có thể gây kích ứng ở da và niêm mạc. Cần thận trọng sử dụng thuốc đối với phụ nữ có thai vì có thể gây ảnh hưởng đến sự phát triển của thai nhi.
Nitrat bạc 10% có tác dụng bạt sừng.
Axít 5-aminolaevulinic là một chất nhạy cảm với ánh sáng. Bôi thuốc lên thương tổn sau đó chiếu tia cực tím (UV) có tác dụng diệt các tế bào chứa virút. Do vậy, đây còn được gọi là phương pháp quang hóa trị liệu (photodynamo-therapy).
Immiqimod là chất kích thích miễn dịch. Kem immiqimod 5% bôi ngày hai lần trong thời gian 6 đến 12 tuần.
Kem 5-fluouracil có tác dụng ức chế sự nhân lên của các tế bào, được bào chế dưới dạng kem, bôi 1-2 lần/ngày trong thời gian 3 đến 4 tuần.
Kem tretinoin 0,05%-0,1% có tác dụng bạt sừng, thường được dùng để điều trị hạt cơm phẳng, nhất là ở trẻ em.
Sulfat kẽm dạng dung dịch bôi tại chỗ, ngày bôi 1 đến 2 lần. Phân tử kẽm gắn lên các phân tử glycoprotein trên bề mặt virút làm ngăn cản sự thâm nhập của virút vào tế bào. Thuốc ít gây kích ứng và cho kết quả tốt đối với những trường hợp nhiều thương tổn.
+ Các thuốc tiêm trong thương tổn:
Bleomycin là một glycopeptides có tác dụng gây độc tế bào. Tiêm dung dịch bleomycin 0,5% trong thương tổn có hiệu quả. Thuốc được chỉ định trong trường hợp thương tổn có kích thước lớn, tái phát và không đáp ứng điều trị với các phương pháp khác.
Interferon alpha-2a: Thuốc có tác dụng ức chế sự nhân lên của virút trong tế bào, đồng thời kích thích hoạt động của các đại thực bào. Thuốc được tiêm trong thương tổn, tuy nhiên dễ bị tái phát khi ngừng thuốc.
+ Thuốc toàn thân
Cimetidin: thuộc nhóm kháng histamin H2, ngoài tác dụng giảm bài tiết dịch dạ dày, thuốc còn có tác dụng kích thích miễn dịch, tăng khả năng đại thực bào và diệt virút. Uống với liều 20-40mg/kg/24 ngày, cho kết quả tốt đối với trường hợp hạt cơm tái phát nhiều lần hoặc có nhiều thương tổn.
Sulfat kẽm: liều lượng được sử dụng là 10mg/kg/ngày. Thuốc ít gây độc nên liều tối đa có thể tới 600 mg/ngày và cho kết quả tốt với những trường hợp có nhiều thương tổn.
Verrulyse-Methionin: thành phần của thuốc gồm ma-gie, can-xi, methionin, sắt và man-gan. Thuốc được chỉ định cho tất cả các loại hạt cơm. Liều dùng cho người lớn từ 2 đến 4 viên/ngày.
– Điều trị bằng thủ thuật
+ Phẫu thuật lạnh: sử dụng nitơ lạnh ở nhiệt độ -196oC gây bỏng lạnh làm bong thương tổn. Hiệu quả điều trị cao và ít tốn kém.
+ Phẫu thuật bằng laser:
Loại laser thường được sử dụng nhất là laser CO2 có bước sóng 10.060nm làm phá vỡ tế bào và làm bốc bay toàn bộ tổ chức. Phương pháp có ưu điểm làm sạch nhanh thương tổn. Tuy nhiên, vết thương thường lâu lành ảnh hưởng đến ngày công lao động của người bệnh.
Laser màu có bước sóng 585 nm cũng có thể được áp dụng để điều trị hạt cơm. Loại laser này có tác dụng phá hủy các mạch máu làm giảm nguồn nuôi dưỡng các tế bào chứa virút từ đó có tác dụng điều trị bệnh. Tuy nhiên, loại laser này ít được sử dụng để điều trị hạt cơm vì đắt tiền.
+ Phẫu thuật cắt bỏ thương tổn: phương pháp này rất hay tái phát và đặc biệt rất khó điều trị đối với những người bệnh có nhiều thương tổn.
– Các phương pháp điều trị khác
+ Liệu pháp dùng băng dính: dán băng dính lên vùng da có hạt cơm, cứ hai đến ba ngày thay băng một lần có tác dụng làm cho thương tổn mỏng dần và khỏi.
+ Tâm lý liệu pháp: trên thực tế cho thấy nhiều trường hợp người bệnh bị hạt cơm, sau một thời gian các tổn thương tự khỏi. Trong dân gian lưu truyền nhiều cách chữa như xát lá tía tô hoặc dùng tỏi cắt lát mỏng bôi lên thương tổn. Nhiều nghiên cứu đã chứng minh trong lá tía tô hay hành, tỏi có các loại kháng sinh, đặc biệt là các kháng sinh kháng virút có tác dụng điều trị bệnh.
+ Vắc-xin phòng virút: phương pháp này có tác dụng phòng ngừa sự tái nhiễm virút HPV. Tuy nhiên, tiêm vắc-xin chủ yếu được áp dụng đối với HPV sinh dục, nhất là đối với các chủng virút có nguy cơ cao gây ung thư cổ tử cung.
5. PHÒNG BỆNH
– Sát khuẩn làm vệ sinh thường xuyên các địa điểm công cộng như bể bơi, nhà tắm công cộng, phòng tập thể thao…
– Cần có bảo hộ lao động đối với một số nghề nghiệp có nguy cơ mắc bệnh cao như thợ giết mổ gia súc, trồng hoa..
– Điều trị loại bỏ các tổn thương nếu có thể nhằm loại bỏ nguồn lây nhiễm.
U MỀM LÂY
(Molluscum Contagiosum)
1. ĐẠI CƯƠNG
– U mềm lây được Batcman mô tả lần đầu tiên năm 1817 và năm 1905 Juliusberg phát hiện ra căn nguyên gây bệnh là một virút có tên khoa học Molluscum Contagiosum virus (MCV).
– Ở Mỹ, theo ước tính có khoảng 1% dân số mắc u mềm lây ít nhất một lần trong đời. Bệnh có thể xảy ra ở bất kỳ lứa tuổi nào nhưng thường gặp nhất ở trẻ em.
– Phương thức lây truyền là tiếp xúc trực tiếp hay gián tiếp qua các dụng cụ, tắm cùng bể tắm, dùng khăn, dụng cụ thể thao chung hoặc ngồi cùng ghế.
2. NGUYÊN NHÂN
– Virút MCV thuộc nhóm poxvirus có kích thước lớn (200x300x100mm). Có 4 type vi rút là MCV 1, 2, 3 và 4. Hai type thường gặp là MCV 1 và MCV 2. Tuy nhiên, type 1 là nguyên nhân chủ yếu còn type 2 thường gây u mềm lây ở người lớn và được xếp vào nhóm các bệnh lây truyền qua đường tình dục.
– Trên lâm sàng rất khó phân biệt các type gây bệnh mà chủ yếu dựa vào các xét nghiệm PCR.
– Có nhiều yếu tố thuận lợi gây bệnh nhất là tình trạng da khô, viêm da cơ địa và điều trị bằng bôi các loại kem corticoid.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng.
– Lâm sàng
+ Thời gian ủ bệnh: từ 2 tuần đến 6 tháng.
+ Tổn thương cơ bản là các sẩn chắc có đặc điểm:
. Màu hồng nhạt, trắng đục hoặc màu vàng, đôi khi là màu da bình thường, đường kính từ 2-6mm.
. Lõm giữa.
. Đứng riêng rẽ hoặc thành từng đám.
. Số lượng từ 1-20 cho tới hàng trăm.
. Các sẩn có thể sắp xếp thành dải, theo vệt (dấu hiệu Koebner).
. Vị trí: ở trẻ em, tổn thương chủ yếu ở vùng da hở như mặt, cổ, nếp gấp. Ở người lớn, thường ở vùng bụng dưới, phía trong đùi, xương mu và sinh dục. Bệnh có thể xuất hiện ở một vài vị trí hiếm gặp như miệng, lưỡi, lòng bàn tay, bàn chân.
. Da xung quanh tổn thương có thể đỏ, ngứa do phản ứng đáp ứng miễn dịch của cơ thể đối với tác nhân gây bệnh.
. Ở những bệnh nhân bị suy giảm miễn dịch như nhiễm HIV, mắc các bệnh mạn tính bẩm sinh, hoặc điều trị bằng các thuốc ức chế miễn dịch, tổn thương u mềm lây thường có kích thước lớn hơn 5mm, lan tỏa toàn thân với số lượng nhiều (trên 30) và tồn tại dai dẳng.
– Cận lâm sàng: ít được chỉ định.
+ Mô bệnh học: thượng bì quá sản mạnh, gồm nhiều tiểu thể mềm bắt màu ưa axít, đứng sát cạnh nhau, nén chặt lại thành từng thùy hình quả lê, trung tâm có miệng dạng núi lửa, các thùy này xâm lấn xuống trung bì nông. Trung bì: xâm nhập ít bạch cầu đơn nhân xung quanh các huyết quản ở trung bì nông.
+ Các xét nghiệm khác
. Xét nghiệm phát hiện kháng thể kháng virút u mềm lây trong huyết thanh.
. Xét nghiệm tế bào bằng kỹ thuật nhuộm giêm-sa hay gram phát hiện các tế bào sừng có kích thước lớn, trong chứa nhiều thể vùi.
. Xét nghiệm phát hiện kháng nguyên MCV bằng kỹ thuật miễn dịch huỳnh quang.
b) Chẩn đoán phân biệt
– Milia: do sự tắc nghẽn của các tuyến mồ hôi với tổn thương cơ bản là các sẩn kích thước từ 1-2 mm, nổi cao trên mặt da, trong chứa nhân màu trắng, không ngứa, không đau, vị trí thường ở mặt, ngực và thân mình.
– Hạt cơm phẳng: tổn thương cơ bản là sẩn hơi nổi cao trên mặt da, bề mặt hơi sần sùi, kích thước từ 1 đến 5 mm, hình tròn hay hình đa giác màu da hay thẫm màu, ranh giới rõ đứng riêng rẽ hay thành đám, đôi khi thành dải (dấu hiệu Koebner).
– Uống tuyến mồ hôi
+ Tổn thương là các sẩn nhỏ, kích thước 1-5mm, màu như màu da hay màu vàng nhạt, nâu nhạt, trắng. Sẩn tương đối cứng chắc, trơn nhẵn và thường có tính phân bố đối xứng.
+ Vị trí: thường ở vùng quanh mắt, nhất là mi dưới, gò má, trán, mặt, cổ, nách, ngực, bụng, đùi, sinh dục, cẳng chân.
– Penicillium marneffei: Penicillium marneffei thường gặp ở những người bệnh nhiễm HIV/AIDS. Tổn thương là các sẩn chắc kích thuớc từ 2-3mm, nổi cao trên mặt da, màu da bình thường, lõm giữa, đứng riêng lẻ hoặc thành chùm ở bất kỳ vị trí nào của cơ thể. Xét nghiệm nấm dương tính.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Loại bỏ tổn thương.
– Phòng tránh tái phát.
– Điều trị các bệnh kèm theo: viêm da cơ địa, khô da.
b) Điều trị cụ thể
– Nạo bỏ tổn thương bằng thìa nạo: sau khi bôi kem tê (EMLA 5%), dùng thìa nạo vô khuẩn nạo bỏ nhân tổn thương.
– Điều trị bằng các thuốc bôi:
+ Dung dịch KOH 10%: bôi dung dịch lên đúng tổn thương, ngày bôi hai lần (sáng, tối) cho đến khi hết tổn thương.
+ Imiquimod 5%: bôi thuốc vào buổi tối, rửa sạch sau 8-10 giờ. Một tuần bôi ba ngày liên tiếp, nghỉ 4 ngày, tuần tiếp theo điều trị với liệu trình tương tự. Thời gian bôi tối đa có thể tới 16 tuần.
+ Salicylic 2-5%: bôi ngày 2-3 lần cho đến khi hết tổn thương.
+ Nitơ lỏng (-196oC): xịt nitơ lỏng lên đúng tổn thương gây đông vón tổn thương. Cần lưu ý tránh gây tổn thương vùng da lành xung quanh nhất là các tổn thương quanh mắt.
– Một số phương pháp điều trị khác: bôi Cantharidin, axít trichoroacetic, podophyllotoxin, hoặc tiêm interferon trong tổn thương. Một số tác giả sử dụng laser màu (pulsed dye laser) có bước sóng 585 nm.
– Điều trị kết hợp
+ Tránh chà xát, tránh gãi
+ Kem giữ ẩm da
+ Sát khuẩn
+ Hạn chế sử dụng thuốc bôi có chứa corticoid tạo điều kiện cho virút lây truyền.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh lành tính, có thể tự khỏi sau một thời gian tiến triển.
– Một số trường hợp có biến chứng chàm hóa xung quanh tổn thương do người bệnh gãi nhiều và do đáp ứng miễn dịch của cơ thể đối với tác nhân gây bệnh.
6. PHÒNG BỆNH
– Vệ sinh cá nhân.
– Tránh tiếp xúc với nguồn lây bệnh, nhất là ở những nơi có nhiều virút như bể bơi, nhà tắm công cộng.
– Cần theo dõi và điều trị sớm ở những người có nguy cơ mắc bệnh cao như trẻ em mắc viêm da cơ địa, khô da.
Chương 4. BỆNH DA TỰ MIỄN
BỆNH LUPUS BAN ĐỎ
(Lupus Erythematosus)
Lupus ban đỏ gồm 2 loại: lupus ban đỏ dạng đĩa (DLE: Discoid Lupus erythematosus) và lupus ban đỏ hệ thống (SLE: Systemic lupus erythematosus).
A. LUPUS BAN ĐỎ DẠNG ĐĨA
1. ĐẠI CƯƠNG
– Thể này cũng có tên khác là lupus ban đỏ thể da kinh diễn.
– Bệnh chỉ có thương tổn ở da, không có thương tổn nội tạng.
2. NGUYÊN NHÂN
– Cho đến nay chưa hiểu hoàn toàn căn sinh bệnh học của lupus thể này.
– Nhiều yếu tố có liên quan đến bệnh như: di truyền, ánh nắng mặt trời và rối loạn miễn dịch tại chỗ. Tuy nhiên, không tìm thấy kháng thể kháng nhân trong huyết thanh, hơn nữa nồng độ bổ thể trong máu vẫn bình thường. Vì vậy, người ta cho rằng cơ chế bệnh sinh của lupus ban đỏ dạng đĩa và lupus ban đỏ hệ thống là khác nhau. Mặc dù vậy, có khoảng 1-3% người bệnh bị lupus ban đỏ dạng đĩa có thể chuyển thành lupus ban đỏ hệ thống.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định Lâm sàng
– Thương tổn cơ bản:
+ Các dát đỏ có vảy dính khu trú ở những vùng hở như mặt, cổ, bàn tay…
+ Các thương tổn này rất nhạy cảm với ánh nắng, nếu tiến triển lâu dài gây teo ở giữa nên gọi là “dạng đĩa”.
+ Một số thương tổn có thể quá sản phì đại.
– Chẩn đoán: dựa vào 3 đặc điểm chính
+ Ban đỏ
+ Vảy dính
+ Sẹo teo
b) Chẩn đoán phân biệt
– Viêm da dầu
– Trứng cá đỏ
– Lao da
– Dày sừng do nắng (actinic keratosis)
– Dị ứng thuốc
4. ĐIỀU TRỊ
– Dùng các thuốc bôi corticoid tại chỗ hay corticoid phối hợp axít salicylic: như mỡ Salicyle, mỡ có chứa corticoid như Eumovate, Diprosalic hoặc Dermovate.
– Corticoid uống trong trường hợp bệnh dai dẳng, tái phát. Liều sử dụng dưới 10 mg/ngày.
– Các thuốc kháng sốt rét tổng hợp (chloroquin hoặc hydroxychloroquin) có tác dụng rất tốt, song phải điều trị lâu dài. Cần phải khám thị lực trước điều trị và theo dõi thị lực ít nhất 3 tháng/lần.
B. LUPUS BAN ĐỎ HỆ THỐNG
1. ĐẠI CƯƠNG
Lupus ban đỏ hệ thống là một trong các bệnh tự miễn hay gặp ở phụ nữ trẻ tuổi. Bệnh gây thương tổn nhiều cơ quan nội tạng như da, niêm mạc, gan, thận, khớp, tim, phổi, hệ thần kinh.
2. NGUYÊN NHÂN
– Căn sinh bệnh học của lupus ban đỏ hệ thống rất phức tạp, do nhiều yếu tố tham gia. Trong những năm gần đây, hai yếu tố chính, quan trọng nhất được cho là có liên quan trực tiếp đến bệnh là di truyền và rối loạn miễn dịch.
– Di truyền: đã xác định được các “gen” có liên quan đến bệnh, đó là HLAB8, HLA-DR3, HLA-DRw52, HLA-DQw1.
– Rối loạn miễn dịch: có hiện tượng mất cân bằng trong hệ thống miễn dịch ở những người bệnh lupus ban đỏ hệ thống. Các lympho T không kiểm soát được hoạt động của các lympho B. Do vậy khi cơ thể bị nhiễm trùng kinh diễn hay bị các yếu tố ngoại lai tác động, các tế bào bị biến đổi và trở thành “lạ” đối với cơ thể mình (hay còn gọi là tự kháng nguyên). Lympho B không bị kiểm soát sẽ tăng sinh để sản xuất một lượng lớn các tự kháng thể chống lại các tự kháng nguyên đó. Tự kháng thể kết hợp với các tự kháng nguyên tạo thành phức hợp miễn dịch lắng đọng tại các mao mạch, cơ quan, tổ chức cùng với các bổ thể gây nên các hiện tượng bệnh lý ở nhiều tổ chức, cơ quan.
– Một số yếu tố liên quan:
+ Giới: bệnh hay gặp ở nữ giới, trẻ tuổi.
+ Một số thuốc có khả năng gây bệnh giống như lupus đã được xác định: hydralazin, procainamid, isoniazid, sulfonamid, phenytoin, D-penicillamin. Thuốc tránh thai cũng có vai trò trong việc khởi động hay làm bệnh nặng thêm.
+ Nhiễm trùng: đặc biệt là các nhiễm trùng kinh diễn.
+ Ánh nắng mặt trời đóng vai trò quan trọng trong sinh bệnh học của bệnh.
3. CHẨN ĐOÁN
b) Chẩn đoán xác định
– Lâm sàng
+ Tổn thương da và niêm mạc
. Dát đỏ: rất hay gặp trong lupus đỏ hệ thống. Dát đỏ hình cánh bướm ở hai má, mặt, hơi phù, tồn tại trong nhiều tuần, nhiều tháng. Sau một thời gian, dát xuất hiện ở tay, chân hay bất kỳ một vùng nào trong cơ thể. Các dát rất nhạy cảm với ánh nắng. Một số dát khi khỏi để lại vết thâm, không để lại sẹo.
. Bọng nước: hiếm gặp hơn.
. Loét: ở các đầu ngón tay, ngón chân do hội chứng Raynaud.
. Tổn thương niêm mạc: loét miệng, hầu, họng, mũi, sinh dục, hậu môn, loét thường không đau.
+ Rụng tóc: có thể rụng thưa hay rụng lan tỏa toàn bộ. Tóc có thể mọc lại khi lui bệnh.
+ Tổn thương do viêm mạch
. Hội chứng Raynaud
. Ban xuất huyết (thâm nhiễm hay hoại tử)
. Mày đay
+ Tổn thương mạch không viêm (cần phát hiện hội chứng kháng phospholipid)
. Mạng vân tím (livedo)
. Loét cẳng chân
. Giãn mạch quanh móng và xuất huyết dưới móng
. Cước
+ Toàn thân: sốt, mệt mỏi, gầy sút là những biểu hiện hay gặp, đặc biệt trong giai đoạn bệnh tiến triển.
+ Tổn thương khớp
. Hơn 90% người bệnh có biểu hiện viêm khớp, đau khi cử động, đi lại.. Các khớp hay bị viêm là khớp gối, cổ tay, ngón chân. Các ngón tay có thể biến dạng (cổ ngỗng) giống viêm đa khớp dạng thấp.
+ Viêm cơ: gặp khoảng 30%. Các cơ bị yếu do viêm, ít đau. Triệu chứng này hồi phục nhanh sau điều trị bằng corticoid.
+ Tổn thương thận: thương tổn thận gặp khoảng 60% ở những người bệnh lupus đỏ hệ thống. Đây là biểu hiện nặng và có ý nghĩa để tiên lượng bệnh.
+ Tim mạch
. Viêm ngoại tâm mạc (pericarditis) có tràn dịch, nhịp nhanh. Tim to, suy tim, xơ vữa mạch vành cũng có thể gặp trong giai đoạn cuối của bệnh.
. Viêm nội tâm mạc (endocarditis) cấp và bán cấp do vi khuẩn có thể phối hợp với thương tổn van tim trong hội chứng Libmann-Sacks.
+ Phổi: hay gặp nhất là đau ngực do viêm màng phổi. Có thể có tràn dịch màng phổi. Viêm phổi kẽ thâm nhiễm do lupus gặp khoảng 10% người bệnh với triệu chứng khó thở.
+ Thần kinh, tâm thần
. Rối loạn phương hướng, tri giác, trí nhớ. Đôi khi có đau đầu dữ dội, hoặc có động kinh. Biểu hiện của rối loạn vận động như múa giật, múa vờn cũng có thể gặp.
. Triệu chứng tâm thần có thể nặng thêm trong khi dùng corticoid liều cao kéo dài.
+ Tiêu hóa
. Nôn, buồn nôn, chán ăn gặp ở khoảng 20% người bệnh.
. Đau bụng ít gặp nhưng là một triệu chứng rất quan trọng.
. Có thể có viêm gan, xơ gan.
+ Hạch bạch huyết: hạch ngoại biên to, đặc biệt là giai đoạn bệnh nặng và ở trẻ em. Có thể phối hợp với gan to, lách to.
+ Huyết học
. Thiếu máu huyết tán vừa hoặc nặng là triệu chứng rất hay gặp trong lupus ban đỏ hệ thống.
. Tốc độ máu lắng tăng cao.
– Cận lâm sàng
+ Kháng thể kháng nhân: dương tính 100% trong giai đoạn bệnh hoạt tính. Tuy nhiên, kháng thể đặc hiệu để chẩn đoán bệnh là kháng thể kháng DNA chuỗi kép và kháng thể kháng Smith.
+ Bổ thể: C4, C3, C19 đều giảm.
+ Công thức máu:
. Hồng cầu giảm < 3.500.000/dl
. Bạch cầu: < 4.000/dl
. Tiểu cầu: < 100.000/dl
Chẩn đoán xác định: dựa vào các triệu chứng lâm sàng và xét nghiệm. Năm 1971, Hội Khớp học Mỹ (ARA) đề xuất tiêu chuẩn chẩn đoán lupus đỏ hệ thống bao gồm 14 biểu hiện quan trọng của bệnh. Tuy nhiên, hệ thống tiêu chuẩn này có một số nhược điểm nên năm 1997, ARA đã điều chỉnh lại còn 11 biểu hiện để chẩn đoán xác định bệnh:
1) Ban đỏ ở má: phẳng hoặc nổi cao trên gò má.
2) Ban dạng đĩa: thương tổn nổi cao có vảy sừng bám chắc và nút sừng quanh nang lông. Sẹo teo da có thể xuất hiện ở thương tổn cũ.
3) Cảm ứng ánh nắng: ban ở da phản ứng không bình thường với ánh sáng mặt trời.
4) Loét miệng: loét miệng, mũi, họng, thường không đau.
5) Viêm khớp: viêm khớp không hủy hoại ở 2 hoặc nhiều khớp, có đau, sưng và tiết dịch.
6) Viêm các màng:
– Viêm màng phổi: tiền sử có đau do viêm nàng phổi hay tiếng cọ màng phổi, hoặc tràn dịch màng phổi. Hoặc:
– Viêm màng ngoài tim: xác định bằng điện tâm đồ hoặc tiếng cọ màng tim, hoặc tràn dịch màng tim.
7) Biểu hiện thận:
– Protein niệu thường xuyên cao hơn 0,5g/ngày hoặc dương tính hơn 3+ (nếu không định lượng được). Hoặc:
– Có hồng cầu, trụ hạt trong nước tiểu.
8) Biểu hiện thần kinh:
– Động kinh
– Loạn thần
9) Biểu hiện ở máu:
– Thiếu máu tan máu có tăng hồng cầu lưới. Hoặc:
– Giảm bạch cầu (< 4.000/dl) trong 2 hoặc nhiều lần. Hoặc
– Giảm lympho (< 1.500/dl). Hoặc:
– Giảm tiểu cầu (< 100.000/dl) khi không có sai lầm của dùng thuốc.
10) Rối loạn miễn dịch:
– Tế bào LE dương tính (hiện nay ít sử dụng trong lâm sàng vì không đặc hiệu). Hoặc:
– Kháng thể kháng DNA nguyên thủy với nồng độ bất thường, hoặc:
– Kháng thể kháng Smith dương tính, hoặc:
– Phản ứng huyết thanh dương tính giả với giang mai. Hoặc kháng đông lưu hành hoặc kháng thể kháng cardiolipin (dương tính ít nhất 6 tháng và phản ứng VDRL dương tính 3+, TPHA âm tính).
11) Kháng thể kháng nhân (anti-ANA) với nồng độ bất thường trong kỹ thuật miễn dịch huỳnh quang hay một xét nghiệm tương đương cùng thời điểm mà không dùng các thuốc liên quan với hội chứng lupus do thuốc.
Một người được coi là bị lupus đỏ hệ thống khi có ít nhất 4 trong 11 biểu hiện trên, riêng rẽ hay đồng thời trong một quãng thời gian quan sát.
b) Chẩn đoán phân biệt
– Viêm da do ánh nắng
– Viêm bì cơ
– Phong thể L
– Dị ứng thuốc
– Hội chứng overlap hoặc bệnh tổ chức liên kết hỗn hợp (mixed connective tissue disease)
– Bệnh máu biểu hiện ở da
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Kết hợp dùng thuốc với việc điều chỉnh chế độ sinh hoạt của người bệnh. Điều trị tấn công kết hợp với điều trị duy trì.
b) Điều trị cụ thể
– Tại chỗ
+ Kem corticoid nhóm trung bình
+ Kem chống nắng
– Toàn thân
– Corticoid: là thuốc quan trọng nhất. Liều lượng tùy theo từng giai đoạn và tiến triển bệnh. Liều tấn công thường dùng là 2-3mg/kg/24 giờ, khi triệu chứng giảm thì bắt đầu giảm liều. Thông thường khoảng 1-2 tuần giảm 10mg.
– Các thuốc ức chế miễn dịch khác: azathioprin, cyclophosphamid, cyclosporin, methotrexat,… Các thuốc này có thể phối hợp với corticoid hoặc dùng riêng tùy tiến triển của bệnh.
– Các chất sinh học: Infliximab, Etanercept… có thể được chỉ định cho những trường hợp người bệnh nặng, không đáp ứng với corticoid và cách thuốc ức chế miễn dịch.
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
– Là bệnh tiến triển suốt đời, có những đợt vượng bệnh đan xen với những đợt bệnh thoái lui.
– Nếu được điều trị đúng, kịp thời, người bệnh có thể khỏe mạnh, hoạt động và sinh hoạt bình thường. Nếu không được điều trị kịp thời, bệnh có thể tiến triển nặng và gây tử vong.
6. PHÒNG BỆNH
– Tránh nắng
+ Đội nón rộng vành
+ Đeo khẩu trang, mặc áo quần dài
+ Kem chống nắng
– Tránh dùng một số thuốc có thể gây lupus đỏ hệ thống: hydralazin, procanamid, D-penicillamin, minocyclin, …
– Điều trị dứt điểm các bệnh nhiễm trùng.
– Giáo dục cho người bệnh biết cách tự chăm sóc và giữ gìn sức khỏe bằng chế độ ăn uống, làm việc, nghỉ ngơi hợp lý.
VIÊM BÌ CƠ
(Dermatomyositis)
1. ĐẠI CƯƠNG
– Là một bệnh tự miễn, thương tổn chủ yếu là viêm da và cơ.
– Bệnh ít gặp, tỉ lệ là 1/100.000 dân, nữ hay gặp hơn nam.
2. NGUYÊN NHÂN
Căn nguyên không rõ. Có một vài yếu tố liên quan đến sự xuất hiện bệnh:
– Di truyền: liên quan đến HLADR3-B8, HLA-DQA1 và HLA-DQA1.
– Nhiễm khuẩn: Coxsackie B, Echovirus, Streptococcus pyogenes, nhiễm khuẩn đường hô hấp và đường tiêu hóa và hoặc sử dụng kháng sinh.
– Bệnh ác tính: viêm bì cơ khởi phát ở người lớn tuổi, thường là khối u rắn hoặc khối u ác tính huyết học.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
Sử dụng tiêu chuẩn mới của Hội thần kinh cơ châu Âu (2003) trong chẩn đoán viêm bì cơ.
– Tiêu chuẩn lâm sàng
+ Tiêu chuẩn lựa chọn
Bệnh khởi phát sau 18 tuổi. Viêm bì cơ và viêm cơ không đặc hiệu có thể khởi phát sớm hơn.
Giảm vận động do đau, yếu cơ: đối xứng hai bên gốc chi, ngọn chi, gấp cổ, duỗi cổ rất đau.
Thương tổn da: dát đỏ phù nề quanh mí mắt trên, giãn mạch quanh móng, dát đỏ bong vảy mặt duỗi ngón, khuỷu tay, đầu gối (sẩn, dấu hiệu Gottron), dát đỏ vùng tiếp xúc ánh sáng.
+ Tiêu chuẩn loại trừ
Giảm vận động do viêm cơ chọn lọc, không đối xứng, ảnh hưởng nhiều vùng cẳng tay, mặt trước và mặt gấp ngón tay, cơ tứ đầu đùi và phía trước xương chày.
Giảm vận động cơ vận nhãn, cơ duỗi cổ yếu hơn cơ gấp cổ.
Nhiễm độc cơ, bệnh nội tiết (suy hoặc cường giáp trạng, cường cận giáp), tiền sử gia đình có loạn dưỡng cơ hoặc đau thần kinh vận động gần.
– Tiêu chuẩn cận lâm sàng
+ Tăng men cơ CPK trong máu.
+ Điện cơ đồ có rối loạn.
+ Cộng hưởng từ (MRI): tăng tín hiệu trong cơ (phù nề) lan tỏa hoặc khu trú.
+ Kháng thể đặc hiệu cho viêm cơ trong huyết thanh như tự kháng thể chống men tổng hợp (antisynthetase), bao gồm anti-Jo-1, tự kháng thể anti-SRP và tự kháng thể Mi-2.
+ Sinh thiết cơ
Xâm nhập lympho T xung quanh và trong sợi cơ, quanh mạch máu, không hoại tử cơ. Lắng đọng phức hợp tổn thương màng trong mao mạch cơ hoặc giảm mật độ mao mạch.
* Chẩn đoán viêm bì cơ khi có đủ tiêu chuẩn lâm sàng và tiêu chuẩn sinh thiết cơ.
* Chẩn đoán nghi ngờ viêm bì cơ khi có tiêu chuẩn lâm sàng và tiêu chuẩn sinh thiết cơ không đặc hiệu nhưng có tăng men cơ hoặc 1/3 tiêu chuẩn cận lâm sàng.
a) Chẩn đoán phân biệt
– Các bệnh có thương tổn da nhạy cảm ánh sáng
+ Viêm da tiếp xúc ánh sáng
+ Lupus ban đỏ hệ thống
– Các bệnh có yếu cơ, mệt mỏi + Nhiễm virút, HIV
+ Hội chứng thải loại mảnh ghép
+ Các bệnh cơ khác
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Cải thiện sức mạnh của cơ, ngăn chặn teo cơ, cứng khớp.
– Phòng ngừa và giảm biến chứng ngoài cơ.
– Giảm thương tổn da.
b) Điều trị cụ thể
– Corticoid toàn thân
+ Liều khởi đầu: ≥ 1mg/kg/ngày trong 4-6 tuần.
+ Hạ liều chậm trong khoảng 9-12 tháng để đạt liều 5mg/ngày prednison.
+ Theo dõi các tác dụng phụ, chú ý tác dụng phụ gây yếu cơ do corticoid toàn thân.
– Globulin miễn dịch tiêm tĩnh mạch (IVIG): dùng khi bệnh rất nặng, nguy hiểm tới tính mạng, nhất là khi có thương tổn cơ nặng hoặc không đáp ứng với corticoid hoặc để giảm liều corticoid.
– Methotrexat: có thể dùng đơn độc hoặc phối hợp corticoid toàn thân để hạ liều corticoid.
+ Liều 1 lần/ tuần, 15-25 mg/lần.
+ Tác dụng phụ: suy tủy, thương tổn gan, rối loạn tiêu hóa, viêm phổi.
+ Phối hợp với axit folic 1-2 mg/ngày (trừ ngày dùng methotrexat và ngày sau đó) để giảm tác dụng phụ.
– Cyclosporin: thường phối hợp với corticoid giúp giảm liều corticoid.
+ Liều khởi đầu: 3-5 mg/kg/ngày
+ Chỉnh liều dựa vào đáp ứng lâm sàng hoặc biểu hiện nhiễm độc cyclosporin (thường là creatinin huyết thanh tăng). Duy trì thuốc cho đến khi bệnh thuyên giảm, ổn định nhiều tháng sau khi cắt corticoid.
– Cyclophosphamid: dùng trong trường hợp bệnh nghiêm trọng và đe dọa tính mạng, đặc biệt là bệnh loét mãn tính ở đường tiêu hóa, da hoặc thương tổn đường hô hấp. Có thể dùng phối hợp với corticoid liều cao.
– Azathioprin: lựa chọn cho điều trị viêm bì cơ khởi phát ở người lớn.
+ Thay thế cho corticoid toàn thân hoặc phối hợp để hạ liều corticoid toàn thân.
+ Tác dụng phụ: độc gan, tủy xương, viêm tụy (theo dõi hàng tháng).
+ Liều lượng: khởi đầu 50 mg/ngày. Nếu dung nạp tốt, tăng dần đến 1,5 mg/kg/ngày. Nếu không đáp ứng, tăng đến 2,5 mg/kg/ngày.
– Thuốc chống sốt rét tổng hợp: hydroxychloroquin.
+ Chỉ có tác dụng làm giảm thương tổn da, không có tác dụng với thương tổn cơ.
+ Liều 200-400 mg/ngày.
+ Khám mắt định kỳ trước và trong quá trình điều trị.
Các chất sinh học: được sử dụng ngày càng nhiều nhưng hạn chế ở trẻ em.
Thuốc được chỉ định trong từng trường hợp lâm sàng cụ thể. Một số thuốc như:
+ Rituximab: kháng thể kháng CD20.
+ Infliximab: kháng thể đơn dòng kháng TNF alpha.
+ Abatacept: một protein gây độc lympho TCD4 và phần Fc của IgG1.
– Các điều trị hỗ trợ khác
+ Nghỉ ngơi trong thời kỳ viêm.
+ Tránh nắng.
+ Dinh dưỡng đầy đủ phù hợp với thuốc toàn thân sử dụng.
+ Vật lý trị liệu và chế độ tập thể dục giúp cải thiện sức mạnh cơ bắp.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Tỉ lệ tử vong giảm từ 30% (năm 1960) xuống 2-3% từ khi dùng thuốc ức chế miễn dịch.
– 1/3 số người bệnh chỉ bị một lần và không bị lại sau một đợt điều trị chuẩn. 2/3 số người bệnh có thể tái phát và gặp các biến chứng lâu dài như:
+ Loãng xương: thường gặp ở trẻ em, do điều trị corticoid hoặc do không điều trị bệnh tốt. Nên phòng ngừa bằng vitamin D và calci.
+ Calci hóa: thường do không điều trị tốt.
+ Biến chứng nhiễm khuẩn: liên quan đến điều trị thuốc ức chế miễn dịch.
+ Biến chứng suy hô hấp: cần điều trị tích cực phối hợp vật lý trị liệu.
+ Thủng ruột: thường gặp ở trẻ em, do viêm mạch máu. Hay gặp trên người bệnh có thương tổn loét da. Có thể phải phẫu thuật điều trị.
PEMPHIGUS
1. ĐẠI CƯƠNG
– Pemphigus thuộc nhóm bệnh da có bọng nước tự miễn đặc trưng bởi tổn thương bọng nước ở da và niêm mạc. Nguyên nhân là do xuất hiện tự kháng thể chống lại bề mặt tế bào gai, dẫn đến mất liên kết giữa các tế bào này.
– Theo lâm sàng, bệnh được phân làm 4 loại chính:
+ Pemphigus thông thường (pemphigus vulgaris)
+ Pemphigus sùi (pemphigus vegetant)
+ Pemphigus vảy lá (pemphigus foliaceus)
+ Pemphigus đỏ da (pemphigus erythematosus) hay pemphigus da mỡ
– Theo miễn dịch học, hình ảnh mô bệnh học, có 2 nhóm chính:
+ Nhóm pemphigus sâu: gồm pemphigus thông thường và pemphigus sùi.
+ Nhóm pemphigus nông: gồm pemphigus vảy lá và pemphigus da mỡ.
– Tuổi phát bệnh trung bình là 40-60, có thể gặp ở trẻ nhỏ và người già. Gặp ở cả nam và nữ.
– Dịch tễ học của bệnh phụ thuộc vào vùng địa lý và dân tộc. Pemphigus vulgaris hay gặp ở người Do Thái, nhưng ở nhóm người này lại không bị pemphigus vảy lá. Ở Jerusalem, tỷ lệ mắc pemphigus vulgaris là 1,6/100.000 dân/năm; ở Iran 10/100.000 dân/năm; ở Phần Lan 0,5/triệu dân/năm; ở Đức, Pháp 1/triệu dân/năm.
2. NGUYÊN NHÂN
Chưa có sự hiểu biết rõ ràng về nguyên nhân, có thể khái quát như sau:
– Do biến đổi miễn dịch: các tế bào có thẩm quyền miễn dịch sinh ra tự kháng thể lưu hành trong máu.
– Các tự kháng thể sẽ liên kết với tự kháng nguyên trên bề mặt tế bào thượng bì, kích thích các tế bào này tăng tạo chất hoạt hóa plasminogen nội bào rồi giải phóng ra ngoài tế bào. Plasminogen (dạng tiền men) thành plasmin (dạng men hoạt động) gây phá hủy các desmosome ở lớp tế bào gai gây hiện tượng ly gai và hình thành các bọng nước trong thượng bì.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Pemphigus thông thường
+ Lâm sàng
Xuất hiện đột ngột, có thể có tiền triệu: sút cân.
Tổn thương niêm mạc: có thể là biểu hiện duy nhất của bệnh. Hay gặp tổn thương niêm mạc miệng (50-70%). Khó gặp bọng nước do vỡ nhanh, tạo vết trợt đau, kích thước khác nhau, giới hạn không rõ. Vị trí niêm mạc má, vòm miệng, kết mạc, sinh dục, hậu môn. Vết trợt lâu lành, mạn tính.
Tổn thương da: bọng nước trên nền da lành, chứa dịch trong, nhăn nheo, dễ vỡ để lại vết trợt đau. Dấu hiệu Nikolsky dương tính. Khi lành không để lại sẹo hoặc thường để lại dát tăng sắc tố, hay gặp ở đầu, mặt, nách, khoeo và vùng tỳ đè.
Cơ năng: đau rát, có mùi thối đặc biệt.
Toàn trạng suy sụp nhanh, nếu nặng có thể mất dịch, mất điện giải. Có thể sốt, rối loạn tiêu hóa, rối loạn chức năng gan, thận.
Tiến triển: thành từng đợt liên tục, mạn tính, tiên lượng nặng.
+ Cận lâm sàng
Chẩn đoán tế bào học của Tzanck: cạo nhẹ nền bọng nước bằng ngòi chủng, phết lên kính rồi nhuộm Giemsa. Dưới kính hiển vi thấy hiện tượng tiêu gai. Trên tiêu bản thấy những tế bào thượng bì to, hình tròn đứng riêng rẽ hoặc thành từng đám, nhân biến dạng phồng lên chiếm khoảng 2/3 diện tích tế bào, chất nhiễm sắc đậm, nhiều hạt nhân, rất ưa kiềm, màng tế bào dày. Đó là hình ảnh tế bào gai đứt cầu nối và lệch hình.
Mô bệnh học: sinh thiết một bọng nước còn nguyên vẹn. Thấy bọng nước trong thượng bì kèm hiện tượng tiêu gai ở sâu trên màng đáy. Trong dịch bọng nước chứa bạch cầu đa nhân trung tính, lympho bào, ở lớp trung bì nông thâm nhiễm nhẹ.
Miễn dịch huỳnh quang (MDHQ):
MDHQ trực tiếp: ở da bên cạnh bọng nước thấy lắng đọng kháng thể IgG hình mạng lưới ở gian bào các tế bào biểu mô của thượng bì. Bổ thể C3 ít gặp hơn. Hiện tượng này xảy ra trên các lớp của thượng bì, đặc biệt rõ ở niêm mạc miệng.
MDHQ gián tiếp: tìm thấy kháng thể tuần hoàn IgG kháng màng bào tương của các tế bào thượng bì ở 80-90% trường hợp.
– Pemphigus sùi (pemphigus vegetant)
+ Pemphigus sùi tương đối hiếm gặp so với pemphigus thông thường. + Vị trí thường ở niêm mạc và các nếp lớn như nách, bẹn, mông, nếp dưới vú.
+ Lâm sàng: bọng nước vỡ nhanh để lại những mảng trợt da sau đó sùi lên tạo thành những mảng u nhú có mủ, đóng vảy tiết, bốc mùi hôi thối đặc biệt.
+ Mô bệnh học: hiện tượng tiêu gai sâu trên màng đáy giống pemphigus thể thông thường kèm tăng sản thượng bì với các áp xe chứa bạch cầu đa nhân trung tính và ái toan.
+ Xét nghiệm miễn dịch huỳnh quang trực tiếp và gián tiếp giống pemphigus thể thông thường.
+ Tiến triển và tiên lượng: tương tự pemphigus thể thông thường.
– Pemphigus vảy lá
Là loại ít gặp hơn và tiên lượng nhẹ hơn pemphigus thông thường, chiếm 1020% trong số pemphigus. Kháng nguyên là desmoglein 1 (160 kDa).
+ Lâm sàng
Bọng nước ít gặp do ở rất nông và vỡ sớm tạo vảy tiết và vảy da. Vảy da bong để lại vết trợt trên có vảy tiết, bờ rõ, xung quanh có quầng đỏ, thỉnh thoảng có mụn nước dọc bờ tổn thương.
Chủ yếu ở vùng da dầu: đầu, mặt, ngực và lưng trên. Nặng thì đỏ da toàn thân, da đỏ rỉ nước, vảy tiết.
Không gặp tổn thương niêm mạc, đây là tiêu chuẩn lâm sàng quan trọng để chẩn đoán phân biệt với pemphigus thể thông thường.
+ Cận lâm sàng
Chẩn đoán tế bào Tzanck: có tế bào gai lệch hình, đứt cầu nối.
Mô bệnh học: hiện tượng tiêu gai rất nông ở phần trên của lớp gai hoặc ngay dưới lớp sừng.
Miễn dịch huỳnh quang:
MDHQ trực tiếp: có sự lắng đọng miễn dịch IgG ở bề mặt tế bào thượng bì nông hoặc toàn bộ gian bào thượng bì.
MDHQ gián tiếp: kháng thể kháng gian bào thượng bì tuần hoàn chỉ ở phần trên của thượng bì nông.
– Pemphigus thể đỏ da hay da mỡ
Đây là một thể khu trú của pemphigus vảy lá, tiên lượng tốt hơn pemphgus vảy lá nhưng có thể mạn tính.
+ Lâm sàng
Thương tổn cơ bản là bọng nước nông, nhanh chóng dập vỡ để lại những mảng đỏ đóng vảy tiết dày, màu vàng khu trú ở các vùng tiết bã: mặt, vùng trước xương ức, rãnh lưng, thắt lưng. Có thể thấy các tổn thương hồng ban, vảy hình cánh bướm đối xứng ở mặt, có khuynh hướng teo da hoặc viêm da dầu hình cánh bướm.
Một số trường hợp nhiễm trùng thứ phát trên da. Khi tổn thương lành có thể để lại dát tăng sắc tố sau viêm, đôi khi có sẹo.
Niêm mạc không bị tổn thương.
Toàn trạng tương đối tốt.
+ Cận lâm sàng
Mô bệnh học: bọng nước hình thành ở phần cao của thượng bì trong lớp hạt và dưới lớp sừng, hiện tượng tiêu gai kín đáo.
MDHQ trực tiếp: lắng đọng kháng thể IgG và bổ thể C3 ở khoảng gian bào thượng bì. Lắng đọng dạng hạt của IgG và C3 ở chỗ nối bì-thượng bì trong 80% trường hợp, đặc biệt khi mẫu bệnh phẩm được lấy từ thương tổn ở mặt hay vùng da phơi nhiễm ánh sáng.
b) Chẩn đoán phân biệt
– Bọng nước dạng pemphigus (pemphigoid): hay gặp ở người trên 60 tuổi. Bọng nước to, căng, mọc trên nền da đỏ hoặc bình thường. Thương tổn thường ở phần bụng dưới và mặt gấp của chi. Có thể có các mảng mày đay. Niêm mạc hiếm khi bị tổn thương, tiên lượng tốt hơn pemphigus.
– Bệnh Duhring-Brocq: bọng nước căng, xung quanh bọng nước có quầng đỏ. Ngoài thương tổn là bọng nước còn có các thương tổn khác như mụn nước, sẩn mày đay. Bệnh nhân có tiền triệu. Thương tổn có thể khu trú ở bất kì vị trí nào trên cơ thể. Toàn trạng ít bị ảnh hưởng.
– Bệnh da bọng nước do thuốc:
+ Thường bệnh tiến triển cấp tính, sau dùng thuốc người bệnh có ngứa, đỏ da, sau đó xuất hiện các bọng nước rải rác khắp cơ thể.
+ Hay có tổn thương niêm mạc, có triệu chứng toàn thân như sốt, mệt mỏi, rối loạn tiêu hóa, rối loạn nước, điện giải…
+ Lui bệnh trong 3-4 tuần hoặc có thể tiến triển nặng lên, gây nguy cơ tử vong.
+ Xét nghiệm khuếch tán thạch, Boyden dương tính với thuốc gây dị ứng. Mô bệnh học: hoại tử tế bào thượng bì, không có hiện tượng tiêu gai.
– Ly thượng bì bọng nước mắc phải: là bệnh ít gặp, hay gặp ở tuổi 40-50. Tự kháng thể kháng trực tiếp collagen typ VII có trong màng đáy. Da dễ bị tổn thương, bọng nước xuất hiện ở các vùng cọ xát như mu tay, chân, khi lành để lại sẹo và các hạt milia, móng bị loạn dưỡng. Khoảng 50% người bệnh có tổn thương niêm mạc.
– Hồng ban đa dạng: bọng nước, mụn nước xếp thành hình bia bắn hoặc hình huy hiệu, khu trú đặc biệt ở đầu các chi. Niêm mạc có thể có tổn thương. Mô bệnh học: có hoại tử dưới bọng nước.
– Chốc: bọng nước nông, hóa mủ nhanh, dễ dập vỡ tạo thành vảy tiết dày màu sáp ong.
3. ĐIỀU TRỊ
a) Điều trị tại chỗ
– Người bệnh thường được tắm bằng nước thuốc tím 1/10.000. Sau đó bôi dung dịch màu như eosin 2%, xanh methylen hoặc mỡ kháng sinh.
– Nếu miệng có nhiều thương tổn:
+ Súc miệng bằng dung dịch sát khuẩn
+ Chấm lên tổn thương xylocain gel 1-2% hay cồn ngọt diphenhydramin để làm dịu đau.
b) Điều trị toàn thân
– Dùng corticoid
+ Bắt đầu liều trung bình hoặc cao (40-150mg/ngày) tùy vào mức độ nặng của người bệnh.
+ Nếu có đáp ứng: thương tổn khô hơn, không có hoặc có ít thương tổn mới thì tiếp tục duy trì liều cao trong khoảng 7-10 ngày rồi giảm dần liều, cứ 7-10 ngày giảm 5-10 mg, giảm đến liều tối thiểu (liều duy trì) để giữ được tình trạng ổn định. – Nếu người bệnh không đáp ứng với prednisolon sau 6-8 tuần thì nên phối hợp với thuốc ức chế miễn dịch như cyclophosphamid (100mg/ngày) hoặc methotrexat (25-50 mg tiêm bắp/tuần) hoặc azathioprin (100-150mg/ngày). Người bệnh nên được kiểm tra lâm sàng, tác dụng phụ của thuốc, xét nghiệm chức năng gan, thận, cơ quan tạo huyết.
– Với những người già do rất khó phối hợp corticoid với thuốc ức chế miễn dịch có thể dùng dapson (50-100mg/ngày).
– Ngoài ra dùng phối hợp kháng sinh chống bội nhiễm; nâng cao thể trạng bằng truyền plasma hoặc truyền máu.
– Lọc huyết tương làm giảm nồng độ tự kháng thể.
4. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Pemphigus thông thường
– Bệnh diễn tiến mạn tính xen kẽ những đợt tái phát. Nếu không điều trị, tỉ lệ tử vong cao do nhiễm trùng huyết, viêm phổi, suy kiệt, mất đạm, mất nước và điện giải.
– Trước khi có corticoid, tỉ lệ tử vong khoảng 75% trong vòng 6 tháng tới 2 năm sau khi phát bệnh. Gần đây, tỉ lệ tử vong giảm đáng kể. Giai đoạn cuối tổn thương da tuy lành nhưng thường có biến chứng nội tạng làm người bệnh tử vong.
b) Pemphigus vảy lá
– Tiến triển mạn tính, có thể khu trú nhiều năm hay nhanh chóng lan rộng.
– Tiên lượng khá vì đáp ứng tốt với điều trị.
BỌNG NƯỚC DẠNG PEMPHIGUS
(Pemphigoid)
1. ĐẠI CƯƠNG
– Là bệnh da bọng nước tự miễn, tiến triển mạn tính, ít khi có tổn thương niêm mạc, hay gặp ở người lớn tuổi.
– Bệnh gặp ở hai giới như nhau và không có sự khác biệt về chủng tộc. Bệnh thường gặp ở độ tuổi 50-70, hiếm gặp ở trẻ em.
2. NGUYÊN NHÂN
– Quá trình hình thành bọng nước dạng pemphigus là do đáp ứng miễn dịch dịch thể và tế bào chống lại 2 kháng nguyên BP180 (BPAG2, hoặc collagen type XVII) và BP230 (BPAG1).
– Còn có các tự kháng thể kháng lại các thành phần khác của màng đáy.
– Trong bọng nước dạng pemphigus thai nghén (pemphigoid gestationis), tự kháng thể kháng BP180 từ mẹ sang con qua rau thai và gây tổn thương bọng nước ở trẻ mới sinh.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Bệnh tiến triển cấp tính hoặc bán cấp tính với đặc trưng là bọng nước to, căng, mọc trên nền da lành hoặc xung quanh có quầng đỏ. Các thương tổn này chủ yếu mọc ở vùng bụng dưới, mặt trong hoặc trước đùi, mặt gấp cẳng tay. Tuy nhiên, thương tổn có thể gặp ở bất cứ vị trí nào. Bọng nước thường chứa dịch trong, nhưng cũng có thể có máu. Vết trợt da do bọng nước vỡ có xu hướng lành, không giống như vết trợt trong pemphigus thường có xu hướng lan rộng ra xung quanh. Tuy nhiên, có thể có các mụn nước rải rác hình thành ngay ở bờ ngoài của thương tổn cũ đã lành. Bọng nước sau khi vỡ sẽ lành không để lại sẹo.
+ Trong một số trường hợp, tổn thương chủ yếu là các mảng sẩn phù đỏ dạng mày đay, đặc biệt là ở giai đoạn sớm của bệnh. Trên mảng đỏ có thể xuất hiện các mụn nước/bọng nước ở rìa, có thể lan rộng.
+ Cơ năng: thường có ngứa.
+ Thương tổn niêm mạc chiếm 10-35% và hầu hết chỉ giới hạn ở niêm mạc miệng. Biểu hiện là các vết trợt không lớn và không có sẹo. Không giống bệnh hồng ban đa dang, viền môi hiếm khi bị tổn thương.
+ Các hình thái không điển hình như bọng nước khu trú chỉ ở một vùng trong nhiều năm, có thể ở vùng âm hộ hoặc xung quanh âm hộ, hoặc ít gặp hơn, thương tổn có thể bao gồm đỏ da, sùi, sẩn giống như sẩn cục, hoặc giống viêm da dạng tổ đỉa.
+ Bệnh nặng lên sau tiếp xúc với UV, điều trị quang tuyến.
+ Một số loại thuốc có liên quan đến bệnh là furosemid, ibuprofen và các thuốc hạ sốt, kháng viêm không steroid, captopril, D-penicillamin và kháng sinh.
+ Các bệnh có liên quan: có thể gặp các bệnh ác tính ở người bệnh bị bọng nước dạng pemphigus nhiều hơn so với những đối tượng cùng tuổi không bị bọng nước dạng pemphigus.
– Cận lâm sàng
+ Tế bào Tzanck: không thấy tế bào gai lệch hình. Chủ yếu là bạch cầu đa nhân ái toan, một số ít là bạch cầu đa nhân trung tính.
+ Giải phẫu bệnh: sinh thiết mụn nước nhỏ, ở giai đoạn sớm có giá trị chẩn đoán, mụn nước dưới thượng bì, không có hoại tử thượng bì, có xâm nhập viêm ở phần nông của thượng bì, bao gồm bạch cầu ái toan, tổ chức bào. Đối với bọng nước to, mọc trên nền da đỏ, sẽ có xâm nhập tế bào viêm dày đặc hơn, chủ yếu là bạch cầu ái toan, có thể có bạch cầu đa nhân trung tính.
+ Miễn dịch huỳnh quang (MDHQ) trực tiếp: 70-90% người bệnh có lắng đọng IgG thành dải và 90-100% có C3 ở màng đáy thượng bì.
MDHQ gián tiếp: phát hiện tự kháng thể IgG trong máu kháng lại màng đáy. Nồng độ kháng thể trong máu không phản ánh giai đoạn bệnh.
MDHQ trực tiếp: phát hiện kháng thể IgG lắng đọng chủ yếu ở phần ngoài của tế bào đáy, bên dưới hemidesmosom. Phân bố tương ứng với phần ngoài màng của BP180.
+ Miễn dịch điện di: phát hiện tự kháng thể kháng BP230 và BP180.
+ ELISA: phát hiện tự kháng thể IgG trong máu kháng BPAG1 và BPAG2. Xét nghiệm này có độ nhạy và độ đặc hiệu cao, nhưng chỉ có ở một số trung tâm xét nghiệm lớn.
+ IgE trong huyết thanh: tăng nồng độ IgE có liên quan đến triệu chứng ngứa.
b) Chẩn đoán phân biệt
– Pemphigus vulgaris
+ Là bệnh tự miễn, xuất hiện đột ngột, gặp ở tuổi 40-60.
+ Thương tổn cơ bản là bọng nước đơn dạng, nhăn nheo, mọc trên nền da lành, dễ vỡ, để lại vết trợt đỏ ướt, dấu hiệu Nikolsky dương tính, mùi rất hôi.
+ Có tổn thương niêm mạc miệng, mắt hoặc sinh dục.
+ Tổn thương niêm mạc có thể xuất hiện trước tổn thương da vài tháng.
+ Chẩn đoán tế bào Tzanck dương tính.
+ Mô bệnh học: bọng nước nằm ở thượng bì, giữa lớp tế bào Malpighi.
+ MDHQ: lắng đọng IgG và bổ thể C3 thành dải ở màng tế bào Malpighi.
– Viêm da dạng herpes của Duhring Brocq
+ Gặp ở tuổi 20-40.
+ Thường có tiền triệu.
+ Tổn thương đa dạng: bọng nước, mụn nước, dát đỏ, sẩn phù.
+ Bọng nước căng bóng, hình bán cầu, chứa dịch trong, khó vỡ, khó nhiễm trùng, xếp thành chùm. Phân bố ở mặt duỗi của cơ thể.
+ Có dấu hiệu tăng nhạy cảm với gluten: đau bụng, ỉa chảy, tổn thương da nặng lên khi chế độ ăn nhiều gluten.
+ Tiến triển từng đợt, toàn trạng ít bị ảnh hưởng.
+ Test KI 50% dương tính ở 70-80% số người bệnh.
+ Mô bệnh học: bọng nước nằm dưới thượng bì, ở lớp lá trong của màng đáy.
+ MDHQ: lắng đọng IgA dạng hạt ở màng đáy.
– Bệnh da bọng nước do thuốc
+ Người bệnh có tiền sử dùng thuốc.
+ Thường tiến triển cấp tính, sau dùng thuốc người bệnh có xuất hiện ngứa, đỏ da, sau đó xuất hiện các bọng nước rải rác khắp cơ thể. Thường có tổn thương niêm mạc, có triệu chứng toàn thân như sốt, mệt mỏi, rối loạn tiêu hóa, rối loạn nước, điện giải,…
+ Lui bệnh trong 3-4 tuần hoặc có thể tiến triển nặng lên, gây nguy cơ tử vong.
+ Xét nghiệm khuếch tán thạch, Boyden dương tính với thuốc gây dị ứng.
– Ly thượng bì bọng nước mắc phải
+ Là bệnh ít gặp, hay gặp ở người lớn tuổi 40-50.
+ Tự kháng thể kháng trực tiếp collagen typ VII có trong màng đáy.
+ Da dễ bị tổn thương, bọng nước xuất hiện ở các vùng cọ xát như mu tay, chân, khi lành để lại sẹo và các hạt milia, móng bị loạn dưỡng. Khoảng 50% người bệnh có tổn thương niêm mạc.
– Hồng ban đa dạng
+ Bọng nước, mụn nước xếp thành hình bia bắn hoặc hình huy hiệu, đặc biệt ở đầu các chi.
+ Niêm mạc có thể có tổn thương.
+ Mô bệnh học: có hoại tử dưới bọng nước.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Kết hợp thuốc điều trị tại chỗ và toàn thân.
– Chống bội nhiễm, kiểm soát ngứa, nâng cao thể trạng.
– Sử dụng thuốc corticosteroid, ức chế miễn dịch.
b) Điều trị cụ thể
– Corticosteroid
+ Toàn thân: liều 0,5-1mg/kg/ngày, sau 1-2 tuần giảm liều dần.
+ Tại chỗ: dùng chế phẩm tác dụng mạnh.
– Thuốc ức chế miễn dịch, dùng khi bệnh không đáp ứng với corticosteroid
+ Azathioprin (0,5-2,5mg/kg/ngày)
+ Chlorambucil (0,1mg/kg/ngày, 4-6mg/ngày)
+ Cyclophosphamid (1-3mg/kg/ngày)
+ Cyclosporin (1-5mg/kg/ngày)
– Kết hợp nicotinamid (500-2000 mg/ngày) với minocyclin hoặc tetracyclin
– Dapson (50-100mg/ngày)
– Tacrolimus bôi tại chỗ
– Gammaglobulin truyền tĩnh mạch – Lọc huyết tương
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
– Nếu không được điều trị, bệnh có thể tự khỏi nhưng có thể kéo dài vài tháng hoặc nhiều năm.
– Tuổi cao và sức khỏe kém thì tiên lượng xấu, có nguy cơ tử vong đối với người già, sức khỏe kém.
– Khoảng 50% số người bệnh được điều trị sẽ ổn định và lui bệnh trong khoảng 2,5-6 năm. Tuy vậy, có những trường hợp bệnh kéo dài khoảng 10 năm hoặc lâu hơn.
– Sự thuyên giảm trên lâm sàng với những thay đổi âm tính hóa về MDHQ trực tiếp và gián tiếp có thể thấy ở những người bệnh có thương tổn lan tỏa, được điều trị bằng corticoid đơn thuần hoặc phối hợp với azathioprin.
BỆNH VIÊM DA DẠNG HERPES CỦA DUHRING-BROCQ
(Dermatitis Herpetiformis)
1. ĐỊNH NGHĨA
Bệnh được xếp vào nhóm bệnh da bọng nước. Thương tổn chủ yếu là những bọng nước nhỏ tập trung thành đám, thành cụm trên nền da đỏ như bệnh herpes nên được gọi là “Viêm da dạng herpes của Duhring-Brocq”.
Bệnh gặp chủ yếu ở người da trắng, tỷ lệ 10-39/100.000 dân, ít gặp hơn ở người da đen. Ở Mỹ, bệnh gặp khoảng 1/10.000 dân với tỉ lệ nam so với nữ là 2/1. Bệnh hay gặp ở lứa tuổi 20-40, tuy nhiên có thể gặp ở bất kì tuổi nào.
2. NGUYÊN NHÂN
a) Yếu tố di truyền: liên quan tới HLA-B8, HLA-DRW3 và HLA-DQw2.
b) Yếu tố miễn dịch
– Lắng đọng IgA ở đỉnh các nhú bì, chủ yếu là dạng hạt (85-95%), dạng dải chỉ chiếm 5-15%.
– Bổ thể C3 lắng đọng thành hạt ở nhú bì.
c) Vai trò của gluten
– Gluten là một protein có trong các loại ngũ cốc, trừ lúa gạo và ngô. Thành phần của gluten có gliadin được cho là căn nguyên chính gây bệnh. Tế bào biểu mô ruột có cơ quan thụ cảm phát hiện và gắn với kháng nguyên gliadin tạo thành phức hợp receptor-gliadin kích thích tế bào lympho từ hạch lympho quanh ruột khởi động đáp ứng miễn dịch niêm mạc.
– Chính vì vậy, cả bệnh lý ở da và ở ruột của người bệnh đều giảm khi chế độ ăn kiêng không có gluten và nặng lên khi người bệnh ăn chế độ có gluten.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thương tổn xuất hiện từ từ trên một thể trạng bình thường. Người bệnh sốt nhẹ hoặc không, mệt mỏi, sút cân không đáng kể. Có tiền triệu là ngứa, sau là rát bỏng hoặc đau.
+ Tổn thương khởi phát là các ban đỏ, mụn nước, sẩn mày đay, sau dần dần xuất hiện bọng nước. Bọng nước thường xuất hiện trên nền dát đỏ, sắp xếp riêng lẻ hay cụm lại như trong bệnh herpes nên còn gọi là “viêm da dạng herpes”. Kích thước bằng hạt ngô, căng, tròn và bóng, trong chứa dịch màu vàng chanh, hiếm khi bọng nước xuất huyết, xung quanh bọng nước có quầng đỏ. Bọng nước tồn tại 5-7 ngày, sau đó trở nên đục (nếu có bội nhiễm). Sau vài ngày, bọng nước vỡ để lại vết trợt, đóng vảy tiết, vảy mủ.
+ Trên cùng một người bệnh, các tổn thương đa dạng, nhiều hình thái và nhiều lứa tuổi, có chỗ là ban đỏ, có chỗ là bọng nước, sẩn phù, mụn nước, có chỗ chỉ là một dát sẫm màu. Mặc dù có bọng mủ nhưng ít khi có biến chứng viêm hạch hoặc viêm đường bạch huyết.
+ Dấu hiệu Nikolsky âm tính.
+ Vị trí thường ở khuỷu tay, đầu gối, lưng, mông, đùi, sau đó là ở lưng và bụng, hiếm khi có tổn thương ở kẽ nách, vùng xương cùng. Phần lớn các trường hợp thương tổn có tính chất đối xứng.
+ Thương tổn niêm mạc ít gặp (khoảng 4,6%).
+ Ở nhiều người bệnh, bệnh xuất hiện hoặc nặng lên trong vòng vài giờ hoặc vài ngày khi ăn chế độ ăn có gluten hoặc iod. Ngoài ra, còn có thể thấy trên người bệnh đái đường týp 1, bệnh tuyến giáp, bệnh máu ác tính và các u lymph.
– Cận lâm sàng
+ Xét nghiệm máu: nói chung không đặc hiệu, có thể thấy số lượng bạch cầu ái toan tăng trên 10%.
+ Mô bệnh học: bọng nước dưới thượng bì. Thượng bì hoàn toàn bình thường và bị đẩy lên cùng màng đáy, không có hiện tượng tiêu gai. Đỉnh nhú bì thâm nhiễm chủ yếu là bạch cầu đa nhân trung tính, đôi khi có bạch cầu ái toan. Ở trung bì nông có thâm nhiễm tế bào lympho, bạch cầu trung tính, bạch cầu ái toan xung quanh mạch máu.
+ Miễn dịch huỳnh quang (MDHQ)
MDHQ trực tiếp: là tiêu chuẩn vàng trong chẩn đoán bệnh. Có sự lắng đọng dạng hạt của IgA ở đỉnh nhú bì hay vùng ranh giới trung bì – thượng bì. Ngoài ra, có thể thấy sự lắng đọng của bổ thể C3 và fibrinogen.
MDHQ gián tiếp: ít có giá trị chẩn đoán.
b) Chẩn đoán phân biệt
– Pemphigus vulgaris
+ Là bệnh tự miễn, xuất hiện đột ngột, gặp ở tuổi 40-60.
+ Thương tổn cơ bản là bọng nước đơn dạng, nhăn nheo, mọc trên nền da lành, dễ vỡ, để lại vết trợt đỏ ướt, dấu hiệu Nikolsky dương tính, mùi rất hôi.
+ Tổn thương ở niêm mạc miệng, mắt, sinh dục, có thể xuất hiện trước tổn thương da vài tháng.
+ Chẩn đoán tế bào Tzanck dương tính.
+ Mô bệnh học: bọng nước nằm ở thượng bì, giữa lớp tế bào Malpighi.
+ Tiên lượng xấu.
– Bệnh pemphigoid
+ Hay gặp ở người trên 60 tuổi.
+ Bọng nước to, căng, mọc trên nền da đỏ hoặc bình thường. Thương tổn thường ở phần bụng dưới và mặt gấp của chi. Có thể có các mảng mày đay, niêm mạc hiếm khi bị tổn thương.
+ Tiên lượng tốt hơn pemphigus.
– Bệnh da bọng nước do thuốc
+ Thường tiến triển cấp tính, sau dùng thuốc người bệnh có ngứa, đỏ da, sau đó xuất hiện các bọng nước rải rác khắp cơ thể. Thường có tổn thương niêm mạc.
+ Toàn thân: sốt, mệt mỏi, rối loạn tiêu hóa, rối loạn nước, điện giải,…
+ Lui bệnh trong 3-4 tuần hoặc có thể tiến triển nặng lên, gây nguy cơ tử vong.
+ Xét nghiệm khuếch tán thạch, Boyden dương tính với thuốc gây dị ứng.
– Hồng ban đa dạng
+ Bọng nước, mụn nước xếp thành hình bia bắn hoặc hình huy hiệu, khu trú đặc biệt ở đầu các chi. Niêm mạc có thể có tổn thương.
+ Mô bệnh học: có hoại tử dưới bọng nước.
– Ly thượng bì bọng nước mắc phải
+ Là bệnh ít gặp, nhóm tuổi hay bị bệnh là 40-50.
+ Da dễ bị tổn thương, bọng nước xuất hiện ở các vùng cọ xát như mu tay, chân, khi lành để lại sẹo và các hạt milia, móng bị loạn dưỡng. Khoảng 50% người bệnh có tổn thương niêm mạc.
– Chốc: bọng nước nông, hóa mủ nhanh, dễ dập vỡ tạo thành vảy tiết dày màu sáp ong.
4. ĐIỀU TRỊ
a) Điều trị tại chỗ
– Chủ yếu dùng các dung dịch sát khuẩn như eosin 2%, xanh methylen bôi vào các tổn thương (nếu tổn thương còn bọng nước nên dùng kim vô khuẩn chọc, thấm dịch trước khi bôi).
– Khi tổn thương khô có thể bôi mỡ kháng sinh và kem corticoid.
b) Toàn thân
– Chế độ ăn không có gluten giúp kiểm soát bệnh hoặc có tác dụng giảm lượng thuốc dùng toàn thân nhưng khó thực hiện.
– Dapson 100-300mg/ngày. Triệu chứng có thể giảm đi trong vòng 3 giờ hoặc vài ngày. Người bệnh được khuyến cáo nên duy trì liều thấp để khống chế triệu chứng.
– Sulfapyridin 1,0-1,5g/ngày có hiệu quả trên một số người bệnh, nhất là những trường hợp không đáp ứng với dapson hoặc người lớn tuổi có các vấn đề về tim mạch.
– Tránh dùng các loại thuốc có iod, hải sản, thuốc chống viêm không steroid.
– Không ăn gluten khoảng 5 tháng trở lên sẽ giảm bệnh và có thể không cần dùng thuốc.
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
Bệnh tiến triển từng đợt, tái phát, mạn tính, toàn trạng không bị ảnh hưởng.
HỘI CHỨNG RAYNAUD
1. ĐẠI CƯƠNG
– Hội chứng Raynaud (Raynaud’s syndrome) là tình trạng bệnh lý do rối loạn vận mạch, co thắt các mạch máu làm giảm lượng máu tới mô gây thiếu máu cục bộ. Bệnh thường thấy ở các cực, nhất là đầu các ngón tay, ngón chân. Một số ít trường hợp gặp ở mũi, tai, môi, núm vú.
– Gặp ở một số bệnh toàn thân hay tại chỗ như: các bệnh tạo keo, nghề nghiệp tiếp xúc với lạnh, sử dụng các dụng cụ gây rung chấn, yếu tố thần kinh, máu… Hội chứng Raynaud còn được gọi là hiện tượng Raynaud hay hiện tượng Raynaud thứ phát.
– Hội chứng Raynaud gặp khoảng 10% dân trên thế giới, thường gặp ở tuổi từ 15-40 tuổi, tỉ lệ nữ gấp 3 lần nam giới. Bệnh gặp nhiều ở xứ lạnh.
– Các yếu tố ảnh hưởng đến cơn phát bệnh và mức độ nặng của bệnh: thời tiết, nghiện rượu, mắc các bệnh tim mạch, chu kỳ kinh nguyệt ở phụ nữ, yếu tố gia đình.
2. NGUYÊN NHÂN
a) Cơ chế bệnh sinh
– Vẫn còn nhiều vấn đề chưa rõ về cơ chế bệnh sinh của hội chứng Raynaud.
– Do bất thường tại chỗ: thành mạch máu tăng nhạy cảm với một số yếu tố gây co mạch như catecholamin, serotonin hoặc do giảm những yếu tố gây giãn mạch; có thể do tăng hoạt động của hệ thống thần kinh giao cảm; do sự bất thường của máu làm ảnh hưởng tới việc cung cấp máu đến vùng ngoại vi.
– Tăng nhạy cảm của thành mạch có thể là tiên phát gây nên bệnh Raynaud hoặc là thứ phát do những biến đổi của mao mạch gặp trong các bệnh chất tạo keo gây hội chứng Raynaud.
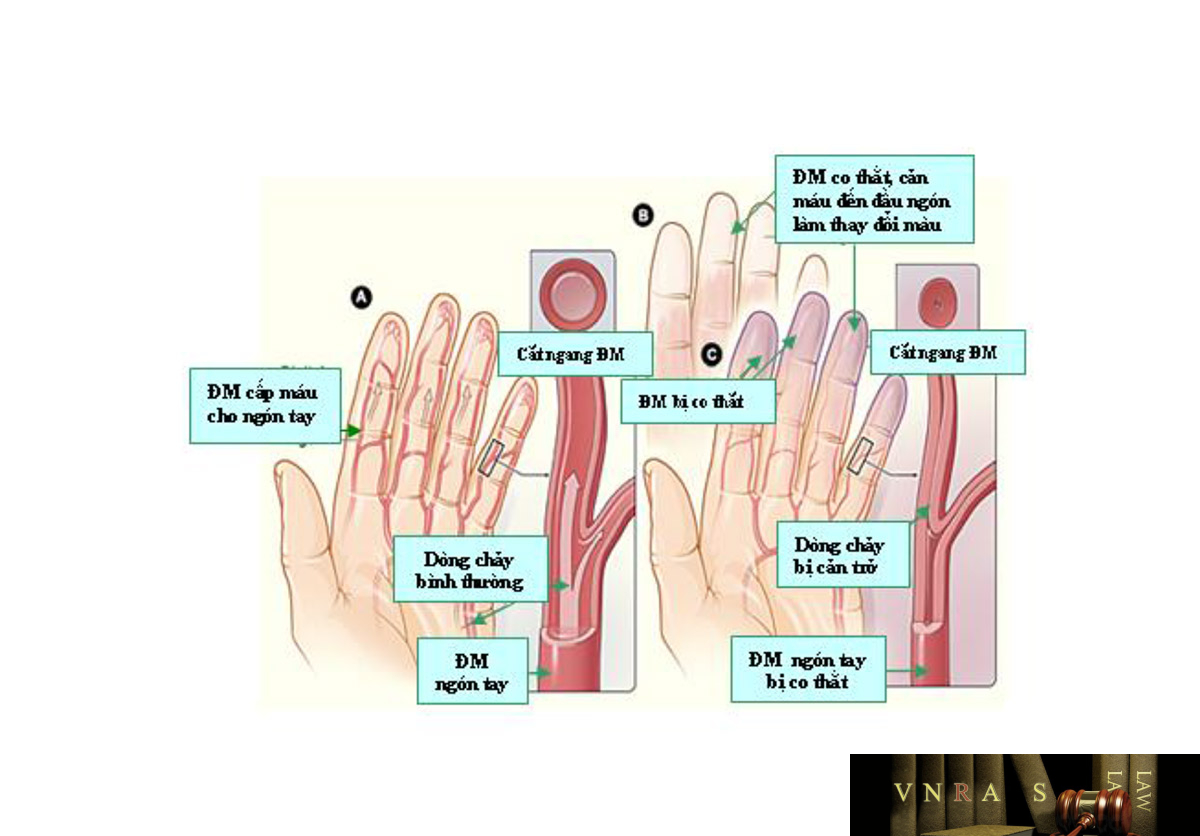
b) Nguyên nhân
– Các bệnh tạo keo (collagenoses) là nguồn gốc gây hội chứng Raynaud, chiếm 50% trường hợp, nhất là bệnh xơ cứng bì hệ thống, bệnh lupus ban đỏ hệ thống, hội chứng Sjögren. Bệnh xơ cứng bì, hội chứng Raynaud có thể có trước các triệu chứng khác nhiều năm, chụp mao mạch quanh móng thấy số lượng các mao mạch giảm, giãn mao mạch.
– Nguyên nhân do thuốc: các thuốc điều trị đau nửa đầu có chứa ergotamin, thuốc điều trị ung thư (vinblastin, cisplatin), thuốc tránh thai.
– Nghề nghiệp:
+ Nhiễm độc kim loại nặng, chlorure vinyl, nicotin.
+ Các chấn thương do tai nạn, bỏng lạnh, phẫu thuật.
+ Tác động cơ học lặp đi lặp lại như đánh máy, chơi đàn piano, những nghề sử dụng các dụng cụ gây rung chấn như khoan máy, cưa máy.
– Nguyên nhân thần kinh, mạch máu: tắc mạch, huyết khối…
– Bệnh lý toàn thân khác: viêm khớp dạng thấp, xơ vữa động mạch, bệnh đa hồng cầu, viêm bì cơ, viêm đa cơ, đông vón globulin máu (cryoglobulinemia).
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Khởi phát: thường xảy ra khi trời lạnh hoặc khi tiếp xúc với các vật lạnh hoặc khi bị các stress tâm lý. Thương tổn thường ở các đầu ngón tay, ngón chân. Một số ít trường hợp gặp ở mũi, tai, môi, núm vú, có tính chất đối xứng. Thường bắt đầu ở một ngón sau lan sang các ngón khác, một số trường hợp thương tổn chỉ khu trú ở 1 hay 2 ngón.
+ Giai đoạn phát bệnh diễn biến qua 2 hoặc 3 pha:
Pha khởi đầu là ngạt trắng, xảy ra đột ngột, một hoặc nhiều ngón tay trở nên nhợt nhạt, trắng, lạnh, tê, đau hoặc mất cảm giác. Giới hạn phía trên của phần bị co mạch rõ nét, thường trên đốt ngón 1 hoặc trên mu bàn tay. Pha ngạt trắng xảy ra trong khoảng vài phút.
Tiếp theo là pha ngạt tím, da tái xanh. Quá trình diễn biến nhanh nên thường không nhận thấy được sự chuyển pha. Chuyển pha là do phản ứng xung huyết. Thời gian xảy ra cơn co thắt mạch khác nhau tùy theo từng người. Pha ngạt trắng là dấu hiệu quan trọng để chẩn đoán hội chứng Raynaud và để phân biệt với chứng tím tái đầu chi thông thường.
Cuối cùng da hồng trở lại, kèm theo cảm giác ngứa, nóng ran (khi mạch máu giãn ra và máu được tưới trở lại).
+ Trường hợp nặng có thể gây đau hoặc gây hoại tử ngón.
+ Thời gian diễn biến của cơn phát bệnh rất nhanh, có thể chưa đầy một phút, cũng có thể kéo dài vài giờ hoặc thậm chí vài ngày hoặc vài tuần.
– Cận lâm sàng
+ Test lạnh: gắn một nhiệt kế đặc biệt ở đầu ngón tay rồi nhúng tay vào trong nước đá. Sau đó đưa tay ra khỏi nước đá, đo thời gian để nhiệt độ của đầu ngón tay đó trở lại như ban đầu. Nếu người bệnh bị hội chứng Raynaud thì phải hơn 20 phút da mới trở lại như ban đầu.
+ Soi mạch ở nếp gấp móng (nailfold capillaroscopy): nhỏ một giọt dầu ở gốc móng. Sau đó quan sát móng tay bằng kính lúp, tìm thấy các động mạch bất thường.
+ Tìm các tự kháng thể: ANA, Anti ds-DNA.
+ Máu lắng
+ Mô bệnh học
Ở những người bị bệnh Raynaud, các mạch ở ngón bình thường.
Ở những người bị hội chứng Raynaud thì cấu trúc của các mao mạch bất thường, đặc biệt trong các trường hợp bị bệnh tạo keo.
Thương tổn mô bệnh học là tăng sản nội mạc, chít hẹp lòng mạch, tắc mạch hoặc huyết khối.
Hầu hết người bệnh xơ cứng bì hệ thống đều có thương tổn nội mô, tiêu fibrinogen và hoạt hóa tiểu cầu.
+ Chụp Dopler mạch thấy giảm lưu lượng máu vi tuần hoàn.
Tiêu chuẩn chẩn đoán bệnh Raynaud
Bệnh Raynaud có sự khác biệt hội chứng Raynaud, thường không có triệu chứng toàn thân, hãn hữu có biểu hiện đau nửa đầu hay đau thắt ngực.
1) Phát bệnh liên quan tới tiếp xúc với lạnh hoặc stress tâm lý.
2) Thương tổn cả hai bên chi.
3) Không có hoại thư, hoặc nếu có chỉ khu trú ở da đầu ngón.
4) Không có tiền sử mắc các bệnh khác, dùng thuốc hoặc làm nghề nghiệp tiếp xúc với những yếu tố có thể gây cơn co mạnh.
5) Không tìm thấy các tự kháng thể trong máu (anti-ANA, anti-dsDNA…).
6) Máu lắng trong giới hạn bình thường
7) Các triệu chứng xuất hiện ít nhất là 2 năm.
Tiêu chuẩn chẩn đoán hội chứng Raynaud
Hội chứng Raynaud là những biểu hiện bệnh lý do các nguyên nhân khác nhau. Vì vậy, để chẩn đoán hội chứng Raynaud cần tìm được nguyên nhân. Hội chứng Raynaud thường gặp trong những trường hợp bệnh lý toàn thân hay tại chỗ sau:
– Bệnh chất tạo keo là nguyên nhân thường gặp nhất gây hội chứng Raynaud. Trong số những người bệnh xơ cứng bì có tới 80-90% bị hội chứng Raynaud và/hoặc bị co thắt mạch máu dai dẳng. Có những người bệnh xơ cứng bì, trong nhiều năm chỉ có biểu hiện hội chứng Raynaud đơn thuần. Trong những người bệnh bệnh lupus ban đỏ hệ thống, viêm bì cơ và viêm mạch hệ thống, có tới 1/3 số trường hợp bị hội chứng Raunaud.
– Nghề nghiệp cũng có thể gây hội chứng Raynaud, nhất là những nghề sử dụng công cụ gây rung mạnh như dùng búa máy, cưa xích, đinh tán hay những nghề tiếp xúc lâu với nhiệt độ lạnh như công nhân đóng gói cá, thịt lạnh, công nhân làm kem.
– Những rối loạn thần kinh.
– Tăng độ nhớt của máu: do tủa protein, phân tử globulin lớn, chất dính (agglutinin) đông lạnh, chứng đa hồng cầu làm rối loạn hoặc tắc dòng chảy.
– Thuốc và chất độc: các thuốc kháng adrenergic dùng điều trị bệnh tim mạch và chứng đau nửa đầu, tiếp xúc với vinyl clorua có thể là nguyên nhân gây hội chứng Raynaud.
– Các nguyên nhân khác có thể gây hội chứng Raynaud như rối loạn nội tiết, suy giáp trạng, mắc các bệnh nhiễm trùng, nhiễm vi rút, bệnh ung thư.
– Triệu chứng lâm sàng của hội chứng Raynaud tùy thuộc vào những bệnh cụ thể như các bệnh của tổ chức liên kết, thương tổn có thể không đối xứng.
– Xét nhiệm có các tự kháng thể trong máu: anti-ANA, anti-dsDNA, antiSmith, men cơ (CK) tăng cao.
b) Chẩn đoán phân biệt với các bệnh khác:
– Cước lạnh (frost-bite; perniose)
– Chứng thâm tím đầu chi
4. ĐIỀU TRỊ
a) Nguyên tắc xử trí hội chứng Raynaud
Xử trí chứng Raynaud phụ thuộc vào tần suất phát bệnh, mức độ nặng của bệnh và những biến chứng do thiếu máu cục bộ gây nên.
– Các cơn phát bệnh không thường xuyên hoặc nhẹ:
+ Các biện pháp phòng ngừa.
+ Ngừng hút thuốc lá.
– Trường hợp bệnh nặng, cơn phát bệnh kéo dài hoặc liên tục, không đáp ứng với các biện pháp điều trị và bảo vệ thông thường thì phải dùng các thuốc điều trị toàn thân.
+ Chẹn kênh canxi (nifedipine, diltiazem)
+ Các thuốc kháng adrenergic (prazosin, reserpin)
+ Nitroglycerin
– Cơn cấp tính, thiếu máu cục bộ trầm trọng:
+ Prostaglandin E1 hoặc prostacyclin, tiêm tĩnh mạch.
+ Thủ thuật cắt đoạn thần kinh giao cảm ngón tay.
+ Phẫu thuật vi mạch.
– Loét ngón:
+ Ngâm thuốc sát trùng, bôi mỡ kháng sinh.
+ Chẹn kênh canxi (liều tối đa).
+ Prostaglandin E1 hoặc prostacyclin dùng đường tĩnh mạch. Loét hoại thư, nhiễm trùng:
+ Thuốc giảm đau
+ Kháng sinh
+ Phẫu thuật cắt dây chằng
+ Cắt cụt
b) Biện pháp chung
– Giảm tối thiểu tiếp xúc với lạnh, hạn chế ra ngoài trời vào mùa đông.
– Giữ ấm cơ thể, nhất là các chi bằng cách mặc ấm.
– Tư vấn cho người bệnh cách nhận biết được cơn phát bệnh khi tiếp xúc với lạnh để kịp thời trở về môi trường ấm và có thể sưởi ấm tay, chân bằng máy sấy tóc hoặc ngâm nước ấm.
– Bỏ thuốc lá vì nicotin cảm ứng gây co mạch.
– Tránh các stress để làm giảm hoạt động của hệ thần kinh giao cảm sẽ làm giảm co thắt mạch.
Những trường hợp nhẹ chỉ cần áp dụng các biện pháp chung cũng có thể khống chế được bệnh.
c) Xử trí loét ngón
– Loét ngón, đặc biệt là ngón tay do chứng Raunaud gây ra rất đau, thường phải mất vài tuần hoặc vài tháng mới chữa lành hoàn toàn. Cách xử trí như sau:
+ Ngâm tay trong dung dịch sát trùng ấm hai lần mỗi ngày để làm mềm da hoặc bong vảy da và tổ chức hoại tử.
+ Sấy khô tay rồi bôi mỡ kháng sinh và băng bịt.
+ Liên tục dùng thuốc chẹn kênh canxi.
+ Cần phải dùng các thuốc giảm đau gây ngủ. Bởi vì, đau sẽ làm tăng phản xạ co mạch càng làm tăng thiếu máu cục bộ.
– Nhiễm trùng là một biến chứng thường gặp khi bị viêm loét ngón tay, thường biểu hiện tăng đau, sưng, đỏ hoặc vỡ mủ. Cấy mủ thường thấy tụ cầu. Phải cho kháng sinh: dicloxacillin hoặc cephalosporin.
d) Thủ thuật cắt bỏ dây thần kinh giao cảm
– Chỉ định cho những trường hợp bệnh nặng, cấp tính hoặc dai dẳng, không đáp ứng với các phương pháp điều trị khác.
– Thủ thuật cắt thần kinh giao cảm thắt lưng rất có hiệu quả trong những trường hợp hội chứng Raynaud nặng ở chân.
– Thủ thuật cắt thần kinh giao cảm chọn lọc ở các ngón tay dùng để giảm đau và điều trị các vết loét ở đầu ngón do thiếu máu nuôi dưỡng.
– Tuy nhiên, biện pháp này không có hiệu quả lâu dài.
e) Những trường hợp cấp tính
Những trường hợp co mạch nặng, cấp tính, kéo dài (ngón tay chết trắng), nguy cơ hoại tử, có thể phải cắt cụt, cần phải điều trị khẩn cấp. Người bệnh phải được vào viện và được dùng ngay các thuốc:
– Nifedipin 10-20 mg.
– Prostaglandin E1: 6-10 ng/kg/phút) hoặc PGI2: 0,5-2 ng/kg, truyền tĩnh mạch liên tục nhiều giờ, liên tiếp trên 3 ngày.
– Giảm đau bằng lidocain hoặc bupivacain hydrochlorid.
– Phẫu thuật trong những trường hợp nặng, có biến chứng hoại tử, loét, viêm xương.
Chương 5. BỆNH DA DỊ ỨNG – MIỄN DỊCH
VIÊM DA CƠ ĐỊA
(Atopic dermatitis)
1. ĐẠI CƯƠNG
Viêm da cơ địa là bệnh mạn tính tiến triển từng đợt, thường bắt đầu ở trẻ nhỏ với đặc điểm là ngứa và có tổn thương dạng chàm. Bệnh thường xuất hiện ở những cá thể có tiền sử bản thân hay gia đình mắc các bệnh có yếu tố dị ứng như: hen, viêm mũi xoang dị ứng, sẩn ngứa, dị ứng thuốc, mày đay.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
– Yếu tố môi trường đóng vai trò động lực:
+ Ô nhiễm môi trường
+ Các dị nguyên có trong bụi nhà, lông súc vật, quần áo, đồ dùng gia đình…
+ Bệnh cơ địa liên quan nhiều giữa anh chị em ruột hơn là giữa con cái với bố mẹ do ảnh hưởng của môi trường trong thời kỳ thơ ấu.
– Yếu tố di truyền: bệnh viêm da cơ địa chưa xác định được rõ ràng do gen nào đảm nhiệm. Khoảng 60% người lớn bị viêm da cơ địa có con bị bệnh này, nếu cả bố và mẹ cùng bị bệnh thì con đẻ ra có đến 80% cũng bị bệnh.
3. CHẨN ĐOÁN
a) Lâm sàng
Bệnh viêm da cơ địa có các biểu hiện khác nhau tùy theo lứa tuổi.
– Viêm da cơ địa ở trẻ nhũ nhi
+ Bệnh phát sớm khoảng 3 tuần sau sinh, thường cấp tính với các đám đỏ da, ngứa, sau đó xuất hiện nhiều mụn nước nông, dễ vỡ, xuất tiết và đóng vảy tiết, có thể bội nhiễm, hạch lân cận sưng to.
+ Vị trí hay gặp nhất là 2 má, có thể ở da đầu, trán, cổ, thân mình, mặt dưới các chi. Khi trẻ biết bò có thể xuất hiện tổn thương ở đầu gối. Không thấy tổn thương ở vùng tã lót.
+ Trẻ có thể dị ứng với một số thức ăn như sữa, hải sản, thịt bò, thịt gà… Khi không ăn các thức ăn gây dị ứng thì bệnh viêm da cơ địa giảm rõ rệt.
+ Bệnh hay tái phát, mạn tính và rất nhạy cảm với các yếu tố như nhiễm trùng, mọc răng, tiêm chủng, thay đổi khí hậu hay môi trường sống.
+ Hầu hết bệnh sẽ tự khỏi khi trẻ được 18-24 tháng.
– Viêm da cơ địa ở trẻ em
+ Thường từ viêm da cơ địa nhũ nhi chuyển sang.
+ Thương tổn là các sẩn đỏ, vết trợt, da dày, mụn nước khu trú hay lan tỏa cấp tính kèm theo nhiễm khuẩn thứ phát.
+ Vị trí hay gặp nhất là ở khoeo, nếp gấp khuỷu tay, mi mắt, hai bên cổ, cẳng tay, ở cổ có sạm da mạng lưới, ít khi ở mặt duỗi các chi.
+ Bệnh thường trở nên cấp tính khi trẻ tiếp xúc với lông súc vật, gia cầm, mặc đồ len, dạ…
+ Nếu tổn thương trên 50% diện tích da, trẻ thường suy dinh dưỡng.
+ 50% sẽ khỏi khi trẻ được 10 tuổi.
– Viêm da cơ địa ở thanh thiếu niên và người lớn
+ Biểu hiện là mụn nước, sẩn đỏ dẹt, có vùng da mỏng trên mảng da dày, lichen hóa, ngứa.
+ Vị trí hay gặp: nếp gấp khuỷu, khoeo, cổ, rốn, vùng da quanh mắt đối với thanh thiếu niên. Khi bệnh lan tỏa thì vùng nặng nhất là các nếp gấp.
+ Viêm da lòng bàn tay, chân: gặp ở 20-80% người bệnh, là dấu hiệu đầu tiên của viêm da cơ địa ở người lớn.
+ Viêm da quanh mi mắt, chàm ở vú.
+ Tiến triển mạn tính, ảnh hưởng nhiều bởi các dị nguyên, môi trường, tâm sinh lý người bệnh.
– Các biểu hiện khác của viêm da cơ địa
+ Khô da: do tăng mất nước qua biểu bì.
+ Da cá, dày da lòng bàn tay, bàn chân, dày sừng nang lông, lông mi thưa.
+ Viêm môi bong vảy.
+ Dấu hiệu ở mắt, quanh mắt: mi mắt dưới có thể có 2 nếp gấp, tăng sắc tố quanh mắt, viêm kết mạc tái diễn có thể gây lộn mi, có thể có đục thủy tinh thể.
+ Chứng da vẽ nổi trắng.
b) Cận lâm sàng
– Tăng nồng độ IgE trong huyết thanh.
– Mô bệnh học: thượng bì có xốp bào xen kẽ với hiện tượng á sừng; trung bì có sự xâm nhập của bạch cầu lympho, mono, dưỡng bào, có hoặc không có các tế bào ái kiềm. Trường hợp lichen hóa có hiện tượng tăng sản thượng bì.
– Test lẩy và test áp: để xác định dị nguyên.
c) Chẩn đoán xác định
Dựa vào tiêu chuẩn của Hanifin và Rajka
Tiêu chuẩn chính
– Ngứa
– Vị trí và biểu hiện điển hình của tổn thương:
+ Lichen hóa ở các nếp gấp trẻ em hoặc thành dải ở người lớn
+ Mặt và mặt duỗi các chi ở trẻ em và trẻ sơ sinh
– Tổn thương phát ban tái phát hoặc mạn tính.
– Tiền sử cá nhân hay gia đình có mắc các bệnh dị ứng.
Tiêu chuẩn phụ
– Khô da, vảy cá, dày sừng nang lông, tăng đường kẻ lòng bàn tay.
– Viêm da ở tay, chân.
– Chàm vú, viêm môi, vảy phấn, nếp ở cổ.
– Tổn thương nặng lên dưới ảnh hưởng của các yếu tố môi trường và tâm lý.
– Ngứa khi bài tiết mồ hôi.
– Tăng IgE huyết thanh.
– Tăng sắc tố quanh mắt.
– Dấu hiệu Dennie-Morgan (mi mắt dưới có 2 nếp gấp).
– Viêm kết mạc.
– Giác mạc hình chóp.
– Đục thủy tinh thể dưới bao sau.
Để chẩn đoán xác định cần phải có ≥ 3 tiêu chuẩn chính kết hợp với ≥ 3 tiêu chuẩn phụ.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Dùng thuốc chống khô da, dịu da.
– Chống nhiễm trùng.
– Chống viêm.
– Tư vấn cho người bệnh và gia đình biết cách điều trị và phòng bệnh.
b) Điều trị cụ thể
Điều trị tại chỗ
– Tắm
+ Tắm hàng ngày bằng nước ấm với xà phòng có ít chất kiềm.
+ Sau khi tắm dùng các thuốc làm ẩm da.
– Thuốc
+ Corticoid được dùng nhiều trong điều trị viêm da cơ địa.
Trẻ nhỏ dùng loại hoạt tính yếu như: hydrocortison 1-2,5%.
Trẻ lớn và người lớn dùng loại có hoạt tính trung bình: desonid, clobetason butyrat.
Với những tổn thương lichen hóa, vị trí da dầy có thể dùng loại corticoid hoạt tính mạnh hơn như clobetasol propionat.
Lưu ý: với tổn thương vùng da mỏng, nhạy cảm như mặt dùng mỡ corticoid nhẹ hơn, ít ngày, còn vùng da dày, lichen hóa thì dùng loại mạnh hơn để giảm ngứa, giảm viêm.
Cần tính để lượng thuốc bôi trong 1 tuần và giảm liều một cách từ từ, tránh tái phát.
+ Có thể dùng mỡ kháng sinh hoặc mỡ corticoid có thêm kháng sinh để chống nhiễm khuẩn.
+ Đắp dung dịch Jarish, thuốc tím 1/10.000, nước muối sinh lý 0,9%.
+ Làm ẩm da bằng urea 10%, petrolatum đối với vùng da khô.
+ Thuốc bạt sừng bong vảy như mỡ salicyle 5%, 10%, mỡ goudron, ichthyol, crysophanic.
+ Thuốc ức chế miễn dịch tacrolimus nồng độ 0,03-0,1% rất hiệu quả đối với viêm da cơ địa, tuy nhiên thuốc đắt tiền và hay gặp kích ứng da trong thời gian đầu sử dụng, giãn mạch.
Điều trị toàn thân
+ Kháng histamin H1:
Chlorpheniramin 4mg x 1-2 viên/ngày.
Fexofenadin 180mg x 1 viên/ngày.
Certerizin 10mg x 1 viên/ngày
+ Kháng sinh chống nhiễm khuẩn đặc biệt là tụ cầu vàng, liên cầu. Cho kháng sinh thuộc nhóm cephalosphorin thế hệ 1 là tốt nhất, cho một đợt từ 10-14 ngày.
+ Corticoid: có thể được chỉ định trong thời gian ngắn khi bệnh bùng phát nặng. Không dùng thuốc kéo dài.
Prednisolon 5mg x 2-4 viên/ngày x 7 ngày
+ Các thuốc khác như cyclosporin, methotrexat.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Khoảng 70% trẻ bị viêm da cơ địa sẽ khỏi khi lớn lên. Còn lại 30% kéo dài dai dẳng.
– Khoảng 30-50% người bệnh viêm da cơ địa sẽ xuất hiện thêm các bệnh dị ứng khác như viêm mũi dị ứng, hen phế quản.
6. PHÒNG BỆNH
– Giáo dục người bệnh, người nhà người bệnh kiến thức về bệnh, yếu tố khởi động, quan điểm điều trị, lợi ích và nguy cơ.
– Giảm các yếu tố khởi động: giữ phòng ngủ thoáng mát, tránh tiếp xúc lông gia súc, gia cầm, len, dạ, giảm bụi nhà, giảm stress, nên mặc đồ vải cotton.
– Tắm nước ấm, không quá nóng, không quá lạnh, nhiệt độ < 36oC, ngay sau khi tắm xong bôi thuốc ẩm da, dưỡng da. Nếu dùng xà phòng thì chọn loại ít kích ứng.
– Vệ sinh vùng tã lót ở trẻ nhỏ tránh chất tiết gây kích thích.
– Bôi thuốc làm ẩm da hàng ngày nhất là về mùa đông, ngày 2-3 lần.
– Giữ độ ẩm không khí trong phòng.
– Ăn kiêng chỉ áp dụng cho trường hợp bệnh nặng, trẻ nhỏ, khi đã xác định rõ loại thức ăn gây kích thích.
VIÊM DA TIẾP XÚC DỊ ỨNG
(Allergic Contact Dermatitis)
1. ĐẠI CƯƠNG
– Viêm da tiếp xúc là phản ứng viêm cấp hoặc mạn tính của da với một số yếu tố trong môi trường khi tiếp xúc với da.
– Là bệnh thường gặp, chiếm 1,5 – 5,4% dân số thế giới. Bệnh gặp ở mọi lứa tuổi, mọi giới và mọi nghề khác nhau.
– Tổn thương là dát đỏ, mụn nước, có khi loét trợt hoại tử, ngứa. Bệnh tiến triển dai dẳng, hay tái phát nếu không phát hiện và loại trừ được dị nguyên.
– Viêm da tiếp xúc dị ứng là phản ứng tăng nhạy cảm của da đối với các dị nguyên, thuộc loại phản ứng quá mẫn chậm. Viêm da tiếp xúc dị ứng có thể xảy ra cấp tính gây đỏ da, phù nề và mụn nước với các mức độ khác nhau hoặc tiến triển mạn tính. Nguyên nhân là do da bị phơi nhiễm với các tác nhân hóa học, lý học. Có tới trên 3700 dị nguyên đã được xác định gây viêm da tiếp xúc dị ứng ở người.
2. NGUYÊN NHÂN
a) Cơ chế sinh bệnh
– Viêm da tiếp xúc dị ứng là phản ứng quá mẫn chậm.
b) Một số dị ứng nguyên chính
– Họ kim loại: nickel, cobalt, chromates đồng
– Họ thuốc bôi: chất màu, dung dịch dầu
– Một số băng dính, chất dẻo, cao su
– Thực vật
– Ánh sáng
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thương tổn cơ bản: phụ thuộc vào mức độ nặng, vị trí và thời gian bị bệnh, viêm da tiếp xúc dị ứng có thể cấp hoặc mạn tính.
Viêm da tiếp xúc dị ứng cấp tính là dát đỏ, ranh giới rõ, phù nề, trên mặt có mụn nước, sẩn, trường hợp phản ứng mạnh có bọng nước kết hợp lại với nhau thành mảng. Bọng nước vỡ để lại vết trợt tiết dịch và đóng vảy tiết. Cơ năng có ngứa.
Viêm da tiếp xúc dị ứng bán cấp là những mảng dát đỏ nhẹ, kích thước nhỏ, trên có vảy da khô, đôi khi kèm theo những đốm màu đỏ nhỏ hoặc những sẩn chắc, hình trên.
Khi tiến triển mạn tính thường có lichen hóa, da dày, nếp da sâu thành những đường kẻ song song hoặc hình thoi, bong vảy da cùng các sẩn vệ tinh, nhỏ, chắc, hình tròn, phẳng, những vết trầy xước, dát đỏ và nhiễm sắc tố.
Bệnh thường gặp ở người đã mẫn cảm với dị nguyên gây viêm da tiếp xúc. Khởi đầu, tại vị trí da tiếp xúc lại với dị nguyên (48 giờ trở lên) xuất hiện thương tổn. Về sau, mỗi khi tiếp xúc với dị nguyên thì thương tổn xuất hiện nhanh hơn. Đa số trường hợp thương tổn vượt qua giới hạn vùng da tiếp tiếp xúc với dị nguyên, có thể rải rác ở những nơi khác.
Thương tổn thứ phát: mảng sẩn ngứa, dát đỏ lan tỏa và hơi thâm nhiễm ở xa thương tổn ban đầu, có tính đối xứng. Trên mặt các dát đỏ rải rác có các mụn nước nhỏ, hiếm hơn là hồng ban đa dạng, thương tổn hình huy hiệu. Trường hợp nhạy cảm có thể lan tỏa toàn thân.
Nếu loại bỏ được nguyên nhân bệnh sẽ khỏi, khi tiếp xúc trở lại với dị nguyên cũ bệnh tái phát.
Cơ năng: ngứa nhiều, có thể có cảm giác nhức nhối và đau nếu bệnh nặng.
– Thể lâm sàng đặc biệt theo vị trí
+ Viêm da tiếp xúc dị ứng ở da đầu: da đỏ bong vảy khô, đôi khi bong vảy phấn nhiều, rất ngứa. bệnh giảm dần sau khi ngừng tiếp xúc với dị nguyên. + Viêm da tiếp xúc dị ứng ở mặt: thường gặp, da đỏ nề, mụn nước, tiết dịch. Có thể do bôi trực tiếp vào da mặt các thuốc, mỹ phẩm hoặc các dị nguyên trong môi trường làm việc và sinh hoạt hoặc bị viêm da tiếp xúc do ánh nắng.
+ Ở mí mắt: thương tổn thường phù nề, kết hợp với viêm kết mạc, nguyên nhân thường liên quan đến thuốc nhỏ mắt.
+ Dái tai: do tiếp xúc với kim loại hay gặp là nickel ở khuyên tai, biểu hiện khi thì giống chàm khô, đỏ da bong vảy nhẹ, khi thì mụn nước, tiết dịch, bội nhiễm.
+ Ở môi: viêm môi tiếp xúc dị ứng, thương tổn đỏ da bong vảy khô, đôi khi nứt, tiết dịch, hiếm gặp phù nề, ngứa hoặc đau rát.
+ Viêm da tiếp xúc dị ứng ở tay: ở mu tay thường gặp nhất, biểu hiện cấp tính là những mụn nước và tiết dịch, nếu ở giai đoạn mạn tính thì khô da và bong vảy da, có thể có thương tổn móng kèm theo. Thương tổn ở lòng bàn tay khó chẩn đoán vì thay đổi theo căn nguyên. Viêm da tiếp xúc ở đầu ngón tay hay gặp ở đầu bếp, nha sĩ do tiếp xúc với thực phẩm, hóa chất.
+ Ở bàn chân: hay gặp ở mu bàn chân hơn so với lòng bàn chân. Trường hợp mạn tính thương tổn ở phần trước bàn chân thường kèm theo thương tổn móng giống như ở bàn tay.
+ Ở bộ phận sinh dục: gây phù nề nhất là ở bìu, bao qui đầu đối với nam giới và ở môi lớn đối với nữ giới, rất ngứa, thương tổn khi thì có mụn nước và tiết dịch, khi thì khô.
– Viêm da tiếp xúc dị ứng với chất bay hơi
Thương tổn có thể cấp tính hoặc mạn tính phụ thuộc vào hoàn cảnh tiếp xúc, đậm độ của dị nguyên, tần suất tiếp xúc, đa số các trường hợp có tính chất đối xứng. Vị trí thương tổn thường ở phần hở, cần phân biệt với phản ứng dị ứng với ánh sáng.
|
Tiêu chuẩn |
Viêm da tiếp xúc do môi trường |
Phản ứng dị ứng với ánh sáng |
|
Đặc điểm TT lâm sàng |
Chàm tiết dịch, khô hoặc lichen hóa |
Chàm tiết dịch, khô hoặc lichen hóa |
|
Vị trí cùng bị bệnh |
Phần hở, bờ không rõ nét |
Da hở |
|
Vùng mặt cổ, nơi ít tiếp xúc ánh nắng |
Có |
Không |
|
Test thượng bì |
(+) với dị nguyên gây bệnh |
(-) |
|
Test ánh sáng |
(-) |
(+) |
– Cận lâm sàng
+ Mô bệnh học: ở thể cấp tính có xốp bào rất mạnh, phù gian bào, thâm nhiễm các lympho bào và bạch cầu ái toan vào thượng bì, bạch cầu đơn nhân và mô bào ở trung bì. Ở thể mạn tính, cùng với xốp bào là hiện tượng tăng gai làm mào liên nhú kéo dài xuống. Các nhú bì nhô cao và mở rộng, có hiện tượng dày sừng và thâm nhiễm lympho bào.
+ Các test da: các thử nghiệm thường dùng để phát hiện tác nhân gây bệnh như test lẩy da, test áp.
b) Chẩn đoán phân biệt
– Viêm da tiếp xúc kích ứng
– Viêm da cơ địa
– Viêm da dầu
– Bệnh vảy nến (ở lòng bàn tay, bàn chân)
4. ĐIỀU TRỊ
a) Nguyên tắc chung
Tất cả các phương pháp điều trị triệu chứng sẽ bị thất bại nếu như không loại bỏ được căn nguyên gây bệnh.
b) Điều trị cụ thể
– Viêm da dị ứng cấp tính, lan tỏa toàn thân có thể chỉ định corticoid toàn thân liều thấp 15-20mg/ngày x 3 ngày sau giảm liều xuống 5mg/ngày x 3 ngày rồi ngừng điều trị.
– Điều trị tại chỗ phụ thuộc vào giai đoạn của bệnh, thường sử dụng các chế phẩm có corticoid.
5. DỰ PHÒNG
Phòng bệnh viêm da tiếp xúc dị ứng gồm nhiều biện pháp, đặc biệt đối với bệnh da nghề nghiệp. Các biện pháp dự phòng gồm: dự phòng tiên phát, thứ phát và dự phòng cơ địa. Hai điểm cần chú ý là:
– Mang găng tay phù hợp sẽ tránh hoặc giảm nhiều triệu chứng bệnh.
– Sử dụng kem bảo vệ có tác dụng tương đối tùy theo hoàn cảnh bị bệnh, có hiệu quả hơn đối với viêm da tiếp xúc kích ứng.
HỘI CHỨNG DRESS
(The Drug Reaction with Eosinophilia and Systemic Symptoms)
1. ĐẠI CƯƠNG
– Hội chứng DRESS là một phản ứng hiếm gặp do thuốc đặc trưng bởi tăng bạch cầu ái toan và tổn thương nội tạng.
– Các biểu hiện bệnh thường khởi đầu chậm 2-6 tuần sau khi bắt đầu điều trị thuốc và có thể tái phát nhiều lần, rất lâu sau khi ngừng thuốc. Bệnh có thể nguy hiểm, đe dọa tính mạng.
2. NGUYÊN NHÂN
– Nguyên nhân gây hội chứng DRESS liên quan đến các thuốc như carbamazepin, phenobarbital, allopurinol, sulfonamid, dapson, minocyclin, vancomycin.
– Yếu tố HLA-B5801 có liên quan chặt chẽ với hội chứng DRESS do allopurinol.
– Virút herpes (đặc biệt là HHV6, HHV7, EBV) là yếu tố kích hoạt quan trọng của bệnh trên cơ địa phản ứng thuốc. Sự tái hoạt động của virút giải thích được các đợt phát bệnh thường xuyên ngay cả khi đã dừng thuốc. Nhiễm virút cũng làm bệnh nặng lên và gây ra phản ứng chéo với nhiều loại thuốc khác nhau.
3. CHẨN ĐOÁN
a) Tiêu chuẩn chẩn đoán
– Có nhiều tiêu chuẩn đưa ra để đánh giá nguy cơ mắc hội chứng DRESS. Tuy nhiên, tiêu chuẩn của Kardaun và cộng sự đưa ra khá đầy đủ và được sử dụng nhiều trong các nghiên cứu gần đây:
|
Triệu chứng |
Điểm |
||||
|
-1 |
0 |
1 |
2 |
||
|
Sốt ≥ 38,5 độ C |
(-) |
(+) |
|
|
|
|
Hạch to |
|
(-) |
(+) |
|
|
|
Tăng bạch cầu ái toan trong máu |
|
(-) |
700-1499 |
> = 1500 |
|
|
Bạch cầu ái toan, nếu bạch cầu < 4000 |
|
(-) |
10-19,9% |
> = 20% |
|
|
Lympho không điển hình |
(-) |
(+) |
|||
|
Tổn thương da |
Diện tích tổn thương da |
(-) |
|
>50% |
|
|
Thương tổn da gợi ý DRESS |
(-) |
(+) |
|
|
|
|
Sinh thiết da gợi ý DRESS |
(±) |
(+) |
|||
| Thương tổn nội tạng |
Gan |
|
(-) |
Nếu có 1 nội tạng (+) |
Nếu có ≥ 2 nội tạng (+) |
|
Thận |
|
(-) |
|||
|
Cơ/ tim |
|
(-) |
|||
|
Tụy |
|
(-) |
|||
|
Các thương tổn nội tạng khác |
(-) | ||||
|
Tiến triển ≥ 15 ngày |
|
(-) |
(+) |
|
|
|
Có > 3 các xét nghiệm tínhsau âm: Anti-ANA Cấy máu Huyết thanh virút viêm gan A, B, C; Clamydia/ Mycoplasma |
|
|
(+) |
||
Tiêu chuẩn chẩn đoán:
<2 điểm: loại trừ hội chứng DRESS
2-3 điểm: Có thể
4-5 điểm: Rất có khả năng
>5 điểm: chẩn đoán xác định hội chứng DRESS
b) Chẩn đoán phân biệt
– Hội chứng Stevens-Johnson/Lyell: xảy ra trong khoảng từ 4-28 ngày sau khi bắt đầu dùng thuốc. Thương tổn nặng dạng hoại tử thượng bì, trợt da và niêm mạc, không có biểu hiện tăng bạch cầu ái toan hay bất thường dòng lympho trong máu. Thương tổn gan thường nhẹ. Chẩn đoán phân biệt dựa vào lâm sàng, thương tổn nội tạng và giải phẫu bệnh.
– Dị ứng thuốc thể dát đỏ mụn mủ cấp tính (acute generalized exanthematous pustulosis-AGEP): bắt đầu dưới 3 ngày từ khi bắt đầu dùng thuốc. Có rất nhiều mụn mủ xuất hiện khắp cơ thể, hiếm có thương tổn nội tạng. Đặc trưng của bệnh là thương tổn lâm sàng và tăng bạch cầu trung tính trong máu ngoại vi.
– Nhiễm khuẩn, nhiễm virút.
– Hội chứng tăng bạch cầu ái toan: bạch cầu ái toan tăng trên 1500/microlit trong máu ngoại vi. Bệnh thường phối hợp với thương tổn nội tạng và thương tổn da dạng chàm, đỏ da toàn thân, thương tổn dạng lichen, dấu hiệu da vẽ nổi, mày đay, phù mạch…
– U lympho T ở da, hội chứng Sezary: thương tổn da đa dạng, có thể gây đỏ da toàn thân, thường phối hợp với thương tổn nội tạng. Sinh thiết da và hạch giúp chẩn đoán phân biệt.
– Bệnh tổ chức liên kết: ít phải chẩn đoán phân biệt nhưng có thể nhầm với lupus ban đỏ cấp tính ở da. Phân biệt dựa vào tiêu chuẩn chẩn đoán lupus ban đỏ hệ thống của Hội khớp học Mỹ và sinh thiết da.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Ngừng ngay thuốc nghi ngờ và hạn chế dùng nhiều loại thuốc, chú ý là trong hội chứng này, phản ứng chéo xảy ra thường xuyên hơn các thể dị ứng thuốc khác.
– Bồi phụ nước, điện giải, dinh dưỡng phù hợp với xét nghiệm.
– Điều trị triệu chứng thương tổn nội tạng, theo dõi sát bằng xét nghiệm.
– Thể nhẹ, không có thương tổn nội tạng nặng: dùng corticoid tại chỗ. – Nếu có thương tổn gan, phổi, thận: dùng corticoid toàn thân.
b) Điều trị cụ thể
– Người bệnh không có thương tổn nội tạng nặng (không có bằng chứng lâm sàng và xét nghiệm về thương tổn thận, phổi, men gan tăng < 3 lần bình thường, chỉ có thương tổn da từ nhẹ đến nặng): dùng corticosteroid tại chỗ nhóm mạnh hoặc vừa (clobetasol, betametason) 2-3 lần mỗi ngày trong 1 tuần. Corticosteroid đường toàn thân không có tác dụng cải thiện bệnh nhanh hơn.
– Người bệnh có thương tổn nội tạng nặng:
+ Thương tổn gan nặng: hạn chế tối đa các thuốc đào thải qua gan hoặc gây hại đến gan, theo dõi thương tổn gan bằng xét nghiệm và hỗ trợ chức năng gan. Corticosteroid đường toàn thân không có giá trị cải thiện thương tổn gan do thuốc. Trường hợp nặng chỉ có thể được giải quyết bằng ghép gan.
+ Thương tổn phổi hoặc thận nặng (có biểu hiện khó thở trên lâm sàng, thương tổn phổi trên X-quang và thiếu oxy máu hoặc creatinin tăng >150% bình thường, protein niệu, đái máu): dùng corticosteroid toàn thân (methylprednisolon, prednisolon) liều trung bình đến cao 0,5-2 mg/kg/ngày cho đến khi cải thiện lâm sàng và xét nghiệm. Sau đó, nên hạ liều thuốc trong 8-12 tuần để tránh tái phát.
+ Chú ý: corticosteroid đường toàn thân không gây hại gì cho người bệnh trong trường hợp thương tổn nội tạng nặng nhưng không cải thiện tỉ lệ tử vong cho người bệnh
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Tỉ lệ tử vong là 5-10% dù có hay không dùng corticosteroid đường toàn thân. Tử vong chủ yếu do thương tổn gan, thương tổn nhiều cơ quan nội tạng, viêm cơ tim cấp.
– Hầu hết người bệnh hồi phục sau vài tuần đến vài tháng ngừng thuốc, ít để lại di chứng. Tuy nhiên, có một số trường hợp phát triển bệnh tự miễn sau này nên cần phải theo dõi kéo dài ít nhất 1 năm sau khi khỏi bệnh.
HỒNG BAN ĐA DẠNG
(Erythema multiforme)
1. ĐẠI CƯƠNG
Hồng ban đa dạng là một bệnh da cấp tính do nhiều căn nguyên khác nhau gây nên, biểu hiện trên da là các thương tổn dát đỏ, sẩn phù, mụn nước, bọng nước xen kẽ với các thương tổn hình bia bắn. Vị trí hay gặp là mu tay, cổ tay, cẳng tay, cẳng chân, đầu gối. Niêm mạc miệng, mắt, sinh dục cũng thường bị tổn thương.
Sự đa dạng về thương tổn kèm theo hình ảnh đặc trưng (hình bia bắn) là nét riêng biệt của bệnh.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
Với những hiểu biết hiện tại, hồng ban đa dạng được coi là biểu hiện da và niêm mạc do phản ứng trực tiếp của hệ miễn dịch chống lại các tác nhân gây bệnh mà chủ yếu là vi trùng. Herpes simplex virus (HSV) đã được chứng minh là một nhiễm trùng hay gặp nhất gây nên hồng ban đa dạng. Ngoài ra, Mycoplasma pneumoniae, Histoplasma capsulatum và Parapoxvirus cũng được ghi nhận là nguyên nhân gây nên hồng ban đa dạng, tuy nhiên ít phổ biến hơn nhiều so với HSV.
Hồng ban đa dạng gây ra do thuốc chiếm tỷ lệ rất nhỏ. Những trường hợp này có thể tiến triển thành mày đay cấp và hội chứng Stevens-Johnson (SJS).
Một số yếu tố như chấn thương, thời tiết lạnh, tia cực tím, tia phóng xạ… được ghi nhận là yếu tố khởi phát những đợt tiến triển của bệnh.
Căn nguyên gây bệnh hồng ban đa dạng
|
Nhiễm trùng (khoảng 90%) |
Do virút |
Herpes simplex virus (HSV1, HSV2) |
|
Paramyxovirus |
||
|
Vaccinia |
||
|
Varicella zoster virus |
||
|
Adenovirus |
||
|
Epstein-Barr virus |
||
|
Cytomegalo virus |
||
|
Virus viêm gan |
||
|
Coxakie virus |
||
|
Parvovirus B19 |
||
| Do vi khuẩn |
Mycoplasma pneumoniae |
|
|
Chlamydophila |
||
|
Salmonella |
||
|
Mycobacterium tuberculosis |
||
| Do nấm |
Histoplasma capsulatum |
|
|
Dermatophytes |
||
|
Do thuốc (chiếm < 10%) |
Chống viêm không steroid |
|
|
Sulfonamid |
||
|
Các huốc chống động kinh |
||
|
Kháng sinh |
||
| Do các bệnh hệ thống |
Bệnh viêm ruột kết |
|
|
Lupus ban đỏ hệ thống |
||
|
Bệnh Behcet |
||
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Thương tổn da
Thương tổn đặc trưng của hồng ban đa dạng là hình bia bắn điển hình. Đó là những thương tổn hình tròn, đường kính dưới 3 cm, ranh giới rõ với da lành, được tạo nên bởi ít nhất 3 vòng tròn đồng tâm, hai vòng ngoài có màu sắc khác nhau bao quanh một tâm ở giữa sẫm màu (là nơi có sự phá hủy của thượng bì để hình thành nên một mụn nước hoặc vảy tiết).
Thương tổn hình bia bắn có thể không điển hình với 2 vòng tròn đồng tâm, hoặc thương tổn hình đa cung với ranh giới không rõ ràng.
Ngoài ra, trên da bệnh nhân còn có các thương tổn khác như dát đỏ, sẩn phù, mụn nước, bọng nước.
– Phân bố thương tổn
Thương tổn của hồng ban đa dạng thường xuất hiện ở các chi và vùng mặt, trong đó, hình bia bắn hay gặp ở chi trên. Mặt duỗi của cánh tay và cẳng tay là những vị trí hay gặp nhất, ngoài ra lòng bàn tay, cổ và thân mình cũng là những vị trí hay gặp thương tổn. Ở một số vị trí như khuỷu tay, đầu gối, thương tổn có xu hướng tập trung thành nhóm.
Có thể gặp hiện tượng Koebner, thương tổn hình bia bắn xuất hiện ở vùng da bị sang chấn (ví dụ như do cào xước).
– Thương tổn niêm mạc
Có hai mức độ như sau:
Mức độ nhẹ:
+ Chỉ bị ở một vị trí niêm mạc (miệng hoặc sinh dục hoặc mắt).
+ Số lượng từ 1-5 mụn nước, có thể vỡ ra tạo thành vết trợt nông, đáy sạch.
Mức độ nặng:
+ Tổn thương từ 2 vị trí trở lên hoặc
+ Tổn thương 1 vị trí với số lượng mụn nước nhiều hơn 5, lan tỏa, hoặc tạo thành vết trợt rộng, loét.
Tổn thương niêm mạc nhiều là một đặc điểm của hồng ban đa dạng thể nặng. Tổn thương niêm mạc thường không xuất hiện ở hồng ban đa dạng thể nhẹ và nếu có thì chỉ có rất ít và mức độ nhẹ. Biểu hiện ban đầu là các mụn nước hoặc các bọng nước nhanh chóng dập vỡ tạo thành những vết loét nông, đau nhiều. Thương tổn có thể gặp ở môi, niêm mạc miệng, sinh dục, mắt. Vết loét ở môi thường nhanh chóng đóng vảy tiết và rất đau. Vết loét ở sinh dục thường rất lớn, có hình đa cung với đáy của vết loét tiết dịch ẩm.
– Biểu hiện toàn thân
Biểu hiện toàn thân thường gặp ở hồng ban đa dạng thể nặng. Triệu chứng toàn thân có thể biểu hiện trước khi có thương tổn da, bao gồm các triệu chứng như sốt, mệt mỏi, sưng đau các khớp, viêm phổi không điển hình. Hiếm gặp hơn là tổn thương thận, tổn thương gan và bất thường hệ tạo máu.
– Xét nghiệm
+ Sinh thiết da
Hình ảnh mô bệnh học của hồng ban đa dạng không đặc hiệu để phục vụ cho chẩn đoán xác định, nhưng có giá trị để chẩn đoán phân biệt. Biểu hiện sớm nhất trên hình ảnh giải phẫu bệnh là sự chết theo chương trình của các tế bào này. Tiếp theo là hiện tượng phù nề lớp gai và hiện tượng thoái hóa từng điểm của các tế bào đáy.
+ Các xét nghiệm phát hiện căn nguyên do vi sinh vật
Test nhanh chẩn đoán nhiễm Mycoplasma pneumonie, PCR tìm Mycoplasma pneumonie hoặc PCR tìm HSV, ….
+ Các xét nghiệm phát hiện căn nguyên do thuốc: test áp, test lẩy da, phản ứng chuyển dạng lympho bào.
Chẩn đoán xác định hồng ban đa dạng chủ yếu là dựa vào hình ảnh lâm sàng với các đặc điểm:
– Khởi phát bệnh đột ngột.
– Thương tổn da đa dạng: hình bia bắn điển hình hoặc không điển hình, kèm theo có dát đỏ, sẩn phù, mụn nước, một số ít có bọng nước.
– Thương tổn niêm mạc có thể gặp là những vết trợt nông. Vị trí hay gặp là niêm mạc miệng.
– Tiến triển: khỏi sau vài tuần, không để lại sẹo.
– Bệnh hay gặp và tái phát vào mùa xuân, thu.
b) Chẩn đoán phân biệt
Hồng ban đa dạng cần chẩn đoán phân biệt với các bệnh sau
– Mày đay
– Hội chứng Steven-Johnson
– Bệnh Duhring-Brocq
– Bệnh thủy đậu
4. ĐIỀU TRỊ
Việc điều trị tùy thuộc vào giai đoạn bệnh, mức độ bệnh và nguyên nhân gây bệnh.
– Điều trị triệu chứng
Giai đoạn cấp tính, hầu hết bệnh tự khỏi, điều trị triệu chứng là chính.
+ Bôi corticoid tại tổn thương
. Hidrocortison: bôi ngày 2 lần sáng-tối (được phép bôi ở vùng da mỏng, da mặt).
. Desonid: bôi ngày 2 lần sáng-tối (được phép bôi ở vùng da mỏng, da mặt).
. Betamethason: bôi ngày 2 lần sáng-tối (chỉ được bôi ở tay chân và thân mình, tay, chân).
+ Kết hợp với uống kháng histamin như:. Chlorpheniramin: 4mgx 1-2 viên/ngày.
. Loratadin:
Người lớn và trẻ em trên 12 tuổi: 1 viên (10mg)/ngày.
Trẻ em dưới 12 tuổi:
Cân nặng>30kg: 2 thìa cafe siro (10mg)/ngày.
Cân nặng < 30kg: 1 thìa cafe siro (5mg)/ngày.
+ Chăm sóc vết trợt ở niêm mạc miệng bằng bôi corticoid tại chỗ mỗi ngày 23 lần kết hợp với súc miệng bằng dung dịch có chứa lidocain và diphenhyderamin.
+ Nếu bệnh nhân có tổn thương niêm mạc mắt, dùng thuốc nhỏ mắt hàng ngày, trường hợp nặng cần chuyển khám chuyên khoa mắt.
– Điều trị theo nguyên nhân
Ở bệnh nhân hồng ban đa dạng do thuốc:
+ Dừng ngay việc dùng thuốc.
+ Corticoid đường toàn thân: prednisolon 1-2mg/kg/ngày.
+ Kháng histamin: chlorpheniramin, certirizin, loratadin, …
Ở bệnh nhân hồng ban đa dạng do HSV:
+ Nếu số lần tái phát dưới 6 lần/năm: điều trị triệu chứng.
+ Nếu số lần tái phát trên 6 lần/năm: điều trị triệu chứng kết hợp với thuốc kháng virút: acyclovir 400mg x 2 lần/ngày x 6 tháng.
Nếu nghi ngờ do Mycoplasma pneumonia (bệnh nhân có viêm phổi trước đó hoặc xét nghiệm huyết thanh dương tính), điều trị bằng kháng sinh: Rovamycin 1,5 triệu đơn vị, 3 lần/ngày trong 14 ngày.
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
Hồng ban đa dạng xuất hiện đột ngột và biểu hiện đầy đủ các triệu chứng trong vòng 72 giờ. Một vài trường hợp bệnh nhân có cảm giác ngứa hoặc nóng rát tại thương tổn.
Hầu hết các trường hợp, mỗi đợt tiến triển bệnh thường diễn ra trong 2 tuần, khi khỏi không để lại di chứng. Một số trường hợp có thể để lại di chứng ở mắt do việc chăm sóc thương tổn niêm mạc mắt không được kịp thời. Rất hiếm các trường hợp để lại các dát tăng hay giảm sắc tố sau khi thương tổn da thoái lui. Bệnh có thể tái phát, nhất là những trường hợp hồng ban đa dạng liên quan tới nhiễm HSV, thường tái phát 1-2 lần mỗi năm. Những trường hợp sử dụng các chất ức chế miễn dịch như corticoid thì số lần tái phát nhiều hơn và thời gian tiến triển mỗi lần tái phát thường kéo dài hơn bình thường. Những trường hợp này có thể tái phát 5 đến 6 lần mỗi năm.
HỘI CHỨNG STEVENS-JOHNSON
(Stevens-Johnson syndrom-SJS)
1. ĐẠI CƯƠNG
– Là một hội chứng đặc trưng bởi các thương tổn đa dạng ở da và niêm mạc. Căn nguyên do dị ứng thuốc hoặc nhiễm trùng. Bệnh thường bắt đầu bằng các triệu chứng giống như cúm, sau đó xuất hiện các ban đỏ tím, đau rát, lan rộng, tạo bọng nước, có khi trợt ra, hoại tử, thương tổn chủ yếu ở các hốc tự nhiên như mắt, mũi, miệng, sinh dục làm người bệnh đau đớn, ăn uống khó khăn. Trường hợp nặng có thể tử vong.
– Những nghiên cứu gần đây cho rằng SJS và hội chứng Lyell (TEN) thuộc cùng một loại bệnh, chỉ khác nhau về mức độ nặng và được phân loại như sau:
+ Hội chứng Stevens-Johnson: là một thể nhẹ của TEN với thương tổn da dưới 10% diện tích cơ thể.
+ Hội chứng ranh giới SJS-TEN: thương tổn da chiếm 10-30% diện tích cơ thể.
+ Hội chứng Lyell (TEN): thương tổn da trên 30% diện tích cơ thể.
Gặp ở mọi lứa tuổi, chủng tộc, nam gặp nhiều hơn nữ, tỉ lệ 2:1, tuổi hay gặp khoảng 25-47, có khi rất sớm là 3 tháng tuổi, tuổi càng cao, nguy cơ mắc bệnh càng lớn. Tỉ lệ mắc của bệnh là 0,4-1,2/1.000.000 dân, tỉ lệ tử vong chiếm khoảng 5%.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
a) Nguyên nhân: chủ yếu là do thuốc, một số do nhiễm khuẩn, bệnh ác tính hoặc tự phát.
– Do thuốc
+ Kháng sinh: hay gặp nhất, các loại kháng sinh như pencillin, sulfamid, ciprofloxacin.
+ Thuốc chống co giật: phenytoin, cacbamazepin, bacbiturat.
+ Thuốc chống viêm không steroid. + Thuốc chống gút: allopurinol.
+ Vacin, huyết thanh, các chế phẩm sinh học.
– Do nhiễm trùng
+ Virút herpes simplex, Coxsackie, cúm, virút viêm gan, sởi, HIV, …
+ Liên cầu nhóm A, bạch hầu, thương hàn, …
– Yếu tố di truyền: những người mang gen HLA-B12 có thể hay bị SJS.
– Tự phát: không rõ nguyên nhân, chiếm 25-50%.
b) Cơ chế bệnh sinh
Là quá trình tăng mẫn cảm với miễn dịch trung gian. Do yếu tố di truyền, những người mang gen HLA-B12 nhạy cảm với bệnh hơn.
3. CHẨN ĐOÁN
a) Lâm sàng
– Thường bắt đầu là nhiễm khuẩn đường hô hấp trên không đặc hiệu, kéo dài từ 1-14 ngày.
– Toàn thân: sốt, mệt mỏi, ho, viêm họng, đau khớp, nôn, ỉa chảy. Nặng có thể li bì, hôn mê.
– Thương tổn da: là các ban đỏ sẫm màu, sau nổi mụn nước, bọng nước, có khi trợt hoại tử, xen kẽ các mảng da đỏ, sẩn phù, không ngứa. Vị trí ở tay chân, có tính chất đối xứng, có thể có thương tổn hình bia bắn không điển hình.
– Thương tổn niêm mạc: thường nặng, là biểu hiện đặc trưng của bệnh, tập trung chủ yếu ở các hốc tự nhiên, thường tổn thương từ 2 hốc trở lên.
+ Viêm miệng: là dấu hiệu xuất hiện sớm của SJS, biểu hiện mụn nước ở môi, lưỡi, vòm miệng hoặc xung quanh miệng, sau viêm nặng, trợt loét, tiết dịch, xuất huyết, đóng giả mạc, vảy tiết nâu đen. Người bệnh đau nhiều, ăn uống khó khăn.
+ Mắt: viêm kết mạc hai bên, viêm dính bờ mi, nặng hơn là loét giác mạc, có thể gây mù lòa.
+ Mũi: viêm mũi, xung huyết, chảy máu mũi.
+ Sinh dục: viêm đỏ, trợt loét.
– Tổn thương khác: nhiễm trùng da thứ phát, viêm phế quản, rối loạn tiêu hóa, suy gan, thận.
b) Cận lâm sàng
– Công thức máu: số lượng bạch cầu thường tăng.
– CRP (C- reactive protein): thường tăng.
– Sinh hóa: có thể phát hiện được rối loạn điện giải, chức năng gan, thận, thường có tăng đường máu, ure, creatinin, men gan.
– Sinh thiết da: có hiện tượng bong tách thượng bì, xâm nhập tế bào viêm.
– Cấy máu: theo dõi tình trạng nhiễm khuẩn huyết.
– Cấy vi khuẩn tại thương tổn da.
– Một số phản ứng miễn dịch: Boyden khuếch tán thạch, phản ứng phân hủy mastocyt, phản ứng ức chế di tản đại thực bào, chuyển dạng lympho bào. Tuy nhiên, đây đều là những phản ứng không đặc hiệu.
c) Chẩn đoán xác định:
– Hỏi kỹ tiền sử dị ứng thuốc, nhiễm vi khuẩn, virút.
– Ban đỏ, tím thẫm, mụn nước, bọng nước, không ngứa, tập trung nhiều ở niêm mạc.
– Giải phẫu bệnh: thượng bì bị phồng lên, tách ra khỏi lớp trung bì, hoại tử tế bào sừng, có thâm nhiễm lympho ở lớp nhú.
– Các xét nghiệm:
d) Chẩn đoán phân biệt
– Hội chứng Lyell (hoại tử thượng bì nhiễm độc-TEN): được coi là thể nặng của SJS và là một thể nặng của dị ứng thuốc.
Chẩn đoán phân biệt SJS và TEN dựa vào các đặc điểm sau:
|
Đặc điểm lâm sàng |
SJS |
TEN |
|
Thương tổn cơ bản |
Dát đỏ thẫm Tổn thương hình bia bắn không điển hình |
Mảng trợt da,dát đỏ thẫm Tổn thương hình bia bắn không điển hình |
|
Tính chất tổn thương |
Rải rác Tập trung thành đám ở mặt và thân mình (+) |
Rải rác (hiếm) Tập trung thành đám, ở thân mình và những nơi khác (+++) |
|
Tổn thương niêm mạc |
(+) |
(+) |
|
Triệu chứng toàn thân |
Thường hay có |
Luôn luôn có |
|
% diện tích da tổn thương |
< 30 |
≥ 30 |
– Hội chứng bong vảy da do tụ cầu (staphylococal scalded skin syndrome-4S):
+ Hay gặp ở trẻ em dưới 5 tuổi hoặc ở người già, suy giảm miễn dịch. Căn nguyên thường do ngoại độc tố của tụ cầu vàng. Bệnh hay xuất hiện sau nhiễm khuẩn tai mũi họng.
+ Lâm sàng: ban đỏ, mụn nước thường xuất hiện quanh hốc tự nhiên sau lan rộng, có thể đỏ da toàn thân. Người bệnh sốt cao, mệt mỏi, ban đỏ tạo thành những bọng nước nông, bong ra như giấy cuốn thuốc lá, dấu hiệu Nikolsky dương tính.
+ Điều trị kháng sinh cho kết quả tốt.
Phân biệt hội chứng Stevens- Johnson và hội chứng bong vảy da do tụ cầu:
|
Dấu hiệu |
Bong vảy da do tụ cầu |
Stevens- Johnson |
|
Tiền sử cá nhân |
Tự phát |
Do thuốc |
|
Gia đình |
Có thể liên quan đến tiền sử gia đình (chốc) |
Không liên quan đến tiền sử gia đình |
|
Dịch tễ đặc trưng |
Có thể có yếu tố dịch tễ |
Không có yếu tố dịch tễ |
|
Tuổi mắc |
Thường gặp dưới 5 tuổi |
Thường gặp ở người lớn 3040 tuổi |
|
Vị trí thương tổn |
Chủ yếu ở các nếp gấp |
Rải rác toàn thân |
|
Nikcolsky |
(+) cả ở những nơi không có tổn thương |
(+) ở những nơi gần tổn thương |
|
Tổn thương niêm mạc |
Không có tổn thương niêm mạc |
Có tổn thương niêm mạc |
|
Diễn biến |
2-4 ngày hoặc 1 tuần |
2-4 tuần |
|
Tiên lượng |
Tốt, nếu điều trị sớm. Gần như không có tỉ lệ tử vong |
Nặng, tỉ lệ tử vong thấp |
|
Điều trị toàn thân |
Phải dùng kháng sinh liều cao |
Corticoid liều cao |
– Hồng ban đa dạng:
+ Tổn thương ngứa, ban đỏ, mụn nước, hình bia bắn, thường ít có thương tổn niêm mạc hơn.
+ Nguyên nhân có thể do thuốc hoặc do virút.
– Ly thượng bì bọng nước bẩm sinh
– Pemphigus vulgaris
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Là bệnh nặng cần điều trị nội trú.
– Dừng ngay thuốc xác định là dị ứng hoặc nghi ngờ gây dị ứng.
– Hạn chế tối đa dùng thuốc.
– Đánh giá người bệnh một cách toàn diện để có kế hoạch điều trị cụ thể.
– Kiểm tra các chức năng sống: mạch, nhiệt độ, huyết áp, các xét nghiệm sinh hóa, huyết học, cấy máu, chụp X-quang tim phổi,…để tiên lượng bệnh.
– Người bệnh cần được điều trị tại phòng cấp cứu, nằm giường trải ga sạch.
– Chế độ dinh dưỡng tốt.
– Bồi phụ nước, điện giải.
– Chăm sóc da: vệ sinh răng miệng, mũi, sinh dục đặc biệt là mắt cần được chăm sóc sớm, tránh dính, loét giác mạc, cần phối hợp với bác sĩ mắt để tránh biến chứng dính mi mắt, mù lòa.
b) Điều trị cụ thể
– Thuốc giảm đau.
– Kháng histamin.
– Kháng sinh: dùng kháng sinh phổ rộng, ít gây dị ứng như clarithromycin, azithromycin để chống nhiễm khuẩn da, phổi, nhiễm khuẩn huyết.
– Thuốc corticoid: liều từ 1-2 mg/kg cân nặng, có khi tới 4mg/kg cân nặng, hoặc có thể dùng liều 100-250 mg truyền tĩnh mạch trong khoảng 3-4 ngày đầu, khi tổn thương da và toàn thân tiến triển tốt, có thể giảm nhanh liều để tránh các tai biến do thuốc.
– Trường hợp không có chỉ định corticoid, có thể dùng cyclophosphamid: 100- 300mg/24 giờ tĩnh mạch hoặc cyclosporin A (Sandimum): ½ số ca có kết quả, liều 2,5-5 mg/kg/24 giờ, chia ra uống nhiều lần.
– Globulin miễn dịch liều cao truyền tĩnh mạch, 1mg/kg cân nặng x 3 ngày.
– Ngoài ra cần điều trị các triệu chứng, biến chứng ở gan, thận, rối loạn nước và điện giải, các xuất huyết tiêu hóa, chít hẹp thực quản, âm đạo…
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Nếu được chẩn đoán sớm, tiên lượng tốt, thường tiến triển 2-4 tuần. Sau khi tổn thương khỏi, có thể để lại các sẹo, dát tăng hoặc mất sắc tố.
– Tỉ lệ tử vong khoảng 5%.
– Nếu không được điều trị sớm có thể có các biến chứng: viêm màng não, nhiễm khuẩn da thứ phát, nhiễm khuẩn huyết, viêm loét kết mạc, giác mạc, mù lòa, xuất huyết tiêu hóa, chít hẹp thực quản, viêm phổi, viêm cơ tim, có thể tử vong do suy đa tạng.
– Tiên lượng mức độ nặng của bệnh để đánh giá nguy cơ tử vong bằng chỉ số SCORTEN (severity-of-illness score for toxic epidermal necrolysis) được áp dụng cho cả TEN và SJS gồm 7 tiêu chuẩn, mỗi tiêu chuẩn là 1 điểm, bao gồm:
1) Tuổi > 40
2) Nhịp tim > 120 lần/phút
3) Có sự hiện diện của bệnh ung thư
4) Bong tách thượng bì > 10% diện tích cơ thể
5) Chỉ số BUN > 28 mg/dl (10mmol/l)
6) Glucose huyết thanh > 252 mg/dl (14mmol/l)
7) Bicacbonat huyết thanh < 20mEp/l
Theo nghiên cứu của Bastuji, những người bệnh có chỉ số SCORTEN: 0-1 điểm thì tỉ lệ tử vong là 3,2%; 2 điểm ≥ 12,1%; 3 điểm ≥ 35,3%; 4 điểm ≥ 58,3%; trên 5 điểm tỉ lệ tử vong là 90%.
6. PHÒNG BỆNH:
– Cần giáo dục cho người bệnh hiểu biết các triệu chứng của bệnh, không tái sử dụng các thuốc đã xác định là dị ứng hoặc nghi ngờ gây dị ứng, có thẻ chứng nhận người bệnh dị ứng thuốc.
– Thận trọng khi sử dụng thuốc, tránh lạm dụng thuốc, khi cần dùng thuốc, phải thông báo cho bác sĩ tiền sử dị ứng của mình, nếu có bất kì những biểu hiện bất thường nào sau khi sử dụng, phải dừng thuốc ngay và đến các cơ sở y tế khám càng sớm càng tốt.
HỘI CHỨNG LYELL
1. ĐẠI CƯƠNG
– Hội chứng Lyell còn được gọi là hoại tử thượng bì do nhiễm độc (Toxic Epidermal Necrolysis – TEN) là một hội chứng gồm nhiều triệu chứng da, niêm mạc và nội tạng, tiến triển nặng. Phần lớn nguyên nhân là do thuốc và đây là thể lâm sàng nặng nhất của dị ứng thuốc.
– Bệnh tương đối hiếm gặp, tỉ lệ mắc khoảng 0,4-1,3 trường hợp/1.000.000 dân/năm. Tại Bệnh viện Da liễu trung ương từ năm 2007-2010, TEN chiếm 1,15% tổng số người bệnh dị ứng thuốc. Bệnh gặp ở mọi lứa tuổi, tuổi càng tăng thì tỉ lệ mắc càng cao. Nữ nhiều gấp 2 lần so với nam.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
a) Nguyên nhân: phần lớn là do thuốc, một số do nhiễm khuẩn hoặc không rõ nguyên nhân.
– Do thuốc: chiếm tới 77%, phần lớn gặp ở những người dùng trên 1 loại thuốc, có người dùng tới 4-5 loại thuốc khác nhau. Các nhóm thuốc hay gặp:
+ Thuốc kháng viêm không steroid (43%)
+ Sulphamid, nhất là sulphamid chậm (25%)
+ Thuốc chống co giật (10%)
+ Thuốc kháng sinh: nhóm betalactam
+ Các thuốc khác (kháng herpes, halloperidol, hydantoin, thuốc kháng lao)
+ Thuốc Đông y: ngày càng gặp nhiều bệnh nhân dị ứng với các thuốc này.
– Do nhiễm trùng: một số trường hợp do nhiễm Mycoplasma pneumoniae.
– Các nguyên nhân khác:
+ Do tiêm vắc xin, huyết thanh
+ Nhiễm trùng kèm theo bệnh dị ứng
+ Do thải bỏ mảnh ghép
+ Người bệnh đang điều trị quang tuyến
+ Một số không rõ nguyên nhân, tự phát.
b) Cơ chế bệnh sinh
Cơ chế gây bệnh của hội chứng Lyell đến nay vẫn chưa rõ ràng. Theo một số nghiên cứu những người mang HLA- B*1502 và HLA- B*5801 dễ có nguy cơ bị dị ứng thể này.
3. CHẨN ĐOÁN
a) Lâm sàng
Bệnh xuất hiện đột ngột sau dùng thuốc từ một vài giờ, vài ngày, có khi tới 45 ngày. Người bệnh thường mệt mỏi, sốt cao, rét run, nhức đầu, cảm giác đau rát ngoài da. Trường hợp nặng người bệnh có thể li bì, hôn mê.
– Thương tổn da:
+ Là các ban đỏ hơi nề, xu hướng lan tỏa, ngứa, đôi khi có tổn thương hình bia bắn.
+ Các bọng nước nông, nhẽo, xuất hiện đầu tiên ở thân mình, lòng bàn tay, bàn chân sau nhanh chóng lan ra khắp người, liên kết với nhau làm lớp thượng bì trợt, để lại nền da màu đỏ, tím, rỉ dịch, trường hợp nặng tiết dịch rất nhiều hoặc chảy máu.
+ Da bong trợt, nhăn nheo, xô lại, bị xé rách từng mảng lớn, có khi hoại tử, trông giống như người bệnh bị bỏng lửa. Dấu hiệu Nikolsky thường dương tính.
+ Thương tổn da thường chiếm trên 30% diện tích cơ thể. Đây là yếu tố quan trọng giúp tiên lượng bệnh.
– Thương tổn niêm mạc:
+ Gặp trên 90% trường hợp, biểu hiện chủ yếu là các bọng nước nông dễ vỡ, để lại vết trợt, loét hay gặp ở niêm mạc miệng, sinh dục, thương tổn tiết dịch, chảy máu, đóng vảy tiết nâu đen, người bệnh ăn uống khó, đau rát nhiều.
+ Thương tổn ở niêm mạc họng, hầu, thanh quản, gây chít hẹp thanh quản, xuất huyết đường tiêu hóa.
+ Thương tổn ở mắt gây viêm kết mạc làm mắt viêm đỏ, phù nề, không mở được mắt, có thể bị viêm dính kết mạc, loét giác mạc, nặng hơn có thể gây mù lòa.
– Triệu chứng toàn thân:
+ Người bệnh sốt liên tục 39-40oC, có thể nhiễm trùng da, viêm phổi, viêm cầu thận, suy thận cấp, vàng da, nhiễm độc gan, có thể có thiếu máu, giảm bạch cầu, tiểu cầu.
+ Đặc biệt, người bệnh mất nhiều dịch qua da nên có thể bị rối loạn nước và điện giải.
+ Bệnh tiến triển rất nặng, đôi khi người bệnh li bì, hôn mê, có nguy cơ tử vong cao nếu không được điều trị kịp thời.
b) Cận lâm sàng
Các xét nghiệm cận lâm sàng có giá trị chẩn đoán và tiên lượng.
– Công thức máu: bạch cầu, tiểu cầu giảm, có khi giảm cả 3 dòng.
– Cấy máu: theo dõi tình trạng nhiễm khuẩn huyết.
– Cấy vi khuẩn tại tổn thương da.
– Sinh hóa: thường có tăng đường, urê, creatinin, men gan.
– Một số phản ứng miễn dịch: Boyden, khuếch tán thạch, phản ứng phân hủy mastocyt, phản ứng ức chế di tản đại thực bào, chuyển dạng lympho bào để xác định thuốc gây bệnh.
c) Chẩn đoán xác định
– Bệnh nhân có tiền sử sử dụng thuốc nghi ngờ gây dị ứng.
– Lâm sàng: da đỏ, phù nề, ngứa, nhanh chóng tạo thành bọng nước, hoại tử.
– Dấu hiệu Nikolsky dương tính.
– Toàn trạng: sốt cao, hội chứng nhiễm trùng, nhiễm độc, rối loạn nước, điện giải, …
– Giải phẫu bệnh: thượng bì bị phồng lên và tách ra khỏi lớp trung bì, hoại tử tế bào sừng, có thâm nhiễm lympho ở lớp nhú.
– Các xét nghiệm cận lâm sàng có giá trị chẩn đoán và tiên lượng. d) Chẩn đoán phân biệt – Hội chứng Stevens-Johnson
– Hội chứng bong vảy da do tụ cầu:
+ Hay gặp ở trẻ dưới 5 tuổi hoặc ở người già, suy giảm miễn dịch. Căn nguyên thường do ngoại độc tố của tụ cầu vàng, bệnh hay xuất hiện sau một nhiễm khuẩn tai mũi họng.
+ Lâm sàng: ban đỏ, mụn nước thường xuất hiện quanh hốc tự nhiên, sau lan rộng, có thể đỏ da toàn thân. Người bệnh sốt cao, mệt mỏi, ban đỏ tạo thành những bọng nước nông, bong ra như giấy cuốn thuốc lá, dấu hiệu Nikolsky dương tính.
+ Điều trị kháng sinh cho kết quả tốt.
|
Dấu hiệu |
Hội chứng bong vảy da do tụ cầu |
Hội chứng Lyell |
|
Tiền sử cá nhân |
Tự phát |
Do thuốc |
|
Gia đình |
Có thể liên quan đến tiền sử gia đình (chốc) |
Không liên quan đến tiền sử gia đình |
|
Dịch tễ đặc trưng |
Có thể có yếu tố dịch tễ |
Không có yếu tố dịch tễ |
|
Tuổi mắc bệnh |
Thường gặp dưới 5 tuổi |
Thường gặp ở người lớn 30-40 tuổi |
|
Vị trí thương tổn |
Chủ yếu ở các nếp gấp |
Rải rác toàn thân |
|
Nikolsky |
(+) cả ở những nơi không có tổn thương |
(+) ở những nơi gần tổn thương |
|
Tổn thương niêm mạc |
Không có tổn thương niêm mạc |
Có tổn thương niêm mạc |
|
Diễn biến |
2-4 ngày hoặc 1 tuần |
2-4 tuần |
|
Tiên lượng |
Tốt, nếu điều trị sớm. Gần như không có tỉ lệ tử vong |
Xấu, nguy cơ tử vong cao |
|
Ðiều trị toàn thân |
Phải dùng kháng sinh liều cao |
Corticoid liều cao |
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Trước tiên phải ngừng sử dụng các thuốc nghi ngờ dị ứng.
– Cần đánh giá người bệnh một cách toàn diện để có kế hoạch điều trị cụ thể.
– Đánh giá chức năng sống và làm các xét nghiệm cần thiết.
– Để đánh giá mức độ nặng và tiên lượng bệnh, sử dụng thang điểm SCORTEN.
b) Điều trị cụ thể
– Chăm sóc tại chỗ:
+ Cần điều trị tại phòng cấp cứu, vô khuẩn.
+ Chăm sóc da như điều trị người bệnh bỏng nặng.
+ Rửa các vùng da tổn thương hàng ngày bằng nước muối sinh lý, dung dịch thuốc tím loãng 1/5.000-1/10.000. Có thể đắp hoặc quấn băng gạc có tẩm thuốc kháng sinh hoặc vaselin.
+ Niêm mạc: vệ sinh bằng nước muối sinh lý, bôi miệng bằng dung dịch glycerin borat, súc miệng bằng nước oxy già pha loãng 1,5%, bôi kamistad gel (lidocain hydroclorid).
+ Các thương tổn mắt cần sớm được đánh giá và điều trị theo mức độ, tra thuốc mỡ kháng sinh, dầu vitamin A, bóc tách mi mắt tránh hiện tượng viêm, loét kết mạc, dính mi mắt, mù lòa.
– Điều trị toàn thân
+ Chế độ ăn: cần ăn lỏng, đủ dinh dưỡng, nhiều đạm tốt nhất là sữa, cháo dinh dưỡng, ăn nhiều bữa, cần thiết có thể ăn qua sond.
+ Truyền đạm, plasma tươi
+ Bồi phụ nước và điện giải
+ Thuốc giảm đau
+ Kháng histamin
+ Kháng sinh: thường dùng kháng sinh phổ rộng, ít gây dị ứng như clarithromycin, azithromycin để chống nhiễm khuẩn da, phổi, nhiễm khuẩn huyết.
+ Thuốc corticoid: trường hợp có chỉ định có thể điều trị một trong hai cách sau:
Liều từ 1-2 mg/kg cân nặng, có khi tới 4mg/kg cân nặng.
Liều 100-250 mg truyền tĩnh mạch trong khoảng 3-4 ngày đầu.
Khi tổn thương da và toàn thân tiến triển tốt, có thể giảm nhanh liều để tránh các tai biến do thuốc.
+ Globulin miễn dịch liều cao truyền tĩnh mạch, 1mg/kg cân nặng x 3 ngày.
+ Ngoài ra cần điều trị các triệu chứng, biến chứng ở gan, thận, rối loạn nước và điện giải, các xuất huyết tiêu hóa, chít hẹp thực quản, âm đạo.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Người bệnh mắc hội chứng Lyell thường có tiên lượng nặng. Tỷ lệ tử vong từ 30-40%.
– Nguyên nhân tử vong thường do nhiễm khuẩn, rối loạn nước điện giải, suy đa tạng.
– Một số biến chứng khác là giảm thị lực, loét giác mạc không hồi phục gây mù l a, nhiễm độc gan, thận, suy thận cấp, chít hẹp thực quản, xuất huyết tiêu hóa, viêm màng não, nhiễm khuẩn huyết, …
– Bệnh thường tiến triển trong 3-4 tuần, các thương tổn da sau khi khỏi thường để lại các dát thâm, tăng sắc tố.
6. DỰ PHÒNG
Cần tư vấn, giáo dục cho bệnh nhân hiểu biết các triệu chứng của bệnh, tránh không tái sử dụng các thuốc nghi ngờ, hoặc đã xác định là dị ứng, có thẻ chứng nhận bệnh nhân dị ứng thuốc.
Thận trọng khi sử dụng thuốc, tránh lạm dụng, khi cần dùng thuốc, phải thông báo cho bác sĩ tiền sử dị ứng của mình, nếu có bất kì những biểu hiện bất thường nào sau khi sử dụng, phải dừng thuốc ngay và đến các cơ sở y tế khám càng sớm càng tốt.
SẨN NGỨA
(Prurigo)
1. ĐẠI CƯƠNG
Sẩn ngứa là bệnh da thường gặp, do phản ứng viêm xuất tiết xuất hiện ở vùng lớp trung bì nông với sự thâm nhiễm của tế bào lympho và bạch cầu đa nhân trung tính.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
– Mặc dù một số trường hợp có nguyên nhân cụ thể, nhưng nhiều trường hợp không phát hiện được nguyên nhân.
– Côn trùng đốt, kích thích về cơ học, vật lý, ánh sáng, dị ứng thức ăn, hóa chất gây giải phóng histamin được cho là cơ chế gây bệnh.
– Sẩn ngứa cũng là biểu hiện của viêm da cơ địa.
– Sẩn ngứa cũng kèm theo một số bệnh như các khối u lympho Hodgkin hoặc bạch cầu cấp.
|
TT |
Rối loạn |
Bệnh lý |
|
1 |
Nội tiết |
Đái tháo đường, bệnh tuyến giáp, bệnh tuyến cận giáp |
|
2 |
Chuyển hóa |
Viêm gan, xơ gan, ung thư gan, tắc mật, gút |
|
3 |
Thận |
Suy thận mạn tính |
|
4 |
Máu |
Thiếu máu, thiếu máu thiếu sắt |
|
5 |
Ung thư |
Các ung thư biểu mô, đa u tủy, u lympho ác tính (đặc biệt u lympho Hodgkin, mycosis fungoides), bệnh bạch cầu mạn |
|
6 |
Bệnh ký sinh trùng |
Bệnh giun đũa, giun móc |
|
7 |
Thần kinh |
Suy tủy, u đồi thị |
|
8 |
Yếu tố môi trường |
Kích thích cơ học, tình trạng khô, thức ăn cay nóng |
|
9 |
Thuốc |
Cocain, morphin, bleomycin, và các thuốc gây tăng nhạy cảm |
|
10 |
Thức ăn |
Hải sản, rau, thịt lợn, rượu, bia, chocolate |
|
11 |
Thai nghén |
3 tháng cuối |
|
12 |
Tâm thần |
Stress, loạn thần nặng, rối loạn tâm thần khác |
|
13 |
Khô da |
Khô da người già |
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Sẩn phù dạng mày đay.
+ Sẩn huyết thanh.
+ Mụn nước: xuất hiện trên sẩn phù, sẩn hoặc mảng đỏ, mụn nước có thể vỡ gây tiết dịch và đóng vảy tiết.
+ Sẩn cục: tổn thương sẩn chắc, màu đỏ nâu hoặc xám. Kích thước từ 1 đến 2 cm.
+ Vết xước do cào gãi.
+ Tổn thương rải rác, chủ yếu vùng da hở.
– Cận lâm sàng
+ Xét nghiệm tìm nguyên nhân: công thức máu, sinh hóa máu phát hiện rối loạn chức năng các cơ quan.
+ Sinh thiết da: ít được chỉ định. Tăng sinh lớp gai và xâm nhập tế bào viêm ở phần nông của trung bì.
b) Phân loại thể, mức độ
– Thể cấp tính
+ Tổn thương chủ yếu là sẩn phù và mày đay, trên tổn thương có mụn nước, vỡ gây tiết dịch.
+ Thể cấp tính hay gặp ở trẻ nhỏ vào mùa hè. Nhiễm trùng thứ phát xuất hiện do trẻ gãi, chà xát. Nguyên nhân hay gặp do viêm da cơ địa, quá mẫn với các phản ứng côn trùng đốt hoặc với thức ăn.
– Thể bán cấp
+ Sẩn nổi cao, trên có mụn nước hoặc vết trợt hoặc vảy tiết do chà xát kèm ngứa nhiều. Vị trí gặp ở mặt duỗi các chi hoặc thân mình. Tiến triển của bệnh dai dẳng và có thể mạn tính.
+ Nguyên nhân của thể bán cấp đôi khi khó phát hiện. Các bệnh lý có thể gặp là viêm da cơ địa, đái đường, rối loạn chức năng gan, u lymho, bệnh bạch cầu, u lympho Hodgkin, các khối u nội tạng, gút, suy thận hoặc mang thai, stress tâm lý.
– Thể mạn tính: có thể được chia thành 2 dưới nhóm:
+ Sẩn ngứa mạn tính đa dạng: xuất hiện xung quanh tổn thương ban đầu, có xu hướng lichen hóa, tạo thành mảng thâm nhiễm. Người bệnh ngứa nhiều, chà xát, gãi hình thành các vết trợt, xước trên bề mặt mảng lichen hóa. Vị trí hay gặp ở thân mình và chân ở người lớn tuổi. Hay tái phát và tiến triển dai dẳng.
+ Sẩn cục: lớn, phân bố riêng lẻ. Người bệnh ngứa nhiều, chà xát, gãi tạo các vết trợt, vảy tiết đen trên bề mặt sẩn. Gặp ở trẻ nhỏ hoặc phụ nữ lớn tuổi. Vị trí hay gặp ở chi. Tổn thương tiến triển dai dẳng, có thể kéo dài hàng năm.
– Sẩn ngứa phụ nữ có thai: xuất hiện ở phụ nữ có thai vào tháng thứ 3 hoặc thứ 4. Vị trí ở chi hoặc thân mình. Tổn thương giảm đi sau khi sinh. Bệnh có xu hướng xuất hiện trở lại với các lần mang thai sau.
c) Chẩn đoán phân biệt
– Viêm da cơ địa
– Viêm da tiếp xúc
– Nhiễm herpes simplex virút
– Hồng ban đa dạng
– Sẩn và mảng mày đay ngứa trên phụ nữ có thai: xuất hiện ở thời kỳ muộn của quá trình mang thai. Vị trí hay gặp là vùng quanh rốn.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Tìm nguyên nhân để loại bỏ
– Điều trị tùy từng giai đoạn
– Hạn chế gãi, chà xát
b) Điều trị cụ thể
– Corticosteroid bôi: tùy vào vị trí và mức độ tổn thương có thể sử dụng các thuốc sau:
+ Hydrocortison, desonid, clobetason: dạng kem hoặc mỡ 0,5%, 1%.
+ Betamethason (dipropionat hoặc valerat): dạng kem hoặc mỡ 0,5%, 1%.
+ Triamcinolon acetonid: dạng kem hoặc mỡ 0,025%, 0,1% và 0,5%.
+ Fluocinolon acetonid: dạng mỡ 0,05%.
+ Clobetasol propionat: dạng mỡ hoặc kem 0,05%.
Bôi thuốc 1-2 lần/ ngày, cần lưu ý các tác dụng phụ như teo da, giảm sắc tố, dễ nhiễm trùng.
– Kháng histamin uống
+ Thế hệ 1: promethazin (viên 25 mg, 50 mg, siro 0,1%), clorpheniramin (viên 4 mg), hydroxyzin (viên 25 mg).
+ Thế hệ 2: loratadin (viên 10 mg, siro 1%), cetirizin (viên 5 mg, 10 mg, siro 1%), levocetirizin (viên 5 mg, siro 0,5%), fexofenadin (viên 60 mg, 120 mg, 180 mg), desloratadin (viên 5 mg, siro 0,5%).
– Tránh côn trùng đốt: DEP, permethrin 5%, crotamiton 10%.
– Loại bỏ thức ăn gây quá mẫn.
– Kem chống nắng: áp dụng cho sẩn ngứa liên quan đến ánh nắng. Sử dụng kem chống nắng chống cả tia UVA và UVB.
– Thuốc ức chế miễn dịch điều trị trong thời gian ngắn: cần có ý kiến của bác sĩ chuyên khoa như corticosteroid đường toàn thân, methotrexat, cyclosporin và azathioprin.
– Quang trị liệu và quang hóa trị liệu.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh lý lành tính.
– Chà xát nhiều gây dày sừng, sẩn chắc tiến triển mạn tính.
6. PHÒNG BỆNH
– Tránh các yếu tố kích thích như thức ăn, thuốc.
– Sử dụng chất giữ ẩm thường xuyên.
– Tránh chà xát lên các tổn thương.
– Hạn chế ra nắng, mặc quần áo bảo vệ đối với sẩn ngứa do ánh sáng.
BỆNH MÀY ĐAY
(Urticaria)
1. ĐẠI CƯƠNG
– Mày đay là phản ứng của mao mạch trên da với các yếu tố khác nhau gây nên phù cấp hoặc mạn tính ở trung bì.
– Cơ chế phức tạp, đa số là thông qua kháng thể IgE; trong đó có vai trò quan trọng của các chất trung gian hóa học, nhất là histamin.
– Là bệnh da phổ biến, do nhiều nguyên nhân khác nhau gây ra, dễ nhận biết nhưng rất khó tìm được nguyên nhân chính xác.
2. NGUYÊN NHÂN
Căn nguyên gây bệnh mày đay rất phức tạp. Trên cùng một người bệnh, có thể có một hoặc nhiều căn nguyên gây mày đay cùng kết hợp. Dưới đây là một số căn nguyên thường gặp:
a) Mày đay thông thường
– Do thức ăn
Có nhiều thức ăn nguồn gốc động vật, thực vật có thể gây nổi mày đay. Những thức ăn thường gặp là sữa, trứng, cá biển, tôm cua, sò, ốc, phô mai, đồ hộp, mắm, tương, chao, sô-cô-la, đồ uống lên men (rượu, bia), cà chua, cải xoong, đồ hộp, dưa chuột, khoai tây. Những thức ăn “thông thường nhất”, “lành nhất” cũng có thể gây mày đay.
– Do thuốc
+ Trong nhiều trường hợp, thuốc là nguyên nhân chính gây mày đay. Tất cả các loại thuốc và các đường đưa thuốc vào cơ thể đều có thể gây mày đay.
+ Thường gặp nhất là nhóm bêta-lactam, sau đó là nhóm cyclin, macrolid, chloramphenicol. Các thuốc chống viêm không steroid; các vitamin; các loại vắcxin, huyết thanh; thuốc chống sốt rét; thuốc ức chế men chuyển đều có thể gây mày đay.
+ Các thuốc chống dị ứng như glucocorticoid, prednisolon, dexamethason, các kháng histamin tổng hợp như clarytin, theralen… cũng gây mày đay.
+ Mày đay do thuốc thường xảy ra ngay sau khi dùng thuốc hoặc sau dùng thuốc vài ngày, có thể đơn thuần hay kèm với sốt, đau khớp, nổi hạch.
– Do nọc độc: mày đay có thể xuất hiện do tăng mẫn cảm với các vết đốt của một số côn trùng như muỗi, mòng, bọ chét, ong, kiến, sâu bọ.
– Do tác nhân đường hô hấp: mày đay có thể xuất hiện khi người bệnh hít phải các chất gây dị ứng như rơm rạ, phấn hoa, bụi nhà, bụi kho, lông vũ, khói thuốc, men mốc.
– Do nhiễm trùng: mày đay có thể gây nên do nhiễm virút như viêm gan siêu vi B, C; nhiễm vi khuẩn ở tai, mũi, họng; bộ phận tiêu hóa, răng, miệng, tiết niệu- sinh dục, nhiễm ký sinh trùng đường ruột hay nhiễm nấm Candida ở da, nội tạng.
– Do tiếp xúc với chất hữu cơ hay hóa học: mày đay có thể xuất hiện do tiếp xúc với các loại mỹ phẩm, son, phấn, nước hoa, thuốc nhuộm tóc, thuốc sơn móng tay, móng chân, xà phòng…. Các chất tạo màu thực phẩm và các chất bảo quản thực phẩm cũng có thể gây mày đay.
b) Mày đay vật lý
Mày đay xuất hiện do các yếu tố vật lý từ bên ngoài, thường do cơ chế không dị ứng, chiếm hơn 50% các trường hợp mày đay mạn tính, bao gồm:
– Chứng da vẽ nổi
– Mày đay do vận động xúc cảm như khi mệt nhọc, gắng sức, stress.
– Mày đay do chèn ép, do rung động.
– Mày đay do quá lạnh, do quá nóng, do ánh sáng mặt trời, do nước.
c) Mày đay do các bệnh hệ thống
Mày đay có thể xuất hiện do người bệnh mắc bệnh toàn thân như:
– Bệnh chất tạo keo: lupus ban đỏ
– Viêm mạch
– Bệnh nội tiết: tiểu đường, cường giáp
– Bệnh ung thư
d) Mày đay do di truyền
Khoảng 50-60% các trường hợp mày đay liên quan đến yếu tố này. Nếu chỉ mẹ hoặc bố bị mày đay thì khoảng 25% con cũng bị bệnh này. Nếu cả hai bố mẹ bị mày đay thì tỷ lệ lên đến 50%.
e) Mày đay tự phát (vô căn): là mày đay không tìm ra nguyên nhân, chiếm khoảng 50% các trường hợp.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thương tổn cơ bản: là các sẩn phù kích thước to nhỏ khác nhau xuất hiện ở bất kì vùng da nào trên cơ thể. Sẩn phù hơi nổi cao trên mặt da, màu sắc hơi đỏ hoặc nhợt nhạt hơn vùng da xung quanh. Kích thước và hình dáng của các mảng sẩn thay đổi nhanh chóng, xuất hiện nhanh, mất đi nhanh.
+ Phân bố: có thể khu trú hoặc lan rộng toàn thân.
+ Ở vùng tổ chức lỏng lẻo như mi mắt, môi, sinh dục ngoài… các ban đỏ, sẩn phù xuất hiện đột ngột làm sưng to cả một vùng, còn gọi là phù mạch hay phù Quincke. Nếu phù Quincke ở thanh quản hay ống tiêu hóa sẽ gây nên bệnh lí nặng như khó thở nặng, đi ngoài phân lỏng, đau bụng quặn, tụt huyết áp, rối loạn tim mạch hay sốc phản vệ thực sự.
+ Cơ năng: đa số trường hợp mày đay rất ngứa, càng gãi càng ngứa và nổi thêm nhiều sẩn khác. Tuy nhiên, có trường hợp chỉ là cảm giác châm chích hoặc rát bỏng.
– Tiến triển: sau vài phút hoặc vài giờ thì các sẩn phù lặn mất, không để lại dấu vết gì trên da. Bệnh hay tái phát từng đợt. Theo tiến triển, mày đay được chia thành 2 loại:
+ Mày đay cấp: là phản ứng tức thì xảy ra trong vòng 24 giờ, có thể kéo dài đến 6 tuần.
+ Mày đay mạn: là mày đay tồn tại trên 6 tuần, có thể kéo dài hàng tháng, thậm chí hàng năm. Bệnh xảy ra với bất cứ người nào, nhưng thường gặp ở phụ nữ độ tuổi 40-60, hầu hết các trường hợp (80-90%) không rõ căn nguyên.
– Cận lâm sàng
Mày đay được chẩn đoán chủ yếu dựa vào lâm sàng. Có một số xét nghiệm giúp chẩn đoán nguyên nhân mày đay.
+ Công thức máu: xác định số lượng bạch cầu đa nhân ái toan, nếu có tăng gợi ý bệnh dị ứng hoặc do ký sinh trùng; số lượng bạch cầu giảm trong bệnh lupus ban đỏ hệ thống.
+ Thử nghiệm lẩy da (prick test) với dị nguyên nghi ngờ (mạt bụi nhà, phấn hoa, …).
+ Thử nghiệm áp da (patch test) với dị nguyên nghi ngờ.
+ Sinh thiết da nếu mày đay kéo dài và giúp xác định viêm mao mạch.
+ Định lượng kháng nguyên đặc hiệu loại IgE theo công nghệ MAST CLA 1 (còn gọi là test 36 dị nguyên).
b) Chẩn đoán phân biệt
– Chứng da vẽ nổi: là những vết lằn màu hồng sau đó chuyển màu trắng, xuất hiện tại nơi có một vật đầu tù chà sát trên da, thường không ngứa.
– Viêm mạch mày đay: sẩn phù kéo dài hơn 24 giờ, tổn thương thường mềm, ngứa ít. Đáp ứng kém với kháng histamin.
– Phù Quincke: sẩn phù xuất hiện ở những vị trí tổ chức lỏng lẻo như đầu chi, mi mắt, môi, sinh dục, các khớp. Màu sắc tổn thương không thay đổi so với da bình thường.
– Ngoài ra, cần phân biệt với hồng ban đa dạng, phản ứng do côn trùng đốt.
4. ĐIỀU TRỊ
Điều trị bệnh phụ thuộc vào loại mày đay, mức độ trầm trọng và thời gian kéo dài của bệnh.
a) Nguyên tắc điều trị
Xác định và loại bỏ dị nguyên gây bệnh, tránh tiếp xúc lại với dị nguyên là cách tốt nhất trong điều trị và phòng bệnh. Tuy nhiên, nhiều trường hợp rất khó phát hiện các dị nguyên này.
b) Điều trị
– Tự chăm sóc
+ Dừng tất cả các loại thuốc hoặc thực phẩm nghi ngờ gây dị ứng
+ Hạn chế gãi, chà xát mạnh trên da
+ Có thể áp lạnh hoặc tắm lạnh, tránh tắm nóng
+ Tránh ánh sáng mặt trời trực tiếp
+ Tẩy giun sán, chống táo bón
+ Mặc quần áo cotton nhẹ nhàng, vừa vặn
+ Tránh các hoạt động nặng nhọc hoặc các nguyên nhân gây ra mồ hôi
+ Cố gắng nghỉ ngơi và giảm các stress
– Điều trị cụ thể
Mục đích: làm giảm hoặc làm mất các triệu chứng dị ứng, điều chỉnh các rối loạn chức năng, các tổn thương tổ chức bằng cách vô hiệu hóa các chất hóa học trung gian.
+ Các trường hợp nhẹ: kháng histamin H1 như:
Loratadin (Clarytin) 10mg x 1 viên
Cetirizin (Zyrtec) 10mg x 1 viên
Acrivastin (Semplex) 8mg x 3 viên
+ Các trường hợp nặng: phối hợp kháng histamin H1 với corticoid
– Corticoid (uống hay tiêm): chỉ nên dùng trong điều trị mày đay cấp, nặng và/hoặc có phù thanh quản, hoặc một số trường hợp mày đay do viêm mạch, do áp lực không đáp ứng với các thuốc kháng histamin thông thường. Không nên dùng để điều trị mày đay mạn tính tự phát.
– Epinephrin (adrenalin) kết hợp kháng histamin liều cao: được chỉ định khi có phù mạch cấp tính.
– Đối với mày đay mạn tính: thường liên quan đến các bệnh lí bên trong nên người bệnh cần được khám chuyên khoa, làm thêm các xét nghiệm cần thiết để tìm đúng nguyên nhân và có cách điều trị thích hợp.
– Có thể phối hợp kháng histamin H1 với kháng histamin H2.
Chương 6. BỆNH ĐỎ DA CÓ VẢY
VIÊM DA DẦU
(Seborrheic Dermatitis)
1. ĐẠI CƯƠNG
– Viêm da dầu là một bệnh da mạn tính. Thương tổn cơ bản là dát đỏ, giới hạn rõ, trên có vảy mỡ, khu trú ở vùng có nhiều tuyến bã như da đầu, mặt và phần trên của thân mình.
– Ở Mỹ, khoảng 1 đến 3 % dân số mắc bệnh, nam nhiều hơn nữ, chủ yếu gặp ở người trẻ từ 18 đến 40 tuổi, ít gặp ở người cao tuổi. Ở trẻ sơ sinh, tuyến bã tăng hoạt động trong thời kỳ này do tác dụng của androgen từ mẹ truyền qua rau thai nên nhiều trẻ em mắc bệnh trong thời kỳ sơ sinh.
– Viêm da dầu cũng hay gặp ở những người bệnh Parkinson và người bệnh nhiễm HIV.
2. NGUYÊN NHÂN
Nguyên nhân gây bệnh chưa rõ ràng. Tăng tiết chất bã/dầu là điều kiện gây viêm da dầu. Nấm Malassezia ovale (Malassezia furfur), vi khuẩn P. acne và một số vi khuẩn khác đóng vai trò quan trọng trong cơ chế bệnh sinh của bệnh. Ở người bệnh bị gầu da đầu, nồng độ kháng thể kháng lại Malassezia cao hơn so với nhóm chứng. Người bệnh bị viêm da dầu có đáp ứng miễn dịch với M. orbicular.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Tổn thương là các dát đỏ thẫm, trên có vảy da khô ở vùng da có nhiều tuyến bã như da đầu, mặt, trước xương ức, vùng giữa hai bả vai và các nếp gấp.
+ Gầu da đầu là biểu hiện đầu tiên của viêm da dầu, da đầu có thể bình thường, ở giai đoạn muộn hơn, da đầu trở nên đỏ ở nang lông lan rộng, liên kết với nhau và có thể lan xuống trán, sau tai, ống tai ngoài và cổ.
+ Ở mặt: dát đỏ và vảy da, thường ở vùng giữa hai lông mày, rãnh mũi má.
+ Ở thân mình: ban đầu là sẩn đỏ ở nang lông trên có vảy mỡ, sau đó các sẩn liên kết với nhau tạo thành mảng lớn, có nhiều cung như hình cánh hoa, ở giữa có vảy mỏng, xung quanh là các sẩn màu đỏ thẫm trên có vảy mỡ ở trước ngực, vùng liên bả vai.
+ Ở các nếp gấp như nách, bẹn, nếp dưới vú, hậu môn sinh dục, viêm da dầu biểu hiện như viêm kẽ, da đỏ, giới hạn rõ, trên có vảy mỡ.
– Xét nghiệm cận lâm sàng
+ Mô bệnh học: không đặc hiệu, có hiện tượng á sừng, tăng lớp tế bào gai và xốp bào nhẹ. Xốp bào là dấu hiệu quan trọng giúp chẩn đoán phân biệt với vảy nến. Trung bì có hiện tượng thâm nhiễm nhẹ các tế bào viêm.
+ Soi nấm trực tiếp phát hiện M. furfur.
+ Người bệnh viêm da dầu cần làm xét nghiệm HIV.
b) Chẩn đoán phân biệt
– Vảy nến: các dát đỏ ở vùng tỳ đè, giới hạn rõ trên có vảy khô dày. Việc chẩn đoán phân biệt cần dựa vào mô bệnh học.
– Biến chứng của chấy đôi khi cũng rất khó phân biệt với viêm da dầu.
– Viêm da do ánh nắng, lupus đỏ hệ thống đôi khi cũng cần phân biệt với viêm da dầu.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Dùng thuốc kháng nấm tại chỗ có tác dụng đối với Pityrosporum.
– Bệnh dễ tái phát. Các yếu tố làm vượng bệnh như stress, nghiện rượu, hoặc một số thuốc.
– Không nên dùng các thuốc bôi corticoid.
b) Điều trị cụ thể
– Đối với gầu da đầu: thường xuyên gội đầu bằng dầu gội chống nấm. Nước gội đầu có pyrithion, kẽm và magne với nồng độ 0,5 đến 2% hoặc dầu gội đầu olamin 0,75-1% trong thời gian nhiều tháng. Có thể dùng dầu gội đầu chứa selenium 1-2,5% hoặc chứa hoạt chất chống nấm thuộc nhóm imidazol như ketoconazol, econazol hay bifonazol.
– Đối với thương tổn trên mặt, nên dùng các loại xà phòng ZnP 2% và các thuốc chống nấm imidazol như ketoconazol, bifonazol hay ciclopiroxolamin.
– Isotretinoin có tác dụng làm giảm sự bài tiết chất bã. Liều lượng 0,5mg/kg/ngày trong ít nhất 8 tháng. Theo dõi chức năng gan, mỡ máu trong quá trình điều trị.
– Viêm da dầu ở trẻ sơ sinh và dạng đỏ da toàn thân (Leiner-Moussous diseases) có thể tự khỏi khi trẻ được 3 đến 4 tuổi. Cần điều trị dự phòng các biến chứng bội nhiễm. Có thể dùng xà phòng chống nấm (chlorhexidin, trichorcarbanid), sau đó dùng các dẫn chất của imidazol. Nếu có nhiều vảy dày trên da đầu cần làm mềm vảy bằng xà phòng hay mỡ salicylic 5% hoặc mỡ kháng sinh. Không nên dùng các thuốc corticoid bôi. Trong trường hợp tổn thương lan tỏa có thể sử dụng ketoconazol đường uống.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh tiến triển mạn tính và dễ tái phát thành từng đợt, vượng lên khi người bệnh căng thẳng hay bị stress. Viêm da dầu có thể tiến triển thành đỏ da toàn thân.
– Nếu kết hợp với các bệnh da khác như viêm da cơ địa hay vảy nến sẽ gây khó khăn khi chẩn đoán vì cả hai bệnh đôi khi có hình ảnh lâm sàng và giải phẫu bệnh tương tự nhau.
VẢY PHẤN HỒNG GIBERT
(Pityriasis rosea of Gibert)
1. ĐẠI CƯƠNG
– Vảy phấn hồng Gibert là một bệnh da cấp tính, lành tính, có thể tự khỏi. Bệnh được Gibert mô tả năm 1860.
– Bệnh gặp ở cả hai giới nam và nữ, chủ yếu ở người trẻ từ 10 đến 35 tuổi.
2. NGUYÊN NHÂN
Căn sinh bệnh học cho đến nay vẫn chưa rõ. Vai trò của vi rút HHP6, HHP7 được nhiều nghiên cứu đề cập đến. Bệnh đôi khi phát thành dịch nhỏ, nhất là về mùa xuân và mùa thu. Một số thuốc được cho là liên quan đến sự xuất hiện của bệnh như barbioturiques, beta bloquant, griseofulvin, isotretinoin, ketotifen, metronidazon, omeprazon, terbinafin.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào các đặc điểm lâm sàng.
– Lâm sàng
Tổn thương da
+ Thương tổn tiên phát (dát Herald)
Dát hình tròn hay bầu dục như hình huy hiệu
Giới hạn rõ
Kích thước từ 2 đến 10 cm
Bờ xung quanh có màu hồng tươi, giữa nhạt màu hơn và hơi nhăn nheo, giữa hai vùng được cách biệt bằng lớp vảy da dính vào da ở phía ngoài, còn bờ tự do ở phía trong.
Thương tổn có xu hướng lan ra xung quanh.
Vị trí: thân mình, cổ, hoặc phần gốc chi.
+ Thương tổn thứ phát
Xuất hiện từ 2 đến 20 ngày sau khi có thương tổn tiên phát.
Các dát đỏ hình huy hiệu, kích thước nhỏ.
Các sẩn màu hồng hơi nổi cao lên mặt da.
Thương tổn sắp xếp theo nếp căng da và tạo nên hình ảnh giống cây thông.
+ Cơ năng: 25% người bệnh có ngứa.
+ Toàn trạng
Thường không bị ảnh hưởng.
Một số trường hợp có thể biểu hiện chóng mặt, buồn nôn, ăn kém ngon, sốt nhẹ, đau cơ hay đau đầu.
– Cận lâm sàng
+ Mô bệnh học không đặc hiệu. Có sự thâm nhiễm các tế bào viêm ở nhú bì.
+ Hóa mô miễn dịch chủ yếu là các tế bào có TCD4 dương tính.
+ Xét nghiệm tìm nấm âm tính.
+ Các xét nghiệm sinh hóa bình thường.
b) Chẩn đoán thể bệnh
– Thể điển hình: như đã mô tả ở trên.
– Thể không điển hình
+ Theo vị trí
Ở da đầu, mặt, lòng bàn tay, bàn chân, vùng sinh dục
Ở niêm mạc miệng
Ở móng: gây hiện tượng khía ngang móng.
+ Theo hình thái của thương tổn
Dạng mụn mủ
Sẩn mày đay
Sẩn nang lông
Xuất huyết
Dạng hồng ban đa dạng.
Thể tăng sắc tố có thể gặp ở vùng da hở.
Thể giảm sắc tố có thể tồn tại nhiều năm.
+ Theo tiến triển
Thể chỉ biểu hiện tổn thương tiên phát
Thể không có tổn thương tiên phát
– Thể tái phát: hiếm gặp (từ 2 đến 3%)
c) Chẩn đoán phân biệt
– Nấm da: tổn thương là mụn nước thành đám, có xu hướng lành giữa, ngứa nhiều, xét nghiệm soi tìm nấm dương tính.
– Viêm da dầu: tổn thương là dát đỏ ở vùng da dầu như rãnh mũi má, vùng liên bả vai, trước xương ức, bong vảy phấn, bệnh thường tăng lên về mùa đông.
– Vảy nến thể giọt: tổn thương là sẩn nhỏ kích thước 1-2mm, màu đỏ thẫm, sau vài ngày thương tổn xẹp, trên có vảy nâu, khi cạo vảy có dấu hiệu gắn xi.
– Chàm khô: bệnh hay gặp ở trẻ em. Tổn thương là các dát giảm sắc tố, giới hạn không rõ ràng, vị trí thường ở vùng da hở như ở hai má, cẳng và cánh tay, ngứa ít.
– Tổn thương đào ban trong bệnh giang mai giai đoạn II: bệnh nhân có tiền sử quan hệ với người bị bệnh giang mai. Tổn thương đào ban ở thân minh, không ngứa. Ngoài ra, bệnh nhân còn có các triệu chứng khác như hạch toàn thân, sẩn hay mảng niêm mạc. Xét nghiệm phản ứng huyết thanh dương tính với xoắn khuẩn giang mai.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Tránh những yếu tố kích ứng da.
– Tránh dùng các thuốc gây kích ứng dẫn đến biến chứng chàm hoặc bội nhiễm.
– Dùng thuốc bôi tại chỗ phối hợp toàn thân.
b) Điều trị cụ thể
– Bôi kem corticosteroid loại trung bình hoặc loại nhẹ: kem hydrocortison, desonid, betamethason.
– Kem làm dịu da, mềm da.
– Kháng histamin đường uống.
– Trường hợp nhiều thương tổn hoặc không đáp ứng với thuốc bôi đơn thuần, cần kết hợp điều trị tại chỗ với các biện pháp sau:
+ Erythromycin
Người lớn: liều 1-2g/ngày x 14 ngày.
Trẻ em: 25-40 mg/kg/ngày.
+ Acyclovir 800 mg x 4 lần/ngày trong thời gian 1 tuần.
+ Chiếu tia UVB dải hẹp (bước sóng 311nm)
Chiếu 5 ngày/tuần
Thời gian 1-2 tuần.
+ Corticoid đường uống
Được chỉ định với thể nặng, tổn thương lan tỏa, có triệu chứng toàn thân.
Liều 15-20mg/ngày.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Tiến triển
– Bệnh thường tiến triển tự khỏi sau 6-8 tuần.
– Có thể để lại những dát thẫm màu hay nhạt màu.
b) Biến chứng
– Chàm hóa
– Bội nhiễm
Vảy phấn hồng Gibert là bệnh da lành tính nguyên nhân chưa rõ. Chẩn đoán xác định chủ yếu dựa vào lâm sàng với các tổn thương hình huy hiệu, hình bầu dục, trục hướng theo nếp da. Điều trị bằng các thuốc bôi làm ẩm da, các thuốc có corticoid loại nhẹ hoặc trung bình. Trường hợp nặng có thể dùng kháng sinh erythromycin hoặc acyclovir liều cao. Tuy nhiên, bệnh có thể tự khỏi sau 6-8 tuần.
BỆNH VẢY NẾN
(Psoriasis)
1. ĐẠI CƯƠNG
Vảy nến là bệnh mạn tính, tiến triển từng đợt, dai dẳng, căn nguyên của bệnh chưa rõ. Bệnh thường gặp ở Việt Nam và các nước trên thế giới. Tỷ lệ bệnh vảy nến chiếm khoảng 2-3% dân số tùy theo từng khu vực. Ở Việt Nam, theo số liệu thống kê tại Bệnh viện Da liễu Trung ương năm 2010, tỷ lệ bệnh nhân vảy nến chiếm khoảng 2,2% tổng số bệnh nhân đến khám bệnh.
Hình thái lâm sàng của bệnh vảy nến đa dạng, ngoài thương tổn da còn có thương tổn niêm mạc, móng và khớp xương. Do ảnh hưởng của thuốc điều trị, hình ảnh lâm sàng của bệnh thay đổi, nhiều trường hợp khó chẩn đoán.
2. CĂN NGUYÊN
Căn nguyên của bệnh vảy nến chưa rõ. Người ta cho rằng bệnh vảy nến có liên quan đến rối loạn miễn dịch và yếu tố di truyền, thương tổn bùng phát khi gặp những yếu tố thuận lợi.
– Yếu tố di truyền: bệnh vảy nến thường gặp ở những người có HLA-B13, B17, BW57 và CW6. Đặc biệt gen HLA-CW6 gặp ở 87% bệnh nhân vảy nến.
– Cơ chế miễn dịch: người ta nhận thấy có sự thay đổi miễn dịch ở bệnh vảy nến. Các tế bào miễn dịch được hoạt hóa tiết các hoạt chất sinh học có tác dụng thúc đẩy tăng sinh, làm rối loạn quá trình biệt hóa tế bào sừng.
– Các yếu tố thuận lợi như stress ảnh hưởng đến thể chất và tinh thần; tiền sử bệnh nhân mắc các bệnh mạn tính, bị chấn thương, nhiễm khuẩn hoặc sử dụng thuốc. Đặc biệt là đối với các bệnh nhân đã dùng corticoid, các đông, nam dược không rõ nguồn gốc, không rõ thành phần và chưa được đánh giá hiệu quả trong điều trị bệnh; bệnh nhân có tiền sử rối loạn nội tiết, rối loạn chuyển hóa hoặc nghiện rượu.
3. CHẨN ĐOÁN
a) Lâm sàng
Thương tổn da: điển hình là những dát đỏ, giới hạn rõ với da lành, trên dát phủ vảy da dễ bong. Đặc điểm của dát thường có màu đỏ hoặc hồng, số lượng thay đổi, kích thước khác nhau, ranh giới rõ với da lành, hình tròn hoặc bầu dục, hoặc hình nhiều vòng cung, ấn kính mất màu, sờ mềm, không thâm nhiễm, không đau. Vị trí thương tổn thường ở chỗ tỳ đè, vùng hay bị cọ sát như khuỷu tay, đầu gối, mấu chuyển, mặt duỗi các chi, chỗ bị sang chấn hay vết bỏng, sẹo, vết cào gãi gọi là dấu hiệu Koebner. Thương tổn có khuynh hướng đối xứng. Đặc điểm của vảy da là khô, gồm nhiều lớp xếp chồng lên nhau, độ dầy không đều, dễ bong, màu trắng đục như xà cừ, phủ kín toàn bộ dát đỏ hoặc phủ một phần, thường để lại vùng ngoại vi.
Cạo vảy theo phương pháp của Brocq: dùng thìa nạo cùn (curette) cạo trên thương tổn vảy nến từ vài chục đến hàng trăm lần thì thấy đầu tiên là vảy da bong thành lát mỏng có màu trắng đục. Tiếp tục cạo sẽ thấy một màng mỏng bong ra (gọi là màng bong). Dưới lớp màng bong bề mặt đỏ, nhẵn, bóng, có những điểm rớm máu gọi là hạt sương máu (dấu hiệu Auspitz).
Thương tổn móng: chiếm khoảng 30-50% tổng số bệnh nhân vảy nến, thường kèm với thương tổn da ở đầu ngón hoặc rải rác ở toàn thân. Nếu chỉ có thương tổn móng đơn thuần thì khó chẩn đoán, phải sinh thiết móng. Thương tổn móng có thể là những chấm lõm ở mặt móng (dạng cái đê khâu) hoặc những vân ngang; móng mất trong, có những đốm trắng hoặc thành viền màu vàng đồng; bong móng ở bờ tự do; dày sừng dưới móng cùng với dầy móng và mủn; có thể biến mất toàn bộ móng để lại giường móng bong vảy sừng. Ở vảy nến thể mủ thấy các mụn mủ dưới móng hoặc xung quanh móng.
Thương tổn khớp: chiếm khoảng 10-20% tổng số bệnh nhân vảy nến. Biểu hiện là đau các khớp; hạn chế và viêm một khớp; viêm đa khớp vảy nến, hình ảnh lâm sàng giống viêm đa khớp dạng thấp; viêm khớp cột sống vảy nến hiếm gặp hơn so với viêm đa khớp. Thể này rất khó phân biệt với viêm cột sống dính khớp. Hình ảnh X-quang thấy hiện tượng mất vôi ở đầu xương, hủy hoại sụn, xương, dính khớp.
Thương tổn niêm mạc: thường gặp ở niêm mạc qui đầu. Đó là những vết màu hồng, không thâm nhiễm, giới hạn rõ, ít hoặc không có vảy, tiến triển mạn tính. Ở lưỡi thương tổn giống viêm lưỡi hình bản đồ hoặc viêm lưỡi phì đại tróc vảy; ở mắt biểu hiện viêm kết mạc, viêm giác mạc, viêm mí mắt.
b) Xét nghiệm
Hình ảnh mô bệnh học đặc trưng là á sừng, mất lớp hạt, tăng gai và thâm nhiễm viêm. Lớp sừng có dày sừng và á sừng (những tế bào sừng vẫn còn nhân tụ tập lại thành lá mỏng, không đều nhau và nằm ngang); mất lớp hạt; lớp gai quá sản, độ dày tùy theo vị trí, ở trên nhú trung bì thì mỏng, chỉ có 2-3 hàng tế bào, ở giữa các nhú trung bì tăng gai mạnh làm mào thượng bì kéo dài xuống, phần dưới phình to như dùi trống, đôi khi chia nhánh và có thể được nối lại với nhau, làm mào liên nhú dài ra; có vi áp xe của Munro trong lớp gai; lớp đáy tăng sinh, có thể đến 3 hàng tế bào.
Xét nghiệm sinh hóa máu, đặc biệt là định lượng can-xi máu trong trường hợp vảy nến thể mủ.
Xét nghiệm ASLO hay nuôi cấy vi khuẩn (ngoáy họng) đối với bệnh nhân mắc vảy nến thể giọt.
c) Chẩn đoán xác định dựa vào:
– Thương tổn da: dát đỏ giới hạn rõ với da lành, trên dát phủ vảy trắng dễ bong.
– Cạo vảy theo phương pháp Brocq dương tính.
– Hình ảnh mô bệnh học (khi thương tổn lâm sàng không điển hình).
d) Phân thể
– Thể thông thường: theo kích thước thương tổn có vảy nến thể chấm hoặc thể giọt (dưới 1 cm), thể đồng tiền (từ 1-3 cm), thể mảng (từ 5-10cm). Theo vị trí giải phẫu có vảy nến ở các nếp gấp (vảy nến đảo ngược); vảy nến ở da đầu và ở mặt; vảy nến lòng bàn tay, lòng bàn chân; vảy nến thể móng.
– Thể đặc biệt:
Vảy nến thể mủ khu trú của Barber gặp ở lòng bàn tay, lòng bàn chân.
Viêm da đầu chi liên tục của Hallopeau: thương tổn khu trú ở các đầu ngón tay, ngón chân.
Vảy nến thể mủ lan tỏa điển hình là thể của Zumbusch, bắt đầu xảy ra đột ngột, sốt 40oC, xuất hiện những mảng dát đỏ trên da lành hoặc chuyển dạng từ những mảng vảy nến cũ. kích thước lớn, đôi khi lan tỏa, màu đỏ tươi, căng phù nhẹ, ít hoặc không có vảy, tạo hình ảnh đỏ da toàn thân. Trên những mảng dát đỏ xuất hiện mụn mủ nhỏ bằng đầu đinh ghim, trắng đục, ở nông dưới lớp sừng, dẹt, hiếm khi đứng riêng rẽ, thường nhóm lại, cấy mủ không thấy vi khuẩn. Ba giai đoạn dát đỏ, mụn mủ và bong vảy da xuất hiện xen kẽ trên cùng một bệnh nhân do các đợt phát bệnh xảy ra liên tiếp.
Vảy nến đỏ da toàn thân: thường là biến chứng của vảy nến thể thông thường hoặc do dùng corticoid toàn thân, đôi khi là biểu hiện đầu tiên của bệnh vảy nến.
d) Chẩn đoán phân biệt
– Giang mai thời kỳ thứ II: thương tổn cơ bản là các sẩn màu hồng, thâm nhiễm, xung quanh có vảy trắng, cạo vảy theo phương pháp Brocq âm tính. Xét nghiệm tìm xoắn trùng tại thương tổn, phản ứng huyết thanh giang mai dương tính.
– Lupus đỏ kinh: thương tổn cơ bản là dát đỏ, teo da, vảy da dính khó bong.
– Á vảy nến: thương tổn cơ bản là các sẩn, mảng màu hồng có vảy trắng, cạo vảy có dấu hiệu “gắn xi”.
– Vảy phấn hồng Gibert: thương tổn cơ bản là mảng da đỏ hình tròn hoặc hình bầu dục, có vảy phấn nổi cao so với trung tâm, rải rác toàn thân. Các vùng đầu, mặt và bàn tay, bàn chân thường không có thương tổn. Bệnh tiến triển tự khỏi trong vòng 4 đến 8 tuần.
– Vảy phấn đỏ nang lông: thương tổn là các sẩn hình chóp màu hồng có vảy phấn, khu trú ở nang lông. Vị trí hay gặp nhất là ở mặt duỗi đốt 2 đốt 3 ngón tay và ngón chân, bụng, chi dưới.
4. ĐIỀU TRỊ
a) Chiến lược
Điều trị vảy nến gồm hai giai đoạn:
Giai đoạn tấn công có thể lựa chọn các phương pháp điều trị tại chỗ, toàn thân hoặc phối hợp các phương pháp điều trị nhằm xóa sạch thương tổn.
Giai đoạn duy trì sự ổn định, giữ cho bệnh không bùng phát. Tư vấn cho bệnh nhân hiểu rõ về bệnh vảy nến, phối hợp với thầy thuốc khi điều trị cũng như dự phòng bệnh bùng phát.
Hiện nay chưa có thuốc điều trị đặc hiệu để chữa khỏi hoàn toàn bệnh vảy nến. Nếu vận dụng và phối hơp tốt các phương pháp điều trị có thể duy trì được sự ổn định của bệnh, hạn chế được các đợt bùng phát, cải thiện được chất lượng cuộc sống người bệnh.
b) Các thuốc điều trị tại chỗ
– Lựa chọn trong số các loại thuốc bôi sau:
Dithranol, anthralin: bôi ngày 1 lần, điều trị tấn công hoặc điều trị củng cố, rất có hiệu quả đối với bệnh vảy nến thể mảng, đặc biệt ở những trường hợp chỉ có một vài mảng thương tổn lớn. Chống chỉ định với những trường hợp đỏ da toàn thân, vảy nến thể mủ. Tránh để thuốc dây vào da bình thường, rửa tay sau khi dùng thuốc. Tác dụng không mong muốn gặp ở một vài trường hợp, chủ yếu là gây kích ứng da.
Salicylic axit đơn thuần hay được sử dụng ở Việt Nam, thuốc có tác dụng bạt sừng, bong vảy, bôi ngày 1-2 lần; không bôi toàn thân vì có thể gây độc, tăng men gan. Salicylic axit kết hợp với corticoid vừa có tác dụng bạt sừng vừa chống viêm, bôi ngày 2 lần.
Calcipotriol là một dẫn chất của vitamin D3, dạng thuốc mỡ, điều trị bệnh vảy nến thể thông thường, bôi ngày 2 lần, liều tối đa không quá 100mg/tuần, bôi dưới 40% diện tích da cơ thể.
Calcipotriol kết hợp với corticoid, bôi ngày 1 lần, dùng điều trị tấn công, dạng gel dùng điều trị vảy nến da đầu, dạng mỡ dùng điều trị vảy nến ở thân mình.
Vitamin A axít dùng tại chỗ, dạng đơn thuần hoặc dạng kết hợp với corticoid. Trong điều trị vảy nến thể mảng, thuốc được bôi ngày 1 lần. Có thể có các tác dụng phụ như kích ứng, đỏ da, bong da nhẹ.
Kẽm oxýt tác dụng làm dịu da, giảm kích ứng, sử dụng kết hợp với các thuốc bạt sừng bong vảy mạnh.
Corticoid tại chỗ được bôi ngày 1 đến 2 lần, dùng điều trị tấn công, tác dụng điều trị nhanh nhưng dễ tái phát sau ngừng thuốc, dùng kéo dài có thể gặp các tác dụng không mong muốn, cần phải giảm liều.
– Quang trị liệu (phototherapy)
+ UVA (320-400nm), tuần chiếu 3 lần hoặc 2 ngày chiếu 1 lần.
+ UVB (290-320nm) ngày nay ít sử dụng, được thay thế dần bằng UVB dải hẹp (UVB-311nm, UVB-Narrow Band), có hiệu quả điều trị hơn và hạn chế được tác dụng không mong muốn.
+ PUVA (Psoralen phối hợp UVA): meladinin 0,6 mg/kg uống 2 giờ trước khi chiếu UVA, liều UVA tăng dần từ 0,5 đến 1 J/cm2.
c) Toàn thân
– Methotrexat: tác dụng chống chuyển hóa do ức chế quá trình khử axit folic cần thiết cho tổng hợp axít nucleic và axít amin ở tế bào, điều trị đỏ da toàn thân do vảy nến, vảy nến thể mủ toàn thân, vảy nến thể mảng lan rộng. Liều mỗi tuần 7,5mg uống chia làm 3 lần cách nhau 12 giờ hoặc tiêm bắp thịt 1 lần 10mg/tuần. Cần theo dõi chức năng gan khi dùng thuốc kéo dài.
– Acitretin, dẫn chất của vitamin A axít, tác dụng điều hòa quá trình sừng hóa, điều trị các thể vảy nến nặng. Người lớn dùng liều khởi đầu 25 mg/ngày, sau 1-2 tuần, tùy theo kết quả và dung nạp thuốc sẽ điều chỉnh (tăng hoặc giảm liều) cho phù hợp.
– Cyclosporin: tác dụng ức chế miễn dịch, điều trị những thể vảy nến nặng, liều khởi đầu 2,5-5 mg/kg/ngày chia làm 2 lần, sau 1 tháng có thể tăng liều nhưng không quá 5mg/kg/ngày. Sau 6 tuần dùng liều cao mà không thấy hiệu quả thì ngừng thuốc.
Các thuốc trên có nhiều tác dụng phụ như gây quái thai, rối loạn chức năng gan, thận, giảm bạch cầu,… Vì vậy, phải thận trọng khi chỉ định và phải theo dõi nghiêm ngặt trong quá trình điều trị.
– Corticoid: sử dụng khi thật sự cần thiết và phải cân nhắc lợi, hại. Không nên lạm dụng và dùng kéo dài vì sẽ gây nhiều biến chứng nguy hiểm, đặc biệt gây đỏ da toàn thân, vảy nến thể mủ.
– Sinh học trị liệu (biotherapy) điều trị bệnh vảy nến hiệu quả như: ustekinumab ức chế IL-12, IL-23; secukinumab ức chế IL17 do Th17 tiết ra; etanercept; alefacept; infliximab.
– Nâng cao thể trạng: các vitamin B12, C,…
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Tiến triển
Bệnh tiến triển từng đợt, xen kẽ những đợt bùng phát là thời kỳ tạm lắng. Khi thương tổn biến mất hoàn toàn gọi là “vảy nến yên lặng”. Khi chỉ còn một vài mảng thương tổn khu trú ở vị trí nào đó, tồn tại dai dẳng trong nhiều tháng, nhiều năm gọi là “vảy nến ổn định”. Vì vậy, khi sạch thương tổn da cũng không thể coi là bệnh đã khỏi hoàn toàn.
b) Biến chứng
– Bệnh diễn biến lâu ngày có thể gây chàm hóa, lichen hóa, bội nhiễm. Ung thư da hiếm gặp.
– Đỏ da toàn thân.
– Vảy nến thể khớp có thể làm biến dạng khớp, cứng khớp, nhất là cột sống.
6. DỰ PHÒNG
Hiện nay chưa có phương pháp điều trị đặc hiệu nào chữa khỏi hoàn toàn bệnh vảy nến.
Nếu vận dụng và phối hơp các phương pháp điều trị một cách hợp lý, tư vấn cho người bệnh hiểu về bệnh vảy nến để tuân thủ các chỉ định điều trị của thầy thuốc và thực hiện chế độ sinh hoạt điều độ, tránh những yếu tố khởi động thì có thể duy trì được sự ổn định của bệnh, hạn chế được các đợt bùng phát, cải thiện được chất lượng cuộc sống.
Á VẢY NẾN VÀ VẢY PHẤN DẠNG LICHEN
(Parapsoriasis and Pityriasis Lichenoides)
1. ĐẠI CƯƠNG
Năm 1902, Brocq là người đầu tiên sử dụng thuật ngữ “á vảy nến” (parapsoriasis), để mô tả các bệnh: á vảy nến thể giọt, á vảy nến thể mảng và á vảy nến dạng lichen. Thương tổn cơ bản của các bệnh này khác hẳn thương tổn của bệnh vảy nến, nhưng có chung các đặc điểm là thường tiến triển dai dẳng, mạn tính, căn nguyên chưa rõ. Đến nay sự phân loại các bệnh này chưa hoàn toàn thống nhất, đa số tác giả phân chia thành bệnh á vảy nến thể mảng và bệnh vảy phấn dạng lichen.
– Vảy phấn dạng lichen (trước đây gọi là á vảy nến thể giọt):
+ Vảy phấn dạng lichen mạn tính (pityriasis lichenoide chronique).
+ Vảy phấn dạng lichen và dạng đậu mùa cấp tính (pityriasis lichenoide et varioliforme aigu).
– Á vảy nến thể mảng:
+ Á vảy nến dạng mảng nhỏ hay còn gọi là á vảy nến thể mảng dạng ngón tay (parapsoriasis en plaques digitiformes).
+ Á vảy nến thể mảng lớn (parapsoriasis en grandes plaques), có các tên gọi khác là: á vảy nến teo (parapsoriasis atrophique), á vảy nến lốm đốm hình mạng lưới (parapsoriasis poikilodermique) hay là á vảy nến dạng lichen (parapsoriasis lichenoide).
2. VẢY PHẤN DẠNG LICHEN
Vảy phấn dạng lichen hay gặp ở trẻ em và những người trưởng thành trẻ. Căn nguyên gây bệnh chưa rõ. Bệnh xuất hiện một cách tự nhiên, đột ngột hoặc có thể xuất hiện sau khi mắc bệnh cúm, sốt nhiễm trùng hoặc có tiền sử dùng thuốc. Vì vậy, người ta cho rằng có thể đó là phản ứng tăng nhạy cảm của cơ thể với một số kháng nguyên.
a) Vảy phấn dạng lichen mạn tính (pityriasis lichenoide chronique- PLC)
– Lâm sàng
Thương tổn cơ bản: là các sẩn chắc, hơi nổi cao (còn được xếp vào nhóm bệnh da có sẩn), màu đỏ hồng hoặc nâu xám, giống như sẩn giang mai, lúc đầu nhỏ bằng hạt đỗ, sau lớn dần, trên sẩn xuất hiện vảy da màu trắng xám, khô và dính vào thương tổn. Thương tổn rải rác khắp thân mình và các chi.
Cạo vảy theo phương pháp Brocq, vảy bong cả mảng nhưng còn dính một bên, gọi là dấu hiệu kẹp chì hay dấu hiệu gắn xi. Khác vảy nến là vảy dễ bong thành từng lớp mỏng, sau vài ngày vảy tự bong, màu da dần trở lại bình thường.
Ngoài sẩn điển hình còn thấy dát đỏ có vảy da, đôi khi chỉ có vảy da hoặc vảy hơi hồng như vảy tiết màu xám. Đó là tính chất đa dạng của thương tổn.
Cơ năng: không ngứa. Toàn trạng ít bị ảnh hưởng.
– Mô bệnh học
Không đặc hiệu, thượng bì có hiện tượng á sừng, tế bào sừng còn nhân, mầm liên nhú kéo dài. Lớp gai có thâm nhiễm bạch cầu đơn nhân rải rác, có hiện tượng thoát dịch vào giữa các tế bào gai, đứt cầu nối. Một số tác giả nhận thấy ở thượng bì cũng có các ổ áp xe nhỏ giống như ở bệnh vảy nến.
Trung bì có hiện tượng phù, thâm nhiễm bạch cầu đơn nhân và lympho, nhưng ít hơn so với các thể á vảy nến khác, đôi khi thấy bạch cầu đa nhân.
– Tiến triển: Bệnh lành tính tiến triển thất thường, dai dẳng, tái phát liên tục thương tổn này lặn thì thương tổn khác lại mọc. Đợt tái phát có thể do ảnh hưởng của thời tiết. Một số trường hợp thương tổn sạch hoàn toàn trong một thời gian, nhưng người ta cho rằng đó chỉ là thời gian ổn định của bệnh.
b) Vảy phấn dạng lichen và đậu mùa cấp tính (pityriasis lichenoide et varioliforme aigu-PLEVA)
Các tên khác: á vảy nến dạng đậu mùa hoặc dạng thủy đậu của Mucha- Habermann.
– Lâm sàng
Thường thấy đầu tiên ở thân mình những dát đỏ và sẩn phù, trung tâm có thể thấy mụn nước và xuất huyết. Quan sát gần, mụn nước nằm sâu, có dạng đậu mùa là dấu hiệu quan trọng để chẩn đoán. Các sẩn này sau loét, hoại tử và đóng vảy tiết; khi lành để lại sẹo lõm, màu thâm, dạng đậu mùa và có thể tăng hoặc giảm sắc tố da.
Ở mặt, lòng bàn tay, bàn chân không có thương tổn. Niêm mạc hiếm khi bị tổn thương. Sau một hoặc nhiều lần phát thương tổn, bệnh dần được cải thiện, có thể chuyển thành vảy phấn dạng lichen mạn tính. Triệu chứng toàn thân đôi khi sốt nhẹ, nhức đầu, suy nhược, tăng tốc độ lắng máu, hạch ngoại biên to.
Hình thái nặng, hiếm gặp: vảy phấn dạng lichen và dạng đậu mùa loét hoại tử cấp tính với sốt cao, khởi phát cấp tính, thương tổn da là các sẩn cục lan tỏa, sau loét hoại tử rộng liên kết với nhau và đau. Bờ thương tổn đỏ và gờ cao. Trên thương tổn có có vảy tiết. Niêm mạc cũng bị tổn thương. Triệu chứng toàn thân nặng: sốt cao, hạch ngoại biên to, đau bụng, đau cơ, rối loạn thần kinh, tâm thần, đau khớp, viêm phổi kẽ.
– Mô bệnh học
Hoại tử thượng bì, xuất huyết và xâm nhập dày đặc tế bào lympho quanh mạch máu ở trung bì nông.
– Tiến triển
Bệnh tiến triển thất thường, có thể cấp tính, bán cấp hoặc mạn tính. Trước kia người ta cho rằng đây là bệnh lành tính, tự khỏi trong vài tháng đến vài năm. Nhưng gần đây người ta thấy có những bằng chứng tiến triển của một bệnh mạn tính, có những đợt cấp, nặng.
c) Chẩn đoán
– Chẩn đoán xác định
Dựa vào lâm sàng và mô bệnh học.
– Chẩn đoán phân biệt
Vảy phấn dạng lichen mạn tính cần được phân biệt với:
+ Á lao sẩn hoại tử
+ Lichen phẳng
+ Thủy đậu
+ Vảy phấn hồng Gibert
+ Dị ứng thuốc dạng sẩn mủ
+ Herpes
+ Vảy nến thể giọt: thường nhầm với thương tổn sẩn của vảy nến thể giọt hoặc hiện tượng á sừng ở mặt của bệnh á vảy nến thể giọt.
+ Giang mai II: thương tổn sẩn thường thấy ở lòng bàn tay, bàn chân, mặt, đầu, tổn thương ở niêm mạc, có rụng tóc, có hạch ngoại biên, tiến triển không dai dẳng, xét nghiệm huyết thanh giang mai dương tính.
+ Á sừng dạng vảy nến và vảy nến: thương tổn không phải là sẩn.
Vảy phấn dạng lichen và dạng đậu mùa cấp tính cần phân biệt với bệnh viêm mạch hoại tử.
d) Điều trị
Không có hiệu quả rõ rệt trong điều trị bệnh.
Với á vảy nến dạng lichen và dạng đậu mùa cấp tính, trước hết cần phải tìm kiếm và loại bỏ tất cả các yếu tố phát động như nhiễm trùng, thuốc phẩm màu thực phẩm. Không có thuốc điều trị đặc hiệu cho bệnh, chủ yếu là điều trị triệu chứng.
Tại chỗ dùng các thuốc giữ ẩm da, dịu da (kem kẽm oxýt), kem corticoid. Toàn thân:
+ Tetracyclin, erythromycin 2g/ngày trong vài tuần, có thể có tác dụng.
+ PUVA, UVB-NB (UVB dải hẹp-narrow band).
+ Pentoxifyllin 400mg x 2lần/ngày.
+ Dạng nặng điều trị bằng PUVA, methotrexat, corticoid toàn thân, kháng sinh tại chỗ chống nhiễm trùng.
+ Dapson cũng được sử dụng có hiệu quả trong một số trường hợp.
3. Á VẢY NẾN THỂ MẢNG (Parapsoriasis en Plaque)
Gặp chủ yếu ở tuổi trung niên và người già, nhất là độ tuổi 50.
Tỷ lệ nam/nữ = 3/1.
Chia thành 2 dạng: mảng lớn và mảng nhỏ.
a) Á vảy nến thể mảng nhỏ
– Lâm sàng: chủ yếu gặp ở nam giới trưởng thành, thương tổn là những đám màu hồng nâu hoặc đỏ, hình ovan, số lượng nhiều, giới hạn rõ, phẳng với mặt da lành, kích thước 2-5cm, trên có vảy da mỏng, đôi khi trông giống như các ngón tay, sắp xếp theo cùng một hướng ở mạng sườn, ngực hoặc mặt trong các chi.
Cơ năng: có thể ngứa hoặc không.
– Mô bệnh học
Hình ảnh viêm da không đặc hiệu. Một số trường hợp (khoảng 1/3) có xâm nhập bạch cầu lympho vào thượng bì thành đám, có á sừng từng điểm, phù, tăng gai và xốp bào nhẹ.
– Tiến triển
Bệnh lành tính, tiến triển mạn tính kéo dài không xác định, một số trường hợp tự khỏi sau nhiều năm.
– Chẩn đoán xác định
Dựa vào lâm sàng và mô bệnh học.
– Chẩn đoán phân biệt
+ Chàm khô
+ Đỏ da tiền mycosis
+ Hồng ban đa dạng
– Điều trị
+ Corticoid bôi
+ PUVA (tham khảo bài điều trị bệnh vảy nến)
b) Á vảy nến thể mảng lớn
– Lâm sàng
+ Bệnh hay gặp ở người lớn, nam giới, hiếm gặp ở trẻ em.
+ Thương tổn là những mảng có kích thước từ 10-20 cm, màu đỏ hoặc nâu, giới hạn không rõ, trên có vảy nhỏ, số lượng ít. Vị trí hay gặp ở thân mình, gốc chi, đặc biệt là ở vùng mông, đùi, phụ nữ hay gặp ở ngực. Có hai hình thái hay gặp:
Á vảy nến dạng mảng lớn, không teo. Đặc trưng là những mảng dát đỏ bong vảy phấn lớn, màu nâu xám hoặc mờ xỉn, hơi thâm nhiễm.
Á vảy nến dạng mảng lớn, teo: đặc trưng là những mảng teo da không đều thành vệt, có thể giãn mạch, tăng sắc tố thành vệt vằn vèo tạo thành đám loang lổ hình mạng lưới.
+ Cơ năng: ngứa nhẹ.
– Mô bệnh học:
Đa số trường hợp, hình ảnh mô bệnh học có thể là viêm không đặc hiệu hoặc là xốp bào mạn tính. Dạng có teo da và một số trường hợp không teo, mô bệnh học có hình ảnh của mycosis fungoides.
– Tiến triển: bệnh kéo dài nhiều năm. Người ta cho rằng á vảy nến thể mảng là giai đoạn sớm của mycosis fungoides, vì phần lớn các trường hợp tiến triển thành mycosis fungoides, đặc biệt là khi có ngứa dữ dội, thương tổn thâm nhiễm và có màu đỏ đậm. Cho nên, bệnh này còn được xếp vào chương các bệnh do tăng sinh bạch cầu lympho da.
– Chẩn đoán xác định
Dựa vào lâm sàng và mô bệnh học.
– Chẩn đoán phân biệt
+ Rất khó phân biệt với giai đoạn sớm của mycosis fungoides. Vì vậy, nhiều quan điểm cho rằng đây là giai đoạn sớm của mycosis fongoides.
+ Viêm da cơ: ngoài thương tổn da còn có biểu hiện tổn thương cơ, men cơ (CK) tăng cao.
+ Bệnh lupus ban đỏ hệ thống
+ Khô da sắc tố
+ Viêm da mạn tính do tia xạ
– Điều trị
+ Á vảy nến mảng nhỏ
Kem làm ẩm, corticoid tại chỗ, các sản phẩm từ than đá: polytar, goudron, anthralin.
UVB hoặc UVB-NB hoặc PUVA.
Nên kiểm tra 3-6 tháng 1 lần để đánh giá sự tiến triển của thương tổn.
+ Á vảy nến mảng lớn: phải điều trị tích cực với mục đích ngăn chặn tiến triển thành mycosis fongoides.
Corticoid tại chỗ loại có hoạt tính mạnh.
UVB hoặc UVB-NB hoặc PUVA.
Toàn thân: retinoid, methotrexat.
Bệnh nhân cần được kiểm tra 3-6 tháng 1 lần, nên sinh thiết để theo dõi tiến triển của bệnh.
ĐỎ DA TOÀN THÂN
(Erythroderma)
1. ĐẠI CƯƠNG
– Đỏ da toàn thân là tình trạng da đỏ bong vảy lan tỏa, chiếm trên 90% diện tích cơ thể.
– Ngoài thương tổn da, còn có những biểu hiện toàn thân. Bệnh tiến triển kéo dài, trường hợp nặng có thể nguy hiểm đến tính mạng.
– Bệnh xảy ra ở mọi lứa tuổi, gặp nhiều ở tuổi 40-60 hoặc cao hơn (trừ những trường hợp đỏ da toàn thân do viêm da cơ địa, viêm da dầu, bong vảy da do tụ cầu, vảy cá bẩm sinh).
– Bệnh gặp ở cả hai giới, tỉ lệ nam gấp 2 đến 4 lần nữ, phân bố ở tất cả các chủng tộc và các khu vực.
2. NGUYÊN NHÂN
Căn nguyên gây bệnh đỏ da toàn thân rất phức tạp. Đỏ da toàn thân có thể thứ phát do mắc các bệnh da hoặc các bệnh toàn thân khác, có thể nguyên phát khi không xác định được căn nguyên.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thương tổn da
Da có màu đỏ tươi hay đỏ tím tùy theo thời gian, căn nguyên và sự tiến triển của bệnh.
Vảy da có thể bong sớm nhưng thường thấy xuất hiện đồng thời với dát đỏ và kéo dài trong suốt quá trình tiến triển của bệnh. Kích thước vảy ở giai đoạn cấp thường lớn thành mảng, giai đoạn mạn tính thì thường nhỏ dạng vảy cám.
Phù nề cũng thường gặp nhưng ít hơn so với hai triệu chứng trên. Phù có thể toàn thân, cũng có thể chỉ khu trú ở chi dưới. Đôi khi thấy có mụn nước kèm tiết dịch hoặc không tiết dịch.
Nếu bội nhiễm sẽ có mủ, vảy tiết làm cho bệnh nặng thêm.
Da dày và các nếp da hằn sâu xuống, đặc biệt là khi phù nề và thâm nhiễm tế bào ở trung bì hoặc lichen hóa. Lòng bàn tay, bàn chân trên 80% có thể bị dày sừng ở những trường hợp đỏ da toàn thân mạn tính.
Tăng hoặc giảm sắc tố làm da thâm xạm hay tạo thành những đám loang lổ.
Da quanh hốc mắt có thể bị viêm đỏ, lộn mi, chảy nước mắt. Ở mặt có thể biến dạng do phù nề hoặc thâm nhiễm làm mất đi các nếp nhăn trên mặt, thay vào đó là những khối gồ lên trông như mặt sư tử.
+ Thương tổn niêm mạc: viêm môi, viêm kết mạc, viêm miệng…
+ Thương tổn tóc, móng: đa số trường hợp có rụng tóc, thưa lông mày, lông mi. Móng xù xì, màu nâu, dày sừng dưới móng, tạo thành những rãnh sâu mủn móng, viêm quanh móng, loạn dưỡng móng thậm chí bong móng thường gặp ở những trường hợp bệnh tiến triển sau nhiều tuần.
+ Cơ năng
Ngứa là triệu chứng nổi bật và thường gặp.
Ngứa có thể rất dữ dội, làm mất ngủ, gây ra các tổn thương do cào gãi, đặc biệt ở những người bệnh có thương tổn nặng và lan rộng.
Một số ít trường hợp người bệnh chỉ ngứa nhẹ hoặc có cảm giác rấm rứt khó chịu.
Có cảm giác da khô làm hạn chế cử động.
+ Triệu chứng toàn thân
Người bệnh có thể sốt cao hoặc có cảm giác ớn lạnh hay rét run. Đôi khi thấy hạch ngoại biên, gan, lách to.
– Đánh giá mức độ nặng của bệnh
+ Dựa vào các biểu hiện lâm sàng:
Cường độ phát bệnh, mức độ viêm, bong vảy, phù nề,vết cào xước do gãi, tình trạng bội nhiễm.
Mức độ ngứa
Tình trạng mất ngủ
Ảnh hưởng đến toàn trạng: sốt hoặc hạ nhiệt độ, tình trạng suy nhược, gầy sút, mất nước, hạ huyết áp, nhiễm trùng huyết.
+ Xét nghiệm
Công thức máu: thiếu máu bình sắc hoặc nhược sắc.
Tốc độ lắng máu tăng/CRP tăng.
Men gan, urê, creatinin, protid toàn phần..
Cấy máu, HIV
Sinh thiết da
Tìm ký sinh trùng ghẻ
Cấy vi khuẩn
Rối loạn điện giải, kèm theo mất nước.
+ Biến chứng
Bội nhiễm da thường do tụ cầu.
Loét dinh dưỡng có thể là lối vào gây nhiễm trùng hệ thống như: viêm phổi, tắc mạch, huyết khối, đặc biệt ở những người cao tuổi.
Những biến chứng điều trị như do dùng corticoid tại chỗ hoặc toàn thân kéo dài gây chàm hóa, kích ứng, suy giảm miễn dịch, viêm nhiễm mạn tính.
– Cận lâm sàng
Mô bệnh học
– Đa số trường hợp hình ảnh mô bệnh học không đặc hiệu.
– Những trường có căn nguyên thì hình ảnh mô bệnh học có những biểu hiện đặc trưng.
4. MỘT SỐ THỂ ĐỎ DA TOÀN THÂN THEO CĂN NGUYÊN
a) Đỏ da toàn thân mắc phải ở người lớn
– Đỏ da toàn thân thứ phát sau một số bệnh da
+ Vảy nến: đỏ da do vảy nến chiếm khoảng 23% trường hợp đỏ da toàn thân nói chung, thường do biến chứng khi điều trị không đúng phương pháp. Đặc biệt là sử dụng các thuốc đông dược, nam dược không rõ nguồn gốc, những trường hợp lạm dụng corticoid toàn thân.Các thương tổn vảy nến lan rộng ra, liên kết lại thành mảng lớn rồi lan tỏa toàn thân, da đỏ tươi, bong vảy nhiều, có thể kèm theo viêm khớp.
Những trường hợp không rõ tiền sử đã bị vảy nến thì rất khó chẩn đoán. Bệnh tiến triển dai dẳng, đáp ứng chậm với các biện pháp điều trị.
+ Viêm da cơ địa
Do tiến triển nặng lên của bệnh hay do điều trị không đúng cách.
Toàn thân da đỏ tươi, mụn nước, phù nề, tiết dịch. Người bệnh ngứa, gãi, chà sát nhiều, có thể xuất hiện các ban xuất huyết, sung huyết, sờ nóng hoặc da có thể đỏ nhạt hơn, khô, có chỗ nứt, bong vảy thành mảng, lâu ngày da dày hằn cổ trâu. Có thể loét, khỏi để lại sẹo. Người bệnh thường mất ngủ, ảnh hưởng tâm lý, mất tự tin.
Bệnh tiến triển dai dẳng, đáp ứng chậm với các biện pháp điều trị.
+ Vảy phấn đỏ nang lông
Tiến triển của bệnh vảy phấn đỏ nang lông có thể gây đỏ da toàn thân, tuy nhiên vẫn còn có vùng da bình thường. Thương tổn đặc trưng là những sẩn hình chóp chân lông có thể tìm thấy ở mặt duỗi các đốt ngón tay, chân, cạnh mảng da đỏ. Thường dày sừng lòng bàn tay, bàn chân.
+ Viêm da dầu
Viêm da dầu toàn thân thường gặp ở trẻ nhỏ bị suy giảm miễn dịch, ít gặp ở người lớn.Thương tổn da đỏ, nhờn, bong vảy ẩm, dính, màu sáp ong. Thương tổn thường bắt đầu ở vùng nhiều tuyến bã như ở đầu, mặt, lưng, nách, bẹn, ngực sau lan ra toàn thân.
+ Pemphigus vảy lá
Đặc trưng là tình trạng đỏ da tróc vảy và tiết dịch, hậu quả của các bọng nước đã dập trợt.
Người bệnh cảm giác đau rát, toàn trạng suy sụp.
+ Lichen phẳng
Rất hiếm gặp gây đỏ da toàn thân, thường do tai biến điều trị, có thể coi là đỏ da toàn thân nhiễm độc.
+ Đỏ da toàn thân do các bệnh da khác: chiếm khoảng 4% trong số các bệnh da gồm các bệnh hệ thống, bệnh da bọng nước tự miễn, bệnh nhiễm trùng và kí sinh trùng. Nấm candida và nấm da lan tỏa gây đỏ da toàn thân có thể gặp ở những người suy giảm miễn dịch. Một số bệnh khác cũng gây đỏ da toàn thân như ghẻ vảy, đỏ da toàn thân ở người bệnh AIDS, một số hiếm như dị sừng Darier, bệnh lupus ban đỏ, pemphigoid…
– Đỏ da toàn thân do thuốc
+ Chiếm khoảng 15% trường hợp đỏ da toàn thân.
+ Các thuốc hay gây dị ứng là: nhóm sulfamid, thuốc kháng sinh, chống viêm, an thần, hạ sốt, chống sốt rét tổng hợp, thuốc tim mạch… thông qua cơ chế nhiễm độc hoặc dị ứng.
+ Đỏ da toàn thân do thuốc thường khởi phát nhanh sau khi dùng thuốc. Người bệnh có biểu hiện đột ngột sốt cao, rét run, rối loạn tiêu hóa cùng với cơ thể mệt mỏi, đau đầu, ngứa. Sau 1-2 ngày chuyển sang giai đoạn toàn phát.
+ Thương tổn da đỏ, có thể là những đốm màu hồng nhỏ, ấn kính mất màu, ranh giới không rõ với da lành, thường bắt đầu ở các nếp gấp rồi lan nhanh ra toàn bộ cơ thể. Trên nền da đỏ, bong vảy da như vảy phấn, vùng da dày bong thành mảng nhất là lòng bàn tay, bàn chân. Có thể có các mụn nước, bọng nước, phù và chảy nước.
+ Ngoài thương tổn da còn có các tổn thương gan, thận, rối loạn điện giải.
+ Điều trị tốt, loại bỏ thuốc gây bệnh, các triệu chứng toàn thân sẽ được cải thiện, da bớt đỏ, giảm bong vảy và dần trở lại bình thường. Khi khỏi không để lại di chứng gì đáng kể.
– Đỏ da toàn thân do bệnh máu ác tính
+ Chiếm khoảng 5% trường hợp đỏ da toàn thân.
+ Biểu hiện của hội chứng Sézary là đỏ da toàn thân, thâm nhiễm, bong vảy, hạch to và ngứa cùng tế bào Sézary > 20% hay > 1000 tế bào/mm3 máu ngoại vi (loại tế bào lympho có kích thước lớn, nhân hình cuộn não).
+ Thương tổn là các khối u ở trên da, hiện tượng lộn mi, đặc biệt gặp ở giai đoạn muộn của bệnh, dày sừng lòng bàn tay, bàn chân, móng giòn, dễ gãy và loạn dưỡng.
+ Rụng tóc hoặc rụng lông toàn thể cũng thường được thấy ở nhiều bệnh nhân bị hội chứng Sézary.
+ Hội chứng Sézary thứ phát sau bệnh mycosis fungoides có thể thấy các vết đốm, mảng thâm nhiễm hoặc khối u, rất ngứa.
– Đỏ da toàn thân không rõ căn nguyên
+ Được coi là bệnh tự sinh, không tìm thấy căn nguyên.
+ Bệnh chiếm 20-30% trường hợp đỏ da toàn thân.
+ Các xét nghiệm để xác định vai trò của liên cầu thấy không rõ ràng, đôi khi tìm thấy tụ cầu.
+ Bệnh thường tiến triển chậm, sau một thời gian dài mới đỏ da toàn thân.
b) Đỏ da toàn thân ở trẻ sơ sinh và trẻ em
– Đỏ da toàn thân ở trẻ dưới 3 tháng
+ Đỏ da toàn thân bẩm sinh hay di truyền: đỏ da dạng vảy cá bẩm sinh, dạng có bọng nước hoặc dạng không có bọng nước.
+ Đỏ da toàn thân không di truyền: đỏ da bong vảy của Leiner-Moussous. Thương tổn bắt đầu là viêm da mỡ ở đầu và dát đỏ ở mông sau vài ngày lan nhanh ra toàn thân, ngứa nhẹ hoặc không ngứa, toàn trạng tốt, tiến triển lành tính, điều trị có kết quả tốt.
+ Hội chứng bong vảy da do tụ cầu
Trước đây gọi là đỏ da tróc vảy của Ritter von Rittershain.
Bệnh do tụ cầu vàng nhóm II, type 71 và 55.
Gặp ở trẻ dưới 5 tuổi, thường xảy ra sau khoảng 3 ngày khi bị nhiễm trùng các hốc tự nhiên (tai mũi họng, mắt…).
Khởi đầu là ban đỏ xuất hiện ở quanh miệng và các hốc tự nhiên, sau vài giờ lan nhanh ra các nếp gấp rồi toàn thân. Thượng bì hoại tử một cách tự nhiên kèm một số bọng nước nhăn nheo. Da trợt cuộn lại như tờ giấy cuốn thuốc để lại nền đỏ tiết dịch. Dấu hiệu Nikolsky dương tính.
Toàn trạng sốt cao, mệt mỏi, đau.
Điều trị bằng kháng sinh bệnh khỏi nhanh, không để lại di chứng.
– Đỏ da toàn thân ở trẻ trên 3 tháng
+ Đỏ da toàn thân do những căn nguyên gặp ở người lớn.
+ Đỏ da toàn thân do viêm da cơ địa có thể xảy ra ở nhưng trẻ còn bú hoặc lớn hơn.
5. ĐIỀU TRỊ
a) Nguyên tắc chung
– Phải kết hợp điều trị triệu chứng với việc loại bỏ căn nguyên gây bệnh.
– Điều trị triệu chứng bằng các phương pháp tại chỗ và các thuốc toàn thân.
b) Điều trị cụ thể
– Điều trị tại chỗ: nhằm làm giảm thiểu sự kích thích ở da, giữ ẩm cho da và cải thiện tình trạng viêm. Gồm các thuốc:
+ Thuốc làm dịu, giữ ẩm da.
+ Thuốc bạt sừng, bong vảy: axit salicylic.
+ Thuốc sát khuẩn dung dịch, xanh methylen, eosin 2%.
+ Ngâm tắm nước thuốc tím 1/10.000.
+ Tắm nước suối khoáng,
+ Chiếu tia cực tím.
+ Thuốc bôi có corticoid kết hợp với kháng sinh.
– Điều trị toàn thân
+ Chống ngứa bằng kháng histamin.
+ Corticoid toàn thân và các thuốc ức chế miễn dịch (cyclosporin A, azathioprin, methotrexat) tùy vào đặc điểm lâm sàng và nguyên nhân gây bệnh. Phải tính liều lượng sử dụng ban đầu hợp lý, hiệu quả, tránh tình trạng phụ thuộc thuốc. Theo dõi chặt chẽ diễn biến của bệnh, khi thuốc có tác dụng, bệnh giảm thì bắt đầu hạ liều dần.
+ Bồi phụ nước và điện giải theo điện giải đồ.
+ Nâng cao thể trạng bằng các vitamin, truyền đạm, truyền máu…
+ Phòng ngừa tắc tĩnh mạch, vật lý trị liệu trong những trường hợp nằm lâu.
6. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Tiến triển và tiên lượng của bệnh phụ thuộc vào nhiều yếu tố, đặc biệt là nguyên nhân gây bệnh.
– Đỏ da toàn thân chưa rõ căn nguyên tiến triển dai dẳng khó xác định, khoảng 30% các trường hợp sẽ khỏi hoàn toàn, trên 50% bệnh giảm từng đợt, nhiều trường hợp kéo dài có thể tiến triển thành u lympho T.
BỆNH LICHEN PHẲNG
(Lichen planus)
1. ĐẠI CƯƠNG
– Lichen phẳng được Erasmus Wilson mô tả đầu tiên vào năm 1869, là tình trạng viêm da cấp tính hoặc mạn tính với các thương tổn đặc trưng là sẩn phẳng, hình đa giác, màu đỏ tím và ngứa.
– Khoảng 0,5-1% dân số mắc bệnh với tỉ lệ giữa nam và nữ ngang nhau. Lứa tuổi hay gặp từ 30-60 tuổi và ít gặp ở trẻ em.
– Bệnh có thể cấp tính hoặc diễn biến mạn tính trong thời gian dài, nhiều năm và có thể ổn định.
2. NGUYÊN NHÂN
Nguyên nhân của bệnh vẫn chưa rõ. Một số tác giả cho rằng bệnh có liên quan đến yếu tố di truyền, HLA, căng thẳng, trầm cảm, bệnh xơ gan, xơ cứng bì, thuốc, kim loại nặng, bệnh do virút viêm gan C, virus herpes.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Tổn thương da: sẩn nhẵn, bóng, dẹt, hình đa giác, màu tím hoa cà, kích thước 1-10mm, bề mặt thường có những khía ngang dọc gọi là mạng lưới Wickham. Sẩn có thể liên kết thành mảng, khi khỏi để lại vết thâm.
+ Vị trí thường gặp: cổ tay, thắt lưng, cẳng chân, đầu, dương vật.
+ Có thể gặp hiện tượng Koebner: người bệnh gãi, dọc theo vết gãi xuất hiện thương tổn mới.
+ Tổn thương niêm mạc: 40-60% bệnh nhân có tổn thương ở niêm mạc. Có thể chỉ ở niêm mạc mà không có tổn thương da. Vị trí thường gặp nhất là ở lưỡi và niêm mạc má, ngoài ra còn có thể gặp ở thanh quản, amiđan, quy đầu, âm đạo, niêm mạc dạ dày-ruột, quanh hậu môn. Tổn thương đặc trưng là những dải hoặc mạng lưới màu trắng như sứ hoặc xám.
+ Tổn thương ở da đầu có thể gây rụng tóc vĩnh viễn.
+ Tổn thương móng gặp ở 10% người bệnh với các biểu hiện là những khía dọc, dày móng, tách móng hoặc teo móng.
+ Ngứa ít hoặc nhiều tùy từng trường hợp.
– Cận lâm sàng
+ Mô bệnh học: dầy sừng, dầy lớp hạt, thoái hóa lớp đáy. Phần trung bì nông các tế bào thâm nhiễm làm biến dạng nhú bì tạo thành vòm, giới hạn rõ. Tế bào thâm nhiễm chủ yếu là CD4+, CD8+ và tương bào.
+ Miễn dịch huỳnh quang trực tiếp: lắng đọng phức hợp miễn dịch mà chủ yếu là IgM ở thượng bì và trung bì, một phần nhỏ IgA và C3.
+ Các xét nghiêm khác: xét nghiệm xác định viêm gan, nhất là viêm gan C.
b) Chẩn đoán thể lâm sàng
– Thể thông thường
+ Hay gặp nhất.
+ Biểu hiện lâm sàng như đã mô tả ở trên.
– Thể xơ teo
+ Các sẩn rút đi để lại sẹo teo, xơ cứng, màu sáng, hơi lõm, khu trú ở cổ, cổ tay, ngực, bụng.
+ Ở da đầu có thể gây rụng tóc mảng nhỏ, rụng lông nách, lông mu,…
– Thể phì đại
+ Sẩn sùi màu tím hoặc đỏ nâu, trên phủ một lớp vay sừng.
+ Vị trí: hay gặp mặt trước cẳng chân, bàn chân, quanh mắt cá.
– Thể có mụn nước, bọng nước
+ Ngoài các sẩn điển hình của liken phẳng, còn có thể thấy mụn nước, bọng nước chứa huyết tương trên nền da bình thường.
+ Miễn dịch huỳnh quang trực tiếp: hình ảnh lắng đọng IgG ở dưới màng đáy.
– Thể quanh nang lông
+ Sẩn xung quanh nang lông hình nón nhọn, riêng rẽ hoặc liên kết thành mảng đỏ xung quanh nang lông.
+ Tổn thương ở da đầu gây sẹo teo da, rụng tóc vĩnh viễn.
– Thể khu trú ở sinh dục
Sẩn màu hơi hồng, có thể tạo thành hình nhẫn. Vị trí hay gặp ở quy đầu, môi lớn, môi nhỏ, âm đạo.
c) Chẩn đoán phân biệt: tùy từng thể lâm sàng
– Lichen đơn dạng mạn tính: mảng da dày, thâm, hơi cộm, tạo thành từ những sẩn dẹt bóng. Vùng giữa mảng da dày là rãnh da nổi rõ thành vệt chéo nhau, ranh giới rõ với da lành, vị trí hay gặp ở cổ, gáy, đùi, cổ chân, khuỷu tay. Triệu chứng cơ năng ngứa nhiều.
– Vảy nến: thương tổn là dát đỏ tươi, gồ cao hơn mặt da, ranh giới da lành rõ, trên có nhiều vảy trắng, mỏng, cạo Brocq dương tính, gặp ở vùng tỳ đè.
– Giang mai II: chẩn đoán phân biệt khi thương tổn khu trú ở sinh dục, niêm mạc miệng. Giang mai có tổn thương da nơi khác là đào ban ở mạng sườn, mặt, lòng bàn chân, bàn tay, xét nghiệm huyết thanh chẩn đoán giang mai dương tính.
– Viêm miệng do Candida: cần chẩn đoán phân biệt với lichen phẳng ở niêm mạc. Viêm miệng do Candida thương gặp ở trẻ em hoặc những người suy giảm miễn dịch với biểu hiện là niêm mạc đỏ, nhiều gia mac trắng, dễ bong. Xét nghiệm soi tươi tìm nấm dương tính.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Thuốc bôi ngoài da và niêm mạc
– Điều trị toàn thân
– Điều trị các bệnh khác kèm theo (nếu có)
b) Điều trị cụ thể
– Tại chỗ
+ Bôi corticoid dạng kem, mỡ, có thể băng bịt. Khi thương tổn dày, nhiều tiêm corticoid tại chỗ.
+ Axít salicylic: dạng mỡ có các nồng độ 3%, 5% và 10%, tác dụng làm tiêu sừng, bong vay. Nên bôi mỗi ngày 2-3 lần.
+ Tacrolimus 0,1%: chỉ định đối với những trường hợp có tổn thương niêm mạc miệng, nhất là tổn thương có loét, trợt.
+ Thương tổn niêm mạc miệng: bôi gel lidocain.
+ Trường hợp chỉ có tổn thương niêm mạc: bôi các dung dịch hoặc kem có chứa corticoid 1%, tránh các chất kích thích như rượu, bia, hút thuốc lá.
– Toàn thân
+ Chống ngứa: kháng histamin thế hệ 1, thế hệ 2 (không gây ngủ).
+ Corticoid uống: 1-2mg/ kg cân nặng/ngày, uống trong đợt ngắn (sau khi loại trừ viêm gan).
Trường hợp không đáp ứng với corticoid có thể sử dụng một trong các thuốc sau:
+ Vitamin A axít
Acitretine 10-20mg/ngày x 8 tuần
Isotretinoin 0,5mg/kg/ngày
Cần lưu ý ở phụ nữ trong độ tuổi sinh đẻ phải tư vấn tránh thai vì thuốc có thể gây quái thai. Một số tác dụng không mong muốn của thuốc như viêm môi, khô da tăng men gan, tăng cholesterol trong máu cần phải được theo dõi.
+ Cyclosporin
Chỉ định trong trường hợp lan tỏa, không đáp ứng với các trị liệu khác. Liều 1-6mg/kg trong thời gian vài tháng.
Lưu ý theo dõi các tác dụng phụ ở thận.
Liều dùng: 5mg/kg cân nặng/ngày. Thời gian dùng tùy thuộc tiến triển bệnh.
+ Griseofulvin: 1g/ngày x 2-3 tháng.
+ Heparin trọng lượng phân tử thấp: Enoxiparin 3mg/tuần, tiêm dưới da trong thời gian 12 tuần.
+ PUVA: liệu trình 3 lần/tuần.
Liều 0,5-1,5 J/cm2 tùy theo từng type da.
Sau khi uống 0,6mg/kg 8-methoxypsoralen hay 1,2mg/kg 5- methoxypsoralen 30 phút.
Chống chỉ định đối với trường hợp nhạy cảm ánh nắng mặt trời, tiền sử ung thư da, phụ nữ có thai.
+ Trong những trường hợp nặng, tổn thương lan tỏa: có thể sử dụng các thuốc ức chế miễn dịch khác như azathioprin, cyclophosphamid, mycophenolat mofetil.
+ Bệnh có thể khỏi sau vài tuần nhưng thường là sau 18 tháng có khoảng 85% trường hợp khỏi. Triệu chứng ngứa giảm dần, sau đó các sẩn dẹt dần để lại các vết thâm.
– Phối hợp điều trị các bệnh khác nếu có như viêm gan.
– Tiên lượng và kết quả điều trị của bệnh lichen phẳng phụ thuộc vào thể bệnh và vị trí tổn thương.
Bảng 4.1. Tóm tắt các phương pháp điều trị lichen phẳng
|
Điều trị số 1 |
Điều trị số 2 |
Điều trị khác |
|
|
Tổn thương da |
Corticoid tại chỗ + toàn thân |
Acitretin PUVA |
Isotretinoin |
|
Tổn thương niêm mạc không có trợt loét |
Không điều trị Bôi corticoid Bôi retinoid |
|
|
|
Tổn thương niêm mạc có trợt loét |
Bôi corticoid |
Ciclosporin |
|
|
Tổn thương móng |
Corticoid toàn thân+ tại chỗ |
Acitretin |
|
|
Tổn thương tóc |
Corticoid toàn thân |
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
Bệnh tiến triển sau một thời gian có thể ổn định. Theo một nghiên cứu có 65% người bệnh ổn định sau 1 năm tiến triển. Các tổn thương ở da khi ổn định thường để lại các dát tăng sắc tố, ở vùng da đầu thường để lại các sẹo rụng tóc vĩnh viễn hoặc sẹo dính ở móng.
Chương 7. BỆNH LÂY TRUYỀN QUA ĐƯỜNG TÌNH DỤC
BỆNH GIANG MAI
(Syphilis)
1. ĐẠI CƯƠNG
– Bệnh giang mai là bệnh lây truyền qua đường tình dục do xoắn khuẩn Treponema pallidum gây nên. Bệnh có thể gây thương tổn ở da-niêm mạc và nhiều tổ chức, cơ quan của cơ thể như cơ, xương, khớp, tim mạch và thần kinh. Bệnh lây truyền chủ yếu qua quan hệ tình dục và có thể lây truyền qua đường máu, lây truyền từ mẹ sang con. Bệnh có thể gây hậu quả trầm trọng như giang mai thần kinh, giang mai tim mạch, giang mai bẩm sinh.
– Dịch tễ học
+ Theo ước tính của Tổ chức Y tế Thế giới (WHO), hằng năm ở khu vực châu Á – Thái Bình Dương có trên 35 triệu trường hợp mới mắc các nhiễm trùng lây truyền qua đường tình dục (NTLQĐTD) trong đó giang mai chiếm 2%.
+ Ở Việt Nam: theo thống kê hàng năm, bệnh giang mai chiếm khoảng 2-5% tổng số các bệnh lây truyền qua đường tình dục.
2. NGUYÊN NHÂN
– Bệnh gây nên do xoắn khuẩn có tên khoa học là Treponema pallidum, hình lò xo có từ 6-14 vòng xoắn, đường kính không quá 0,5P, dài từ 6- 15P. Xoắn khuẩn có thể có 3 kiểu di động: di động theo trục dọc giúp xoắn khuẩn tiến hoặc lùi, di động qua lại như quả lắc đồng hồ và di động lượn sóng.
– Xoắn khuẩn giang mai rất yếu, ra ngoài cơ thể chỉ sống được vài giờ, chết nhanh chóng ở nơi khô; ở nơi ẩm ướt có thể sống được hai ngày. Nó có thể sống rất lâu ở nhiệt độ lạnh. Ở 56oC xoắn khuẩn chết trong vòng 15 phút. Nhiệt độ thích hợp cho xoắn khuẩn phát triển là 37oC. Xà phòng và các chất sát khuẩn có thể diệt được xoắn khuẩn trong vài phút.
– Xoắn khuẩn xâm nhập vào cơ thể người lành qua giao hợp đường âm đạo, đường hậu môn hoặc đường miệng. Ngoài ra, bệnh có thể lây gián tiếp qua các đồ dùng, vật dụng bị nhiễm xoắn trùng hoặc lây qua các vết xước trên da-niêm mạc khi thầy thuốc tiếp xúc mà không có bảo hộ. Lây do truyền máu: truyền máu hoặc tiêm chích mà bơm kim tiêm không vô khuẩn. Lây từ mẹ sang con: thường sau tháng thứ ba của thai kỳ, gây bệnh giang mai bẩm sinh.
3. PHÂN LOẠI
Có thể chia bệnh giang mai thành 2 loại:
a) Giang mai mắc phải (acquised syphilis): mắc bệnh do quan hệ tình dục với người bệnh, gồm các thời kỳ sau:
– Giang mai mới và lây (≤ 2 năm), gồm:
+ Giang mai thời kỳ I: thời gian ủ bệnh khoảng 3-4 tuần và diễn biến trong 2-3 tháng.
+ Giang mai thời kỳ II sơ phát và tái phát: với biểu hiện là đào ban giang mai, mảng niêm mạc và sau đó có thể xuất hiện những thương tổn giang mai thâm nhiễm sâu hơn vào da. Các đợt phát xen kẽ với các đợt ẩn bệnh, thường diễn biến trong 2 năm.
+ Giang mai kín sớm: các thương tổn giang mai biến mất, không có triệu chứng thực thể và cơ năng, thường gặp trong vòng hai năm đầu.
– Giang mai muộn và không lây (> 2 năm): xuất hiện từ năm thứ ba trở đi, gồm:
+ Giang mai kín muộn: trên da không có thương tổn, có thể kéo dài vài tháng hay rất nhiều năm (có thể 10-20 năm hoặc lâu hơn). Chỉ phát hiện bằng phản ứng huyết thanh hoặc có khi đẻ ra một em bé bị giang mai bẩm sinh thì người mẹ mới được phát hiện ra mắc bệnh.
+ Giang mai thời kỳ III: xuất hiện có thể hàng chục năm sau mắc bệnh. Thương tổn ăn sâu vào tổ chức dưới da, niêm mạc, cơ quan vận động (cơ, xương, khớp), tim mạch và thần kinh.
b) Giang mai bẩm sinh (congenital syphilis)
– Giang mai bẩm sinh sớm: xuất hiện trong hai năm đầu sau khi sinh. Các thương tổn giống như giang mai mắc phải ở thời kỳ II.
– Giang mai bẩm sinh muộn: xuất hiện từ năm thứ 2 sau khi sinh. Thương tổn giống giang mai thời kỳ III.
– Di chứng của giang mai bẩm sinh gồm các sẹo, dị hình như trán dô, trán dô và mũi tẹt tạo thành hình yên ngựa, xương chày cong lưỡi kiếm, tam chứng Hutchinson (răng Hutchinson, điếc nhất thời, lác quy tụ) do thai nhi đã mắc giang mai từ trong bào thai.
4. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
Giang mai thời kỳ I
+ Săng (chancre)
Thương tổn đơn độc, thường chỉ có một, xuất hiện ngay tại nơi xoắn khuẩn xâm nhập vào cơ thể. Săng giang mai thường xuất hiện khoảng 3-4 tuần (từ 10-90 ngày) sau lây nhiễm.
Săng có đặc điểm: là vết trợt nông, chỉ mất một phần thượng bì, hình tròn hay bầu dục, không có bờ nổi gờ lên hoặc lõm xuống, bề mặt bằng phẳng, màu đỏ thịt tươi. Nền của săng giang mai thường rắn, cứng như tờ bìa, đó là đặc điểm quan trọng giúp phân biệt các vết trợt khác. Săng giang mai không ngứa, không đau, không có mủ, không điều trị cũng tự khỏi. Thường kèm theo viêm hạch vùng lân cận. Vị trí khu trú: săng thường thấy ở bộ phận sinh dục (>90% các trường hợp).
Ở nữ: săng thường xuất hiện ở môi lớn, môi bé, mép sau âm hộ, lỗ niệu đạo, cổ tử cung.
Ở nam: săng thường ở quy đầu, rãnh quy đầu, thân dương vật, miệng sáo, dây hãm, bìu, xương mu, bẹn.
Với những người quan hệ tình dục qua hậu môn, săng có thể ở trực tràng hoặc quanh hậu môn. Một số vị trí khác như: môi, lưỡi, amidan (do quan hệ miệng – sinh dục), khoeo chân, ngón tay (thường ở nữ hộ sinh), trán, vú,…
+ Hạch
Vài ngày sau khi có săng ở bộ phận sinh dục, các hạch vùng bẹn thường bị viêm, họp thành chùm trong đó có một hạch to hơn các hạch khác gọi là “hạch chúa”. Hạch rắn, không đau, không hóa mủ, không dính vào nhau và vào tổ chức xung quanh, di động dễ.
Nếu không được điều trị, 75% các trường hợp có săng sẽ tự khỏi sau 6-8 tuần làm người bệnh tưởng đã khỏi bệnh. Tuy nhiên, khi đó xoắn khuẩn vẫn tồn tại trong cơ thể và có thể truyền bệnh sang người khác. Nếu được điều trị đúng và đầy đủ thì bệnh có thể khỏi hoàn toàn ở giai đoạn này mà không chuyển sang giai đoạn tiếp theo.
Giang mai thời kỳ II: bắt đầu khoảng 6-8 tuần sau khi có săng, là giai đoạn xoắn khuẩn vào máu và đến tất cả các cơ quan trong cơ thể nên thương tổn có tính chất lan tràn, ăn nông trên mặt da, có rất nhiều xoắn khuẩn trên thương tổn nên thời kỳ này bệnh rất dễ lây. Bệnh tiến triển thành nhiều đợt, dai dẳng từ 1-2 năm. Các phản ứng huyết thanh trong giai đoạn này dương tính rất mạnh. Thời kỳ 2 có thể chia thành:
Giang mai II sơ phát:
+ Đào ban (roseole)
Là những vết màu hồng tươi như cánh đào, bằng phẳng với mặt da, hình bầu dục, số lượng có thể ít hoặc nhiều, sờ mềm, không thâm nhiễm, không ngứa, không đau. Khu trú chủ yếu ở hai bên mạng sườn, mặt, lòng bàn tay, bàn chân. Đào ban xuất hiện ở da đầu gây rụng tóc. Đào ban tồn tại một thời gian, không điều trị gì cũng mất đi để lại vết nhiễm sắc tố loang lổ.
Mảng niêm mạc: là vết trợt rất nông của niêm mạc, không có bờ, có thể nhỏ bằng hạt đỗ hay đồng xu. Bề mặt thường trợt ướt, đôi khi hơi nổi cao, sần sùi hoặc nứt nẻ đóng vảy tiết, chứa nhiều xoắn khuẩn nên rất lây. Vị trí thường gặp ở các niêm mạc mép, lỗ mũi, hậu môn, âm hộ, rãnh quy đầu.
Vết loang trắng đen: là những di tích còn lại của đào ban, sẩn tạo thành các vết loang trắng đen loang lổ. Nếu thương tổn tập trung ở cổ thì gọi là “vòng vệ nữ”.
Viêm hạch lan tỏa: có thể thấy hạch ở bẹn, nách, cổ, dưới hàm, ụ ròng rọc. Hạch to nhỏ không đều, không đau, không dính vào nhau. Trong hạch có nhiều xoắn khuẩn.
Nhức đầu: thường hay xảy ra về ban đêm.
Rụng tóc: rụng đều, làm tóc bị thưa dần, còn gọi là rụng tóc kiểu “rừng thưa”.
Giang mai II tái phát
Thời kỳ này bắt đầu khoảng tháng thứ 4 đến tháng 12 kể từ khi mắc giang mai I. Các triệu chứng của giang mai II sơ phát tồn tại trong một thời gian rồi lại mất đi cho dù không điều trị. Qua một thời gian im lặng lại phát ra các thương tổn da, niêm mạc. Đó chính là giang mai thời kỳ II tái phát. Số lượng thương tổn ít hơn, nhưng tồn tại dai dẳng hơn.
Các thương tổn giang mai II tái phát: đào ban tái phát với ít vết hơn, nhưng kích thước mỗi vết lại to hơn, khu trú vào một vùng và hay sắp xếp thành hình vòng. Sẩn giang mai: trên các vùng da khác nhau, xuất hiện những sẩn, nổi cao hơn mặt da, rắn chắc, màu đỏ hồng, hình bán cầu, xung quanh có viền vảy, đó là các sẩn giang mai. Các sẩn giang mai rất đa dạng về hình thái: sẩn dạng vảy nến, dạng trứng cá, dạng thủy đậu, dạng loét… Các sẩn thường to hơn bình thường, có chân bè rộng, bề mặt phẳng và ướt, có khi xếp thành vòng xung quanh hậu môn, âm hộ. Các sẩn này chứa rất nhiều xoắn khuẩn và rất lây được gọi là sẩn phì đại hay sẩn sùi. Ở lòng bàn tay, bàn chân các sẩn giang mai có bề mặt phẳng, bong vảy da hoặc dày sừng, bong vảy theo hướng ly tâm nên thường tạo thành viền vảy mỏng ở xung quanh, gọi là “viền vảy Biette”.
Biểu hiện khác: có thể thấy viêm mống mắt, viêm gan, viêm họng khàn tiếng, viêm màng xương, đau nhức xương cơ đùi về đêm, viêm thận, biểu hiện thần kinh (đau, nhức đầu).
Giang mai thời kỳ III: bắt đầu vào năm thứ 3 của bệnh. Ngày nay ít gặp giang mai thời kỳ III vì người bệnh thường được phát hiện và điều trị sớm bằng penixilin. Ở thời kỳ này thương tổn có tính chất khu trú, mang tính phá hủy tổ chức, gây nên những di chứng không hồi phục, thậm chí tử vong cho người bệnh. Khả năng lây lan trong cộng đồng bị hạn chế. Các thương tổn giang mai III gồm:
+ Đào ban giang mai III: là những vết màu hồng, sắp xếp thành nhiều vòng cung, tiến triển rất chậm, tự khỏi, không để lại sẹo.
+ Củ giang mai: thương tổn ở trung bì, nổi lên thành hình bán cầu có đường kính khoảng 5-20mm, giống như hạt đỗ xanh. Các củ có thể đứng riêng rẽ hoặc tập trung thành đám, nhưng thường sắp xếp thành hình nhẫn, hình cung hoặc vằn vèo. Cũng có khi loét ra và đóng vảy tiết đen.
+ Gôm giang mai (gomme): gôm giang mai là thương tổn đặc trưng của giang mai thời kỳ III. Gôm là một thương tổn chắc ở hạ bì, tiến triển qua 4 giai đoạn: bắt đầu là những cục cứng dưới da, sờ giống như hạch, dần dần các cục này to ra, mềm dần và vỡ chảy ra dịch dính giống như nhựa cao su, tạo thành vết loét và vết loét dần dần lên da non rồi thành sẹo. Gôm có thể nhiều hoặc ít và có thể khu trú vào bất kỳ chỗ nào. Vị trí thường gặp là mặt, da đầu, mông, đùi, mặt ngoài phần trên cẳng chân,… Ở niêm mạc, vị trí thường gặp là miệng, môi, vòm miệng, lưỡi, mũi, hầu.
Nếu không được điều trị, các thương tổn của giang mai III có thể phát ra liên tiếp hết chỗ này đến chỗ khác và dai dẳng hàng năm. Đồng thời, có thể xâm nhập vào phủ tạng, khi vỡ ra gây phá hủy tổ chức, tàn phế cho người bệnh.
+ Ngoài thương tổn ở da/niêm mạc, giang mai thời kỳ III cũng thường lan vào phủ tạng như:
Tim mạch: gây phình động mạch, hở động mạch chủ. Mắt: viêm củng mạc, viêm mống mắt.
Thần kinh: viêm màng não cấp tính hoặc kinh diễn. Gôm ở màng não, tủy sống gây tê liệt.
Giang mai bẩm sinh
Trước đây giang mai bẩm sinh được xem là giang mai di truyền. Hiện nay, người ta xác định giang mai không phải là bệnh di truyền mà do người mẹ mắc bệnh giang mai lây cho thai nhi. Sự lây truyền thường xảy ra từ tháng thứ 4-5 của thai kỳ, do màng rau thai mỏng đi, máu mẹ dễ dàng trao đổi với máu thai nhi, nhờ vậy xoắn khuẩn giang mai sẽ xâm nhập vào thai nhi qua rau thai gây bệnh. Tùy theo mức độ nhiễm xoắn khuẩn từ người mẹ vào bào thai mà có thể xảy ra các trường hợp sẩy thai hoặc thai chết lưu, trẻ đẻ non và có thể tử vong. Nếu nhiễm xoắn khuẩn nhẹ hơn nữa, em bé mới sinh ra trông có vẻ bình thường, sau vài ngày hoặc 6-8 tuần lễ thấy xuất hiện các thương tổn giang mai, khi đó gọi là giang mai bẩm sinh sớm. Giang mai bẩm sinh có thể xuất hiện muộn hơn khi trẻ trên 2 tuổi, khi 5-6 tuổi hoặc lớn hơn gọi là giang mai bẩm sinh muộn.
Giang mai bẩm sinh sớm:
+ Thường xuất hiện trong 2 năm đầu, nhưng thường gặp nhất vẫn là 3 tháng đầu.
+ Các biểu hiện thường mang tính chất của giang mai thời kỳ thứ II mắc phải ở người lớn. Có thể có các triệu chứng sau: phỏng nước lòng bàn tay, bàn chân, thường gặp hơn là triệu chứng bong vảy ở lòng bàn tay, bàn chân, sổ mũi, khụt khịt mũi, viêm xương sụn. Giả liệt Parrot thường xảy trong 6 tháng đầu của trẻ sau sinh, có thể gặp chứng viêm xương sụn ở các xương dài với các biểu hiện: xương to, đau các đầu xương làm trở ngại vận động các chi, vì vậy gọi là “giả liệt Parrot”.
+ Toàn thân: trẻ đẻ ra nhỏ hơn bình thường, da nhăn nheo như ông già, bụng to, tuần hoàn bàng hệ, gan to, lách to. Trẻ có thể sụt cân nhanh, chết bất thình lình.
Giang mai bẩm sinh muộn:
+ Xuất hiện sau đẻ 3-4 năm hoặc khi đã trưởng thành.
+ Các triệu chứng của giang mai bẩm sinh muộn thường mang tính chất của giang mai thời kỳ thứ III mắc phải ở người lớn. Các triệu chứng thường gặp là viêm giác mạc kẽ, thường xuất hiện lúc dậy thì, bắt đầu bằng các triệu chứng nhức mắt, sợ ánh sáng ở một bên, về sau cả hai bên, có thể dẫn đến mù. Lác quy tụ. Điếc cả hai tai bắt đầu từ 10 tuổi.
+ Cũng có khi trên lâm sàng, người ta không phát hiện được các dấu hiệu của giang mai bẩm sinh sớm, giang mai bẩm sinh muộn mà chỉ thấy thủng vòm miệng, mũi tẹt, trán dô, xương chày lưỡi kiếm… Đấy chính là các di chứng của giang mai bẩm sinh do các thương tổn giang mai ở bào thai đã liền sẹo để lại.
– Các xét nghiệm
+ Tìm xoắn khuẩn: lấy bệnh phẩm ở các thương tổn như săng, mảng niêm mạc, sẩn hoặc hạch. Có thể soi tìm xoắn khuẩn trên kính hiển vi nền đen thấy xoắn khuẩn giang mai dưới dạng lò xo, di động hoặc nhuộm thấm bạc Fontana- Tribondeau.
+Các phản ứng huyết thanh
Phản ứng không đặc hiệu: kháng thể là một kháng thể kháng lipít không đặc hiệu có tên là reagin. Các phản ứng trong nhóm này là RPR (Rapid Plasma Reagin), VDRL (Venereal Disease Research Laboratory). Hiện nay phản ứng RPR hoặc VDRL thường được sử dụng vì các ưu điểm:
. Phản ứng dương tính sớm.
. Kỹ thuật đơn giản nên có thể sử dụng như phản ứng sàng lọc, lồng ghép khám sức khỏe hàng loạt.
. Là phản ứng không đặc hiệu nhưng có giá trị chẩn đoán.
Các phản ứng đặc hiệu: kháng nguyên là xoắn khuẩn gây bệnh giang mai, kháng thể đặc hiệu. Các phản ứng trong nhóm này là TPI (Treponema Pallidum Immobilisation’s Test): phản ứng bất động xoắn khuẩn; FTA (Fluorescent Treponema Antibody’s Test): phản ứng miễn dịch huỳnh quang có triệt hút; FTAabs (Fluorescent Treponema Antibody Absortion’s Test), TPHA (Treponema Pallidum Hemagglutination’s Assay).
5. ĐIỀU TRỊ
a) Nguyên tắc
– Điều trị sớm và đủ liều để khỏi bệnh, ngăn chặn lây lan, đề phòng tái phát và di chứng.
– Điều trị đồng thời cho cả bạn tình của người bệnh.
b) Điều trị cụ thể
Penixilin được lựa chọn, chưa có trường hợp nào xoắn khuẩn giang mai kháng penixilin.
– Cơ chế tác dụng của penixilin:
+ Penixilin có tác dụng diệt xoắn khuẩn.
+ Tác dụng diệt xoắn khuẩn chủ yếu xảy ra trong giai đoạn xoắn khuẩn sinh sản, phân chia.
+ Chu kỳ sinh sản của xoắn khuẩn là 30-33 giờ/lần. Ở giang mai sớm, xoắn khuẩn càng sinh sản và phát triển mạnh thì tác dụng của penixilin càng cao. Ngược lại, ở giang mai muộn, nhịp độ sinh sản và phát triển của xoắn khuẩn chậm thì dùng penixilin càng kém hiệu quả. Vì vậy, cần kéo dài thời gian dùng penixilin hơn.
+ Nồng độ ức chế tối thiểu là 0,03 đơn vị/ml huyết thanh. Nhưng nồng độ điều trị phải là 0,07- 0,2 đơn vị/ml huyết thanh. Nồng độ cao của penixilin không có tác dụng diệt xoắn khuẩn mà còn ức chế sự sinh sản của xoắn khuẩn nên chỉ loại penixilin chậm tiêu là thích hợp nhất.
– Phác đồ điều trị: tùy theo bệnh giang mai mới mắc hay đã mắc lâu mà áp dụng phác đồ thích hợp.
+ Điều trị giang mai I áp dụng 1 trong 3 phác đồ theo thứ tự ưu tiên:
. Benzathin penixilin G, 2.400.000 đơn vị tiêm bắp sâu liều duy nhất, chia làm 2, mỗi bên mông 1.200.000 đơn vị, hoặc:
. Penixilin procain G: tổng liều 15.000.000 đơn vị. Mỗi ngày tiêm 1.000.000 đơn vị, chia 2 sáng 500.000 đơn vị, chiều 500.000 đơn vị, hoặc:
. Benzyl penixilin G hòa tan trong nước. Tổng liều 30.000.000 đơn vị. Ngày tiêm 1.000.000 đơn vị chia làm nhiều lần, cứ 2-3 giờ tiêm 1 lần, mỗi lần 100.000-150.000 đơn vị.
+ Điều trị giang mai II sơ phát, giang mai kín sớm: áp dụng 1 trong 3 phác đồ theo thứ tự ưu tiên:
. Benzathin penixilin G: tổng liều 4.800.000 đơn vị tiêm bắp sâu, trong 2 tuần liên tiếp. Mỗi tuần tiêm 2.400.000 đơn vị, chia làm 2, mỗi bên mông 1.200.000 đơn vị, hoặc:
. Penixilin procain G: tổng liều 15.000.000 đơn vị. Mỗi ngày tiêm 1.000.000 đơn vị, chia hai mũi, sáng 500.000 đơn vị, chiều 500.000 đơn vị, hoặc:
. Benzyl penixilin G hòa tan trong nước. Tổng liều 30.000.000 đơn vị. Ngày tiêm 1.000.000 đơn vị chia làm nhiều lần, cứ 2-3 giờ tiêm 1 lần, mỗi lần 100.000-150.000 đơn vị.
Nếu dị ứng với penixilin thì thay thế bằng: tetracyclin 2g/ngày x 15 ngày hoặc erythromycin 2g/ngày x 15 ngày.
+ Điều trị giang mai II tái phát, phụ nữ có thai, giang mai III, giang mai kín muộn, giang mai bẩm sinh muộn ở người lớn. Áp dụng một trong ba phác đồ theo thứ tự ưu tiên:
. Benzathin penixilin G, tổng liều 9.600.000 đơn vị, tiêm bắp sâu trong 4 tuần liên tiếp, mỗi tuần tiêm 2.400.000 đơn vị, chia làm 2, mỗi bên mông 1.200.000 đơn vị, hoặc:
. Penixilin procain G, tổng liều 30.000.000 đơn vị. Mỗi ngày tiêm 1.000.000 đơn vị, chia 2 lần, sáng 500.000 đơn vị, chiều 500.000 đơn vị, hoặc:
. Benzyl penixilin G hòa tan trong nước, tổng liều 30.000.000 đơn vị. Ngày tiêm 1.000.000 đơn vị chia làm nhiều lần, cứ 2-3 giờ tiêm 1 lần, mỗi lần 100.000-150.000 đơn vị.
Nếu người bệnh dị ứng với penixilin có thể thay thế bằng tetracyclin 2-3g/ngày trong 15-20 ngày. Phụ nữ có thai dùng erythromycin 2-3g/ngày trong 15-20 ngày.
+ Điều trị giang mai bẩm sinh:
. Đối với giang mai bẩm sinh sớm (trẻ ≤ 2 tuổi)
Nếu dịch não tủy bình thường: Benzathin penixilin G 50.000 đơn vị/kg cân nặng, tiêm bắp liều duy nhất.
Nếu dịch não tủy bất thường: Benzyl penixilin G 50.000 đơn vị/kg cân nặng tiêm tĩnh mạch hoặc tiêm bắp 2 lần/ngày trong 10 ngày hoặc procain penixilin G 50.000 đơn vị/kg cân nặng tiêm bắp trong 10 ngày.
. Đối với giang mai muộn (trẻ > 2 tuổi): Benzyl penixilin G 20.000-30.000 đơn vị/kg/ngày tiêm tĩnh mạch hoặc tiêm bắp chia 2 lần, trong 14 ngày.
– Nếu người bệnh dị ứng với penixilin: erythromycin 7,5-12,5mg/kg, uống 4 lần/ngày trong 30 ngày.
– Lưu ý:
+ Điều trị có hiệu quả khi định lượng hiệu giá kháng thể sau điều trị giảm xuống.
+ Xét nghiệm lại RPR nên được làm vào tháng thứ 3, 6 và 12 sau khi hoàn thành điều trị.
+ Phần lớn các trường hợp giang mai có HIV sẽ đáp ứng tốt với phác đồ điều trị chuẩn.
6. PHÒNG BỆNH
– Tuyên truyền, giáo dục y tế cho cộng đồng thấy được nguyên nhân, cách lây truyền, biến chứng và cách phòng bệnh.
– Tập huấn chuyên môn cho các bác sĩ đa khoa, chuyên khoa da liễu và sản phụ khoa để khống chế đến mức tối đa giang mai bẩm sinh.
– Hướng dẫn tình dục an toàn: chung thủy một vợ, một chồng. Sử dụng bao cao su khi quan hệ tình dục: dùng đúng cách và thường xuyên, đặc biệt các đối tượng có nguy cơ cao như gái mại dâm, “khách làng chơi”. Thực hiện chương trình 100% sử dụng bao cao su khi quan hệ tình dục với đối tượng gái mại dâm.
BỆNH LẬU
(Gonorrhea)
1. ĐẠI CƯƠNG
– Là bệnh lây truyền qua đường tình dục thường gặp. Bệnh do song cầu khuẩn Gram âm có tên là Neisseria gonorrhoeae gây nên.
– Những năm gần đây bệnh lậu có xu hướng tăng. Theo ước tính của Tổ chức Y tế Thế giới (WHO), hằng năm trên toàn thế giới có khoảng 62 triệu người bệnh lậu trong tổng số 390 triệu người bệnh mắc các bệnh lây truyền qua đường tình dục.
– Bệnh thường gặp ở người trẻ tuổi, tỷ lệ bệnh ở thành thị nhiều hơn nông thôn. Biểu hiện chủ yếu ở bộ phận sinh dục, nhưng cũng có thể ở các vị trí khác như họng, hậu môn. Bệnh lậu ở nam thường có triệu chứng, ở nữ thường không có triệu chứng hoặc triệu chứng không rõ ràng.
– Bệnh có thể phối hợp với một số tác nhân gây viêm niệu đạo khác trong đó thường gặp nhất là Chlamydia trachomatis, trùng roi, Ureaplasma, Mycoplasma.
2. NGUYÊN NHÂN
a) Tác nhân gây bệnh
– Song cầu khuẩn lậu được Neisser tìm ra năm 1879, có tên khoa học là Neisseria gonorrhoae, có đặc điểm:
+ Hình hạt cà phê, sắp xếp thành từng cặp.
+ Bắt màu Gram âm nằm trong bạch cầu đa nhân.
+ Dài khoảng 1,6Pm, rộng 0,8Pm, khoảng cách giữa hai vi khuẩn 0,1Pm.
+ Nuôi cấy trên môi trường thạch máu hoặc nước báng phát triển nhanh. Hiện nay thường nuôi cấy trên môi trường Thayer-Martin và làm kháng sinh đồ.
+ Sức đề kháng yếu: ra khỏi cơ thể chỉ tồn tại một vài giờ.
b) Cách lây truyền
Hầu hết các trường hợp mắc lậu là do quan hệ tình dục với người bị bệnh qua đường âm đạo, hậu môn và đường miệng. Một số ít trường hợp có thể mắc lậu do dùng chung chậu, khăn hoặc qua quần áo nhiễm lậu cầu khuẩn. Mẹ mắc lậu, nếu không được điều trị có thể gây viêm kết mạc mắt do lậu cho trẻ sơ sinh khi sinh đẻ.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Bệnh lậu ở nam giới
Lậu cấp: ủ bệnh trung bình 3-5 ngày, sớm nhất là 1 ngày, chậm nhất là 2 tuần. Thời gian này người bệnh dù không có triệu chứng gì nhưng vẫn có khả năng lây lan cho người khác. Triệu chứng lâm sàng:
. Biểu hiện sớm nhất là cảm giác khó chịu dọc niệu đạo kèm đái dắt.
. Mủ có thể tự chảy ra hoặc đi tiểu ra mủ.
. Đái buốt, đái rắt.
. Miệng sáo, quy đầu viêm đỏ, có mủ chảy ra tự nhiên hoặc chảy ra khi vuốt dọc từ gốc dương vật.
. Toàn thân: có thể sốt, mệt mỏi.
Lậu mạn tính: thường do lậu cấp không được điều trị hoặc điều trị không đúng. Biểu hiện lâm sàng thường khó nhận biết làm người bệnh không biết mình bị bệnh. Có thể thấy các triệu chứng sau:
. Có giọt mủ vào buổi sáng khi chưa đi tiểu gọi là “giọt mủ ban mai”.
. Đái buốt không rõ ràng. Người bệnh có cảm giác nóng rát, dấm dứt dọc niệu đạo.
. Đái rắt do viêm niệu đạo sau.
. Có thể có các biến chứng như viêm mào tinh hoàn, viêm tinh hoàn, viêm tuyến tiền liệt, viêm túi tinh.
+ Bệnh lậu ở nữ
Lậu cấp: thời kỳ ủ bệnh ở nữ thường kéo dài hơn, trung bình 5-7 ngày. Biểu hiện lâm sàng thường âm thầm không rõ ràng. Khám bộ phận sinh dục thấy: mủ ở âm hộ, lỗ niệu đạo viêm đỏ có thể có mủ chảy ra, các lỗ tuyến Skène, Bartholin đỏ. Cổ tử cung viêm đỏ có mủ nhày màu vàng hoặc vàng xanh.
Lậu mạn: triệu chứng nghèo nàn. Có thể ra “khí hư” giống bất cứ viêm nhiễm nào ở bộ phận sinh dục. Tuy nhiên, có thể đưa đến nhiều biến chứng như: viêm niêm mạc tử cung, áp xe phần phụ, viêm tắc vòi trứng, viêm vùng hố chậu có thể gây vô sinh, chửa ngoài tử cung.
+ Lậu ở một số vị trí khác
Lậu hầu họng: do quan hệ sinh dục-miệng, lâm sàng có đau họng, ngứa họng. Khám thấy họng đỏ, có mủ, viêm họng cấp hoặc mạn, có thể kèm giả mạc.
Lậu hậu môn-trực tràng ở nam do quan hệ sinh dục-hậu môn. Ở nữ có thể do quan hệ tình dục qua hậu môn hoặc do mủ chảy từ âm hộ xuống hậu môn. Lâm sàng: người bệnh mót rặn, buồn đại tiện liên tục, lúc đầu còn có phân sau đó chỉ ra chất nhày hoặc không, có thể lẫn máu.
Lậu mắt:
. Ở trẻ sơ sinh, xuất hiện sau đẻ 1-3 ngày. Có thể bị một hoặc cả hai mắt. Mắt sưng nề không mở được, có rất nhiều mủ từ mắt chảy ra, kết mạc, giác mạc viêm đỏ và có thể loét, không điều trị kịp thời gây mù vĩnh viễn.
. Lậu mắt ở người lớn lây do dùng chung khăn, chậu rửa mặt với người bị nhiễm lậu hoặc do chính người bệnh gây ra khi đi tiểu mủ dính vào tay rồi dụi lên mắt. Biểu hiện: viêm kết mạc, giác mạc có mủ, mắt sưng nề.
– Xét nghiệm
+ Nhuộm Gram thấy song cầu bắt màu Gram âm trong và ngoài bạch cầu đa nhân trung tính.
+ Nuôi cấy trên môi trường Thayer- Martin và làm kháng sinh đồ.
+ PCR (Polymerase Chain Reaction) với lậu cầu.
+ Cần làm các xét nghiệm để phát hiện các bệnh khác phối hợp như nhiễm Chlamydia, trùng roi, Ureplasma, Mycoplasma, giang mai, nhiễm HIV.
b) Chẩn đoán phân biệt
– Viêm niệu đạo do Chlamydia, Ureplasma, Mycoplasma
– Viêm niệu đạo do tạp khuẩn
– Viêm niệu đạo do Candida
– Viêm niệu đạo do Trichomonas
4. ĐIỀU TRỊ
a) Nguyên tắc
– Điều trị sớm
– Điều trị đúng phác đồ
– Điều trị cả bạn tình
– Tuân thủ chế độ điều trị: không quan hệ tình dục, không làm việc nặng, tránh thức khuya, không uống rượu bia và chất kích thích, không làm thủ thuật tiết niệu trong thời gian điều trị.
– Điều trị đồng thời Chlamydia
b) Điều trị cụ thể
– Lậu cấp (lậu không biến chứng)
+ Cefixim uống 400mg liều duy nhất, hoặc
+ Ceftriaxon 250mg tiêm liều duy nhất, hoặc
+ Spectinomycin 2g tiêm bắp liều duy nhất.
Điều trị đồng thời Chlamydia với các thuốc sau:
+ Azithromycin 1g liều duy nhất, hoặc:
+ Doxycyclin 100mg x 2 lần/ngày x 7 ngày, hoặc:
+ Tetracyclin 500mg x 4 lần/ngày x 7 ngày, hoặc:
+ Erythromycin 500mg x 4 lần/ngày x 7 ngày, hoặc:
+ Clarithromyxin 250mg x 2 lần/ngày x 7 ngày.
Không dùng doxycyclin và tetraxyclin cho phụ nữ có thai và cho con bú, trẻ dưới 7 tuổi.
Điều trị bạn tình giống như điều trị cho người bệnh.
– Lậu mạn (lậu biến chứng)
+ Có biến chứng sinh dục tiết niệu: ceftriaxon 1g/ngày x 5-7 ngày. Phối hợp với điều trị Chlamydia như phác đồ trên.
+ Có biến chứng nhiễm lậu toàn thân, viêm màng não cần cho người bệnh nằm điều trị nội trú. Ceftriaxon 1-2 g/ngày, tiêm bắp hoặc tĩnh mạch x 10-14 ngày. Phối hợp với điều trị Chlamydia như phác đồ trên.
+ Lậu mắt ở trẻ sơ sinh: ceftriaxon 50mg/kg tiêm bắp liều duy nhất, tối đa không quá 125mg. Rửa mắt bằng nước muối sinh lý. Điều trị lậu cho bố mẹ. Phòng ngừa lậu mắt ở trẻ sơ sinh: rửa sạch mắt trẻ ngay sau khi đẻ. Nhỏ mắt bằng dung dịch nitrat bạc 1%.
5. PHÒNG BỆNH
– Giáo dục cho cộng đồng thấy nguyên nhân, cách lây truyền, biến chứng và cách phòng bệnh.
– Tập huấn chuyên môn cho các bác sĩ đa khoa, chuyên khoa da liễu và sản phụ khoa để khống chế đến mức tối đa lậu mắt ở trẻ sơ sinh.
– Hướng dẫn tình dục an toàn: chung thủy một vợ, một chồng. Sử dụng bao cao su khi quan hệ tình dục: dùng đúng cách và thường xuyên. Thực hiện chương trình 100% sử dụng bao cao su khi quan hệ tình dục với đối tượng gái mại dâm.
VIÊM ÂM HỘ- ÂM ĐẠO DO NẤM CANDIDA
(Vulvovaginal Candidiasis)
1. ĐẠI CƯƠNG
– Viêm âm hộ – âm đạo do nấm Candida là bệnh rất thường gặp ở phụ nữ. Người ta thấy rằng hầu hết phụ nữ đều có ít nhất một lần trong đời có biểu hiện lâm sàng viêm âm hộ – âm đạo do nấm Candida. Nhiều phụ nữ bị nhiễm Candida nhưng không có triệu chứng lâm sàng, xét nghiệm soi tươi hoặc nuôi cấy có nấm. Khoảng 25-30% phụ nữ khỏe mạnh có thể tìm thấy các chủng nấm Candida trong âm đạo dù không có biểu hiện lâm sàng.
– Viêm âm hộ – âm đạo do nấm Candida thường không lây qua quan hệ tình dục nên không cần thiết điều trị bạn tình của họ nhưng các trường hợp bệnh tái phát thì cần thiết phải khám cho bạn tình và điều trị cho cả hai.
– Tỷ lệ hiện mắc khoảng 5-15% phụ nữ trưởng thành, đứng thứ hai sau viêm âm đạo vi khuẩn trong bệnh lý viêm âm đạo. Khoảng 90% trường hợp viêm âm hộ – âm đạo do nấm có căn nguyên là Candida albicans.
2. NGUYÊN NHÂN
a) Tác nhân gây bệnh
– Candida là nấm men, gây bệnh ở niêm mạc sinh dục, tiêu hóa và có thể gây nhiễm nấm hệ thống. Khoảng 50% người mang Candida sinh dục sẽ trở thành bệnh có triệu chứng.
– Các loài Candida thường gây viêm âm hộ, âm đạo là C. albicans, C. glabrata và C. tropicalis. Các chủng khác như C. turolosis, C. krusei, C. stellatoide cũng có thể gây bệnh nhưng ít hơn.
b) Yếu tố thuận lợi
– Nấm Candida có thể sống ký sinh trong âm đạo mà không có biểu hiện lâm sàng. Sự phát triển và gây bệnh của nấm phụ thuộc vào độ cân bằng môi trường âm đạo và hệ thống miễn dịch cơ thể. Khi phá vỡ sự bình ổn môi trường này thì nấm sẽ phát triển và gây bệnh.
– Các yếu tố thuận lợi: dùng kháng sinh kéo dài, các thuốc corticoid, thuốc ức chế miễn dịch kéo dài hoặc người bị đái tháo đường, dùng thuốc tránh thai, có thai, làm các thủ thuật, thụt rửa nhiều, nhiễm HIV/AIDS.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Ngứa dữ dội, cảm giác rát bỏng vùng âm hộ gặp ở hầu hết các trường hợp.
+ Tiết dịch âm đạo: khí hư như váng sữa, dính vào thành âm đạo, có khi ra khí hư lẫn mủ. Dịch tiết không có mùi hôi.
+ Đái buốt, đau khi giao hợp.
+ Trường hợp nặng người bệnh ngứa nhiều, gãi gây xước âm hộ và nấm có thể lan đến tầng sinh môn, bẹn và vùng quanh hậu môn.
+ Khám: âm hộ, âm đạo đỏ, phù toàn bộ hoặc từng đám, bờ rõ rệt. Môi lớn đỏ, rãnh giữa môi lớn và môi bé phủ chất nhày trắng đục, thành âm đạo màu đỏ tươi.
+ Mở mỏ vịt thấy nhiều khí hư trắng đục, có khi lổn nhổn, khi lau khí hư có thể thấy vết trợt đỏ ở dưới. Ở cùng đồ sau, khí hư đọng lại như những hạt sữa đọng. Cổ tử cung bình thường, không loét, có thể thấy phủ một lớp màng giả lấy ra dễ dàng.
+ Bệnh thường nặng vào tuần trước khi có kinh.
+ Nam giới có thể bị viêm bao da-quy đầu do nấm Candida nhưng thường triệu chứng sẽ tự mất đi. Biểu hiện bao da-quy đầu đỏ, nề, ngứa hoặc cảm giác bỏng rát.
– Xét nghiệm
+ Soi tươi: lấy bệnh phẩm ở cùng đồ sau, phết lên phiến kính, hòa lẫn với một giọt nước muối sinh lý, soi kính hiển vi thấy tế bào nấm men có chồi hoặc không, có trường hợp thấy giả sợi.
+ Nuôi cấy trong môi trường Sabouraud, sau đó phân loại theo các bước như nuôi cấy trong môi trường huyết thanh, môi trường PCB (Potato-Carot-Bile: môi trường khoai tây mật bò) để phát hiện bào tử màng dày, làm phản ứng đồng hóa đường Auxacolor để xác định một số chủng nấm men chính dựa vào sự thay đổi màu sắc của một số loại đường.
+ Nhuộm Gram: tế bào nấm men bắt màu Gram âm.
+ Đo pH dịch âm đạo: thường < 4,5.
a) Chẩn đoán phân biệt
– Viêm âm đạo do trùng roi: dịch tiết âm đạo nhiều, dịch mủ màu vàng hoặc xanh, loãng, có bọt, ngứa âm hộ, pH dịch âm đạo ≥ 5,0; soi tươi dịch thấy trùng roi di động.
– Viêm âm đạo do vi khuẩn: dịch tiết âm đạo ít hoặc trung bình, có màu xám đồng nhất, lỏng, tráng đều thành âm đạo, có mùi hôi, pH dịch âm đạo > 4,5; test Sniff có mùi cá ươn; soi tươi hay nhuộm Gram dịch thấy tế bào”Clue cell”, tăng Gargnerella vaginalis và vi khuẩn yếm khí, giảm Lactobacilli.
– Viêm ống cổ tử cung do lậu cầu và/hoặc C. trachomatis:
+ Ống cổ tử cung có dịch nhày mủ hoặc mủ máu. Có thể kèm theo viêm tuyến Bartholin, Skène.
+ Xét nghiệm: Nhuộm Gram và nuôi cấy tìm lậu cầu.
PCR chẩn đoán lậu cầu và Chlamydia.
4. ĐIỀU TRỊ
Dùng một trong các phác đồ sau đây:
– Viên đặt âm đạo nystatin 100.000 đơn vị, đặt 1 viên vào âm đạo khi đi ngủ trong 14 ngày liên tục (kể cả những ngày có kinh), hoặc
– Viên đạn miconazol hoặc clotrimazol 200mg, đặt 1 viên vào âm đạo khi đi ngủ trong 3 ngày, hoặc
– Viên đạn clotrimazol 500mg, đặt 1 viên duy nhất, hoặc
– Viên đạn econazol 150mg, đặt 1 viên vào âm đạo khi đi ngủ trong 2 ngày, hoặc
– Itraconazol (Sporal) 100mg uống 2 viên/ngày trong 3 ngày, hoặc
– Fluconazol 150mg uống 1 viên duy nhất.
Các trường hợp viêm âm hộ – âm đạo tái phát cần được nghiên cứu và đánh giá rất cẩn thận để phòng tái phát cho người bệnh.
Chú ý:
– Loại bỏ các yếu tố dễ đưa đến tái phát bệnh như sử dụng kháng sinh kéo dài, các thuốc corticoid, thuốc ức chế miễn dịch kéo dài, thụt rửa âm đạo. Nên mặc đồ lót thoáng bằng vải sợi.
– Không dùng clotrimazol cho phụ nữ có thai trong 3 tháng đầu.
– Đối với phụ nữ có thai chỉ nên dùng thuốc bôi hoặc thuốc đặt tại chỗ, các thuốc nhóm azol hiệu quả nhất là miconazol, clotrimazol, buconazol và terconazol.
– Thai nghén làm cho bệnh nặng lên và khó chữa. Bà mẹ có thể lây bệnh cho con khi sinh đẻ gây tưa miệng làm trẻ khó bú. Do vậy, cần điều trị tốt cho mẹ và cần khám cho con để điều trị sớm.
5. PHÒNG BỆNH
– Vệ sinh cá nhân.
– Hạn chế sử dụng kháng sinh, corticoid, thuốc tránh thai bừa bãi, điều trị tốt đái tháo đường.
HERPES SINH DỤC
(Genital herpes simplex viral infections)
1. ĐẠI CƯƠNG
– Nhiễm herpes sinh dục (HSV) là một bệnh lây truyền qua đường tình dục, có triệu chứng hoặc không. Bệnh gây ảnh hưởng nhiều đến tâm lý người bệnh vì triệu chứng xảy ra ở vùng sinh dục, diễn biến mạn tính và tái phát, hiện chưa điều trị khỏi được và lây cho bạn tình, có thể lây cho trẻ sơ sinh khi mẹ bị bệnh.
– Bệnh thường xảy ra ở người trẻ, trong độ tuổi hoạt động tình dục mạnh, gặp nhiều ở các nhóm có hành vi tình dục nguy cơ cao. Tỷ lệ hiện mắc tùy theo vùng địa lý, nhóm đối tượng, tỷ lệ chung ở người lớn khoảng hơn 20% đến 70-80%. Tỷ lệ lây truyền giữa cặp vợ chồng khi một người bị nhiễm là 10%/năm. HSV sinh dục làm tăng nguy cơ lây nhiễm HIV.
2. NGUYÊN NHÂN
Tác nhân gây bệnh chủ yếu là HSV-2, nhưng HSV-1 hiện nay đang có xu hướng tăng do quan hệ miệng-sinh dục.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Nhiễm HSV sinh dục tiên phát Thời gian ủ bệnh khoảng 1 tuần. Đa số không có triệu chứng.
Ban đầu là sốt, nhức đầu, mệt mỏi, đau cơ và có thể có biểu hiện viêm màng não vô khuẩn. Các triệu chứng trên nặng nhất khoảng 3-4 ngày sau khi xuất hiện mụn nước và giảm rồi mất đi sau 3-4 ngày.
Triệu chứng tại chỗ tùy theo vị trí thương tổn: có thể đau, ngứa, tiểu khó, đau lưng, tiết dịch niệu đạo và/hoặc tiết dịch âm đạo. Biểu hiện là đám thương tổn mụn nước thành chùm, nhanh chóng thành mụn mủ rồi vỡ để lại vết trợt nông, đôi khi bội nhiễm thành vết loét. Thương tổn có thể có vảy tiết, lành sau 2-4 tuần.
Hạch bẹn sưng đau, có thể sưng hạch tiểu khung gây đau tiểu khung. Một số trường hợp có bệnh cảnh lâm sàng nặng, lan rộng các thương tổn và cần phải điều trị tích cực.
+ Nhiễm HSV sinh dục tái phát
Các thương tổn tái phát có thể xảy ra tại vùng thương tổn cũ. Tuy nhiên, lâm sàng thường không nặng và rõ như nhiễm HSV tiên phát. Thời gian diễn biến bệnh khoảng 1-2 tuần.
Triệu chứng cơ năng: ngứa, cảm giác bỏng rát, kích thích khó chịu trước khi xuất hiện mụn nước. Triệu chứng khác có thể là tiểu khó, đau thần kinh hông, khó chịu ở trực tràng.
– Xét nghiệm
+ Chẩn đoán tế bào Tzanck: nhuộm Giemsa hoặc Wright dịch mụn nước thấy ly gai và tế bào có nhân khổng lồ. Giá trị chẩn đoán 75% trường hợp thương tổn mới.
+ Miễn dịch huỳnh quang trực tiếp: dùng kháng thể đơn dòng có thể phát hiện được HSV-1 và HSV-2.
+ Nuôi cấy HSV.
+ Xét nghiệm huyết thanh tìm kháng thể kháng HSV-1 và HSV-2.
+ PCR với HSV-1 và HSV-2.
b) Chẩn đoán phân biệt
– Giang mai 1: săng giang mai
– Hạ cam mềm
– Bệnh áp tơ, Behcet
– Nấm Candida có thể gây các vết trợt
– Hồng ban cố định nhiễm sắc…
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Bệnh thường tự khỏi sau 2-3 tuần.
– Điều trị tại chỗ chống bội nhiễm và dùng thuốc kháng virút đường uống làm giảm triệu chứng bệnh và hạn chế bài xuất HSV.
b) Điều trị cụ thể
– Tại chỗ
+ Dùng các dung dịch sát khuẩn như milian, betadin và có thể bôi kem acyclovir khi mới xuất hiện mụn nước. Acyclovir bôi cứ 3 giờ/1 lần, ngày bôi 6 lần trong 7 ngày.
+ Thuốc bôi càng sớm càng tốt, có hiệu quả với các thương tổn nhẹ và vừa trên người bệnh bình thường.
– Toàn thân: các thuốc kháng virút như acyclovir, valaciclovir, famciclovir.
Thuốc có hiệu quả điều trị nhiễm HSV tiên phát hơn là tái phát.
+ Acyclovir 400mg, uống ngày 3 viên, chia đều 3 lần trong ngày hoặc acyclovir 200mg, uống ngày 5 viên chia đều 5 lần trong ngày, điều trị 7-10 ngày, hoặc:
+ Valacyclovir 1g uống 2 lần/ ngày trong 7-10 ngày, hoặc
+ Famciclovir 250mg, uống ngày 3 lần trong 5-10 ngày.
+ Điều trị nhiễm HSV tái phát: cần điều trị khi có triệu chứng hoặc trong 2 ngày khi triệu chứng xuất hiện. Hiệu quả làm bệnh diễn biến ngắn hơn, giảm triệu chứng nhưng không ngăn ngừa được tái phát. Liều dùng như trong điều trị bệnh tiên phát.
+ Điều trị liều duy trì tránh tái phát và hạn chế bài xuất HSV: acyclovir 400mg, uống ngày 2 viên, dùng liên tục trong 1 năm.
+ Điều trị cho người bệnh suy giảm miễn dịch và HSV kháng lại acyclovir theo phác đồ riêng.
5. PHÒNG BỆNH
Đối với nhiễm HSV sinh dục là một bệnh lây truyền qua đường tình dục, phải thực hiện các biện pháp phòng tránh như với các bệnh lây truyền qua đường tình dục khác. Bao cao su có hiệu quả phòng tránh lây truyền bệnh nhưng không đạt được hiệu quả 100%. Hơn nữa, do nhiễm HSV có nguy cơ rất cao lây truyền HIV nên đặc biệt quan tâm đến bệnh này trong chương trình phòng chống bệnh lây truyền qua đường tình dục và cả HIV/AIDS.
NHIỄM CHLAMYDIA TRACHOMATIS SINH DỤC-TIẾT NIỆU
(Chlamydia trachomatis infections)
1. ĐẠI CƯƠNG
– Chlamydia là tác nhân gây mù loà và bệnh lây truyền qua đường tình dục (LTQĐTD). Có ba biến thể sinh học khác nhau của Chlamydia:
+ Biến thể trachoma-serovars A, B và C gây bệnh mắt hột.
+ Chlamydia trachomatis gây các bệnh đường sinh dục ở người mà chủ yếu gây viêm niệu đạo có triệu chứng và không triệu chứng.
+ Biến thể serovars L1, L2, L3 gây bệnh hột xoài có cùng nhóm huyết thanh với bệnh mắt hột nhưng có lâm sàng xâm nhập lan tràn gây tổn hại nhiều hơn ở vùng sinh dục-tiết niệu.
– C. trachomatis gây nhiễm khuẩn đường sinh dục có triệu chứng gần giống như bệnh lậu. Việc nuôi cấy phân lập vi khuẩn rất khó khăn.
– Các yếu tố nguy cơ làm tăng bệnh bao gồm những người có triệu chứng và không có triệu chứng và bạn tình của họ không được chẩn đoán và điều trị sớm, các thày thuốc chưa có kinh nghiệm và chưa quan tâm đến bệnh này.
– Tỷ lệ mới mắc C. trachomatis không rõ do người bệnh không có triệu chứng đặc hiệu. Khả năng lây truyền bệnh cũng không rõ do thời gian ủ bệnh dài và khó phân lập được C. trachomatis.
2. NGUYÊN NHÂN
Chlamydia là vi khuẩn nội tế bào bắt buộc do không có khả năng tổng hợp các hợp chất có năng lượng cao (ATP và GTP). Điểm căn bản là chu kỳ nhân lên khác thường với hai hình thái rất đặc biệt để đáp ứng với đời sống nội tế bào và ngoại tế bào. Tiểu thể nhiễm trùng-thể căn bản (elementary body-EB) chịu được đời sống ngoại bào nhưng không có chuyển hóa. Tiểu thể này tiếp cận tế bào, chui vào trong và thay đổi thành có hoạt động chuyển hóa và thành thể lưới (reticulate body). Sau đó nó lấy các chất của tế bào chủ để tổng hợp ra RNA, DNA và protein của nó. Chính giai đoạn chuyển hóa mạnh này làm vi khuẩn nhạy cảm với kháng sinh. Chu kỳ nhân lên của Chlamydia khoảng 48-72 giờ, tế bào bị phá hủy và giải phóng ra thể cơ bản nhiễm trùng.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
Nhiễm C. trachomatis ở nam: biểu hiện chủ yếu là viêm niệu đạo.
+ Viêm niệu đạo:
. Ở những người bệnh bị viêm niệu đạo không do lậu có khoảng 35-50% là do C. trachomatis. Triệu chứng là đi tiểu khó (đái buốt, đái rắt, đau khi đi tiểu) và tiết dịch niệu đạo, dịch nhày màu trắng đục hay trắng trong, số lượng ít đến vừa.
. Khám thấy miệng sáo đỏ, viêm nề, không thấy các bệnh lý khác như sưng hạch bẹn, các ổ đau trong niệu đạo, các thương tổn bệnh herpes ở miệng sáo và dương vật.
. Thời gian ủ bệnh khá dài (7-21 ngày), trái với lậu (3-5 ngày). Có tới trên 50% không biểu hiện triệu chứng, khi xét nghiệm dịch niệu đạo bằng nhuộm Gram không thấy song cầu Gram âm và có t 5 bạch cầu đa nhân/vi trường với độ phóng đại 1000X.
Chú ý là viêm niệu đạo sau lậu không do lậu thường do C. trachomatis. Những người bệnh này có khả năng mắc cùng một lúc cả hai bệnh nhưng bệnh do Chlamydia có thời gian ủ bệnh dài hơn và điều trị lậu không diệt được Chlamydia.
+ Viêm mào tinh hoàn và viêm tuyến tiền liệt:
. C. trachomatis là nguyên nhân chủ yếu gây viêm mào tinh hoàn mà trước đây cho rằng không rõ căn nguyên.
. Biểu hiện là đau một bên bìu, phù nề, đau và sốt, thường có viêm niệu đạo hoặc không.
. Điều trị bằng tetraxyclin bệnh tiến triển tốt cho thấy C. trachomatis là căn nguyên.
. Vai trò gây bệnh của C. trachomatis trong viêm tuyến tiền liệt không do vi khuẩn chưa được rõ.
+ Viêm trực tràng:
. Ở những người giao hợp qua đường hậu môn thì cả LGV và không phải LGV đều có thể gây viêm trực tràng. C. trachomatis không phải LGV có bệnh cảnh lâm sàng nhẹ hơn từ không có triệu chứng đến có triệu chứng giống viêm trực tràng do lậu rồi đau trực tràng và chảy máu, tiết nhày và ỉa chảy.
. Nhuộm Gram dịch trực tràng có nhiều bạch cầu đa nhân. Soi trực tràng thấy niêm mạc bị tổn thương dễ bị bể vụn.
+ Hội chứng Reiter:
. Gồm các triệu chứng viêm niệu đạo, viêm kết mạc mắt, viêm khớp và các thương tổn đặc trưng ở da, niêm mạc có liên quan đến nhiễm trùng C. trachomatis.
. Xét nghiệm miễn dịch huỳnh quang cho thấy trên 80% số người bị hội chứng Reiter có C. trachomatis. Bệnh thường gặp ở những người có HLA-B27.
Nhiễm C. trachomatis ở phụ nữ:
+ Viêm cổ tử cung
. Đa số người bệnh không có các dấu hiệu bệnh, khoảng 1/3 có dấu hiệu tại chỗ.
. Các dấu hiệu thường gặp là tiết dịch nhày mủ và lộ tuyến phì đại với biểu hiện phù nề, xung huyết và dễ chảy máu.
. Khám lâm sàng cổ tử cung thấy cổ tử cung dễ chảy máu, có dịch mủ trong ống cổ tử cung và phù nề ở vùng lộ tuyến phì đại cổ tử cung.
. Nhuộm Gram dịch tiết cổ tử cung thấy có trên 30 bạch cầu/vi trường, độ phóng đại 1000X.
+ Viêm niệu đạo
. Có tiết dịch niệu đạo, miệng niệu đạo đỏ hoặc phù nề. Ở những người có dịch tiết cổ tử cung có kèm theo đái khó, đái rắt là gợi ý việc người bệnh đồng thời bị viêm niệu đạo do C. trachomatis. Viêm niệu đạo do C. trachomatis có thể được nghĩ đến ở những người phụ nữ trẻ ở tuổi hoạt động tình dục mạnh mà có đi tiểu khó, đái rắt và mủ niệu, đặc biệt khi họ có bạn tình có triệu chứng viêm niệu đạo hoặc có bạn tình mới.
. Nhuộm Gram dịch tiết niệu đạo thấy có trên 10 bạch cầu đa nhân trung tính/vi trường ở độ phóng đại 1000X, không thấy có lậu cầu, trùng roi và trực khuẩn. Tuy nhiên, đại đa số người bệnh bị viêm niệu đạo do C. trachomatis không có triệu chứng lâm sàng.
+ Viêm tuyến Bartholin: cũng như lậu cầu, C. trachomatis gây viêm xuất tiết ống tuyến Bartholin. Viêm tuyến Bartholin có mủ có thể do C. trachomatis đơn thuần hay phối hợp với lậu cầu.
+ Viêm nội mạc tử cung: có tới gần một nửa số người bệnh viêm cổ tử cung và hầu hết số người viêm vòi trứng bị viêm nội mạc tử cung. Vi khuẩn lan qua niêm mạc tử cung lên vòi trứng. Sốt sau khi đẻ và viêm nội mạc tử cung sau đẻ thường do không điều trị C. trachomatis khi mang thai.
+ Viêm vòi trứng: cũng là biến chứng của viêm cổ tử cung do C. trachomatis. Tuy vậy, triệu chứng rất nghèo nàn hoặc không có triệu chứng. Hậu quả sẹo ống dẫn chứng gây nên chửa ngoài tử cung và vô sinh.
+ Viêm quanh gan (hội chứng Fitz-Hugh-Cutis): có thể xảy ra sau hoặc cùng lúc với viêm vòi trứng. Bệnh được nghĩ đến khi gặp ở phụ nữ trong tuổi hoạt động tình dục mạnh, có biểu hiện đau hạ sườn phải, sốt, buồn nôn hoặc nôn.
– Xét nghiệm
+ Nuôi cấy phân lập C. trachomatis: có độ đặc hiệu và độ nhạy cao.
+ Miễn dịch huỳnh quang trực tiếp bằng kháng thể đơn dòng có độ nhạy không cao.
+ Miễn dịch gắn men bằng kháng thể đơn dòng/đa dòng: độ nhạy 60-80%, đặc hiệu 97-99%.
+ PCR hoặc LCR: là kỹ thuật có độ nhạy và đặc hiệu cao nhất, đạt gần 100%.
Chẩn đoán xác định
– Đối với nam giới: Cần xét nghiệm cho những người bệnh lậu, viêm niệu đạo không do lậu. Xét nghiệm nhuộm Gram thấy có trên 4 bạch cầu đa nhân/vi trường ở độ phóng đại 1000X, không có song cầu Gram âm. Nuôi cấy tìm lậu cầu, làm PCR, LCR hoặc ELISA dương tính với C.trachomatis.
– Đối với phụ nữ: có tiền sử phơi nhiễm với C.trachomatis (có quan hệ tình dục hoặc bạn tình có dấu hiệu, triệu chứng bệnh) và có biểu hiện một số triệu chứng (viêm cổ tử cung tiết dịch nhày mủ, viêm niêm mạc tử cung, viêm tiểu khung, viêm niệu đạo, viêm trực tràng) cần được xét nghiệm. Xét nghiệm dịch cổ tử cung có >20 bạch cầu đa nhân/vi trường ở độ phóng đại 1000X, không có song cầu Gram âm. Nuôi cấy tìm lậu cầu, làm PCR, LCR hoặc ELISA dương tính. Những phụ nữ có nguy cơ cao bị nhiễm bệnh (người bệnh đến các phòng khám STD, phụ khoa, phụ nữ sảy thai, người có nhiều bạn tình) cần được xét nghiệm sàng lọc.
4. ĐIỀU TRỊ
Trị liệu được lựa chọn là azitromycin, tetracyclin hoặc doxycyclin trong 1-3 tuần.
a) Điều trị nhiễm C. trachomatis không biến chứng ở niệu đạo, cổ tử cung và trực tràng
– Phác đồ khuyến cáo điều trị nhiễm Chlamydia:
+ Azithromycin 1g uống liều duy nhất, hoặc:
+ Doxycyclin 100mg, uống 2 lần/ ngày trong 7 ngày.
– Các phác đồ thay thế:
+ Erythromycin 2 g/ngày, chia 4 lần trong 7 ngày hoặc:
+ Levofloxacin 500 mg một lần/ ngày trong 7 ngày, hoặc:
+ Ofloxacin 300mg uống 2 lần/ ngày trong 7 ngày.
– Một số thuốc khác có hiệu quả điều trị như amoxicillin, rifampicin, sulfonamid, clindamycin và các fluoroquinolon. Các thuốc không có tác dụng điều trị như penicilin, ampixilin, cephalosporin, spectinomycin.
– Theo dõi sau điều trị cho thấy có một số trường hợp bị lại (5-10%) có thể do tái phát hoặc tái nhiễm. Một số người bệnh sau điều trị mặc dù không còn C. trachomatis nhưng vẫn còn triệu chứng hoặc tái phát triệu chứng bệnh có thể do đồng thời bị tác nhân gây bệnh khác.
b) Điều trị cho phụ nữ có thai
– Erythromycin 500mg uống 4 viên/ngày trong 7 ngày, hoặc:
– Amoxicillin 500mg uống 3 viên ngày trong 7 ngày, hoặc có thể thay thế bằng:
– Azithromycin 1g uống liều duy nhất
Các bạn tình của người bệnh cần được xét nghiệm trong vòng 30 ngày sau khi phơi nhiễm hoặc được điều trị bằng tetracyclin, doxycyclin.
5. PHÒNG BỆNH
– Trở ngại chủ yếu trong việc phòng chống có hiệu quả nhiễm trùng sinh dục do C. trachomatis là không có các xét nghiệm đặc hiệu tại các phòng khám STD.
– Có tới trên 40% người bệnh nhiễm C. trachomatis không có triệu chứng và rất nhiều người trong tuổi hoạt động tình dục bị nhiễm C. trachomatis mà không đi khám chữa bệnh vì không có triệu chứng hoặc triệu chứng rất nghèo nàn.
– Một biện pháp có thể thực hiện là tầm soát C. trachomatis ở các phòng khám nơi có nhiều người bệnh để phát hiện các trường hợp không có triệu chứng. Việc điều trị cho bạn tình là một biện pháp quan trọng và hiệu quả.
BỆNH LÝ ĐƯỜNG SINH DỤC DO LẬU CẦU VÀ C. TRACHOMATIS
|
Cơ quan |
Lậu cầu |
C. trachomatis |
|
Nam |
||
|
Niệu đạo |
Viêm niệu đạo do lậu |
NGU, PGU |
|
Mào tinh |
Viêm mào tinh hoàn |
Viêm mào tinh hoàn |
|
Trực tràng |
Viêm trực tràng |
Viêm trực tràng |
|
Kết mạc |
Viêm kết mạc |
Viêm kết mạc |
|
Hệ thống |
Nhiễm lậu cầu lan tỏa |
HC- Reiter |
|
Nữ |
||
|
Niệu đạo |
HC niệu đạo cấp |
HC niệu đạo cấp |
|
Tuyến Bartholin |
Viêm tuyến Bartholin |
Viêm tuyến Bartholin |
|
Cổ tử cung |
Viêm cổ tử cung |
Viêm cổ tử cung |
|
Vòi trứng |
Viêm vòi trứng |
Viêm vòi trứng |
|
Kết mạc mắt |
Viêm kết mạc mắt |
Viêm kết mạc mắt |
|
Màng ngoài gan |
Viêm quanh gan |
Viêm quanh gan |
|
Hệ thống |
Nhiễm lậu cầu lan tỏa |
Viêm khớp phản ứng |
BỆNH LÝ DO CHLAMYDIA GÂY NÊN Ở NGƯỜI
|
Chủng |
Túyp huyết thanh |
Bệnh |
|
C. psittaci |
Nhiều túyp huyết thanh |
Psittacosis |
|
C. pneumoniae |
TWAR |
Bệnh lý đường hô hấp |
|
C. trachomatis |
L1, L2, L3 A,B,Ba,C D,E,F,G,H,I,J,K |
Bệnh hột xoài Bệnh mắt hột Viêm kết mạc mắt thể vùi, viêm niệu đạo, VCTC, viêm vòi trứng, viêm trực tràng, viêm mào tinh hoàn, viêm phổi trẻ sơ sinh. |
VIÊM ÂM ĐẠO DO TRÙNG ROI
(Trichomoniasis)
1. ĐẠI CƯƠNG
– Bệnh lây truyền chủ yếu qua đường tình dục, gây viêm âm đạo ở nữ và viêm niệu đạo ở nam. Tuy nhiên, nhiều trường hợp không biểu hiện triệu chứng.
– Phụ nữ thường biểu hiện triệu chứng nhiều hơn và có liên quan đến vỡ màng ối sớm. Trùng roi sinh dục có nguy cơ làm tăng khả năng lây truyền HIV lên 2-3 lần. Theo WHO, hàng năm trên thế giới có khoảng 180 triệu trường hợp mới nhiễm trùng roi. Ở các nước đang phát triển, tỷ lệ nhiễm T. vaginalis thường cao đặc biệt ở châu Phi và Đông Nam Á. Ở Việt Nam, tỷ lệ nhiễm trùng roi không cao, với phụ nữ có thai là dưới 1%, với phụ nữ mại dâm dưới 5%.
2. NGUYÊN NHÂN
a) Tác nhân gây bệnh
– Có trên 100 loài trùng roi, trong đó có 3 loại ký sinh ở người là trùng roi âm đạo (Trichomonas vaginalis), còn có hai loại khác là Trichomonas tenax ký sinh không gây bệnh ở miệng và Pantatrichomonas hominis (còn gọi là Trichomonas intestinalis) gây bệnh ở ruột.
– T. vaginalis có dạng hạt chanh, kích thước thay đổi tùy theo môi trường âm đạo, từ 7-32µm và rộng 5-12µm, kích thước tương đương với bạch cầu. T. vaginalis có 4 đôi roi tự do phía trước, đôi thứ năm ở phía sau, chuyển động theo kiểu giật nên dễ dàng phát hiện trên tiêu bản soi tươi hoặc kính hiển vi nền đen ngay sau khi trích thủ bệnh phẩm. T. vaginalis có thể sống vài giờ trong điều kiện ẩm ướt hoặc trong dịch cơ thể.
b) Cách lây truyền
Bệnh lây chủ yếu qua quan hệ tình dục. Ngoài ra bệnh có thể lây do tiếp xúc với nguồn nước nhiễm T. vaginalis qua bồn tắm, khăn tắm.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
Nhiễm trùng roi ở nữ
+ Âm đạo là nơi bị nhiễm nhiều nhất, sau đó đến niệu đạo, các tuyến Bartholin và Skène, cổ tử cung.
+ Thời gian ủ bệnh từ 1-4 tuần. Nhiễm trùng roi sinh dục nữ có thể không triệu chứng đến viêm âm đạo nặng. Khoảng 1/4 trường hợp không có biểu hiện lâm sàng.
+ Triệu chứng thường gặp nhất là khí hư âm đạo. Dịch tiết nhiều, loãng, có bọt, màu vàng, xanh, mùi hôi. Đặc điểm của khí hư do trùng roi có tính chất riêng biệt nên có thể phân biệt với khí hư do nấm và các tác nhân khác.
+ Có thể kèm theo ngứa âm hộ, đi tiểu khó, đau bụng dưới và đau khi giao hợp.
+ Khám: viêm âm hộ – âm đạo đỏ, phù nề, cổ tử cung viêm đỏ, phù nề, dễ chảy máu, có hình ảnh “cổ tử cung hình quả dâu tây”, có thể có xuất huyết thành điểm; có nhiều khí hư màu vàng xanh loãng và có bọt nhỏ ở cùng đồ. Cần lưu ý xem có bệnh khác đồng nhiễm như lậu, chlamydia và viêm âm đạo vi khuẩn.
+ Trùng roi âm đạo có thể gây các biến chứng như viêm tiểu khung, đau bụng dưới, gây trẻ sơ sinh thiếu cân, vỡ ối sớm, đẻ non.
Nhiễm trùng roi ở nam
+ Nam giới có thể phân lập trùng roi ở niệu đạo, nước tiểu, tinh dịch, sinh dục ngoài, mào tinh và tuyến tiền liệt.
+ Thời gian ủ bệnh 3-9 ngày, nhưng cũng có thể lâu hơn.
+ Đa số nam bị nhiễm trùng roi không có triệu chứng lâm sàng. Trùng roi có thể gây viêm niệu đạo ở nam, triệu chứng thường không đặc hiệu.
+ Có thể thấy tiết dịch niệu đạo với số lượng dịch ít, không đặc nhầy mủ như bệnh lậu, đi tiểu buốt và thấy có dịch chảy ra.
+ Xét nghiệm có thể thấy trùng roi và bạch cầu trong dịch niệu đạo > 5/vi trường.
+ Biến chứng có thể là viêm mào tinh, viêm tuyến tiền liệt.
– Xét nghiệm
+ Soi tươi dịch âm đạo: lấy bệnh phẩm ở cùng đồ sau, hòa bệnh phẩm vào giọt nước muối sinh lý, soi kính hiển vi ngay sẽ thấy hình thể điển hình của trùng roi có hình hạt chanh đang di động. Tỷ lệ dương tính trong 50-70% trường hợp. Ở nam lấy dịch niệu đạo soi tươi tìm trùng roi và nhuộm tìm bạch cầu đa nhân.
+ Nhuộm Gram tìm trùng roi ít chính xác hơn so với soi tươi.
+ Test nhanh có độ nhạy đạt gần 90% và độ đặc hiệu 95% so với soi tươi và nuôi cấy.
+ PCR có độ nhạy và đặc hiệu đạt từ trên 80-100% so với soi tươi và nuôi cấy.
+ Nuôi cấy trong môi trường Diamond có thể dương tính trong 97% các trường hợp.
+ pH dịch âm đạo khoảng 4,9-7,5.
b) Chẩn đoán phân biệt
– Viêm âm đạo do nấm Candida: ngứa âm hộ, ra khí hư từ ít đến trung bình, màu trắng váng sữa dính vào thành âm đạo, pH dịch âm đạo ≤ 4,5. Soi tươi dịch âm đạo thấy 80% có bào tử, giả sợi nấm. Nuôi cấy nấm dương tính.
– Viêm âm đạo do vi khuẩn (bacterial vaginosis-BV): dịch tiết âm đạo ít hoặc trung bình, có màu xám đồng nhất, tráng đều thành âm đạo, có mùi hôi, pH dịch âm đạo > 4,5; test Sniff có mùi cá ươn; soi tươi hay nhuộm Gram dịch âm đạo thấy “Clue cell”, tăng Gardnerella vaginalis và vi khuẩn yếm khí, giảm Lactobacilli.
– Viêm ống cổ tử cung do lậu cầu và/hoặc Chlamydia trachomatis: trong ống cổ tử cung có dịch nhày mủ hoặc mủ có máu. Có thể kèm theo viêm tuyến Bartholin, Skène.
4. ĐIỀU TRỊ
– Metronidazol 2g hoặc tinidazol 2g uống liều duy nhất, hoặc
– Metronidazol 500mg uống 2 lần/ngày trong 7 ngày.
Chú ý:
– Metronidazol 2g liều duy nhất vẫn có thể sử dụng cho phụ nữ có thai trong 3 tháng đầu, dù nguyên tắc là chống chỉ định nhưng cân nhắc giữa tác dụng phụ và biến chứng do nhiễm trùng roi thì sử dụng metronidazole 2g vẫn an toàn. Người bệnh không được uống rượu khi đang uống thuốc và cho đến 24 giờ sau khi ngừng thuốc.
– Phụ nữ nhiễm trùng roi không triệu chứng vẫn được điều trị theo phác đồ như có triệu chứng.
– Điều trị cho bạn tình với liều tương tự.
– Nhiễm trùng roi kèm nhiễm lậu cầu thì phải điều trị trùng roi trước và lậu cầu sau.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Phụ nữ có thai bị nhiễm trùng roi có thể đẻ non và đẻ con thiếu cân.
– Nhiễm trùng roi sinh dục có thể làm tăng khả năng lây nhiễm HIV.
6. PHÒNG BỆNH
– Không quan hệ với người bị bệnh.
– Sử dụng bao cao su thường xuyên và đúng cách.
– Điều trị kịp thời và điều trị cho bạn tình.
BỆNH SÙI MÀO GÀ SINH DỤC
(Genital wart)
1. ĐẠI CƯƠNG
– Sùi mào gà sinh dục là một bệnh LTQĐTD hay gặp, do Human papilloma virus (HPV) gây nên.
– Hầu hết người nhiễm HPV không có biểu hiện lâm sàng, tỷ lệ có triệu chứng chỉ khoảng 1-2%.
2. NGUYÊN NHÂN
– HPV thuộc nhóm có DNA, nhân lên trong tế bào thượng bì.
– Có ít nhất 35 týp HPV gây bệnh ở sinh dục, týp 6 và 11 chiếm tới 90%. Các týp 16, 18, 31, 33 và 35 có thể gây loạn sản tế bào và gây ung thư.
– Các yếu tố thuận lợi cho nhiễm HPV là nhiều bạn tình, mắc các STI khác.
– Virút xâm nhập vào niêm mạc sinh dục qua các thương tổn nhỏ ở thượng bì và nằm ở lớp đáy. HPV có thể lây truyền cho trẻ sơ sinh qua đường sinh dục của mẹ, gây u nhú ở thanh quản.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Tổn thương xuất hiện tại vị trí bị sang chấn khi quan hệ tình dục, có thể đơn độc hoặc thường có nhiều thương tổn (khoảng 5-15), đường kính tổn thương từ 1-10mm. Các thương tổn có thể kết vào nhau thành mảng lớn, đặc biệt hay gặp ở người bị suy giảm miễn dịch và tiểu đường.
+ Thường không có triệu chứng cơ năng. Một số có thể ngứa, cảm giác bỏng rát, đau hoặc chảy máu. Nhiều người bệnh không nhận biết mình bị bệnh.
+ Phụ nữ bị sùi mào gà xuất hiện triệu chứng ra khí hư có thể là do có viêm âm đạo vi khuẩn kèm theo.
+ Vị trí tổn thương thường gặp ở nam giới là dương vật, vành qui đầu, hãm dương vật, mặt trong bao qui đầu, bìu. Ở phụ nữ, tổn thương ở hãm môi âm hộ, môi bé, môi lớn, âm vật, lỗ niệu, vùng đáy chậu, hậu môn, tiền đình âm đạo, âm môn, màng trinh, âm đạo và mặt ngoài cổ tử cung. Sùi mào gà có thể thấy ở bẹn, vùng đáy chậu và hậu môn. Lỗ niệu đạo bị tổn thương ở nam gặp khoảng 20-25% và ở nữ là 4-8%. Hậu môn ít gặp hơn.
+ Màu sắc của sùi mào gà không sừng hóa có màu hồng tươi, đỏ, khi bị sừng hóa có màu xám trắng và các thương tổn nhiễm sắc có màu tro xám, nâu đen. Tổn thương sùi không có xu hướng nhiễm sắc nhưng các thương tổn nhiễm sắc có thể thấy ở môi lớn, thân dương vật, mu, bẹn, đáy chậu và hậu môn.
+ Sùi mào gà có thể có nhiều tổn thương và ở nhiều vị trí khác nhau nên khi khám phải rất cẩn thận và tỉ mỉ, khám toàn bộ vùng sinh dục, hậu môn. Đối với phụ nữ, cần khám bằng mỏ vịt để phát hiện tổn thương sùi trong âm đạo, cổ tử cung. Soi cổ tử cung, hậu môn được chỉ định khi có thương tổn sùi ở cổ tử cung, ở những người quan hệ tình dục qua đường hậu môn, sùi mào gà vùng quanh hậu môn tái phát nhiều lần. Khi có sùi ở miệng sáo, niệu đạo đi tiểu ra máu tươi cuối bãi và có bất thường dòng nước tiểu.
+ Sùi mào gà còn có thể thấy ở môi, họng, vòm họng và hay kèm theo các thương tổn vùng sinh dục-hậu môn trên người có tiền sử tình dục đường miệng.
Các loại thương tổn: có thể chia làm 3 loại:
+ Sùi mào gà nhọn (acuminate warts): ở niêm mạc biểu mô như bao qui đầu, lỗ miệng sáo, môi nhỏ, tiền đình âm đạo, âm đạo, cổ tử cung, hậu môn và trong hậu môn. Tuy nhiên, tổn thương có thể thấy ở bẹn, đáy chậu và vùng hậu môn. Các thương tổn có hình dạng chẽ ngón này rất nhiều mạch máu nhỏ nên rất dễ chảy máu.
+ Sùi mào gà dạng sẩn (papular warts): ở vùng biểu mô sừng hóa như mặt ngoài bao da qui đầu, thân dương vật, bìu, hai bên âm hộ, mu, đáy chậu và quanh hậu môn. Các thương tổn này thường quá sừng hoặc nhiễm sắc, không có hình thái tổn thương giống ngón tay của thể nhọn. Sẩn đỏ nâu nhạt, nhiễm sắc, dạng bạch sản là dấu hiệu của sẩn dạng Bowen.
+ Tổn thương dát (macular lesions): có thể lộ rõ tổn thương ở niêm mạc do màu sắc rất tinh tế: màu xám trắng nhạt, đỏ hồng nhạt hoặc màu đỏ nâu.
+ Sẩn dạng Bowen biểu hiện là các thương tổn dát sẩn có bề mặt mềm, màu sắc thay đổi từ màu nâu nhạt hoặc màu đỏ, xám trắng nhạt và ở da có màu xám tro tới màu nâu đen.
+ Sùi mào gà khổng lồ (giant condyloma, u Buschke-Lowenstein): rất hiếm gặp, do HPV 6 và 11 gây nên. Bệnh có đặc điểm là xâm lấn xuống dưới trung bì. Tổ chức bệnh học có những vùng condyloma lành tính xen kẽ với các ổ tế bào thượng bì bất thường hoặc các tế bào biệt hóa ung thư tế bào gai (SCC). Chẩn đoán u Buschke-Lowenstein cần phải sinh thiết nhiều chỗ, chụp cắt lớp vi tính hoặc cộng hưởng từ.
– Cận lâm sàng
+ Soi niệu đạo
Để khám miệng sáo chỉ cần dùng tăm bông mở hai mép miệng sáo ra nhưng muốn khám kĩ hố thuyền thì phải soi niệu đạo.
Sử dụng mỏ vịt nhỏ (panh nhỏ) hoặc ống khám tai để khám kĩ trong niệu đạo hố thuyền.
Thông thường, niệu đạo sau không bị tổn thương nếu không thấy có sùi mào gà ở miệng sáo.
+ Soi hậu môn: khi có sùi mào gà ở vùng hố chậu và quanh hậu môn, khoảng 1/3 có thể có thương tổn trong hậu môn.
+ Test axit axêtic
Bôi axít axêtic 5%, sau vài phút thương tổn có màu xám trắng. Kết quả của test này giúp cho sinh thiết và phẫu thuật loại bỏ thương tổn. Tuy nhiên, test này không đặc hiệu và không sử dụng trong mục đích sàng lọc.
Kết quả dương tính thường xảy ra với các bệnh có viêm như lichen xơ và teo, lichen phẳng, vảy nến, viêm qui đầu bao da, viêm âm hộ âm đạo, eczema, herpes sinh dục và các vi sang chấn gây bào mòn niêm mạc.
+ Mô bệnh học:
Sinh thiết không cần thiết đối với các trường hợp tổn thương nhọn, nhiều và mới nhưng cần làm với các trường hợp không điển hình để chẩn đoán phân biệt hoặc khi nghi ngờ về tính chất lành tính của các thương tổn sẩn và dát như nghi ngờ sẩn dạng Bowen, bệnh Bowen hoặc condyloma khổng lồ.
Sinh thiết tiến hành 10 phút sau khi gây tê tại chỗ (dùng punch, cắt sinh thiết hoặc cắt kẹp).
Các điểm mấu chốt của chẩn đoán:
+ Đối với cả hai giới cần kiểm tra cẩn thận sinh dục ngoài bằng nguồn sáng mạnh. Sử dụng kính lúp để phát hiện các thương tổn nhỏ.
+ Ở phụ nữ, 25% có tổn thương ở cổ tử cung và/hoặc âm đạo, trên 50% có tổn thương dẹt hoặc có u tân sản trong biểu mô cổ tử cung. Khoảng 1/3 phụ nữ có u tân sản ở âm hộ có đồng thời u tân sản ở cổ tử cung và/hoặc âm đạo. Vì vậy, cần phải khám bằng mỏ vịt để phát hiện các tổn thương trong âm đạo, cổ tử cung. Để phát hiện các tổn thương dẹt có thể cần soi cổ tử cung và làm tế bào. Soi cổ tử cung có độ nhạy cao hơn, đặc biệt đối với u tân sản cổ tử cung độ thấp. Khi tổn thương cổ tử cung được điều trị, trước đó cần sinh thiết dưới sự hướng dẫn của soi cổ tử cung. Trái lại, đối với tổn thương âm hộ thì xét nghiệm tổ chức học là bắt buộc.
+ Xét nghiệm tổ chức học không cần thiết đối với tổn thương sùi mào gà nhọn, nhiều thương tổn và mới xuất hiện ở người bệnh dưới 35 tuổi.
+ Sinh thiết cần làm để chẩn đoán phân biệt đối với các thương tổn dạng sẩn và dạng dát, cũng như đối với dạng mụn cóc ở người bệnh trên 35-40 tuổi.
+ Test axit axetic có thể có giá trị để vạch rõ kích thước thương tổn trước khi sinh thiết và phẫu thuật.
b) Chẩn đoán phân biệt
– Chẩn đoán phân biệt sùi mào gà sinh dục với các thương tổn sẩn khác như u mềm treo, sẩn ngọc quy đầu, các u tuyến bã (tuyến Tyson), nốt ruồi, u mềm lây, bệnh Crohn, dày sừng da mỡ, liken phẳng, liken nitidus, sẩn giang mai.
– Các thương tổn sùi dẹt hoặc dạng dát cần phân biệt với vảy nến, viêm da dầu, hội chứng Reiter, bệnh Bowen, hồng sản Queyrat ở qui đầu và ung thư tế bào gai do HPV.
– Trong trường hợp chẩn đoán chưa rõ ràng, cần sinh thiết.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Xét nghiệm phát hiện HPV và định chủng.
– Cần khám nghiệm các bệnh lây truyền qua đường tình dục khác.
– Khám và điều trị bạn tình.
– Tư vấn, giáo dục sức khỏe về chẩn đoán, các phương pháp điều trị có thể sử dụng cho người bệnh, khả năng bệnh có thể tái phát, mối liên quan của bệnh với ung thư và khả năng lây nhiễm bệnh.
b) Điều trị cụ thể
– Việc lựa chọn phương pháp điều trị cần phải cân nhắc về tuổi người bệnh, vị trí thương tổn, số lượng, kích thước tổn thương và khả năng chuyên môn cũng như trang thiết bị của cơ sở điều trị.
– Các thuốc điều trị được phân làm hai loại:
+ Người bệnh tự bôi:
Podophylotoxin 0,5% dạng dung dịch hoặc kem. Đây là thuốc chống phân bào, có thể bôi mà không cần rửa và ít gây độc toàn thân. Thuốc bôi ngày 2 lần bằng tăm bông, bôi 3 ngày liên tiếp rồi nghỉ 4 ngày, điều trị một đợt 4 tuần.
Kem imiquimod 5% kích thích sản xuất interferon và các cytokin. Người bệnh bôi bằng tay 3 lần/tuần, tới 16 tuần. Sau khi bôi 6-10 giờ phải rửa bằng nước và xà phòng nhẹ. Hướng dẫn người bệnh bôi đúng cách trong lần đầu và yêu cầu khám định kỳ để theo dõi và đánh giá hiệu quả điều trị.
Hai loại thuốc này không sử dụng bôi thương tổn ở quanh hậu môn, trực tràng, niệu đạo, âm đạo và cổ tử cung. Không có dữ liệu về sự an toàn đối với phụ nữ có thai.
+ Điều trị tại cơ sở y tế:
Bôi podophyllin là một chất chống phân bào, dung dịch 10-25% trong cồn ethanol hoặc cồn benzoin. Bôi để khô, rửa sạch sau khoảng 1-4 giờ. Bôi 1-2 lần/tuần, trong 6 tuần. Một lần bôi tối đa 0,5 ml hoặc trên một diện tích thương tổn <10 cm2 cho một lần điều trị để hạn chế độc tính của thuốc như làm ức chế tủy xương. Không dùng cho phụ nữ có thai, cho con bú.
Trichloroacetic (TCA) hoặc bichloroacetic (BCA) 80-90% được dùng bôi các thương tổn nhỏ, ẩm ướt. Thầy thuốc bôi cho người bệnh hàng tuần, trong tối đa 6 tuần. Cần phải cẩn thận khi bôi để tránh tổn hại vùng da-niêm mạc lành. Dùng bicarbonnat hay vaselin bôi xung quanh thương tổn để bảo vệ vùng da xung quanh.
Các phương pháp điều trị khác bao gồm nạo thương tổn, phẫu thuật cắt bỏ thương tổn, phẫu thuật điện, laser, tiêm interferon hoặc 5-fluorouracin. Các phẫu thuật đơn giản bằng dao, kéo hoặc laser CO2, đốt điện cần phải gây tê. Phương pháp này chỉ định cho các thương tổn lớn, cho phụ nữ có thai. Đốt điện chống chỉ định cho người bệnh mắc máy tạo nhịp tim, thương tổn ở gần hậu môn.
Điều trị lạnh làm phá hủy thương tổn bệnh và một vùng nhỏ tổ chức xung quanh nên được chỉ định cho các thương tổn nhỏ. Điều trị mỗi tuần 1-2 lần trong 4-6 tuần. Sử dụng đầu áp lạnh hoặc phun nitơ lỏng vào thương tổn. Có thể cần gây tê vì điều trị lạnh gây đau. Hiệu quả điều trị và sự an toàn phụ thuộc vào kỹ năng và kinh nghiệm của thầy thuốc.
Tiêm interferon hoặc 5-fluorouracin/cấy epinephrine gel có hiệu quả trong điều trị các thương tổn nhỏ và ít. Tuy nhiên, có một số tác dụng phụ và giá thành đắt.
– Tất cả các trị liệu sùi mào gà đều có thể gây đau, kích thích hoặc ảnh hưởng toàn thân. Nếu sau đợt điều trị 6 tuần thất bại, cần chuyển cách điều trị khác. Cũng cần sinh thiết thương tổn hoặc chuyển chuyên gia.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Trên người có miễn dịch bình thường, khi thương tổn đã sạch và không có tác dụng phụ nào xảy ra thì không cần theo dõi. Trái lại, ở những người suy giảm miễn dịch, bệnh có thể tái phát nên cần theo dõi định kỳ trong thời gian dài. Đối với phụ nữ, cần làm phiến đồ cổ tử cung định kỳ hàng năm.
– Bệnh có thể gây loạn sản tế bào, ung thư biểu mô tại chỗ, ung thư tế bào gai xâm lấn (hay gặp ở cổ tử cung và hậu môn-trực tràng).
6. PHÒNG BỆNH
– Biện pháp phòng ngừa hữu hiệu nhất hiện nay vẫn là sử dụng bao cao su.
– Nếu người bệnh được điều trị bằng đốt điện thì nên sử dụng kim đốt dùng một lần nhằm hạn chế lan truyền sùi mào gà và các bệnh virút khác như HIV.
– Tiêm vắc-xin phòng nhiễm HPV.
Chương 8. U DA
UNG THƯ TẾ BÀO ĐÁY
(Basal cell carcinoma – BCC)
1. ĐẠI CƯƠNG
– Là loại u ác tính gồm những tế bào giống với tế bào ở lớp đáy của thượng bì. Nguồn gốc thực sự của ung thư tế bào đáy còn chưa rõ ràng.
– Đây là loại ung thư da hay gặp nhất, chiếm khoảng 75% các loại ung thư da. Bệnh thường gặp ở người trên 50 tuổi.
2. CÁC YẾU TỐ NGUY CƠ
a) Ánh nắng mặt trời
Tia cực tím được cho là nguyên nhân chủ yếu gây ung thư tế bào đáy. Chùm tia cực tím có thể tác động trực tiếp hay gián tiếp gây nên sai lệch quá trình tổng hợp ADN trong quá trình phân chia tế bào. Những sai lệch này luôn được sửa chữa một cách kịp thời, nhưng vì một lý do nào đó không được sửa chữa, các tế bào phát triển không kiểm soát gây ung thư.
b) Những biến đổi về gen
– Gen p53 mã hóa cho protein p53 có tác dụng ức chế sự phát triển của các tế bào u. Ở những người bệnh có gen p53 không hoạt động, khả năng bị ưng thư da cao.
– Gen BRAF là gen mã hóa của protein thuộc họ raf/mil có vai trò điều hòa sự dẫn truyền thông tin trong tế bào theo hệ thống MAP kinase/ERKs trong quá trình phân chia và biệt hóa của tế bào. Đột biến của gen này thường gây một số loại ung thư như u lympho không-Hodgkin, ung thư trực tràng, ung thư phổi, ung thư tuyến giáp và ung thư tế bào hắc tố.
– Gen “patched” nằm trên chromosome thứ 9, có tác dụng trực tiếp làm tăng cường quá trình chết theo chương trình (apoptosis) của các tế bào u.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: dựa vào lâm sàng và xét nghiệm mô bệnh học.
– Lâm sang
+ Thể u
Là thể hay gặp nhất trong các thể của ung thư tế bào đáy.
Vị trí chủ yếu ở vùng đầu, cổ và nửa trên thân mình.
Thường bắt đầu là u nhỏ, mật độ chắc, trên có giãn mạch, không ngứa, không đau, tiến triển chậm, tăng dần về kích thước, lan ra xung quanh, thâm nhiễm, xâm lấn đến các tổ chức dưới da. Tổn thương có thể loét, dễ chảy máu, đóng vảy tiết đen, bờ nổi cao với các sẩn bóng, chắc được gọi là “hạt ngọc ung thư”.
Hình ảnh mô bệnh học có lớp thượng bì bị phá hủy. Các tế bào ung thư có nhân thẫm màu, hình bầu dục sắp xếp thành khối, giới hạn rõ, được bao bọc xung quanh bởi các bó xơ.
+ Thể nông
Tổn thương dát, sẩn màu hồng hoặc đỏ nâu, có vảy da, trung tâm tổn thương thường lành.
Bờ hơi nổi cao giống như sợi chỉ.
Vị trí thường gặp là ở vùng thân và ít có xu hướng xâm lấn.
Trên hình ảnh mô bệnh học thấy các tế bào ung thư khu trú ở thượng bì, có thể xâm lấn xuống trung bì nông.
+ Thể xơ
Thường gặp ở vùng mũi hoặc trán.
Thương bằng phẳng với mặt da, đôi khi thành sẹo lõm, thâm nhiễm, trên có các mạch máu giãn, giới hạn không rõ ràng với da lành.
Thể này có tỉ lệ tái phát rất cao sau điều trị.
Trên hình ảnh mô bệnh học thấy các tế bào ung thư thâm màu x en kẽ các tế bào xơ, giới hạn không rõ, đôi khi xâm lấn xuống trung bì sâu.
Các thể trên đây đều có thể loét hoặc tăng sắc tố.
– Cận lâm sàng: sinh thiết bờ tổn thương làm mô bệnh học để chẩn đoán xác định.
b) Chẩn đoán giai đoạn
Xác định giai giai đoạn của ung thư theo phân loại TNM của AJCC
(American Joint Commitee on Cancer): T (Tumour) -u, N (Lymph node)-hạch, M (Distant metastases)-di căn xa.
– Giai đoạn 0: ToNoMo
– Giai đoạn I: T1N0M0
– Giai đoạn II: T bất kỳ, N1-3, M0
– Giai đoạn III: T bất kỳ, N bất kỳ, M1
c) Chẩn đoán phân biệt
– Lupus lao: tổn thương cơ bản là các củ lao, màu đỏ nâu ấn kính có màu vàng, châm kim dễ dàng như châm vào bơ. Xét nghiệm mô bệnh học có tổn thương thành nang. Các xét nghiệm khác như nuôi cấy hoặc PCR để xác định chẩn đoán.
– Lupus ban đỏ kinh diễn: bệnh thường gặp ở phụ nữ trung niên. Tổn thương là dát đỏ, giới hạn rõ ở vùng da tiếp xúc với ánh nắng mặt trời. Vảy trên thương tổn dày, khó bong. Khi lấy bỏ lớp vảy có thể thấy hiện tượng teo da, dày sừng quanh nang lông.
– Ung thư tế bào hắc tố: trường hợp ung thư tế bào đáy có tăng sắc tố rất dễ nhầm với ung thư tế bào hắc tố. Ung thư tế bào hắc tố rất ác tính, thường tiến triển nhanh, hiện tượng tăng sắc tố không đồng nhất.
– Bệnh Paget ngoài vú: tổn thương là dát đỏ, giới gạn rõ thường gặp ở bộ phận sinh dục, không ngứa, không đau, tiến triển lâu và có thể liên quan với ung thư vùng tiết niệu sinh dục. Chẩn đoán xác định bằng sinh thiết làm mô bệnh học.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Loại bỏ triệt để tổ chức ung thư.
– Điều trị phủ tổn khuyết, đảm bảo chức năng và thẩm mỹ sau khi cắt bỏ tổn thương u.
b) Điều trị cụ thể
Loại bỏ tổ chức ung thư
* Phẫu thuật
– Nguyên tắc: loại bỏ triệt để tổ chức ung thư.
– Các biện pháp phẫu thuật
+ Phẫu thuật cắt bỏ rộng tổn thương
. Cắt bỏ cách bờ tổn thương: ít nhất là 0,5 cm
. Độ sâu: cần cắt bỏ đến tổ chức mỡ dưới da
+ Phẫu thuật MOHs: phẫu thuật cắt bỏ từng lớp và kiểm tra tình trạng tổ chức u trên lát cắt ở các vị trí bằng kính hiển vi sau khi nhuộm Hematoxyline-Eosine. Những vị trí còn tế bào ung thư sẽ được tiếp tục cắt bỏ cho đến tổ chức da lành. Đây là một phương pháp điều trị tế bào đáy cho kết quả tốt, giúp cho bác sĩ xác định ngay được việc loại bỏ hết tổ chức ung thư trong quá trình phẫu thuật, tiết kiệm được tổ chức da lành xung quanh và giảm tối đa mức độ tái phát của bệnh. Tuy nhiên, phẫu thuật Mohs đòi hỏi các trang thiết bị hiện đại. Người bệnh phải trải qua nhiều lần phẫu thuật, tốn kém về thời gian và kinh phí.
+ Điều trị phủ tổn khuyết
. Phẫu thuật tạo hình phủ tổn khuyết sử dụng các vạt da tại chỗ hoặc từ xa, vá da toàn bộ hay da mỏng.
. Để lành sẹo tự nhiên.
* Các biện pháp điều trị khác hoặc độc lập hoặc kết hợp với phẫu thuật
– Nitơ lỏng với nhiệt độ -196oC
– Laser CO2 làm bốc bay tổ chức u
– Đốt điện
– Xạ trị
+ Tia xạ chiếu ngoài
Tia X hoặc tia Gamma (télécobalt)
Liều chiếu không quá 2Gy/buổi
Thời gian 10-30 buổi/3-6 tuần
Tổng liều không quá 60Gy.
Chiếu cách bờ tổn thương 1-1,5cm.
+ Tịa xạ bên trong: cấy vào khối u sợi Iridium 192
– Quang hóa liệu pháp (photo dynamic therapy- PDT):
+ Dùng 5-méthylaminolévunilate (MAL)
+ Chiếu laser màu 635 nm
– Điều trị hóa chất tại chỗ: sử dụng một trong các thuốc sau:
+ Fluouracin (5FU) 5%: ống 20g, bôi 1-2 lần/ngày lên tổn thương trong thời gian 3-4 tuần.
+ Imiquimod kem 5%, mỗi ngày bôi một lần, thoa nhẹ lên tổn thương khi bôi thuốc, rửa sạch sau 6 tiếng đồng hồ. Mỗi tuần bôi 3 ngày. Thời gian điều trị tối đa 16 tuần.
Theo dõi sau điều trị
– Mục đích
+ Phát hiện tái phát
+ Phát hiện tổn thương ung thư mới
– Thời gian theo dõi
+ Năm đầu sau phẫu thuật theo dõi 3 tháng/lần
+ Sau đó 6 tháng/lần
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
Ung thư tế bào đáy tiến triển chậm, tổn thương có thể lan rộng, xâm lấn tổ chức xung quanh gây biến dạng và làm rối loạn chức năng của một số cơ quan bộ phận như mũi, miệng và mắt. Nếu được phát hiện sớm và điều trị kịp thời, cắt bỏ rộng tổn thương, tiên lượng của bệnh rất tốt.
6. PHÒNG BỆNH
– Tránh ánh nắng mặt trời: mặc quần áo dài tay, mang mũ rộng vành, sử dụng kem chống nắng đúng quy cách.
– Chẩn đoán và điều trị sớm các ung thư tế bào đáy mới xuất hiện.
– Khám định kỳ 1-2 lần/ năm để phát hiện tình trạng tái phát hoặc các tổn thương ung thư mới ở các đối tượng có nguy cơ cao như nông dân, ngư dân, công nhân các nông lâm trường…
UNG THƯ TẾ BÀO VẢY
(Squamous cell carcinoma-SCC)
1. ĐẠI CƯƠNG
Ung thư tế bào vảy (squamous cell carcinoma-SCC) là ung thư khởi phát từ tế bào sừng của da và niêm mạc, chiếm khoảng 20% các ung thư da và đứng hàng thứ hai sau ung thư tế bào đáy. Ung thư tế bào vảy có thể xâm lấn và di căn xa.
Trên thế giới, bệnh thường gặp ở những người da trắng với tỷ lệ mới mắc ở Mỹ khoảng hơn 100/100.000 dân, ở Úc là 250/100.000 dân. Bệnh ít gặp hơn ở những người có loại da typ IV, typ V theo phân loại của Fitzpatrick (như người châu Á).
Tại Bệnh viện Da liễu Trung ương, số người bị ung thư tế bào vảy đến khám và điều trị ngày càng tăng. Phần lớn người bệnh đến khám muộn, khi tổn thương lan rộng hoặc đã di căn.
2. CÁC YẾU TỐ NGUY CƠ
Ung thư biểu mô tế bào vảy thường xuất hiện trên các thương tổn da mạn tính như dày sừng ánh sáng (actinic keratosis), bạch sản (leucoplasia), các sẹo bỏng, viêm da do quang tuyến, nhiễm HPV… Sau một thời gian tiến triển kéo dài, trên thương tổn da mạn tính xuất hiện sùi hoặc mảng cứng nổi cao, chắc, màu hồng đến màu đỏ, loét, dễ chảy máu, đóng vảy tiết nâu đen.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: dựa vào lâm sàng và xét nghiệm mô bệnh học.
– Lâm sàng
Thương tổn sùi hoặc mảng cứng nổi cao, chắc, màu hồng đến màu đỏ, loét, dễ chảy máu, đóng vảy tiết nâu đen. Trường hợp không điều trị kịp thời, khối ung thư phát triển nhanh, xâm lấn xuống tổ chức xung quanh và di căn xa. Khối u có thể loét, nhiễm khuẩn, mùi hôi thối, di căn tới các hạch lân cận hoặc đến các cơ quan nội tạng như phổi, não.
Một số thương tổn đặc biệt của ung thư tế bào vảy
+ Ung thư tế bào vảy quanh miệng thường gặp ở môi dưới với biểu hiện sẩn, trợt đỏ cứng, trên một số thương tổn trước đó như viêm môi ánh sáng, bạch sản ở người hút thuốc lá, thuốc lào, hay người ăn trầu.
+ Ung thư tế bào vảy quanh móng dễ nhầm với bệnh hạt cơm, cần làm mô bệnh học để chẩn đoán xác định.
+ U qua san sưng (keratoacanthoma): tổn thương là u màu đỏ, nổi cao, bóng, trung tâm có tổ chức sừng giống miệng núi lửa, xuất hiện nhanh trong vài tuần và có thể khỏi tự nhiên sau vài tháng.
+ Ung thư tế bào vảy tại chỗ (in situ): tổn thương tiến triển chậm, nhiều năm.
Hình ảnh mô bệnh học cho thấy tế bào ung thư chưa xâm lấn quá màng đáy.
+ Bệnh Bowen (Bowen’s disease): hiện nay nhiều tác giả coi đây là ung thư tế bào vảy khu trú ở da. Tổn thương là mảng da màu hồng hoặc đỏ, trên có vảy, giới hạn rõ với da lành. Vị trí ở vùng da tiếp xúc với ánh nắng. Cần xét nghiệm mô bệnh học để xác định chẩn đoán.
+ Hồng sản Queyrat (Erythroplasia of Queyrat): tổn thương là mảng đỏ giới hạn rõ, bề mặt ướt, khu trú ở niêm mạc sinh dục nam, không ngứa, không đau, tiến triển chậm.
– Cận lâm sàng
+ Mô bệnh học
Có các tế bào sừng ác tính, nhiều nhân chia, nhân quái, mất phân cực xâm lấn sâu xuống trung bì. Mức độ biệt hóa khác nhau, có thể xâm nhập thần kinh.
Để phân biệt với các khối u ác tính khác của da hoặc với các thương tổn tiền ung thư có thể làm xét nghiệm hóa mô miễn dịch với các dấu ấn CK (cytokeratin), EMA (epithelial membrane antigen, Ki67).
+ Xét nghiệm khác: xác định sự di căn
Siêu âm: tìm hạch di căn/MRI/CT scan.
PET scans: chụp cắt lớp dùng phân tử phóng xạ fluorodeoxyglucose (FDG).
b) Chẩn đoán phân biệt
– Lao da
– Nấm sâu
– Ung thư tế bào đáy
– Mycosis fungoides
c) Chẩn đoán giai đoạn bệnh
Chẩn đoán giai đoạn ung thư tế bào vảy theo AJCC (American Joint Committee on Cancer) dựa vào: T (tumour)-u, N (Lymph node)-hạch, M (distant metastases)-di căn xa.
– Giai đoạn 0: Tis-N0-M0
– Giai đoạn I: T1-N0-M0
– Giai đoạn II: T2/T3-N0-M0
– Giai đoạn III: T4-N0-M0 hoặc tất cả T-N1-M0
– Giai đoạn IV: Tất cả T, N-M1
1- T (Tumour):
+ T0: Không có khối u tiên phát có thể nhận dạng
+ Tis: Ung thư tại chỗ
+ T1: Khối u ≤ 2cm tại nơi có đường kính lớn nhất
+ T2: 2cm < Khối u ≤ 5cm tại nơi có đường kính lớn nhất
+ T3: Khối u > 5 cm tại nơi có đường kính lớn nhất
+ T4: Khối u thâm nhiễm sâu tới sụn, xương, cơ vân
2- N (Lymph node):
– N0: Không có di căn hạch vùng
– N1: Di căn hạch vùng:
+ a: di căn hạch vi thể
+ b: di căn 1 hạch đại thể 1 bên và đường kính hạch < 3 cm
– N2
+ a: Di căn 1 hạch 1 bên với 3 cm < đường kính < 6 cm
+ b: Di căn nhiều hạch 1 bên với đường kính ≥ 6 cm
+ c: Di căn hạch trong vùng hệ thống bạch huyết (vệ tinh)
– N3
+ a: Di căn 2 bên hoặc bên đối diện
+ b: Di căn hạch với thâm nhiễm cân
3-M (Distant metastases):
+ M0: Không thấy di căn xa
+ M1: Di căn xa
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Loại bỏ triệt để tổ chức ung thư
– Điều trị phủ tổn khuyết, đảm bảo chức năng và thẩm mỹ sau khi cắt bỏ thương tổn u.
– Điều trị di căn (nếu có): nạo vét hạch, hóa chất.
b) Điều trị cụ thể
– Phẫu thuật loại bỏ tổ chức ung thư
Gây tê tại chỗ hoặc gây mê tùy thuộc vào tổn thương và người bệnh
Để đảm bảo loại bỏ triệt để tổ chức ung thư cần lưu ý:
+ Cắt bỏ cách bờ thương tổn ít nhất là 1cm. Cần cắt bỏ đến hạ bì, tôn trọng vùng thần kinh, màng xương, sụn nếu không bị xâm lấn.
+ Điều trị phủ tổn khuyết
Phẫu thuật phủ tổn khuyết dùng các vạt da tại chỗ hoặc từ xa, vá da toàn bộ hay da mỏng.
Để lành sẹo tự nhiên.
+ Phẫu thuật nạo vét hạch thường được chỉ định với các khối u trên 2 cm hoặc có sờ thấy hạch trên lâm sàng.
Nạo vét hạch vùng.
– Các phương pháp khác: được áp dụng đối với những trường hợp không có chỉ định phẫu thuật.
+ Phẫu thuật lạnh: phương pháp này dùng nitơ lỏng để gây bỏng lạnh tại thương tổn với nhiệt độ -40oC đến -196oC.
+ Laser CO2 hoặc đốt điện: có tác dụng bốc bay hoặc phá hủy tổ chức ung thư.
+ Xạ trị: được chỉ định kết hợp với phẫu thuật trong những trường hợp có di căn.
. Tia xạ chiếu ngoài: sử dụng tia X hoặc tia Gamma với liều chiếu không quá 2Gy/buổi trong 10-30 buổi/3-6 tuần, tổng liều không quá 60Gy. Chiếu cách bờ thương tổn 1-1,5cm. Chú ý các tác dụng phụ tức thì là viêm thượng bì có hồi phục, hoặc tác dụng muộn không hồi phục bao gồm teo da, rối loạn sắc tố, nguy cơ ung thư thứ phát tại vùng chiếu.
. Tia xạ bên trong: người ta cấy vào khối u sợi Iridium 192 có gây tê tại chỗ, người bệnh cần nằm viện trong 3-4 ngày.
. Điều trị bằng xạ trị cần có khẳng định về mô bệnh học. Biện pháp này không được khuyến cáo đối với những tổn thương ở vùng bàn tay, bàn chân, cẳng chân, tổ chức sinh dục và chống chỉ định trong bệnh da do gen ưu thế gây ung thư như khô da sắc tố.
+ Quang hóa liệu pháp: dùng chất nhạy cảm ánh sáng 5- méthylaminolévunilate (MAL) bôi tại chỗ, sau đó 3 giờ chiếu laser màu 635 nm để diệt chọn lọc tế bào u, hạn chế tác hại cho mô lành. Phương pháp này ít tác dụng phụ nhưng giá thành đắt.
+ Điều trị hóa chất tại chỗ gồm các thuốc sau:
. 5 fluouracine (5FU): là thuốc chống chuyển hóa, có hiệu quả tốt, giá thành rẻ.
. Imiquimod: là một thuốc kích thích các hoạt động của các tế bào miễn dịch tại chỗ thông qua tole-like receptor 7 (TLR7). Được chỉ định trong một số trường hợp ung thư tế bào vảy tại chỗ. Cần thận trọng trong các trường hợp suy giảm miễn dịch hoặc trị liệu thuốc ức chế miễn dịch.
+ Hóa trị liệu toàn thân: ít được dùng, có tác dụng hỗ trợ làm giảm tỷ lệ thất bại sau phẫu thuật và tia xạ trong trường hợp di căn xa, thuốc hay được dùng là:
. Ciplastin: truyền tĩnh mạch với liều 75 hoặc 100mg/m2 da ở ngày thứ nhất sau đó điều trị 3 lần mỗi lần cách nhau 3 tuần.
. Cetuximab: là một kháng thể đơn dòng, ức chế receptor của yếu tố tăng trưởng thượng bì, ức chế sự trưởng thành của tế bào, dùng trong các SCC ở đầu và cổ và/hoặc di căn. Thuốc dùng đường truyền tĩnh mạch 400mg/m2 da liều ban đầu sau đó là 250mg/m2 cho các tuần tiếp theo. Làm test bằng cách truyền 20mg trong 10 phút, theo dõi sau 30 phút nếu phản ứng quá mẫn ở người bệnh ở mức độ 3-4 thì không dùng.
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
– Tiến triển và tiên lượng bệnh phụ thuộc vào giai đoạn bệnh. Một số nghiên cứu cho thấy thời gian sống 5 năm giảm đi theo số lượng hạch di căn. Khi có di căn xa thì tỷ lệ sống 5 năm rất thấp.
– Đánh giá mức độ nguy cơ đến tiên lượng dựa vào các tiêu chuẩn lâm sàng và mô bệnh học.
|
Tiêu chuẩn |
Nhóm nguy cơ thấp |
Nhóm nguy cơ cao |
|
Tiên phát/tái phát |
Tiên phát |
Tái phát |
|
Mức độ thâm nhiễm |
Không |
Thâm nhiễm sâu |
|
Tình trạng miễn dịch |
Ổn định |
Giảm miễn dịch |
|
Kích thước khối u |
<10mm vùng R+ |
≥10mm vùng R+ |
|
<20mm vùng R– |
≥20mm vùng R– |
|
|
Thâm nhiễm xung quanh thần kinh |
Không |
Có |
|
Mức độ biệt hóa tế bào |
Tốt |
Trung bình đến không biệt hóa |
|
Độ Clark |
≤ III |
≥ IV |
|
Độ dầy |
≤ 3mm |
Ø 3mm |
– Trong đó vùng nguy cơ cao (R+) gồm vùng lỗ tự nhiên, SCC trên viêm da do chiếu xạ, sẹo bỏng, loét, viêm mạn tính. Vùng nguy cơ thấp (R–) là các vùng khác của cơ thể.
6. PHÒNG BỆNH
– Điều trị tích cực các tổn thương da mạn tính như loét mạn tính, viêm da do quang tuyến, lao da.
– Tránh ánh sáng mặt trời: mặc quần áo dài tay, mang mũ rộng vành, sử dụng kem chống nắng đúng quy cách, đặc biệt là đối với trẻ em. – Chẩn đoán và điều trị sớm tổn thương tiền ung thư.
UNG THƯ TẾ BÀO HẮC TỐ
(Malignant melanoma)
1. ĐẠI CƯƠNG
Ung thư tế bào hắc tố (malignant melanoma) chiếm khoảng 5% các ung thư da và khoảng 1% các loại ung thư.
– Bệnh gặp ở mọi chủng tộc. Người da trắng mắc bệnh nhiều nhất. Tại một số vùng ở Öc có khoảng 40 ca mới mắc trên 100.000 dân mỗi năm.
– Ung thư tế bào hắc tố thường gặp ở người nhiều tuổi và hiếm gặp ở trẻ em. Tỉ lệ mắc bệnh ở cả hai giới là tương đương nhau.
2. YẾU TỐ NGUY CƠ
– Ánh nắng mặt trời là tác nhân chủ yếu gây ung thư tế bào hắc tố, trong đó tia cực tím gây nên những biến đổi của nhiễm sắc thể. Hầu hết các trường hợp mắc ung thư tế bào hắc tố đều có tiền sử bị bỏng nắng khi còn trẻ.
– Khoảng 5% ung thư tế bào hắc tố xuất hiện trên bớt bẩm sinh, nhất là bớt bẩm sinh khổng lồ.
– Mối liên quan giữa hormon sinh dục nữ (oestrogen) và ung thư tế bào hắc tố cho đến hiện nay vẫn còn chưa rõ.
– Khoảng 2-5% ung thư tế bào hắc tố có tính chất gia đình và 30% bệnh nhân có tiền sử gia đình mắc ung thư tế bào hắc tố có những bất thường của gen p16 trên chromosom 9p21.
– Những người có da thuộc typ 1,2,3 có nguy cơ mắc ung thư tế bào hắc tố cao hơn những người da màu.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: dựa vào lâm sàng và xét nghiệm mô bệnh học.
– Lâm sàng
Trên 50% các trường hợp ung thư tế bào hắc tố xuất hiện ở vùng da bình thường. Tuy nhiên, ung thư tế bào hắc tố có thể xuất phát từ những tổn thương sắc tố (nốt ruồi, bớt sắc tố bẩm sinh).
+ Ung thư tế bào hắc tố thể u
. Thể này thường hay gặp ở lứa tuổi 50 đến 60, nam nhiều hơn nữ.
. Tổn thương là những u, nổi cao trên mặt da, hình vòm đôi khi có cuống, thường có màu nâu hoặc đen không đồng nhất, có thể loét hay dễ chảy máu.
. Vị trí ở bất kỳ trên cơ thể, thường gặp hơn ở thân mình. Bệnh tiến triển nhanh nên thường được chẩn đoán muộn hơn so với thể nông bề mặt và có tiên lượng xấu.
. Chẩn đoán phân biệt với u máu, ung thư tế bào đáy thể tăng sắc tố, histiocytoma hay u máu xơ hóa.
+ Ung thư tế bào hắc tố nông
. Thể này thường gặp ở người da trắng (chiếm 70% ung thư tế bào hắc tố ở người da trắng), lứa tuổi từ 40 đến 50.
. Tổn thương xuất hiện ở bất kỳ vị trí nào của cơ thể. Phụ nữ thường bị ở cẳng chân và nam giới lại gặp nhiều ở lưng.
. Lúc đầu tổn thương có màu nâu xen kẽ màu xanh, bờ không đều, kích thước nhỏ và phẳng sau tiến triển lan rộng ra xung quanh, để lại sẹo teo hoặc nhạt màu ở giữa. Sau một thời gian tổn thương trở nên dày, xuất hiện các nốt, cục, loét, chảy máu. Điểm nổi bật là hiện tượng màu sắc không đồng nhất với sự xen kẽ giữa màu nâu và màu đen hay màu xám ở tổn thương.
. Cần chẩn đoán phân biệt với nốt ruồi không điển hình. Nốt ruồi không điển hình thường xuất hiện từ bé hay trong quá trình phát triển của cơ thể, kích thước nhỏ, giới hạn không rõ với da lành, có thể hư biến thành ung thư tế bào hắc tố. Có thể xác định mức độ lành tính hay đã hư biến của tổn thương bằng dermatoscope (một dụng cụ có độ phóng đại trên 10 lần, giúp cho chúng ta có thể phát hiện ung thư tế bào hắc tố giai đoạn sớm). Trường hợp nghi ngờ, nên phẫu thuật cắt bỏ toàn bộ tổn thương và làm xét nghiệm mô bệnh học để xác định.
+ Ung thư tế bào hắc tố của Dubreuilh
. Loại ung thư này thường gặp ở người nhiều tuổi.
. Tổn thương là các dát màu nâu hay đen hình dạng không đều, thường xuất hiện ở vùng da hở như má, thái dương và trán. Tổn thương tiến triển nhiều tháng, nhiều năm có xu hướng lan rộng ra xung quanh, đôi khi lành ở giữa, sau đó xuất hiện u ở trên tổn thương và xâm lấn sâu xuống tổ chức phía dưới.
+ Thể đầu chi
. Chiếm khoảng 10% ung thư tế bào hắc tố ở người da trắng và chiếm trên 20% các trường hợp ung thư tế bào hắc tố ở châu Á.
. Thường gặp ở lòng bàn tay, lòng bàn chân, đặc biệt là ở gót chân (chiếm 50% ung thư tế bào hắc tố ở bàn chân). Khởi đầu là một vùng da tăng sắc tố màu sắc không đồng nhất, màu nâu xen kẽ màu đen xám, giới hạn không rõ ràng, không đau, không ngứa. Tổn thương lan rộng ra xung quanh, có thể loét hay xuất hiện các khối u nổi cao.
. Chẩn đoán phân biệt loại ung thư này với xuất huyết do sang chấn nhất là ở gót chân, cần dựa vào tiền sử sang chấn và tiến triển của tổn thương. Đối với xuất huyết, tổn thương lúc đầu thường thẫm màu sau đó chuyển sang màu xanh và vàng rồi khỏi trong thời gian ngắn khoảng 1 tuần đến 10 ngày.
. Ung thư tế bào hắc tố dưới móng thường được chẩn đoán muộn vì dễ nhầm với nốt ruồi dưới móng, xuất huyết do sang chấn, viêm quanh móng, nhiễm nấm, hạt cơm dưới móng. Do vậy, với bất kỳ một tổn thương tăng sắc tố dưới móng phải được khám kỹ nhất là với những tổn thương lan hết chiều dài của móng.
+ Thể niêm mạc
. Ung thư tế bào hắc tố có thể thấy ở niêm mạc miệng, sinh dục, quanh hậu môn nhưng hiếm gặp. Tổn thương thường là mảng da tăng sắc tố, tiến triển nhanh chóng lan ra xung quanh, nhưng cũng có thể phát triển rất chậm nhiều năm trước khi nổi cao trên mặt da.
. Đối với tất cả những tổn thương tăng sắc tố ở niêm mạc, cần làm sinh thiết mặc dù về mặt lâm sàng chưa có biểu hiện ác tính.
– Thể không nhiễm sắc tố
+ Hiếm gặp.
+ Tổn thương u sùi, màu đỏ, loét, dễ chảy máu. Đôi khi rất giống với u hạt nhiễm khuẩn.
+ Cần làm xét nghiệm mô bệnh học và hóa mô miễn dịch để chẩn đoán xác định.
* Ung thư tế bào hắc tố thứ phát
+ Khoảng 5% ung thư tế bào hắc tố không thấy tổn thương nguyên phát.
+ Tổn thương thường là một khối u đơn độc, không tăng sắc tố (achromic), khu trú dưới da hoặc trong da hay niêm mạc.
+ Tổn thương này có thể di căn từ u hắc tố ở các cơ quan phủ tạng hoặc ở da đã thoái triển.
– Cận lâm sàng
+ Mô bệnh học
Hình ảnh tăng sinh, thâm nhập của các tế bào hắc tố ở thượng bì và trung bì. Các tế bào chưa biệt hóa, nhân to, bắt màu đậm, có hiện tượng rối loạn phân bào, thâm nhiễm bạch cầu, tăng sinh mạch máu, có thể có loét.
Xét nghiệm hóa mô miễn dịch sử dụng các kháng thể kháng S100 và HMB45 giúp chẩn đoán xác định bệnh.
Chỉ số Clark đánh giá mức độ xâm lấn của tổ chức u ở các mức độ khác nhau, cụ thể:
1 Xâm lấn ở thượng bì hay ung thư tại chỗ.
2 Xâm lấn trung bì nông: chỉ có một vài tế bào ở nhú bì.
3 Xâm lấn toàn bộ nhú bì.
4 Xâm lấn trung bì sâu.
Hiện nay chỉ số Breslow về độ dày của tổn thương được đo từ lớp hạt của thượng bì đến phần sâu nhất của tổn thương nguyên phát, được coi là yếu tố quan trọng để đánh giá mức độ xâm lấn của tổ chức u, giúp cho việc quyết định mức độ cắt bỏ khối u và tiên lượng bệnh
Một số yếu tố khác như loét, thậm chí chỉ phát hiện trên mô bệnh học, tỉ lệ phân bào hay tỉ lệ thoái triển trong tổ chức u và sự có mặt của tế bào ung thư trong lòng mạch là những yếu tố có tiên lượng xấu.
Chẩn đoán xác định ung thư tế bào hắc tố cần dựa vào lâm sàng và mô bệnh học. Về lâm sàng, khi người bệnh có một tổn thương tăng sắc tố trên da, chúng ta có thể dựa vào hệ thống triệu chứng ABCDE của Hoa kỳ để xem xét tổn thương này đã bị ung thư chưa, cụ thể:
. Tổn thương không đối xứng (A-asymetry)
. Bờ không đồng đều (B-irregular border)
. Màu không đều (C-irregular color)
. Kích thước trên 1 cm (D-diameter)
. Tiến triển nhanh trong thời gian 6 tháng trở lại (E-evolution)
Khi có tổn thương nghi ngờ nên cắt bỏ toàn bộ tổn thương để làm mô bệnh học và hóa mô miễn dịch với các kháng nguyên đặc hiệu.
4. ĐIỀU TRỊ
Mặc dù ung thư tế bào hắc tố được coi là một trong những ung thư rất ác tính nhưng nếu được chẩn đoán sớm và điều trị kịp thời thì khả năng sống trên 5 năm sau điều trị là trên 80%.
a) Nguyên tắc điều trị
– Loại bỏ rộng và triệt để tổ chức ung thư.
– Điều trị phủ tổn khuyết, đảm bảo chức năng và thẩm mỹ.
– Kết hợp phẫu thuật với điều trị hóa chất trong trường hợp cần thiết.
b) Điều trị cụ thể
– Phẫu thuật loại bỏ tổ chức ung thư
+ Là biện pháp điều trị hữu hiệu nhất. Giới hạn của đường rạch cách bờ tổn thương dựa vào chỉ số Breslow:
Chỉ số Breslow < 1mm, đường rạch da cách bờ tổn thương 1 cm.
Chỉ số Breslow ≥ 1mm, đường rạch da cách bờ tổn thương 2 cm.
+ Nạo vét hạch: đối với những tổn thương có chỉ số Breslow trên 1mm thì nên nạo vét hạch.
+ Sau khi phẫu thuật cắt bỏ, người bệnh cần được theo dõi 3 tháng một lần trong thời gian 3-5 năm. Cần lưu ý hiện tượng tái phát tại chỗ hay di căn hạch và các cơ quan khác, đặc biệt ở phổi và não.
– Quang tuyến trị liệu
+ Chỉ định trong những trường hợp có di căn hoặc không có chỉ định phẫu thuật.
+ Có 50% các hạch di căn hay u ở tổ chức mềm có đáp ứng tốt với quang tuyến. Tuy nhiên, chỉ có 30% các u di căn ở não đáp ứng với quang tuyến.
+ Điều trị quang tuyến liều thấp kết hợp với corticosteroid liều thấp có tác dụng tốt để giảm đau đối với những ung thư đã di căn như ở não, xương.
– Hóa trị liệu
+ Nhiều loại hóa chất có thể chỉ định trong ung thư tế bào hắc tố. Tùy theo từng người bệnh, có thể dùng đơn hóa trị liệu hay phối hợp để điều trị.
+ Dacarbazin với liều 700mg/m2/ngày trong thời gian 1 đến 5 ngày sau đó ngừng điều trị. Tháng tiếp theo lại lặp lại như vậy.
+ Ngoài ra có thể sử dụng các thuốc khác như fotemustin với liều 100mg/m2 vào các ngày 1, 8, 15, 50 sau đó 3 tuần tiêm 1 lần.
– Điều trị miễn dịch
Interferon alpha 2a đã được sử dụng với liều 3 triệu đơn vị tiêm dưới da 3 lần một tuần, trong thời gian 18 tháng. Tuy nhiên, nghiên cứu gần đây của Tổ chức Y tế Thế giới cho thấy không có sự khác biệt có ý nghĩa thống kê giữa nhóm được điều trị bằng interferon và nhóm chứng.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Tiên lượng của bệnh phụ thuộc vào nhiều yếu tố trong đó chỉ số Breslow đánh giá độ dày có ý nghĩa quan trọng.
|
Độ dày (mm) của tổn thương |
Tỉ lệ % sống trên 5 năm |
|
< 0,75 |
96 |
|
0,75 đến 1,5 |
87 |
|
1,5 đến 2,49 |
75 |
|
2,5 đến 3,99 |
66 |
|
Trên 4 |
47 |
– Trường hợp có di căn, tiên lượng thường xấu, di căn chủ yếu ở phổi, gan, não và xương. Người bệnh tử vong trong thời gian 3-6 tháng.
6. THEO DÕI SAU ĐIỀU TRỊ
– Theo dõi về lâm sàng phát hiện:
+ Tái phát tại chỗ
+ Phát hiện tổn thương mới
+ Tình trạng di căn: não, phổi
– Thời gian theo dõi: 3 tháng/lần x3 đến 5 năm.
U ỐNG TUYẾN MỒ HÔI
(Syringoma)
1. ĐẠI CƯƠNG
– Là u da lành tính do sự phát triển quá mức của các tế bào ống tuyến mồ hôi.
– Bệnh gặp ở nhiều chủng tộc khác nhau, thường xảy ra ở tuổi từ 30-40, nữ nhiều hơn nam với tỉ lệ 6,6:1. Theo thố ng kê của Bệnh viện da liễu tỉnh Kangwondo ở Hàn Quốc năm 1992, bệnh gặp ở 0,12% dân số.
– Bệnh ảnh hưởng đến thẩm mỹ và tác độ ng nhiều đế n tâm lý, khiến người bệnh kém tự tin khi giao tiếp trong cuộc sống.
2. NGUYÊN NHÂN
– Nguyên nhân của bệnh chưa rõ.
– Một số yếu tố thuận lợi như mùa hè, môi trường làm việc có nhiệt độ cao, stress, hormon sinh dục, đặc biệt là progesteron.
– Bệnh có tính chất gia đình.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng.
– Lâm sàng
+ Tổn thương cơ bản là các sẩn nhỏ, kích thước 1-5mm, màu như màu da hay màu vàng nhạt, nâu nhạt, trắng. Sẩn tương đối cứng chắc, trơn nhẵn và thường có tính phân bố đối xứng.
+ Vị trí: thường ở vùng quanh mắt, nhất là mi dưới, gò má, trán, mặt, cổ, nách, ngực, bụng, đùi, sinh dục, cẳng chân. Đôi khi có ở vùng đầu và gây ra tình trạng rụng tóc không sẹo.
+ Triệu chứng cơ năng: có thể có ngứa.
+ Toàn thân: toàn trạng không bị ảnh hưởng.
– Cận lâm sàng
Mô bệnh học: tăng sinh các ống tuyến mồ hôi, lòng ống chứa mảnh vụn không bắt màu thuốc nhuộm, một số ống có đuôi hình dấu phẩy giống “hình con nòng nọc”, xâm nhập lympho quanh nang lông.
b) Chẩn đoán thể lâm sàng: có 4 thể lâm sàng đặc trưng.
– Thể khu trú
Thương tổn gồm nhiều sẩn nhỏ và phân bố ở một vị trí giải phẫu. Hay gặp ở vùng dưới mi mắt, vùng má. Tuy nhiên, cũng có thể gặp ở vùng nách, cổ, ngực, bụng, sinh dục, cánh tay, ria mép.
– Thể gia đình
+ Thể gia đình là thể tương đối hiếm gặp, di truyền trội trên nhiễm sắc thể thường. Có gia đình ghi nhận đặc tính di truyền bệnh đến 3 thế hệ.
+ Lâm sàng thường các sẩn tập trung thành đám như khảm trai.
– Thể kết hợp hội chứng Down
+ Tỉ lệ hiện mắc bệnh ở những người bệnh Down nhiều gấp 30 lần so với tỉ lệ hiện mắc của dân số không bị bệnh Down.
+ Tổn thương có thể xuất hiện ở dạng khu trú hay lan tỏa.
– Thể lan tỏa: hiếm gặp
Khởi phát đột ngột ở tuổi thanh thiếu niên với hàng loạt tổn thương lan tỏa, tiến triển từng đợt ở vùng thân trước như cổ, nách, ngực, bụng trên, vùng quanh rốn và tay, thậm chí còn xuất hiện trên vùng da sau khi tẩy lông bằng sáp. Thương tổn thể lan tỏa thường xảy ra ở hai bên và có khuynh hướng đối xứng.
b) Chẩn đoán phân biệt
– Hạt cơm phẳng
Thương tổn là những sẩn nhỏ, dẹt, phẳng, hơi gờ nhẹ trên mặt da, màu da hay vàng xám. Mặt, mu bàn tay, cẳng tay, cẳng chân và phần trên của ngực là những vị trí thường gặp. Số lượng thường nhiều, sắp xếp thành cụm hay thành vệt.
– U tuyến bã
+ Thương tổn thường phân bố rải rác ở mặt, nhất là vùng trán, là những u nhỏ kích thước 2-3mm, màu da bình thường, chắc và lõm giữa.
+ Bệnh thường gặp ở những người lớn tuổi.
– Trichoepithelioma
+ Thương tổn thường xuất hiện ở mặt và trông giống như thương tổn của uống tuyến mồ hôi.
+ Trichoethelioma ít khi ở mi mắt.
+ Tiến triển ngày càng lớn về kích thước.
+ Chẩn đoán phân biệt bằng mô bệnh học.
4. ĐIỀU TRỊ
Cho đế n nay trên thế giới đã có nhiều phương pháp điều trị bệnh uống tuyến mồ hôi như đốt điện trong thương tổn, phẫu thuật cắt bỏ tổn thương bằng kéo Castroviejo, mài mòn da, laser CO2. Tỷ lệ thành công của các phương pháp này cũng rất khác nhau do mỗi phương pháp có những ưu điểm và hạn chế riêng.
a) Nguyên tắc điều trị
– Loại bỏ thương tổn.
– Tư vấn cho người bệnh.
b) Điều trị cụ thể
– Nội khoa: ít tác dụng
+ Isotretinoin bôi mỏng đúng tổn thương vào buổi tối.
+ Atropin dung dịch 1%: thoa 1 lần/ngày có tác dụng điều trị ngứa và làm giảm kích thước tổn thương uống tuyến mồ hôi.
+ Tranilast (axít anthranilic):
Tranilast có đặc tính ức chế sự giải phóng các chất trung gian hóa học bởi tế bào mast. Thuốc vốn được sử dụng rộng rãi ở Nhật để điều trị hen phế quản, viêm da cơ địa, viêm mũi dị ứng, sẹo lồi, sẹo phì đại và cũng được báo cáo là có hiệu quả điều trị với uống tuyến mồ hôi. Sẩn giảm kích thước và hết ngứa sau điều trị. Liều dùng: Tranilast uống với liều 300mg/24 giờ trong 6 tháng.
– Ngoại khoa
+ Laser CO2 với bước sóng 10.600 nm có tác dụng làm bốc bay tổ chức u.
Tùy từng bệnh nhân và vị trí tổn thương mà sử dụng công suất điều trị khác nhau. Có thể dùng laser CO2 đơn thuần hoặc kết hợp với chấm axít trichoxacetic.
+ Phẫu thuật cắt bỏ: phương pháp này có thể lấy đi uống tuyến mồ hôi hoàn toàn song dễ bị sẹo hay bị biến dạng nên chỉ có thể áp dụng trong trường hợp có diện tích nhỏ.
+ Radio surgery: sử dụng sóng cao tần gây phá hủy đúng mô của uống tuyến mồ hôi.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
Bệnh tiến triển lành tính. Số lượng tổn thương tăng dần theo lứa tuổi nhưng không ảnh hưởng đến sức khỏe mà chỉ ảnh hưởng đến vấn đề thẩm mỹ.
CHƯƠNG 9. CÁC BỆNH DA DI TRUYỀN
DÀY SỪNG LÒNG BÀN TAY, BÀN CHÂN DI TRUYỀN
1. ĐẠI CƯƠNG
– Dày sừng lòng bàn tay chân có thể do di truyền, do mắc phải, tuy nhiên đa số là do di truyền.
– Bệnh thường có tính chất gia đình và phần lớn là do đột biến gen mã hóa cấu trúc thành phần của tế bào sừng, có thể là di truyền trội, di truyền lặn hay liên quan đến nhiễm sắc thể X gồm:
+ Dày sừng lòng bàn tay bàn chân có hiện thượng ly gai: đột biến gen keratin 9 và 16.
+ Dày sừng lòng bàn tay bàn chân không có hiện tượng ly gai: đột biến gen keratin 1 và 16.
2. CHẨN ĐOÁN
2.1. Chẩn đoán xác định
– Lâm sàng
+ Dày sừng lòng bàn tay, bàn chân lan tỏa
Dày sừng lòng bàn tay, bàn chân lan tỏa có ly gai: là một trong các thể hay gặp nhất của dày sừng lòng bàn tay, bàn chân. Bệnh di truyền trội, xuất hiện trong những tháng đầu đời. Tổn thương là dày sừng lòng bàn tay, bàn chân có ranh giới rõ, đối xứng, da khô như da rắn. Ít tổn thương ở khuỷu và gối.
Dày sừng lòng bàn tay chân lan tỏa không có ly gai (bệnh Unna-Thost): di truyền trội trên nhiễm sắc thể thường, xuất hiện từ nhỏ. Tổn thương có ranh giới rõ, đối xứng, dày sừng toàn bộ lòng bàn tay, chân, ngăn cách bằng một đường viền không vượt quá lằn chỉ cổ tay. Đôi khi tổn thương đầu gối, khuỷu tay, nếp gấp khớp. Thường tăng tiết mồ hôi nên da bàn tay, chân ẩm ướt dễ nhiễm nấm.
Hội chứng Huriez: di truyền trội với xơ cứng ngón tay, xuất hiện từ khi sinh, dày sừng đối xứng lòng bàn tay, chân.
Mal de Meleda: di truyền lặn, xuất hiện từ khi sinh hoặc ở trẻ nhỏ. Dày sừng lan tỏa, tổn thương đối xứng ở lòng bàn tay, chân lan rộng tới vùng mu của bàn tay như đi găng. Có thể dày sừng bề mặt khớp đốt ngón tay, khuỷu tay, đầu gối. Có thể “giả ainhum” quanh ngón làm mất chức năng và tự cắt cụt ngón. Có chốc mép, tăng tiết mồ hôi và chậm phát triển với bất thường trên điện não đồ và chứng ngón ngắn.
Hội chứng Naegeli-Franceschetti-Jadasohn: di truyền trội trên nhiễm sắc thể thường, khởi phát trong những năm đầu đời. Biểu hiện là dát sắc tố hình mạng lưới có thể lan rộng, hay gặp ở cổ và nách. Dày sừng lan tỏa dạng điểm, đặc biệt là dạng dải thường gặp. Hỏng men răng, hình dạng bất thường và mất răng sớm. Giảm mồ hôi hoặc không có mồ hôi nên không chịu được nóng.
+ Dày sừng lòng bàn tay, chân khu trú
Dày sừng lòng bàn tay, chân dạng dải: đột biến gen trội trên nhiễm sắc thể thường, xuất hiện từ nhỏ hoặc trong những năm đầu đời, chủ yếu tổn thương ở lòng bàn chân. Bàn tay có thể thấy ít vết chai. Khuỷu tay và đầu gối, móng và tóc có thể bị tổn thương.
Dày móng bẩm sinh típ I hay hội chứng Jadasohn-Lewandowsky: đột biến gen trội trên nhiễm sắc thể thường, chủ yếu lòng bàn chân. Chai ở lòng bàn chân trên khắp những điểm tỳ đè. Dày sừng dưới gốc móng. Có thể bọng nước ở chân. Bất thường tóc và miệng, thực quản và dày sừng nang lông
Dày sừng lòng bàn tay, chân thành ổ với dày sừng niêm mạc miệng: di truyền gen trội trên nhiễm sắc thể thường, chai các điểm tỳ đè lòng bàn tay. Dày sừng trong miệng, đặc biệt vùng niêm mạc môi gần với lưỡi.
Bệnh Buschke-Fischer-Brauer: di truyền gen trội trên nhiễm sắc thể thường, phát triển ở độ tuổi 20-30. Có nhiều các đốm chấm dày sừng trên khắp bề mặt lòng bàn tay, chân, rìa bên của ngón. Trên các điểm tỳ đè bàn chân các đốm dày sừng thành khối lan tỏa hơn.
Dày sừng dạng gai: do gen trội trên nhiễm sắc thể thường, khởi phát muộn 12-15 tuổi. Nhiều nút sừng nhỏ xíu, như là các gai nhỏ toàn bộ lòng bàn tay, bàn chân. Có thể phối hợp với tăng sản tuyến bã ở mặt.
+ Dày sừng và các hội chứng phối hợp
Dày sừng lòng bàn tay, chân lan tỏa kết hợp với tóc quăn như len và rối loạn nhịp nguyên phát cơ tim thất phải (bệnh Naxos): di truyền trội và lặn. Rối loạn gen lặn phối hợp với bệnh cơ tim. Trẻ nhỏ, dày sừng lòng bàn chân các điểm tỳ đè. Bất thường khác như gai đen ở nách, háng; khô da lan tỏa, dày sừng nang lông trên xương gò má và tăng tiết mồ hôi lòng bàn tay, chân. Tóc quăn như len trên đầu và ngắn, lông mày ít, lông mi, râu và có lông ở xương mu và nách. Loạn sản xơ ở nội mạc cơ tim với nhịp nhanh thất và tâm thất phải giãn rộng, phình cung tâm thất phải.
Dày sừng lòng bàn tay bàn chân dạng dải, tóc quăn và bệnh cơ tim giãn thất trái (Hội chứng Carvajal): di truyền trội và lặn, biểu hiện dày sừng lòng bàn tay, chân, tóc quăn và bệnh cơ tim giãn thất trái.
– Cận lâm sàng
+ Mô bệnh học: lớp sừng dày, tăng sinh lớp gai có thể có hiện tượng ly gai.
+ Xác định những biến đổi về gen k1.9.16…
b) Chẩn đoán phân biệt: các loại dày sừng lòng bàn tay, chân do mắc phải (khởi phát muộn):
– Vảy nến lòng bàn tay, chân: thường phối hợp với tổn thương móng, khớp và tổn thương điển hình trên các vị trí da khác.
– Dày sừng do nhiễm độc arsen: do ăn, uống lâu dài các chất chứa arsen. Biểu hiện dày sừng thành điểm, dễ trở thành ung thư da.
– Nấm bàn chân mạn tính: dày sừng lan rộng, bờ ranh giới rõ và có vảy trắng.
– Chàm bàn tay, chân: thường gặp ở thợ xây, nội trợ, dị ứng crom, niken. Biểu hiện dày sừng, dát đỏ, mụn nước.
3. ĐIỀU TRỊ
– Tại chỗ: các phương pháp sau đây làm cho da mềm và đỡ ảnh hưởng hơn
+ Ngâm bàn chân bàn tay vào nước ấm, ngày 1- 2 lần, mỗi lần 20 phút sau đó dùng đá nhám chà sát vùng da dày sừng.
+ Chất làm mềm da
+ Bôi các thuốc bong sừng (mỡ salicylic 10%)
+ Thuốc bôi có retinoid (vitamine A a-xít)
+ Thuốc bôi có vitamin D (calcipotriol)
– Toàn thân: retinoid (vitamine A a xít):
+ Soriatan 1-2 mg/kg/ngày
+ Không nên sử dụng đối với trẻ em, phụ nữ tuổi sinh đẻ cần sử dụng thuốc tránh thai.
+ Cần theo dõi một số tác dụng phụ của thuốc.
4. BIẾN CHỨNG
– Nhiễm khuẩn, nhiễm nấm thứ phát do tăng tiết mồ hôi làm da bị ẩm ướt.
– Đau, nhất là vùng tỳ đè.
– Khó đi lại.
LY THƯỢNG BÌ BỌNG NƯỚC BẨM SINH
(Inherited epidermolysis bullosa)
1. ĐẠI CƯƠNG
– Là nhóm bệnh do rối loạn gen, hiếm gặp, tỷ lệ 19,6/1 triệu trẻ mới đẻ ở Mỹ.
– Tất cả nhóm bệnh ly thượng bì bọng nước bẩm sinh có biểu hiện chung là sự hình thành bọng nước sau những sang chấn nhẹ trên da và niêm mạc. Mức độ nặng của bệnh, độ sâu của bọng nước lại khác nhau tùy thuộc vào thương tổn ở mức phân tử.
– Có nhiều thể lâm sàng khác nhau đều có quá trình lành sẹo khác nhau. Quá trình liền sẹo thường có sự bất thường và tạo thành vết trợt mạn tính, tổ chức hạt quá phát, sẹo, thậm chí ung thư xâm lấn.
– Các thể lâm sàng nhẹ có thể không hoặc ảnh hưởng rất nhẹ đến nội tạng, tuy nhiên thể nặng, di truyền lặn có thể ảnh hưởng rất nhiều cơ quan nội tạng dẫn đến giảm tuổi thọ và chất lượng cuộc sống.
2. NGUYÊN NHÂN
– Do tổn thương hemidesmosom gắn lớp tế bào đáy với màng đáy. Tổn thương này có thể từ bên trong màng bào tương của lớp tế bào đáy hoặc ngoài tế bào và ở vùng màng đáy.
– Dựa vào vị trí của bọng nước, chia làm 3 nhóm:
+ Ly thượng bì bọng nước thể đơn giản do khiếm khuyết gen mã hóa cho keratins 5 và 14: bọng nước nằm trong thượng bì.
+ Ly thượng bì bọng nước thể tiếp nối: bọng nước nằm ở chỗ tiếp nối thượng bì và trung bì, trong lớp lá trong.
+ Ly thượng bì bọng nước thể loạn dưỡng do khiếm khuyết gen mã hóa cho kallidin/laminin 5. Thể loạn dưỡng do đột biến gen COL7A1 mã hóa collagen typ VII: bọng nước nằm dưới lớp lá đục, bao gồm dạng di truyền trội và dạng di truyền lặn.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
Lâm sàng
– Ly thượng bì bọng nước đơn giản
+ Bọng nước nằm trong thượng bì.
+ Chủ yếu là do đột biến gen mã hóa keratin nhưng kiểu hình giữa các thể lại khác nhau. Có ít nhất 11 thể ly thượng bì bọng nước đơn giản, trong đó 7 thể là di truyền trội. Loại hay gặp nhất gồm: ly thượng bì bọng nước thể lan tỏa (Koebner), ly thượng bì bọng nước thể khu trú (Weber-Cockayne).
– Ly thượng bì bọng nước đơn giản lan tỏa (Koebner)
+ Là thể lan tỏa nhưng nhẹ nhất, di truyền trội.
+ Xảy ra ở 1/500.000 trẻ mới sinh.
+ Trẻ bị bệnh ngay trong hoặc sau đẻ.
+ Vài tháng sau bệnh sẽ nhẹ dần rồi tái phát lúc trẻ biết bò hoặc muộn hơn.
+ Biểu hiện: xuất hiện các mụn nước, bọng nước, hạt sừng trên phần khớp của bàn tay, khuỷu tay, đầu gối, bàn chân và các vị trí bị sang chấn lặp đi lặp lại.
+ Nhiều người bệnh có bọng nước lâu lành và lan tỏa.
+ Dấu hiệu Nikolsky âm tính.
+ Thường không để lại sẹo sâu.
+ Móng, răng và niêm mạc thường không có tổn thương hoặc ít và nhẹ hơn so với các thể khác.
+ Tổn thương nặng hơn vào mùa hè, nhẹ về mùa đông.
+ Di truyền trội trên nhiễm sắc thể thường do đột biến gen keratin gây thiếu hụt các sợi trung gian làm cho tế bào đáy ở thượng bì mỏng manh dễ tổn thương và hình thành bọng nước. Đột biến gen gây ra bất thường ở keratin 5, 14 có ở trên lớp tế bào đáy.
+ Thể dị hợp tử có bất thường keratin 14: bọng nước chỉ ở bàn tay, bàn chân.
+ Thể đồng hợp tử: bọng nước nặng và lan tỏa ở cả da và niêm mạc.
+ Sự phân tách thượng bì xuyên qua lớp tế bào đáy. Chà xát da bằng cục tẩy sẽ gây ra tổn thương dưới lâm sàng và có thể thấy rõ qua hình ảnh mô bệnh học.
+ Có thể có giai đoạn bùng phát, nhưng nhìn chung bọng nước sẽ giảm dần theo thời gian.
– Ly thượng bì bọng nước đơn giản, khu trú (Weber-Cockayne)
+ Là thể hay gặp nhất.
+ Di truyền trội trên nhiễm sắc thể thường.
+ Gặp ở trẻ bú mẹ hoặc muộn hơn.
+ Bệnh có thể không xuất hiện cho tới khi trưởng thành, nhưng sau đó xuất hiện khi đi bộ, tập thể dục quá mức, hành quân.
+ Bọng nước tái phát ở bàn tay, bàn chân, hay có bội nhiễm, nhất là ở bàn chân.
+ Khi lành không để lại sẹo.
+ Bệnh bùng phát vào mùa nóng.
+ Tăng tiết mồ hôi ở bàn tay, bàn chân.
+ Niêm mạc, móng không có tổn thương.
+ Bọng nước ở trong thượng bì, dưới lớp tế bào sinh sản.
– Ly thượng bì bọng nước thể tiếp nối
+ Hiếm gặp, di truyền lặn trên nhiễm sắc thể thường.
+ Xuất hiện ngay từ lúc đẻ, bệnh nặng, có thể tử vong trong vài tháng.
+ Bọng nước lan tỏa, khi lành không để lại sẹo, hoặc có khi để lại milia.
+ Hiếm có bọng nước ở bàn tay.
+ Tổ chức hạt quá phát quanh hốc mũi, miệng.
+ Có thể có vết trợt tồn tại dai dẳng hàng năm.
+ Loạn sản răng: hay gặp.
+ Có tổn thương ở thanh quản, phế quản gây khó thở, có thể tử vong.
+ Biến chứng toàn thân: đường tiêu hóa, bàng quang, giác mạc, âm đạo.
+ Những người bệnh qua khỏi được thường bị chậm phát triển trí tuệ, thiếu máu nặng.
+ Mô bệnh học: bọng nước ở lớp lá trong (lamina lucida).
+ Do đột biến 3 gen: LAMA3, LAMB3, LAMC2 mã hóa cho polypeptid của laminin 5.
+ Điều trị:
. Hỗ trợ, có thể dùng corticoid trong giai đoạn bệnh nặng, đe dọa đến tính mạng.
. Ghép thượng bì.
. Cấy tế bào thượng bì: có tác dụng tốt trong trường hợp trợt loét mạn tính ở mặt.
– Ly thượng bì thể loạn dưỡng
Cả dạng di truyền trội và lặn trên nhiễm sắc thể thường đều do đột biến gen COL7A1 mã hóa cho collagen týp VII. Sợi anchoring bị thiếu hoặc không đủ chức năng
Dạng di truyền trội
Thể loạn dưỡng di truyền trội
– Mụn nước, bọng nước ở mặt duỗi chi, hay gặp nhất là ở trên các khớp, đặc biệt là khớp ngón chân, ngón tay, mu đốt ngón, đầu gối, khuỷu, mắt cá.
– Bọng nước có thể tự nhiên xuất hiện trên cơ thể mà không có sang chấn nào trước đó.
– Dấu hiệu Nikolsky dương tính, thượng bì có thể bị bóc tách vài cm xa bọng nước.
– Milia ở vành tai, mặt, mu tay, mặt duỗi cẳng tay, cẳng chân.
– Niêm mạc có tổn thương: trợt ở niêm mạc miệng, lưỡi, vòm khẩu cái, hầu họng, thanh quản,… làm cho co cứng rãnh môi lợi, khó nuốt do sẹo ở hầu hang.
– Sẹo ở đầu lưỡi.
– Răng, kết mạc mắt không có tổn thương.
– Móng dày, loạn dưỡng, rụng tóc, không có long.
– C i cọc, bàn tay cò cứng, teo xương ngón tay, giả dính ngón.
– Mô bệnh học: bọng nước dưới thượng bì, nằm ngay dưới lớp đáy, sợi anchoring ít và còn thô, collagen týp VII bình thường.
– Nhiều người bệnh khi trưởng thành, bọng nước giảm dần, chỉ còn lại tổn thương móng.
– Điều trị: ghép da hoặc cấy tế bào thượng bì cho những tổn thương không lành.
Thể ly thượng bì bọng nước thoáng qua ở trẻ sơ sinh
– Bọng nước xuất hiện sau bất cứ sự cọ sát hoặc sang chấn nhỏ.
– Bọng nước ở dưới thượng bì.
– Thoái hóa sợi collagen và sợi anchoring.
– Lành nhanh trong 4 tháng tuổi.
– Móng không có tổn tổn thương, không có sẹo.
– Đột biến gen COL 7A1 mã hóa cho collagen týp VII.
Dạng di truyền lặn
– Có thể biểu hiện lan tỏa, khu trú, đảo ngược. Đối với thể lan tỏa, có thể có biểu hiện nặng và nhẹ. Loại nhẹ thể bọng nước chỉ giới hạn ở bàn tay bàn chân, đầu gối, khuỷu tay và ít biến chứng. Loại nặng thì có các biểu hiện sau:
– Có tổn thương ngay sau đẻ, bọng nước lan tỏa ở da và niêm mạc.
– Dính ngón tay, ngón chân thành một bọc như bao tay, đây là dấu hiệu đặc trưng và gặp ở 90% người bệnh ly thượng bì bọng nước loạn dưỡng di truyền lặn thể nặng.
– Biến chứng răng nặng: mục răng lan tỏa, không kiểm soát được.
– Hẹp thực quản.
– Thiếu máu, chậm phát triển trí tuệ, suy dinh dưỡng nặng, tử vong do bệnh cơ tim.
– Nguy cơ phát triển ung thư tế bào gai ở 50% người bệnh trước 30 tuổi.
Chẩn đoán xác định
– Chẩn đoán thể bệnh không thể chỉ dựa vào các dấu hiệu lâm sàng, trong khi xét nghiệm mô bệnh học thông thường cũng dễ nhầm.
– Tiêu chuẩn vàng để chẩn đoán bệnh là dựa trên kính hiển vi điện tử. Dựa trên siêu cấu trúc để xác định vị trí của bọng nước, từ đó phân nhóm bệnh ly thượng bì.
– Vì vậy việc xác định thể bệnh phải dựa vào kính hiển vi điện tử hoặc hình ảnh miễn dịch huỳnh quang. Những xét nghiệm này có thể xác định sự phân tách thượng bì và các khiếm khuyết khác như sự mất các sợi anchoring hoặc thiểu sản hemidesmosom.
– Trong ly thượng bì bọng nước loạn dưỡng thể di truyền lặn, hình ảnh dưới kính hiển vi điện tử cho thấy sự phân tách ở dưới lớp lá đáy và sợi anchoring thì nhỏ hoặc không có.
– Hình ảnh miễn dịch huỳnh quang có thể xác định mức độ phân tách của thượng bì.
– Lấy máu hoặc tế bào niêm mạc của thành viên trong gia đình để phân tích gen.
– Hầu hết các trường hợp không cần phải làm đầy đủ các bước để có chẩn đoán cuối cùng, tuy vậy thông tin đó rất có giá trị để phát triển gen trị liệu cho người bệnh.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Dựa vào độ nặng của bệnh, mức độ tổn thương da
– Điều trị vết thương
– Tăng cường dinh dưỡng
– Phòng chống bội nhiễm
b) Điều trị cụ thể
– Điều trị tại chỗ: là điều trị chính
+ Tránh sang chấn.
+ Chăm sóc và điều trị các nhiễm khuẩn ở da rất quan trọng.
+ Kháng sinh toàn thân khi có tổn thương da nhiễm khuẩn.
+ Đối với thể đơn giản: ở trong môi trường thoáng mát, dùng giày dép mềm, thoáng khí.
+ Bọng nước: rửa nước muối, bôi kháng sinh, băng gạc ẩm.
+ Tắm rửa bằng nước muối, sau đó bôi kem làm ẩm để bảo vệ vùng da lành.
+ Ghép da khi có chỉ định.
+ Thể loạn dưỡng: phẫu thuật tách dính ngón, nẹp ngón tay và bảo vệ bàn tay khỏi sang chấn.
+ Phẫu thuật chỉnh tay chân, phẫu thuật giải quyết co cứng quanh miệng, đáy chậu. Tái phát hay gặp ở bệnh nhân thể loạn dưỡng.
+ Thể loạn dưỡng di truyền lặn: hay có ung thư tế bào gai, phải phẫu thuật cắt bỏ sau đó dùng xạ trị vì những người bệnh này hay bị di căn.
+ Trường hợp nặng: thể tiếp nối, thể loạn dưỡng có thể nhiều bộ phận bị ảnh hưởng vì vậy cần chăm sóc toàn diện.
+ Nâng cao dinh dưỡng, bổ sung thêm sắt.
+ Nếu có tổn thương hẹp môn vị nên phẫu thuật để giải phóng chít hẹp.
+ Nếu người bệnh bị táo bón: ăn nhiều chất xơ, thuốc làm mềm phân.
– Điều trị toàn thân: không có tác dụng rõ + Trước đây dùng tetracyclin, phenytoin.
+ Nay dùng thuốc kháng sốt rét tổng hợp, steroid nhưng chỉ định sử dụng không rõ ràng.
+ Corticoid không có tác dụng.
– Trị liệu protein và gen: liệu pháp trong tương lai.
BỆNH VẢY PHẤN ĐỎ NANG LÔNG
(Pityriasis rubra pilaris)
1. ĐẠI CƯƠNG
– Vảy phấn đỏ nang lông được đặc trưng bởi các biểu hiện dày sừng nang lông khu trú, dày sừng lòng bàn tay bàn chân và đỏ da.
– Bệnh gặp ở cả hai giới. Tuổi hay gặp nhất từ 40-60 tuổi và từ 1-10 tuổi.
2. NGUYÊN NHÂN
– Cho đến nay, nguyên nhân gây bệnh vẫn chưa rõ ràng. Một số trường hợp xuất hiện sau nhiễm khuẩn hay nhiễm virút.
– Các nghiên cứu cho thấy chu chuyển các tế bào ở thượng bì tăng, chỉ số đánh dấu thymidin tăng 3-27%. Tốc độ phát triển của móng tăng hơn bình thường.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Sẩn nang lông
. Màu nâu bẩn, vàng nâu hoặc màu da. Thô ráp
. Vị trí: Vùng da dầu như đầu, trán, tai, mũi, cổ, ngực Tỳ đè: đầu gối, khuỷu tay
Mặt duỗi đốt ngón gần của ngón tay, ngón chân
. Lúc đầu riêng lẻ sau tập trung thành mảng
+ Dát đỏ
. Vùng tỳ đè, đầu, mặt, cổ . Trên có vảy da khô
. Bề mặt sần sùi, thô ráp
. Tiến triển từ đầu xuống thân mình và các chi
. Có thể gây đỏ da toàn thân
+ Lòng bàn tay, bàn chân: dày sừng, màu ánh vàng
Dấu hiệu lộn mi (khi có tổn thương ở mặt)
Tổn thương móng
. Dày móng
. Rỗ móng
. Tăng sắc tố ở bờ tự do
– Cận lâm sàng
+ Mô bệnh học
. Nang lông: nút sừng dày đặc
. Á sừng ở xung quanh các nang lông và giữa các nang lông
. Dày sừng
. Lớp hạt teo
. Các mạch máu ở trung bì giãn nhưng không xoắn
. Thâm nhiễm các tế bào lympho và tổ chức bào
+ Các xét nghiệm khác
. Giảm protein gắn retinol trong máu.
. Tăng CRBP (Cellular Retinol Binding Protein).
. Tăng CRABP (Cellular retinoic Acid Binding Protein).
. Tăng hoạt động của tế bào T ức chế, giảm hoạt động của tế bào Th..
Chẩn đoán xác định: Dựa vào lâm sàng và xét nghiệm mô bệnh học.
b) Chẩn đoán thể lâm sàng
– Thể điển hình ở người lớn
+ Dát đỏ, bong vảy ở đầu tiên ở đầu, cổ, phần trên của thân mình.
+ Sẩn ở nang lông, dày sừng, ở đốt một các ngón và vùng tỳ đè.
+ Lúc đầu các sẩn đứng riêng rẽ sau liên kết lại thành mảng lớn, màu đỏ, sần sùi, thô ráp.
+ Xung quanh các mảng đỏ da có các sẩn ở nang lông đứng riêng lẻ. Đây là dấu hiệu quan trọng giúp cho chẩn đoán xác định bệnh.
+ Tiển triển của bệnh theo xu hướng từ đầu đến thân mình đến các chi.
+ Ở mặt: gây đỏ da và có dấu hiệu lộn mi. Đôi khi thương tổn giống với viêm da dầu.
Ở đầu: đỏ da và bong vảy.
Bàn tay bàn chân: dày sừng và có màu vàng.
+ Móng tay, móng chân dày, rỗ, tăng sắc tố ở bờ tự do, đôi khi có hiện tượng xuất huyết.
+ Cơ năng: người bệnh ngứa, kích thích hay khó chịu.
+ Các biểu hiện có thể gặp:
. Yếu cơ
. Thiểu năng giáp trạng
. Đau khớp
. Một số kết hợp với bệnh máu: leucemia, hội chƣ́ ng Sezary, u lympho ở da.
– Thể không điển hình ở người lớn.
+ Chiếm 5% tổng số người bệnh.
+ Khởi phát ở tuổi 40-50.
+ Sẩn nang lông ở một số vùng của cơ thể.
+ Nhiều người bệnh có biểu hiện giống với eczema.
+ Ít gây đỏ da toàn thân.
– Thể điển hình ở trẻ em
+ Khởi phát lúc 5-10 tuổi.
+ Lâm sàng giống typ 1.
+ Có ¾ người bệnh xuất hiện sau nhiễm trùng.
+ Tự khỏi sau 1-2 năm.
+ Có thể chuyển sang typ 4.
– Thể khu trú ở trẻ em
+ Xuất hiện muộn vài năm sau đẻ.
+ Mảng đỏ giới hạn rõ trên có các sẩn ở nang lông, vị trí ở đầu gối, khuỷu tay.
+ Có thể có dày sừng bàn tay bàn chân.
+ Hình ảnh lâm sàng giống với vảy nến.
+ Tiên lượng: một số trường hợp có thể khỏi sau 10 tuổi.
– Thể không điển hình ở trẻ em
Đỏ da và dày sừng từ lúc sơ sinh hoặc trong những năm đầu của cuộc sống. Dày sừng rất thường gặp đi kèm với sẩn ở nang lông.
+ Một số trường hợp có dày da kiểu xơ cứng bì ở các ngón tay.
+ Ít khi khỏi.
+ Một số trường hợp có tính chất gia đình.
– Thể liên quan đến HIV
+ Dày sừng ở mặt và phần trên của thân mình.
+ Trứng cá mạch lươn.
+ Suy giảm miễn dịch.
+ Giảm globulin máu.
b) Chẩn đoán phân biệt với vảy nến
|
PRP |
Vảy nến |
|
|
Tuổi |
2 đỉnh |
Trên 20 tuổi |
|
Vảy |
Mỏng |
Dày |
|
Dày sừng |
Thường gặp |
Ít gặp hơn |
|
Đảo da lành |
Thường gặp |
Ít gặp |
|
Móng |
Dày |
Dày móng, rỗ móng |
|
Chu chuyển thượng bì |
++ |
++++ |
|
Áp xe Munro |
– |
++ |
|
Đáp ứng với UVB |
Kém |
Tốt |
|
Đáp ứng với corticoid |
Kém |
+ |
|
Đáp ứng với methotrexat |
Tùy từng trường hợp |
Tốt |
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Tránh dùng các thuốc kích ứng da.
– Dùng các thuốc dịu da, ẩm da.
– Corticoid bôi tại chỗ không có tác dụng.
– Sử dụng thuốc điều trị toàn thân kết hợp với ánh sáng trị liệu trong trường hợp cần thiết.
b) Điều trị cụ thể
– Tại chỗ
+ Bôi kem chống khô da: vaselin, kem dưỡng ẩm.
+ Chiếu UVB kết hợp với vitamin A axít.
– Toàn thân
+ Vitamin A axít (acitretin)
. Liều tấn công từ 0,5-0,75mg/kg/ngày.
. Khi tình trạng bệnh tiến triển tốt, thì giảm liều dần.
. Thời gian điều trị từ 6 đến 12 tháng.
. Cần theo dõi tình trạng rối loạn chuyển hóa lipid trong máu.
+ Methotrexat
. Chỉ định ở trường hợp không đáp ứng với vitamin A axít.
. Liều từ 20 đến 30 mg/tuần (uống hoặc tiêm một lần).
. Thời gian điều trị từ 4 đến 12 tháng.
+ Azathioprim (Immurel)
. Tác dụng tốt đối với thể ở người lớn.
. Liều 100 đến 200mg/ngày.
+ Cyclosporin
. Liều tấn công 5mg/kg/ngày.
. Khi bệnh ổn định (thường sau 1 tháng), có thể giảm liều xuống 23mg/kg/ngày.
. Thời gian điều trị kéo dài vài tháng.
. Đối với người bệnh HIV: sử dụng các thuốc chống virút.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
Thể khu trú thường tiến triển tốt sau một vài năm. Thể điển hình tiến triển dai dẳng và có thể gây đỏ da toàn thân sau 2 đến 3 tháng. Một số trường hợp giảm dần rồi ổn định từ 2 đến 3 năm và có thể tự khỏi. Bệnh có thể tái phát nhưng hiếm gặp.
U XƠ THẦN KINH
(Neurofibromatosis)
1. ĐẠI CƯƠNG
U xơ thần kinh là nhóm bệnh da di truyền. Thương tổn ở da là các khối u xuất phát từ các sợi dây thần kinh ngoại biên.
2. NGUYÊN NHÂN
– U xơ thần kinh có nhiều thể khác nhau. Thường gặp là typ 1 (NF-1) và typ 2 (NF-2).
– U xơ thần kinh typ 1 thường gặp nhất, đặc trưng bởi các dát màu cà phê sữa và các u xơ thần kinh xung quanh các sợi thần kinh ngoại vi. Bệnh di truyền theo gen trội. Gen NF-1 nằm trên nhánh dài của chromosom 17 mã hóa cho protein neurofibromin, một protein rất cần thiết cho sự phát triển và biệt hóa của tế bào với chức năng ức chế tổ chức u.
– U xơ thần kinh typ 2 đặc trưng bởi u của tế bào Schwann ở tiền phòng của cơ quan thính giác, u màng não và các u ở nơi khác của hệ thần kinh. Gen biến đổi nằm trên nhiễm sắc thể 22, mã hóa cho protein Merlin hay Schwannomin, một protein ức chế phát triển u.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
* U xơ thần kinh typ 1 (bệnh Von Recklinghausen)
– Lâm sàng
+ Dát cà phê sữa giới hạn rõ, màu nâu sáng, kích thước từ 0,5-50cm thường khoảng 10cm và thường là biểu hiện đầu tiên của bệnh ở trẻ nhỏ. Nhiều người bệnh có dát cà phê bắt đầu từ 4 tuổi. Tổn thương tăng dần về kích thước và số lượng trong vòng 10 năm đầu đời.
+ Các u xơ thần kinh mềm hình tròn, chủ yếu gặp ở thân mình. Kích thước vài mm đến vài cm, đôi khi có cuống. Số lượng có thể một vài cái đến vài trăm tổn thương ở bất kỳ vị trí nào của cơ thể. Ở nữ hay gặp xung quanh quầng vú.
+ Các u dạng búi (plexiform) lan tỏa, dọc theo đường đi của dây thần kinh thường ở thần kinh tam thoa hoặc ở cổ xuất hiện sớm. Trên các búi xơ có các dát tăng sắc tố. Trường hợp các tổn thương này lan đến đường giữa cơ thể biểu hiện khối u đã lan đến thân tủy sống.
+ U xơ thần kinh voi thường kèm theo quá sản các tổ chức dưới da làm cho cơ thể biến dạng.
+ Đám tàn nhang (freckling) thường gặp ở vùng nách, gặp ở 70% các trường hợp và thường xuất hiện sớm hơn các dát cà phê sữa.
+ Tổn thương ở miệng gặp ở 5-10% các trường hợp. Tổn thương dạng u như ở vòm miệng lưỡi, môi và thường không đối xứng.
+ U Lisch (bớt thể mi tăng sắc tố) xuất hiện các tổn thương hình vòm, nông quanh thể mi. Tổn thương xuất hiện trên 90% các trường hợp. Số lượng tổn thương tăng theo tuổi. U Lisch thường không có biểu hiện triệu chứng nhưng lại có giá trị chẩn đoán.
+ Các u có thể xuất hiện trong não (glioma thị giác), astrocystoma gây động kinh, hoặc u ở tủy sống.
+ Hiện tượng ung thư hóa từ các u xơ thần kinh có thể gặp từ 1,5-15% các trường hợp. Một số bệnh khác có thể kết hợp với u xơ thần kinh như u Wilm, rhabdomyosarcoma, ung thư máu hoặc ung thư tế bào hắc tố.
+ Các biểu hiện khác như chậm phát triển thể chất hoặc chứng đầu nhỏ, bệnh Addison, cường tuyến cận giáp.
+ Người bệnh có thể có ngứa do sự hiện diện của các tế bào mast tại tổn thương.
– Cận lâm sàng
+ Mô bệnh học:
. U thần kinh ở da xuất phát từ thần kinh ngoại biên.
. Dưới kính hiển vi điện tử thấy sự phân nhánh của các tế bào Schwann trong tổ chức collagen.
. Những tế bào dạng xơ trong khối u được cho rằng xuất phát từ những tế bào liên kết HLA-DR + và yếu tố XIIIa+.
+ Xác định gen đột biến: gen NF-1 nằm trên nhánh dài của chromosom 17.
+ Hình ảnh trên phim cộng hưởng từ: 50% các trường hợp người bệnh typ 1 có biểu hiện tăng tín hiệu ở T2 ở não.
Chẩn đoán xác định chủ yếu dựa vào lâm sàng khi người bệnh có biểu hiện ít nhất 2 trong 7 tiêu chuẩn sau:
1- Sáu dát cà phê sữa có kích thước trên 5mm xuất hiện trước tuổi vị thành niên hoặc trên 15mm xuất hiện sau tuổi vị thành niên.
2- Có từ 2 u xơ thần kinh trở lên hoặc một u búi thần kinh (plexiform).
3- Đám tàn nhang ở nách hay bẹn.
4- U glioma thị giác.
5- Có trên hai khối u Lisch.
6- Tổn thương xương như mỏng màng xương, kèm theo hoặc không có biểu hiện giả cứng khớp.
7- Tiền sử trong gia đình có người gần thế hệ nhất mắc NF-1.
– Chẩn đoán phân biệt
Ở trẻ em, các biểu hiện lâm sàng chưa rõ ràng, các dát cà phê sữa có thể gặp trong các trường hợp sau:
+ 10-20% trẻ bình thường.
+ 35% người bệnh mắc hội chứng McCune-Albright.
+ Cần theo dõi để phát hiện các triệu chứng khác của bệnh hoặc làm các xét nghiệm sinh học phân tử, xác định gen đột biến để xác định chẩn đoán.
* U xơ thần kinh typ 2 (bilateral acoustic neurofibromatosis)
Trước đây được coi là một thể của typ 1. Ngày nay được tách riêng thành một thể vì có sự khác biệt về biến đổi gen và đặc điểm tổn thương của bệnh.
– Lâm sàng
+ Biểu hiện lâm sàng đặc trưng là các u tiền phòng hai bên và các u thần kinh trung ương khác như u màng não, u các tế bào đệm.
+ Dát cà phê sữa và u xơ thần kinh ở da có thể thấy nhưng ít hơn so với thể NF-1. Tuổi xuất hiện bệnh thường muộn. Ở Anh tuổi phát bệnh trung bình là 22,6.
– Cận lâm sàng
+ Mô bệnh học như thể NF-1
+ Gen đột biến nằm trên nhiễm sắc thể 22.
Chẩn đoán xác định dựa vào các tiêu chuẩn sau:
– U tế bào Schwann ở tiền phòng hai bên, phát hiện bằng mô bệnh học hay bằng chụp cộng hưởng từ.
– Bố hoặc mẹ, anh em hoặc con cái bị NF2 và hoặc:
– U tế bào Schwann ở tiền phòng một bên hoặc có một trong các biểu hiện sau: u màng não, u tế bào đệm, schwannoma, đục thủy tinh thể, vôi hóa ở não.
– Nhiều u màng não (trên 2 khối u) và một trong các tổn thương sau: u tế bào đệm, schwannoma, đục thủy tinh thể, vôi hóa ở não.
– Những trường hợp nghi ngờ cần được khuyến cáo theo dõi hàng năm bao gồm khám da và mắt để phát hiện và xác định chẩn đoán.
* Các thể lâm sàng khác
– Thể u xơ thần kinh khu trú: đặc trưng bởi dát cà phê sữa và các u xơ da khu trú ở một vùng cơ thể hoặc ở một vài cơ quan.
– U xơ thần kinh typ 1 kết hợp với u vàng trẻ em và bạch cầu cấp dòng tủy trẻ em. Sự kết hợp u vàng trẻ em với NF-1 đã được ghi nhận ở nhiều người bệnh. Một số nghiên cứu cho thấy những trẻ bị NF-1 kết hợp với u vàng trẻ em có nguy cơ bị bạch cầu kinh dòng tủy cao gấp 30 lần so với trẻ không bị u vàng trẻ em.
4. ĐIỀU TRỊ
– Theo dõi định kỳ.
– Điều trị các triệu chứng kèm theo nếu có như động kinh.
– Phẫu thuật cắt bỏ những tổn thương u to, ảnh hưởng đến chức năng và thẩm mỹ đối với người bệnh.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Tiến triển của bệnh tùy từng trường hợp, nhìn chung đa số các trường hợp lành tính, không có biến chứng ác tính.
– Một số trường hợp các u to gây ảnh hưởng tới chức năng của một số cơ quan và chất lượng cuộc sống của người bệnh, cần phẫu thuật cắt bỏ.
6. PHÒNG BỆNH
Áp dụng các biện pháp sinh học phân tử để chẩn đoán trước sinh nhất là những trường hợp trong gia đình có người mắc bệnh.
BỆNH GAI ĐEN
(Acanthosis nigricans)
1. ĐẠI CƯƠNG
– Bệnh gai đen (acanthosis nigricans) đặc trưng bởi hiện tượng dày sừng và tăng sắc tố ở các nếp gấp, khi sờ có cảm giác như sờ vào vải nhung.
– Tỉ lệ mắc bệnh khác nhau tùy chủng tộc.
2. NGUYÊN NHÂN
– Bệnh thường gặp ở những người béo phì và những người tiểu đường không đáp ứng với insulin. Một số yếu tố khác liên quan đến bệnh như tăng androgen máu, yếu tố gia đình, u ác tính ở các cơ quan.
– Insulin được cho là có liên quan đến căn sinh bệnh học của bệnh. Sự dư thừa insulin dẫn đến hormon này gắn vào thụ thể IGF-1 của các tế bào sừng và các tế bào sợi, kích thích sự tổng hợp ADN và sự tăng sinh các tế bào trong thực nghiệm.
– Những đột biến về gen của thụ thể insulin (thiếu toàn bộ phần kinase) dẫn đến hiện tượng không đáp ứng với insulin và bệnh gai đen.
– Tuy nhiên, 80% các trường hợp không rõ căn nguyên.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: chủ yếu dựa vào lâm sàng.
– Lâm sàng
+ Dày da.
+ Tăng săc tố: da có thể nâu, nâu xám hay đen.
+ Sờ vào thấy có cảm giác như sờ vào vải mịn.
+ Vị trí thường gặp ở nách, cổ, bẹn, bộ phận sinh dục, quanh rốn, vú.
+ Khi thương tổn tăng lên, các nếp da rõ, dày da, bề mặt trở nên thô hơn.
+ Lòng bàn tay bàn chân dày.
+ Trường hợp nặng có thể bị toàn thân.
+ Thể trạng có thể biểu hiện thừa cân, béo phì.
+ Tiền sử:
. Gia đình có người bị bệnh.
. Bản thân: mắc bệnh tiểu đường, u ở các cơ quan nội tạng.
Tiền sử dùng thuốc axít nicotinic, fusidic, stilboestrol.
– Cận lâm sàng
+ Mô bệnh học
. Thượng bì: dày sừng, tăng nhú, tăng sắc tố, đôi khi có thể thấy cả hiện tượng teo da.
. Trung bì: luôn có các tế bào viêm gồm nhiều loại tế bào khác nhau.
+ Các xét nghiệm khác
. Đường máu: có thể tăng.
. Siêu âm: có thể phát hiện các khối u ở các cơ quan.
b) Chẩn đoán thể lâm sàng
Bệnh được phân làm sáu thể như sau:
– Thể di truyền lành tính
+ Không kết hợp với bệnh nội tiết.
+ Thương tổn thường xuất hiện sớm từ nhỏ hay ở tuổi trưởng thành.
+ Thừa cân, béo phì.
+ Khi cân nặng giảm, thương tổn có thể thoái lui.
– Thể lành tính
Thể này có thể kết hợp với nhiều hội chứng khác nhau, thường kết hợp với hiện tượng không đáp ứng với insulin của tổ chức.
– Pseudo acanthosis nigricans (giả gai đen)
Thể này thường gặp ở người béo, khi giảm cân bệnh có xu hướng thuyên giảm.
– Thể do thuốc: một số thuốc như axit nicotinic, fusidic, stilboetrol có thể gây các triệu chứng của bệnh.
– Thể kết hợp với u ác tính:
+ Thường là các adenocarcinoma.
+ Thương tổn thường nặng và lan tỏa.
+ Tăng sắc tố xảy ra nhanh và dễ nhận thấy hơn.
+ Thương tổn niêm mạc gặp trên 50% các trường hợp.
+ Dày sừng ở môi, mắt.
+ Hiện tượng dày sừng bàn tay như mặt trong dạ dày của bò.
+ Tổn thương da có thể xuất hiện trước các triệu chứng u nhiều năm.
+ Một số loại khối u có thể gặp như u bàng quang, thận, đường mật, tuyến giáp, thực quản, khí quản, trực tràng.
– Thể dạng bớt (naevoid acanthosis nigricans)
c) Chẩn đoán phân biệt
– Pachydermoperiotosis
+ Pachydermoperiotosis đặc trưng bởi tình trạng tăng sinh của da và xương ở các đầu cực.
+ Thường xuất hiện sau tuổi dậy thì. Da vùng mặt, trán, gáy trở nên dày, kết hợp với các nếp nhăn da hằn sâu như các múi não bộ. Da tay chân có thể dày. Móng tay ngắn và trục các móng tay thường theo chiều ngang. Tăng hoạt động của các tuyến bã.
+ X-quang cho thấy các xương dài có hiện tượng tăng sinh màng xương. Xương ngón tay và bàn tay ngắn, tăng sinh.
– Pemphigus lành tính di truyền của Hailey-Hailey
+ Là bệnh da bọng nước ở thượng bì di truyền theo kiểu gen lặn. Gen đột biến nằm trên nhiễm sắc thể số 9-3q.
+ Bệnh thường xuất hiện ở những người 30-40 tuổi với biểu hiện lâm sàng là các mụn nước, mụn mủ dễ vỡ, vảy da, vết trợt hoặc những mảng hình nhiều cung xuất hiện ở vùng nếp gấp lớn, nơi cọ xát nhiều. Tổn thương có xu hướng lan ra xung quanh, lành ở giữa.
+ Ở vùng nếp gấp có thể xuất hiện các tổn thương sùi, mùi hôi và các vết nứt đau gây hạn chế vận động cho người bệnh. Tiến triển dai dẳng và có thể ổn định.
– Erythrasma
+ Erythrasma là bệnh da do vi khuẩn Corynebacterium minitissimum gây nên.
+ Bệnh có thể gặp ở bất kỳ tuổi nào nhưng thường ở người trưởng thành.
+ Tổn thương là dát thâm ở vùng ná ch, bẹn hoặc kẽ chân. Lúc đầu tổn thương có màu đỏ nhạt sau chuyển sang màu nâu. Tổn thương thườ ng nhẵn, có thể có vảy da mỏng. Khi thời tiết nóng ẩm, người bệnh thườ ng có cảm giác ngƣ́ a, kích thích và gãi đôi khi gây hiện tượng chàm hóa.
+ Dưới ánh sáng đèn Wood, tổn thương có màu san hô đỏ.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị
– Thuốc bôi tại chỗ
– Thuốc toàn thân
– Điều trị các bệnh phối hợp (nếu có)
b) Điều trị cụ thể
– Tại chỗ: bôi kem vitamin A axít hoặc các thuốc bạt sừng bong vảy như mỡ salicylé 3-5%.
– Toàn thân
+ Giảm trọng lượng cơ thể
. Chế độ tập luyện
. Chế độ ăn giảm calo
+ Acitretin
. Liều tấn công từ 0,5-0,75mg/kg/ngày.
. Khi tình trạng bệnh tiến triển tốt thì giảm liều dần.
. Thời gian điều trị từ 6 đến 12 tháng.
. Cần theo dõi tình trạng rối loạn chuyển hóa lipid trong máu.
+ Calcipotriol có tác dụng kìm hãm sự nhân lên của các tế bào sừng
+ Laser CO2: làm bốc bay đối với những thương tổn dày không cải thiện bằng các thuốc bôi.
– Điều trị các bệnh phối hợp
+ Điều trị bệnh tiểu đường.
+ Cắt bỏ các khối u (nếu có).
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Tiến triển
– Thể lành tính: tiến triển chậm, tổn thương giảm dần nếu tình trạng béo phì được cải thiện.
– Thể liên quan đến u ác tính: khi cắt bỏ u bệnh thuyên giảm.
b) Biến chứng
– Nhiễm khuẩn
– Nhiễm nấm
6. PHÒNG BỆNH
– Thực hiện chế độ tập luyện, chế độ ăn giảm calo, tránh tình trạng béo phì.
– Phát hiện và điều trị bệnh tiểu đường nhất là thể kháng insulin.
– Điều trị triệt để các u.
DỊ SỪNG NANG LÔNG
(Follicular dyskeratosis)
1. ĐẠI CƯƠNG
– Còn gọi là bệnh dị sừng nang lông của Darier, do rối loạn sừng hóa. Dị sừng nang lông là bệnh di truyền trội. Gen bệnh di truyền ở vị trí nhiễm sắc thể 12q 2324.1.
– Bệnh được Lutz mô tả đầu tiên năm 1860 trong phạm vi của bệnh trứng cá gọi là bệnh trứng cá da mỡ dày sừng tăng sản. Năm 1864, Lebert coi là bệnh vảy cá da mỡ. Năm 1889, Darier xác định rõ bệnh với các đặc điểm riêng về lâm sàng và mô bệnh học.
– Tỷ lệ mắc bệnh ở Bắc Âu là 1/100.000 và ở Anh là 1/55.000. Tỷ lệ bệnh ở nam giới và nữ giới ngang nhau.
2. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Bệnh khởi phát ở tất cả các lứa tuổi, thường gặp nhiều ở độ từ 6-20 tuổi, đỉnh cao ở tuổi dậy thì. Những biến đổi tiết mồ hôi, chất bã, thậm chí thay đổi vi khuẩn chí có thể đóng vai trò quan trọng trong giai đoạn khởi phát bệnh này. Ở vùng phát thương tổn, đầu tiên thấy thô ráp và có màu xám bẩn.
+ Thương tổn cơ bản là sẩn sừng nhỏ, kích thước từ 1-3mm, màu hồng hoặc hơi nâu. Trên sẩn phủ vảy tiết màu nâu hơi xám, bẩn, sần sùi, dính vào da. Các sẩn kết hợp lại với nhau tạo thành mảng lớn. Mùi khó chịu cùng với những những biểu hiện cáu ghét làm người bệnh khó hòa nhập được với cộng đồng cũng như khó tìm việc làm.
+ Vị trí thương tổn ưu tiên ở vùng da mỡ như ở mặt, thái dương, da đầu, mặt bên cổ, vùng giữa lưng, ngực, đôi khi thấy ở các nếp gấp. Ở các đầu tận cùng, đặc biệt là ở mu bàn tay thương tổn giống dày sừng dạng hạt cơm của Hopf. Lòng bàn tay, bàn chân, khám kỹ có thể tìm những chấm nhỏ lõm giữa, màu vàng nhạt, trong suốt (giếng nhỏ). Thương tổn này rất có giá trị giúp chẩn đoán xác định bệnh. Có thể thấy dày sừng ở lòng bàn tay, chân dạng sợi chỉ cũng như các mảng xuất huyết. + Thương tổn móng: móng bè rộng, có những khía dọc, có các băng dọc màu đỏ xen kẽ các băng trắng, đôi khi thấy vết nứt, khấc ở bờ tự do của móng làm móng dễ gẫy và có dày sừng dưới móng.
+ Thương tổn niêm mạc: gặp 20% trường hợp, là các sẩn hơi lõm giữa, màu trắng ngà hoặc hồng, tập trung thành đám. Vị trí ở miệng, thực quản, hậu môn, sinh dục. Có thể tuyến nước bọt cũng bị tổn thương.
+ Triệu chứng toàn thân hiếm gặp như: teo não, động kinh, chậm phát triển, có thể tổn thương bộ phận sinh dục, tuyến giáp, phổi, loạn sản mạch máu, u nang xương.
– Các thể lâm sàng
+ Dạng khu trú: thương tổn sắp xếp theo dây thần kinh.
+ Thể da mỡ: mặt thương tổn tiết nhiều bã nhờn, gặp ở vùng ngực lưng. Thương tổn là các sẩn màu hồng hơi gờ cao.
+ Thể nhẹ: thương tổn như khi mới phát, là sẩn như hạt kê, bóng, ít dày sừng.
+ Thể bọng nước, mụn nước: thương tổn là các mụn mủ trên các sẩn sừng hoặc các bọng nước chứa dịch đục. Bọng nước, mụn nước phát triển thành từng đợt, có khi phát trước dày sừng. Bọng nước dập vỡ để lại mảng da tiết dịch, bờ dày hình nhiều vòng cung giống như pemphigus sùi.
– Cận lâm sàng: mô bệnh học
+ Vị trí xẻ thớ thượng bì ngay trên lớp đáy kèm theo bất thường sừng hóa của một số tế bào sừng. Những tế bào này đứt cầu nối, tách ra và hình thành những vật thể hình trên.
+ Lớp sừng có biểu hiện dày sừng từng chỗ và á sừng.
+ Lớp hạt bị đứt đoạn bởi các ổ dị sừng rải rác.
b) Chẩn đoán phân biệt
– Bệnh pemphigus gia đình của Hailey-Hailey: thương tổn ở các nếp gấp nhưng móng không bị tổn thương. Hình ảnh mô bệnh học không có dị sừng.
– Pemphigus sùi
– Loạn sản thượng bì dạng hạt cơm (epidermodysplasie verruciforme): bệnh di truyền lặn, gây bệnh da do HPV5,8 chiếm trên 90% trường hợp. Thương tổn là sẩn hơi gờ cao, dày sừng nhẹ, rải rác khắp người nhất là mu tay, trước cẳng tay, mặt, chân và thân mình.
3. ĐIỀU TRỊ
– Những trường hợp nhẹ không cần thiết phải điều trị hoặc có thể chỉ sử dụng các thuốc bôi làm dịu da và tránh nắng mặt trời, phòng các nguy cơ bội nhiễm.
– Trường hợp nặng hơn:
+ Thuốc tại chỗ: kem dịu da, thuốc bạt sừng, mỡ kháng sinh, thuốc sát trùng, vitamin A axít bôi tại chỗ.
+ Thuốc toàn thân:
. Kháng sinh để chống lại mùi hôi và chống bội nhiễm.
. Vitamin A axít có tác dụng tốt, liều 0,25mg/kg/ngày.
. Corticoid liều thấp 20-40mg/ngày.
+ Ngoại khoa: mài da, laser CO2, đốt điện, cắt bỏ đám da sùi ghép da, đôi khi gây hiện tượng Köebner.
4. TIẾN TRIỂN VÀ BIẾN CHỨNG
a) Tiến triển
– Bệnh tiến triển mạn tính. Bệnh thường tăng về mùa hè do ảnh hưởng của thời tiết nắng, nóng và tăng tiết mồ hôi. Bệnh có thể nặng thêm khi sử dụng carbonat lithium hoặc corticoid toàn thân.
– Thai nghén và mãn kinh thường không ảnh hưởng đến bệnh. Đôi khi bệnh có thể nặng thêm trong kỳ kinh nguyệt.
– Một phần ba trường hợp bệnh được cải thiện theo tuổi.
b) Biến chứng
– Biến chứng thường gặp là bội nhiễm nấm trichophyton, vi khuẩn (tụ cầu), đặc biệt dễ mắc bệnh da do virút như HSV1 và HSV2, có thể lan tỏa toàn thân tạo thành hình thái như mụn mủ dạng đậu mùa.
BỆNH VẢY CÁ
(Ichthyosis)
1. ĐẠI CƯƠNG
– Là một nhóm bệnh da di truyền hoặc mắc phải có biểu hiện đặc trưng là nhiều vảy da lan tỏa. Ichthyosis là một thuật ngữ xuất phát từ “ichthy” trong tiếng Hy Lạp nghĩa là “cá”.
– Bệnh vảy cá di truyền thường xuất hiện ngay từ lúc mới sinh hoặc những tháng đầu hoặc những năm đầu sau khi sinh và tồn tại suốt cuộc đời. Di truyền về sự sừng hóa bất thường đặc trưng bằng nhiều vảy da có thể kèm theo hoặc không kèm theo quá sản thượng bì và thâm nhiễm viêm. Nhiều vảy da phản ánh sự thay đổi biệt hóa của thượng bì.
2. PHÂN LOẠI
a) Bệnh vảy cá di truyền
– Bệnh vảy cá di truyền trội
– Bệnh vảy cá di truyền lặn liên quan đến nhiễm sắc thể X
– Đỏ da toàn thân dạng vảy cá không có bọng nước
– Bệnh vảy cá vảy lá (collodion baby)
– Đỏ da toàn thân dạng vảy cá bọng nước
– Bệnh vảy cá bọng nước
b) Bệnh vảy cá mắc phải
BỆNH VẢY CÁ BẨM SINH
I. Bệnh vảy cá thông thường
1. NGUYÊN NHÂN
Bệnh thường gặp nhất trong số các thể bệnh vảy cá. Tỷ lệ bệnh chiếm khoảng 1/250-1/1000 dân. Bệnh di truyền trội với các biểu hiện lâm sàng và hình thái học rất khác nhau.
Bệnh tự sinh, được xác định bằng những thay đổi về hình thái học hoặc siêu cấu trúc của thượng bì. Bệnh vảy cá thông thường có đặc điểm là dày sừng kết hợp với mất hoặc giảm lớp hạt. Dưới kính hiển vi điện tử những hạt sừng mất hoàn toàn hoặc giảm cùng với hiện tượng bất thường về cấu trúc. Về sinh học, do bộc lộ bất thường các ARN và bất thường trong việc tổng hợp các protein vận chuyển profilaggrin là thành phần của hạt sừng trong. Tuy nhiên, sinh bệnh học phân tử của bệnh vảy cá thông thường vẫn còn chưa được biết rõ.
2. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Triệu chứng lâm sàng xuất hiện ngay từ đầu hoặc năm đầu của cuộc sống. Biểu hiện lâm sàng từ những hình thái rất nhẹ khu trú chủ yếu ở mặt ngoài cẳng chân cho đến những hình thái nặng có đầy đủ các triệu chứng.
+ Thương tổn hay gặp ở mặt ngoài các chi, có tính chất đối xứng. Đa số trường hợp chỉ biểu hiện khô da ở mặt. Da đầu bong vảy phấn nhẹ, những trường hợp nặng hơn có thể thấy rụng tóc sẹo lan tỏa kết hợp với dày sừng nang lông. Những nếp gấp không bị tổn thương. Dấu hiệu này là tiêu chuẩn lâm sàng rất quan trọng đề chẩn đoán phân biệt với đỏ da bẩm sinh dạng vảy cá và bệnh vảy cá vảy lá. Lòng bàn tay khô, nếp lằn sâu.
+ Bệnh kết hợp với các bệnh cơ địa gặp khoảng 35% như: viêm da cơ địa, hen phế quản, viêm mũi dị ứng. Các bệnh kết hợp với bệnh vảy cá đã tạo nên những hình ảnh lâm sàng đa dạng, đòi hỏi phải chẩn đoán phân biệt giữa bệnh vảy cá với các bệnh viêm da cơ địa, khô da, viêm nang lông và những bệnh ở lòng bàn tay, bàn chân.
+ Cơ năng: không ngứa, đôi khi người bệnh cảm thấy da khô, sờ thô ráp và ít nhiều ảnh hưởng đến thẩm mỹ.
+ Tiến triển thường nặng về mùa đông, giảm đi về mùa hè và ở trong môi trường có độ ẩm cao. Bệnh giảm dần, đặc biệt khi đến tuổi dậy thì, hãn hữu có trường hợp nặng thêm.
– Cận lâm sàng: Mô bệnh học
+ Có hiện tượng dày sừng, không có á sừng.
+ Thượng bì bình thường hoặc teo dẹt, giảm hoặc mất lớp hạt.
+ Trung bì không thâm nhiễm viêm.
II. Bệnh vảy cá di truyền lặn liên quan đến giới tính
1. NGUYÊN NHÂN
– Bệnh vảy cá di truyền lặn liên quan đến nhiễm sắc thể X có biểu hiện dày sừng nhưng không bị mất lớp hạt và các hạt sừng vẫn bình thường.
– Nguyên nhân là do thiếu hụt steroid sulfatase, mà gen của nó ở nhiễm sắc thể X khu trú ở vị trí Xp22.3.
– Xét nghiệm thấy tăng lượng cholesterol sulfat là men kích thích hoạt động của protein kinase C. Các xét nghiệm hóa sinh về men và xét nghiệm sinh học phân tử rất có giá trị để chẩn đoán phân biệt những trường hợp nặng của bệnh vảy cá di truyền lặn liên quan đến nhiễm sắc thể X với bệnh vảy cá vảy lá nhẹ.
2. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Tỷ lệ mắc bệnh chiếm khoảng 1/2000 đến 1/6000 dân.
+ Biểu hiện lâm sàng ngay từ lúc sinh hoặc sau khi sinh ít ngày.
+ Hầu hết gặp ở nam giới. Nữ giới là người mang gen bệnh dạng dị hợp tử thường chỉ có biểu hiện khô da ở cẳng chân, có một số biểu hiện lâm sàng giống như bệnh vảy cá thông thường. Dạng dị hợp tử hoàn toàn ở nam giới và đồng hợp tử ở nữ giới, thương tổn ở chi trên, chi dưới, mặt và thân mình có tính chất đối xứng. Các nếp gấp hay có thương tổn. Đặc biệt lòng bàn tay hoàn toàn bình thường. Không dày sừng nang lông.
+ Lâm sàng đặc trưng là vảy da màu nâu bẩn, vảy to và dày hơn so với bệnh vảy cá thông thường. Hình thái lan tỏa, trước đây một số tác giả gọi là vảy cá đen.
+ Bệnh nặng hơn so với bệnh vảy cá thông thường, không kết hợp với các bệnh dị ứng. Người bệnh đến khám bệnh thường là do hình ảnh thương tổn bẩn, mất thẩm mỹ.
+ Những phụ nữ mang gen di truyền dẫn đến sản xuất steroid sulfat bị thiếu hụt nên ảnh hưởng đến sinh đẻ như chuyển dạ lâu, khó đẻ do cổ tử cung khó xóa. Nam giới thì tinh hoàn lạc chỗ chiếm khoảng 20%, đục giác mạc 50% trường hợp.
+ Tiến triển: bệnh không giảm theo theo tuổi, nặng lên vào mùa đông.
– Cận lâm sàng
+ Sinh hóa máu: lượng cholesterol sulfat cao. Men steroid sulfatase giảm hoặc không có.
+ Mô bệnh học: dày sừng, lớp hạt bình thường hoặc dày.
b) Chẩn đoán phân biệt
Với bệnh vảy cá thông thường và các thể vảy cá khác.
3. ĐIỀU TRỊ
– Giữ ẩm da bằng sữa tắm hoặc dùng kem chống khô da.
– Bạt sừng bong vảy: axit salicylic, axit lactic, urea.
– Toàn thân: vitamin A axit (acitretin) 0,5-1mg/kg.
III. Đỏ da toàn thân dạng vảy cá bẩm sinh bọng nước
1. NGUYÊN NHÂN
– Còn gọi là bệnh dày sừng ly thượng bì, là bệnh di truyền trội, liên quan đến nhiễm sắc thể 12 và 17, ở đó có các gen điều hòa tổng hợp chất sừng. Một số trường hợp nghĩ đến đột biến gen.
– Hình ảnh mô bệnh học có hiện tượng dày sừng, ly thượng bì cùng với thoái hóa hạt ở vị trí trên lớp tế bào đáy của thượng bì. Về phân tử đa số đã xác định là do đột biến K1/K10.
2. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Dựa vào 6 triệu chứng lâm sàng phân ra các týp đỏ da toàn thân dạng vảy cá bọng nước khác nhau: có 3 týp ít dày sừng bàn tay bàn chân (NPS) và 3 týp dày sừng lòng bàn tay, bàn chân nặng (SP).
|
Thể bệnh và Đặc điểm |
NPS-1 |
NPS-2 |
NPS-3 |
PS-1 |
PS-2 |
PS-3 |
|
Dày sừng lòng bàn tay, chân |
– |
– |
– |
+ |
+ |
+ |
|
Mặt bàn tay, chân |
BT |
BT |
chỉ tay sâu, vảy nhỏ |
nhẵn |
nhẵn |
hình não |
|
Cò ngón |
– |
– |
– |
– |
+ |
– |
|
Vảy da |
Như lông |
nâu |
trắng mỏng |
nhẹ |
mảng trắng |
vàng nâu |
|
Phân bố |
lan tỏa |
lan tỏa |
lan tỏa |
khu trú |
lan tỏa |
lan tỏa |
|
Đỏ da toàn thân |
– |
– |
+ |
– |
+ |
– |
|
Bọng nước |
+ |
+ |
+ |
khu trú |
+ |
mới đẻ |
|
Đột biến thường gặp |
|
K10 |
|
|
K1 |
+ Hình ảnh lâm sàng khác nhau theo tuổi của người bệnh. Lúc đẻ thì biểu hiện như bỏng toàn thân, sau đó đỏ da toàn thân, có khuynh hướng hình thành các bọng nước mềm nhẽo và da bong thành mảng lớn. Có thể tử vong do nhiễm khuẩn. Sau 2-4 năm, những bọng nước giảm dần thay thể bằng dày sừng màu vàng nâu hoặc hơi đen lan tỏa nhưng không đồng đều. Ở các nếp gấp và mu bàn tay, bàn chân, dày sừng giống như da rắn. Ngoài dạng lan tỏa toàn thân còn có dạng bớt.
+ Mùi rất khó chịu do bội nhiễm vi khuẩn, dày sừng kéo dài. Điều đó làm cho người bệnh khó hòa nhập với cộng đồng. Ở người lớn thể này dần chuyển thành thể vảy cá đỏ da toàn thân không có bọng nước.
+ Vảy cá bọng nước của Siemens là bệnh di truyền trội, được coi như là một hình thái của đỏ da toàn thân dạng vảy cá bẩm sinh bọng nước nhưng các biểu hiện lâm sàng nhẹ hơn, khu trú hơn.
IV. Đỏ da toàn thân dạng vảy cá bẩm sinh không bọ ng nước
1. NGUYÊN NHÂN
Là bệnh di truyền lặn, có khoảng 50% trường hợp là dạng vảy cá vảy lá. Gen di truyền liên quan với vị trí nhiễm sắc thể 14q11 và 2q32.
2. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Bệnh vảy cá di truyền không có bọng nước tạo thành một phổ với hai cực: từ dạng vảy lá đến đỏ da toàn thân. Trẻ mới sinh khi thì biểu hiện là bệnh màng keo (collodion baby), khi thì là đỏ da toàn thân bẩm sinh. Sau một vài tuần thì mới phát triển thành týp đặc thù:
. Bệnh vảy cá vảy lá: lâm sàng nổi trội là những lá vảy da lớn, màu nâu sẫm đôi khi có dát đỏ kèm theo. Thương tổn lan tỏa toàn thân, thấy rõ ở các nếp gấp, thường kết hợp với lộn mi.
. Đỏ da toàn thân dạng vảy cá bẩm sinh không bọng nước: đặc trưng là da đỏ toàn thân, vảy da nhỏ hơn, trắng xám và hơi dính vào da.
. Bệnh màng keo (collodion baby): là sự thay đổi của da có màu sáng căng và bóng giống như keo khô, lộn mi, môi lật ra ngoài, tai co rúm lại, ngón tay cong queo. Màng keo được hình thành là do các lá sừng dán vào nhau tạo nên dầy sừng thực sự. Khoảng 60% trường hợp bệnh đỏ da toàn thân dạng vảy cá bẩm sinh không có bọng nước và vảy cá vảy lá là bắt đầu bằng bệnh màng keo. Khoảng 10% trường hợp bệnh màng keo là biểu hiện đầu tiên của bệnh vảy cá thể thông thường. Ngược lại bệnh vảy cá liên quan đến nhiễm sắc thể X không bao giờ biểu hiện bắt đầu bằng màng keo. Tiến triển: hiếm khi bệnh màng keo tự khỏi.
. Bào thai thằng hề (bệnh u sừng ác tính): là bệnh di truyền lặn, rất hiếm gặp. Mô bệnh học có hiện tượng quá gai, dày sừng cực mạnh. Siêu cấu trúc chính và đặc hiệu của bệnh là không có các đĩa lipit trong vật thể Odland.
Lâm sàng: là bệnh dày sừng nặng nhất, thường chết khi đẻ hoặc đẻ non, trẻ kém phát triển, da phủ mảng dày sừng lớn được chia ra bằng các vết nứt sâu.
– Chẩn đoán xác định
+ Dựa vào triệu chứng lâm sàng, thời gian xuất hiện bệnh, vị trí thương tổn và hình ảnh mô bệnh học.
+ Tiền sử gia đình, người bệnh.
+ Chẩn đoán trước sinh: bằng kỹ thuật chọc ối xét nghiệm sinh hóa, men và sinh học phân tử.
BỆNH VẢY CÁ MẮC PHẢI
– Biểu hiện lâm sàng và mô bệnh học cũng như bệnh vảy cá thông thường. Tuy nhiên, bệnh có những điểm khác là các nếp gấp bị tổn thương dày sừng hơn, có ngứa.
– Hiếm gặp, có thể chỉ là một triệu chứng của bệnh di truyền tiềm ẩn hoặc gặp trong các bệnh suy dinh dưỡng, phản ứng thuốc, các bệnh hệ thống (lupus đỏ, suy thận, phong, AIDS…).
– Bệnh có thể điều trị khỏi.
ĐIỀU TRỊ
– Phụ thuộc vào mức độ nặng của bệnh.
– Những trường hợp nhẹ hoặc trung bình như vảy cá thông thường hoặc vảy cá liên quan đến nhiễm sắc thể X thì chỉ điều trị tại chỗ bằng bằng các thuốc dịu da bong vảy như:
+ Mỡ axit salicylic 5% (chú ý không dùng cho trẻ mới đẻ vì nguy cơ gây ngộ độc nặng).
+ Kem hoặc mỡ urea 10-12%
+ Kem hoặc mỡ axit lactic 5-10%.
+ Dày sừng khu trú dùng dung dịch propylen glycol 40% băng bịt ban đêm rất có hiệu quả. Không dùng cho trẻ em vì sẽ hấp thụ một lượng lớn vào cơ thể gây ngộ độc thận và có thể gây viêm da tiếp xúc.
– Những trường hợp nặng như vảy các vảy lá, đỏ da toàn thân dạng vảy cá bẩm sinh bong nước, ngoài điều trị tại chỗ bằng các thuốc trên thì có thể kết hợp với điều trị toàn thân:
VitaminA axit, người lớn 25-35mg/ngày, trẻ em 0,5mg/kg/ngày cải thiện bệnh rõ rệt.
VIÊM DA ĐẦU CHI- RUỘT
(Acrodermatitis enteropathica)
1. ĐẠI CƯƠNG
Viêm da đầu chi ruột hay còn được gọi là bệnh viêm da đầu chi do thiếu kẽm, đặc trưng bởi các dát đỏ quanh các hốc tự nhiên và các đầu chi kết hợp với rụng tóc, tiêu chảy mạn tính và các rối loạn về tâm thần, do tình trạng giảm kẽm trong huyết thanh.
2. NGUYÊN NHÂN
– Là bệnh di truyền lặn trên nhiễm sắc thể thường, gây ra tình trạng kém hấp thu kẽm ở đường tiêu hóa. Kẽm là yếu tố vi lượng quan trọng, là co-enzym của trên 200 emzym khác nhau. Ngoài ra, kẽm còn tham gia vào quá trình đáp ứng miễn dịch, nội tiết, biệt hóa tế bào chức năng thần kinh và tiêu hóa. Nhu cầu hàng ngày cần thiết cho cơ thể từ 6-10mg/ngày đối với trẻ em và 15mg/ngày đối với người lớn, chủ yếu được cung cấp qua ăn uống.
– Ngoài ra bệnh còn có thể gặp ở những bệnh nhân bị hội chứng kém hấp thu, phẫu thuật cắt đoạn dạ dày-ruột hoặc tiêu chảy kéo dài.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Bệnh bắt đầu sớm khi trẻ bú mẹ, thường là thời gian sau khi trẻ được ăn sam hoặc sau khi cai sữa. Nếu trẻ bị bệnh ngay trong thời kỳ bú mẹ chứng tỏ lượng kẽm trong sữa thấp.
+ Triệu chứng da và niêm mạc thường rất hay gặp.
+ Tổn thương da đối xứng hai bên, quanh các hốc tự nhiên (miệng, hậu môn, sinh dục, tai) và đầu cực (các chi).
+ Tổn thương da là các mảng đỏ da, bong vảy, dạng vảy nến hoặc viêm da dầu. Đôi khi tổn thương là mụn nước, bọng nước vỡ nhanh liên kết với nhau tạo nên một mảng đỏ, bong vảy, đôi khi kèm theo các mụn mủ do nhiễm khuẩn hoặc nhiễm nấm tại chỗ.
+ Viêm niêm mạc lợi, lưỡi, hậu môn, viêm âm hộ, kết mạc.
+ Biểu hiện muộn: rụng tóc, lông mày, lông mi và loạn dưỡng móng.
+ Rối loạn tiêu hóa: rất thường gặp với biểu hiện tiêu chảy kéo dài gây rối loạn nước điện giải và suy dinh dưỡng nặng.
+ Rối loạn tinh thần: trẻ thường xuyên quấy khóc, ủ rũ hoặc nặng hơn là tâm thần phân liệt nhưng rất hiếm gặp. Tuy nhiên, chưa thấy có trường hợp nào bị chậm phát triển trí tuệ.
+ Bệnh tiến triển mạn tính, xen kẽ những đợt thuyên giảm. Trường hợp không được điều trị, bệnh có thể gây suy dinh dưỡng nặng và tử vong.
– Cận lâm sàng
+ Định lượng kẽm trong huyết thanh dưới mức bình thường (bình thường 100-140μg/100ml huyết thanh).
+ Phốtphát kiềm luôn thấp.
+ Lượng kẽm ở lông, tóc cũng giảm.
b) Chẩn đoán phân biệt
– Viêm kẽ do Candida: bệnh thường gặp ở trẻ nhỏ. Tổn thương cơ bản là các dát đỏ và mụn nước ở các kẽ lớn như kẽ mông, kẽ bẹn. Các thương tổn liên kết với nhau thành mảng lớn có hình nhiều cung. Tuy nhiên, ở rìa các tổn thương lớn có các tổn thương vệ tinh. Xét nghiệm soi tươi tìm nấm dương tính.
– Viêm da do tã lót: gặp ở những trẻ mang bỉm nhiều. Tổn thương là các dát đỏ ở vùng da nổi cao như mặt trong đùi hai bên, môi lớn tạo thành hình ảnh tổn thương hình chữ “W”.
c) Biến chứng
– Suy dinh dưỡng
– Bội nhiễm nấm hoặc vi khuẩn
4. ĐIỀU TRỊ
a) Nguyên tắc
– Bôi phụ kẽm bằng đường uống hoặc bôi ngoài da.
– Điều trị biến chứng (nếu có)
– Nâng cao thể trạng
b) Điều trị cụ thể
– Kẽm sulphát gluconat hay panthotenat, acetat hay aspart kẽm, liều lượng 100mg/ngày. Uống thuốc vào buổi sáng, lúc đói.
Lưu ý:
+ Bánh mì, sữa, ngô có thể làm giảm hấp thu của kẽm.
+ Không nên sử dụng cùng với tetracyclin, D-penicillinamin, thuốc bọc dạ dày, các thuốc có chứa sắt, đồng làm giảm tác dụng của thuốc.
+ Tác dụng phụ: thường thuốc được dung nạp tốt. Kích ứng dạ dày có thẻ xảy ra như nôn, buồn nôn. Trường hợp điều trị lâu ngày cần theo dõi chuyển hóa đồng trong cơ thể. Một số trường hợp người bệnh có biểu hiện giảm đồng trong huyết thanh với biểu hiện thiếu máu, giảm bạch cầu đa nhân. Ở phụ nữ có thai về lý thuyết có thể gây quái thai do lượng đồng giảm thấp trong huyết thanh.
+ Cần điều trị duy trì để tránh tái phát.
– Kết hợp bôi kẽm kẽm 10% tại chỗ, ngày bôi hai lần.
– Nâng cao thể trạng.
– Điều trị chống bội nhiễm (nếu có): vệ sinh hàng ngày, sát khuẩn tại chỗ, kháng sinh toàn thân.
SARCOIDOSIS
1. ĐẠI CƯƠNG
– Là bệnh hệ thống, thương tổn không chỉ ở da mà có ở tất cả các cơ quan, phủ tạng.
– Sarcoidosis còn được gọi là bệnh Besnier-Boeck-Schaumann (BBS) do 3 tác giả này mô tả.
– Năm 1889, Besnier đầu tiên mô tả một thể lâm sàng với thương tổn ở mặt cùng với viêm bao hoạt dịch sần sùi đầu ngón tay, gọi là lupus pernio (lupus cước).
– Năm 1899, Boeck đã mô tả bệnh sarcoidosis da với những biểu hiện khác nhau.
– Về sau, Schaumann (1914) đã tổng hợp tất cả các thương tổn da, niêm mạc, xương, hạch, nội tạng đặt tên là bệnh u hạt lympho lành tính (lymphogranulomatose bénigne) và được gọi là bệnh Schaumann (maladie de Schaumann).
– Sarcoid là từ cũ do Kaposi sử dụng để gọi một bệnh mà thương tổn ở da do Boeck mô tả, thương tổn cục dưới da do Darier và Roussy trình bày và một dạng đặc biệt là sarcoid của Darier. Các tác giả Pháp thường dùng từ Sarcoides để gọi bệnh sarcoides dưới da. Các tác giả khác trên thế giới thì gọi bệnh Schaumann là bệnh sarcoidosis hay sarcoidose.
– Pautrier thấy bệnh sarcoides không nhất thiết phải có thương tổn da, mà là một bệnh hệ thống, thương tổn ở tất cả các cơ quan phủ tạng, hình ảnh mô bệnh học là tiêu chuẩn duy nhất để chẩn đoán. Thương tổn ở nhiều cơ quan nhưng có chung đặc điểm về mô bệnh học.
– Bệnh gặp ở nữ nhiều hơn nam giới, hay gặp từ 40-50 tuổi.
– Bệnh có tính chất lành tính, mạn tính và tiến triển dai dẳng.
2. CĂN NGUYÊN
– Nguyên nhân chưa rõ, một số tác giả cho là do lao nhưng chưa có bằng chứng cụ thể.
– Bất thường thấy rõ nhất ở bệnh sarcoides là suy giảm miễn dịch tế bào, biểu hiện là test tuberculin âm tính, cũng có thể thấy âm tính với các vi khuẩn khác, nấm và virút. Thiếu hụt tế bào lympho, trước hết là lymphoT-CD4.
– Cơ chế hình thành nang sarcoides thì chưa giải thích được. Người ta cho rằng có thể tồn tại một kháng nguyên không hòa tan đã làm biến đổi các đại thực bào thành tế bào dạng biểu mô. Kháng nguyên này không được thải loại do thiếu hụt lymphoT. Tuy nhiên, sự thiếu hụt này có thể tự trở lại bình thường hoặc được cải thiện dưới tác dụng của điều trị.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Biểu hiện ở da
. Thương tổn sarcoidose thường gặp ở da, đôi khi chỉ thấy thương tổn da đơn thuần. Thông thường thương tổn da xuất hiện sớm nhất và dễ nhận thấy nhất. Theo Boeck các bệnh sarcoides được chia thành 3 thể:
Sarcoides cục nhỏ: thương tổn rải, gờ cao hơn mặt da, hình bán cầu, mặt có thể nhẵn hoặc có vảy, sờ chắc hoặc đàn hồi, thâm nhiễm. Ấn kính thấy điểm vàng nhạt giống củ lao (lupoide). Số lượng thất thường, hay gặp ở mặt, ngực, vai, phía ngoài chi. Khi thương tổn xẹp để lại sẹo giãn mạch. Thương tổn có thể sắp xếp dạng hình nhẫn, hình vằn vèo hoặc dạng lichen, có thể loét. Ở quanh miệng, quanh mắt, thương tổn giống như trứng cá đỏ. Tiến triển mạn tính, các cục xẹp dần xuống, bè rộng ra thành những dát màu đỏ nâu, trên mặt giãn mạch hoặc thành sẹo trắng, hơi lõm, đôi khi xung quanh có vòng hình nhẫn, ít khi loét.
Sarcoides cục to: thường gặp hơn dạng cục nhỏ, số lượng thương tổn ít, chỉ vài thương tổn. Kích thước từ 5-10 mm, hình bán cầu, mặt bóng, màu đỏ tím, đôi khi trên mặt có vảy da, sờ chắc, thâm nhiễm sâu hơn, không đau. Thương tổn xẹp để lại sẹo giãn mạch. Vị trí thường gặp ở mặt, vai, cánh tay, hiếm thấy ở chi dưới. Có trường hợp thấy xuất hiện ngay từ đầu trên da những mảng sẫm màu, giữa hơi lõm, xung quanh gờ cao, giới hạn rõ. Ấn kính thấy vài điểm lupoide. Tiến triển 1520 năm có thể tự khỏi để lại dát thẫm màu.
Sarcoides thâm nhiễm lan tỏa: hình ảnh điển hình nhất là lupus cước (lupus pernio), hay gặp ở mặt, mũi, tai, ngón chân, ngón tay. Thương tổn là một đám ranh giới rõ, hơi cộm, màu đỏ. Có khi thương tổn ngang qua cánh mũi tạo thành hình cánh bướm, có thể thấy giãn mạch, ấn kính thấy những điểm lupoide.
-> Thương tổn ở bàn tay: các ngón sưng như hình quả chuối hoặc biểu hiện như cước lạnh (tím tái và loét), đồng thời có thương tổn ở xương.
-> Thương tổn ở niêm mạc mũi thấy những điểm vàng, hơi gờ cao, mặt da trên mũi hoặc niêm mạc sùi phì đại. Vòm miệng có thể thấy thương tổn tương tự, môi sưng vều ra.
-> Ngoài thương tổn da và niêm mạc còn gặp thương tổn ở các phủ tạng.
+ Thương tổn nội tạng
. Hạch: hay gặp, đứng thứ hai sau thương tổn da.
Hạch nông: thường nhỏ, chắc, di động, không đau, tồn tại hàng tháng, có khi tự biến mất. Vị trí hay gặp ở trên ròng rọc, dưới hàm, sau tai, nách, thượng đòn.
Hạch sâu: hay gặp hạch trung thất, hạch sau màng bụng, có thể nhầm với các khối u. Cần khám toàn diện.
Kèm theo với viêm hạch trung thất, người bệnh có sốt, đau khớp, hồng ban nút, tốc độ lắng máu tăng, có thể có lách to, đôi khi có xuất huyết giảm tiểu cầu.
. Thương tổn ở trung thất-phổi: bệnh có khi chỉ biểu hiện ở trung thất-phổi, không có thương tổn da. Sarcoides phổi là một thể lâm sàng hay gặp. Hạch rốn phổi to, nhưng không có triệu chứng lâm sàng. Thương tổn phổi thấy trên X-quang điển hình là hình rẻ quạt từ rốn phổi đi ra hoặc các đốm mờ nhỏ rải rác như lao kê, đôi khi thấy những cục to nhưng khác lao là thương tổn không hoặc ít thay đổi, thể tạng tốt, phản ứng tubeculin âm tính, gan lách có thể to, tuyến mang tai, tuyến nước bọt, tuyến lệ phì đại.
. Thương tổn xương: thường gặp trong bệnh sarcoides, ở các xương dài, xương sọ, xương sống, thường thấy nhất ở xương ngón tay, chân. Chụp X-quang những ngón tay sưng mọng, thấy đám tròn mờ trong xương (cystoide) dạng u nang, dạng lưới hoặc dạng bọng nước lớn, tiến triển chậm và âm ỉ giống như hình ảnh lao xương.
. Thương tổn mắt: ngoài những cục nhỏ li ti ở kết mạc có thể thấy viêm mống mắt mạn tính, viêm màng mạch nho nhưng thị lực ít ảnh hưởng.
. Thương tổn thần kinh: tổn thương hệ thống thần kinh ngoại biên, các dây thần kinh sọ não, đặc biệt là dây thần kinh mặt.
– Cận lâm sàng
+ Phản ứng lao âm tính 60-80% trường hợp nhưng không phải là tiêu chuẩn để chẩn đoán.
+ Thiếu máu nhẹ, giảm lympho bào, tăng protit máu do tăng IgG.
+ Mô bệnh học
Cấu trúc mô bệnh học dạng biểu mô là đặc điểm chung của các thương tổn da và thương tổn nội tạng của bệnh sarcoides.
Mỗi thương tổn tạo thành một đám hình nang (nodule) gồm các tế bào dạng biểu mô hay gọi là tế bào bán liên (épithélioides). Các nang này hình tròn hay bầu dục, giới hạn rõ. Ngăn cách giữa các nang là tổ chức liên kết và có các tế bào lympho bao quanh, không bao giờ có hoại tử bã đậu ở trung tâm. Trong mỗi nang thường thấy một số tế bào khổng lồ Langhans. Trong các tế bào khổng lồ có thể thấy những thể sao, hoặc thể vùi, không có hiện tượng tắc nghẽn mao mạch.
Hình ảnh mô bệnh học của sarcoidose giống hệt hình ảnh phong củ.
Chẩn đoán xác định
– Dựa lâm sàng, đặc biệt là thấy các lupoides.
– Hình ảnh mô bệnh học thấy hình nang, không bã đậu hóa.
– Ngoài ra còn thấy các biểu hiện không đặc hiệu khác:
+ Thương tổn rải rác ở nhiều cơ quan phủ tạng: niêm mạc (đặc biệt là ở niêm mạc mũi), hạch, phổi, xương.
+ Phản ứng Mantoux âm tính.
b) Chẩn đoán phân biệt
– Sarcoides cục nhỏ ở mặt phân biệt với sẩn giang mai II, lichen phẳng, trứng cá đỏ.
– Dạng hình nhẫn phân biệt với u hạt hình nhẫn.
– Sarcoides cục lớn và thể thâm nhiễm thành mảng phân biệt với:
+ Lupus lao: có các u lao (lupome), xu hướng loét, máu lắng tăng, Mantoux dương tính.
+ Gôm giang mai: RPR, TPHA dương tính.
+ Phong thể T: thương tổn mất cảm giác, rối loạn bài tiết, teo da, rụng lông.
+ Bệnh máu biểu hiện ở da (hematodermie).
4. ĐIỀU TRỊ
– Corticoid tại chỗ cho thương tổn da kết quả tốt.
– Corticoid toàn thân cho những trường hợp thương tổn lan rộng và thương tổn nội tạng, methotrexat, thuốc chống sốt rét chloroquin, cyclophosphamid, azathioprin, cyclosporin, infliximab…
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh lành tính, tiến triển dai dẳng, mạn tính, có thể tự khỏi, thương tổn xẹp dần để lại vết thay đổi sắc tố, sẹo teo da, ít khi bị loét.
– Các thương tổn phổi có thể tự mất sau thời gian ổn định, cá biệt có thể thành lao thực sự khi tubeculin chuyển từ âm tính thành dương tính.
– Những trường hợp nặng đôi khi gặp cục sarcoides ở não, biến chứng phổi, lao phổi, xơ phổi, suy tim.
Chương 10. RỐI LOẠN SẮC TỐ
BỆNH BẠCH BIẾN
(Vitiligo)
1. ĐẠI CƯƠNG
– Bạch biến là một bệnh da do rối loạn sắc tố với các đám da giảm hoặc mất sắc tố có thể gặp ở mọi vị trí trên cơ thể nhưng thường gặp ở vùng mặt, cẳng tay và bộ phận sinh dục.
– Bệnh bạch biến có thể khởi phát ở bất kỳ tuổi nào, nhưng thường gặp ở người trẻ. Nam chiếm 32,5% và nữ là 67,5%. Một số trường hợp bệnh có tính chất gia đình.
– Bệnh ảnh hưởng nhiều đến tâm sinh lý và thẩm mỹ của người bệnh.
2. NGUYÊN NHÂN
– Nguyên nhân có thể do di truyền hoặc phát sinh trong quá trình phát triển.
– Đột biến ở gen DR4, B13, B35 của HLA.
– Ảnh hưởng của một bệnh tự miễn.
– Cơ chế bệnh sinh: hình thành các tự kháng thể chống lại kháng nguyên của tế bào sắc tố, gây độc cho tế bào, hoặc làm giảm sản xuất sắc tố melanin. Khoảng 20-30% người bệnh bạch biến có tự kháng thể chống tuyến giáp, tuyến thượng thận. Một số người bệnh bạch biến phát sinh bệnh là do hóa chất phá hủy hoặc ức chế hoạt động của tế bào sắc tố dẫn đến quá trình sản xuất sắc tố da melanin cũng giảm theo. Một số yếu tố thuận lợi phát bệnh: sốc về tình cảm, chấn thương, cháy, rám nắng.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
+ Thương tổn da
. Trên da xuất hiện các vết mất sắc tố hình tròn hay bầu dục, giới hạn rõ, có khuynh hướng phát triển ra ngoại vi và liên kết với nhau, xung quanh có một vùng da đậm sắc hơn màu da bình thường.
. Thương tổn không có vảy, không ngứa, không đau. Các vết trắng dần lan rộng và liên kết thành những đám da mất sắc tố rộng hơn, tồn tại dai dẳng có khi cả chục năm. Có những vùng da mất sắc tố tự mờ đi hoặc mất hẳn nhưng thường tái phát những vết mất sắc tố ở các vị trí khác.
. Có thể gặp ở vị trí bất kỳ của cơ thể, thường ở mu bàn tay, cổ tay, cẳng tay, mặt, cổ, bộ phận sinh dục, quanh bộ phận sinh dục. Khoảng 80% trường hợp các vết mất sắc tố khu trú ở vùng hở. Các tổn thương thường đối xứng. Nhiều trường hợp chỉ có một bên của cơ thể.
+ Các triệu chứng khác
. Bệnh khởi phát từ từ, rất khó nhận thấy, nhưng cũng có trường hợp bệnh xuất hiện một cách nhanh chóng. Một số ít bắt đầu bằng giai đoạn đỏ da hoặc một số vùng da bị viêm tấy hơi cao hơn mặt da, biến đi nhanh chóng sau đó mới xuất hiện vết mất sắc tố da. Ở một số người bệnh sau khi phơi nắng, bờ và trung tâm các vết mất sắc tố xuất hiện da thâm dạng như tàn nhang nhưng đến mùa đông biến mất, gặp ở một nửa số người bệnh bị bạch biến.
. Tóc hay lông trên vùng tổn thương có nhiều trường hợp cũng mất sắc tố. Lòng bàn tay, bàn chân và niêm mạc thường không xuất hiện tổn thương.
+ Các thể lâm sàng của bạch biến bao gồm:
. Thể khu trú: mảng với kích thước to nhỏ khác nhau, đám mất sắc tố một hoặc hai bên cơ thể. Thể đoạn cả một đoạn chi, hay thân mình xuất hiện đám da mất sắc tố.
. Thể lan tỏa: gần như toàn bộ mặt hoặc rải rác trên thân mình có thể có đối xứng hoặc không, xuất hiện các đám da mất sắc tố trông tương tự như bệnh bạch tạng.
. Thể hỗn hợp: tổn thương ở cả mặt và rải rác khắp toàn thân.
+ Một số bệnh có liên quan đến bệnh bạch biến
. 2-38% người bệnh bạch biến có liên quan đến tuyến giáp.
. 1-7,1% người bệnh bạch biến bị tiểu đường.
. Khoảng 2% người bệnh bị bạch biến bị bệnh Addison.
. Khoảng 16% người bệnh bạch biến có rụng tóc thành từng mảng.
. Khoảng 37% lông, tóc trắng trên dát bạch biến.
. Có một số người bệnh bạch biến có bớt dạng Halo.
. Một số người bệnh bạch biến xuất hiện ung thư da.
– Cận lâm sàng
+ Mô bệnh học: giảm hoặc không có tế bào sắc tố thượng bì.
+ Phản ứng DOPA
. Giúp phân biệt hai loại bạch biến, có ý nghĩa quan trọng trong điều trị và tiên lượng bệnh.
. Loại không có tế bào sắc tố là DOPA âm tính. Loại có tế bào sắc tố, tuy có giảm là DOPA dương tính.
+ Xét nghiệm định lượng hormon tuyến giáp, tuyến thượng thận, tuyến yên và insulin để phát hiện các bệnh kèm theo.
b) Chẩn đoán phân biệt
– Thể lan tỏa cần phân biệt với bệnh piebaldism
+ Bệnh bẩm sinh
+ Mảng giảm sắc tố
+ Có các dát trắng hơn trên các mảng trắng
+ Chùm tóc phía trên trắng
– Bệnh bạch biến rải rác cần phân biệt với:
+ Bớt giảm sắc (bẩm sinh).
+ Phong bất định: tổn thương là dát thay đổi màu sắc thường kèm theo rối loạn cảm giác hoặc mất cảm giác.
+ Xơ cứng bì: da xơ cứng, véo da âm tính.
+ Lang ben: có dấu hiệu vỏ bào, ngứa, xét nghiệm soi tươi thấy sợi nấm.
+ Chàm khô: có thể điều trị thử bằng mỡ corticoid trong trường hợp khó làm giải phẫu bệnh.
+ Bệnh tuberous sclerosis:
. Dát trắng rải rác
. Các khối u tuyến bã, đặc biệt ở cạnh móng
. Các rối loạn thần kinh, tâm thần
. Giảm sắc tố sau viêm
. Giảm sắc tố do hóa chất hay bỏng
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Tránh ánh nắng mặt trời
– Điều trị thuốc bôi tại chỗ kết hợp với điều trị toàn thân
b) Điều trị cụ thể
– Thuốc bôi tại chỗ
+ Mỡ corticoid: khoảng 1 tuần, nghỉ 10 ngày sau đó bôi thêm 1 đến 2 đợt nữa.
+ Hoặc bôi dung dịch meladinin 1,0% tại tổn thương ngày từ 1-2 lần.
+ Bôi tại chỗ hay tắm nước có pha psoralen hoặc uống sau đó chiếu tia UVA, UVB. Chú ý nếu chiếu nhiều có thể làm tăng tỷ lệ ung thư da.
+ Gây bỏng tại tổn thương có thể làm tăng sắc tố sau viêm.
+ Tacrolimus 0,03-0,1%, bôi ngày 2 lần sáng, tối, kéo dài hàng tháng, nhiều trường hợp bệnh giảm hoặc khỏi, nhất là ở trẻ em.
+ Bôi mỹ phẩm: loại kem có cùng màu sắc với da của mỗi người khi trang điểm.
+ Cấy da kết hợp với thuốc ức chế miễn dịch.
– Thuốc toàn thân
+ Meladinin 10mg uống 1 viên/ngày, từ 1-3 tháng, thậm chí là 6 tháng.
+ Một số trường hợp lan tỏa có thể dùng corticoid toàn thân liều thấp hoặc một số thuốc ức chế miễn dịch. Tuy nhiên, cần theo dõi các biến chứng và các tác dụng phụ của thuốc.
+ Uống vitamin liều cao, đặc biệt là vitamin nhóm B.
5. PHÒNG BỆNH
– Tránh dùng chất kích thích như cà phê, bia rượu, thức khuya, giảm tress.
– Khi ra ngoài trời đội mũ rộng vành, đeo kính, mặc quần áo dài.
– Nên bôi kem chống nắng trước khi ra nắng 30 phút kể cả ngày trời râm.
– Làm xét nghiệm định kỳ phát hiện một số bệnh liên quan như bệnh tuyến giáp, tuyến thượng thận, tuyến yên và định lượng insulin máu.
SẠM DA
1. ĐẠI CƯƠNG
Sạm da là tình trạng tăng sắc tố trên da làm cho da vùng tổn thương có màu nâu, nâu đen, vàng nâu, xanh, xanh đen, có thể gặp ở bất kỳ vùng da nào của cơ thể, tuy nhiên vị trí hay gặp là vùng hở, đặc biệt là mặt, cổ. Bệnh ảnh hưởng nhiều đến tâm lý và thẩm mỹ của người bệnh.
2. NGUYÊN NHÂN
Sạm da là kết quả của nhiều nguyên nhân gây nên như di truyền, rối loạn nội tiết, rối loạn chuyển hóa, yếu tố vật lý, tăng sắc tố sau viêm, bệnh tự miễn, dị ứng thuốc…Kết quả cuối cùng làm rối loạn quá trình sản sinh sắc tố melanin và sự phân bố của sắc tố melanin ở các lớp tế bào thượng bì, đôi khi cả trung bì, hoặc ảnh hưởng tới số lượng tế bào sắc tố.
3. CHẨN ĐOÁN
a) Lâm sàng
– Sạm da do di truyền, bẩm sinh:
+ Hội chứng LEOPARD: nốt ruồi, bất thường về điện tim, hai mắt cách xa nhau, hẹp động mạch phổi, bất thường bộ phận sinh dục, phát triển chậm và điếc.
+ Hội chứng PEUTZ-JEGHERS: nốt ruồi ở môi dưới, các mảng sắc tố xuất hiện từ khi sinh ra, hoặc lúc còn nhỏ, các tổn thương trên da có thể dần biến mất nhưng các tổn thương trong miệng thì không.
+ Tàn nhang: là các đốm màu nâu hoặc cà phê sữa, kích thước thường nhỏ hơn 0,5 cm. Tổn thương thường xuất hiện ở vùng bộc lộ với ánh sáng mặt trời và thường xuất hiện trước 3 tuổi. Bệnh nặng khi đến tuổi dậy thì, vào mùa xuân hè sạm datăng lên, mùa thu đông có giảm đi.
+ Hội chứng CALM: là những mảng màu cà phê sữa, nhợt đồng đều, rải rác, chu vi rõ ràng, kích thước từ 2-20cm, xuất hiện rất sớm sau khi sinh ra, có xu hướng biến mất khi trẻ lớn lên.
+ Bệnh BECKER: một mảng màu nâu, kích thước từ vài cm đến rất lớn, ranh giới rõ nhưng bờ không đều, hay xuất hiện ở vai, dưới vú hay sau lưng, ở vào tuổi 20-30 thường bị nhiều hơn, nhất là thường xuất hiện sau khi phơi nắng nhiều.
+ Nhiễm sắc tố đầu chi của DOLI: xuất hiện vùng da tăng sắc tố lốm đốm xen lẫn vùng mất sắc tố ở mu tay và mu chân. Có từ lúc bú mẹ hay trẻ nhỏ.
+ Tăng sắc tố vùng đầu chi của Kitamura: xuất hiện một mạng lưới tăng sắc tố giống tàn nhang ở bàn tay. Tổn thương thường xuất hiện trước tuổi 20.
– Nhiễm sắc tố dầm dề (Incontinentia pigmenti): bệnh thường tiến triển qua 3 giai đoạn:
+ Giai đoạn 1: bọng nước, mụn nước xuất hiện khi đẻ hoặc sau đó hai tuần.
+ Giai đoạn 2: có thể xuất hiện từ tuần thứ 2 đến thứ 6, biểu hiện là các sẩn tổn thương dạng lichen, các vết sùi.
+ Giai đoạn 3: nhiễm sắc tố từ tuần thứ 12 đến 36, xuất hiện các mảng tăng sắc tố màu nâu, màu sắc ngày càng tăng cho đến 2 tuổi sau đó giảm dần, kèm theo chậm phát triển tinh thần.
– Sạm da do rối loạn chuyển hóa:
+ Bệnh thiếu sắc tố do thiếu sắt
+ Thoái hóa
– Sạm da do rối loạn nội tiết:
+ Bệnh Addison: với các dát màu nâu rải rác khắp toàn thân do tăng cường sản xuất MSH và ACTH là hai hormon của tuyến yên. Mặc dù các dát sắc tố rải rác khắp toàn thân nhưng phần nhiều tập trung ở vùng bộc lộ với ánh sáng.
+ Dát sắc tố trong thời kì mang thai: rất nhiều phụ nữ thời kì mang thai xuất hiện các dát sắc tố, chủ yếu ở vùng da hở, mà hay gặp nhất ở mặt, cổ, vú, vùng sinh dục ngoài.
– Do hóa chất
– Do dị ứng thuốc trong bệnh hồng ban
– Những hóa chất hay thuốc gây tăng sắc tố da thường là các hóa chất có nguồn gốc dầu mỏ, mỹ phẩm, nước hoa. Những hóa chất này đóng vai trò là chất cảm quang gây nhiễm sắc tố da ở vùng tiếp xúc ánh sáng.
– Các yếu tố khác:
+ Nguyên nhân dinh dưỡng mà hàng đầu phải kể đến là thiếu vitamin A, B12, Vitamin PP: sạm da gặp chủ yếu ở vùng hở.
+ Yếu tố vật lý: như cháy nắng, rám nắng ở vùng có bộc lộ với ánh sáng mặt trời mà không được bảo vệ.
+ Tăng sắc tố sau viêm: có thể khu trú ở thượng bì, cũng có khi ở cả trung bì do đại thực bào ăn sắc tố sau đó khu trú ở trung bì, vùng tăng sắc tố này có thể xảy ra sau một viêm cấp hay mạn, hay sau một đợt nhiễm nấm hay nhiễm khuẩn.
+ Tăng sắc tố trong các khối u lành tính và ác tính.
+ Tăng sắc tố trong bệnh hệ thống, bệnh lao, sốt rét, xơ cứng bì…
b) Cận lâm sàng
– Xác định sạm da khu trú ở thượng bì, trung bì hay hỗn hợp, sử dụng đèn Wood trong buồng tối bằng cách chiếu vào tổn thương tăng sắc tố, nếu:
+ Sắc tố tăng đậm hơn so với nhìn mắt thường – tăng sắc tố thượng bì.
+ Sắc tố mờ đi hay không nhìn thấy – tăng sắc tố ở trung bì.
+ Còn khi chiếu đèn Wood vào tổn thương mà có chỗ tăng sắc tố, có chỗ mờ đi – tăng sắc tố ở cả thượng bì và trung bì, hay còn gọi là tăng sắc tố hỗn hợp.
– Mô bệnh học: biết tình trạng tăng sắc tố thượng bì, trung bì, hay hỗn hợp, cũng như tình trạng sắc tố và các điểm đặc trưng mô bệnh học cho mỗi một loại bệnh tăng sắc tố.
– Các xét nghiệm khác để xác định nguyên nhân của tăng sắc tố: Bản đồ gen – đột biến gen.
– Xét nghiệm sinh hóa máu
– Điện tim
– Siêu âm
c) Chẩn đoán xác định
Để xác định tình trạng sạm da chủ yếu dựa vào lâm sàng.
Để chẩn đoán chính xác bệnh lý cụ thể gây xạm da, chúng ta dựa vào biểu hiện lâm sàng trên da, biểu hiện rối loạn các cơ quan và kết quả xét nghiệm.
4. ĐIỀU TRỊ
– Điều trị nguyên nhân nếu có.
– Điểu chỉnh rối loạn chuyển hóa.
– Điều hòa rối loạn nội tiết.
– Không sử dụng thuốc hay hóa chất gây tăng sắc tố.
– Bổ sung vi chất và các vitamin A, PP, 3B…
– Dùng các biện pháp chống nắng khi ra nắng.
– Dùng kháng sinh, thuốc diệt vi khuẩn, virút, vi nấm.
– Bớt sắc tố hay u cần được loại bỏ bằng phẫu thuật, laser, hóa chất.
a) Điều trị tại chỗ
– Có thể sử dụng các thuốc làm giảm sắc tố da như: hydroquinon, axít azelaic, leucodinin, vitamin A axít.
– Kem chống nắng hoặc corticoid.
b) Điều trị toàn thân
– Uống cloroquin, plaquinil, camoquil (mỗi ngày 1 viên, có thể dùng từ một đến ba tháng).
– Uống thêm các thuốc vitamin C, B, PP, L- cystin liều cao, kéo dài.
Các thuốc có thể dùng đơn độc hay phối hợp với một hoặc hai loại thuốc với nhau, tùy từng trường hợp cụ thể, theo chỉ định của bác sỹ.
5. PHÒNG BỆNH
– Khi ra ngoài nắng cần đội mũ rộng vành, đeo kính, bôi kem chống nắng 30 phút trước khi ra ngoài trời – kể cả lúc trời râm. Hạn chế ra nắng nếu có thể nhất là vào mùa xuân hè.
– Hạn chế sử dụng các chất có thể là chất cảm quang gây tăng sắc tố như các hóa chất có nguồn gốc dầu mỏ, nước hoa, mỹ phẩm, thuốc nhóm cyclin, sulphamid.
– Có chế độ sinh hoạt điều độ, ít sử dụng bia rượu, chất kích thích.
RÁM MÁ
(Chloasma)
1. ĐẠI CƯƠNG
Rám má là một hiện tượng tăng sắc tố, thường xuất hiện ở mặt nhất là hai bên g má. Bệnh có cả ở hai giới, nhưng phụ nữ gặp nhiều hơn. Bệnh tuy lành tính, không gây tử vong nhưng lại ảnh hưởng nhiều đến tâm sinh lý và thẩm mỹ của người bệnh đặc biệt là phụ nữ.
2. NGUYÊN NHÂN
– Rám má là bệnh da do rối loạn chuyển hóa sắc tố ở da. Số lượng tế bào sắc tố hoàn toàn bình thường, nhưng do rối loạn nội tiết đặc biệt là estrogen làm cho tế bào sắc tố tăng cường sản xuất ra sắc tố và được vận chuyển sang các tế bào thượng bì, vì vậy làm tăng sắc tố của da. Chính vì lẽ đó người ta cho rằng rám má là một bệnh da tăng sắc tố có nguyên nhân do nội tiết. Vì vậy, bất kể nguyên nhân nào ảnh hưởng tới nội tiết của cơ thể đều có thể làm phát sinh rám má, đặc biệt các nội tiết tố sinh dục như estrogen, progesteron. Ngoài ra, một số loại hormon khác cũng có thể làm phát sinh bệnh như hormon tuyến giáp, tuyến thượng thận, tuyến yên.
– Một số yếu tố thuận lợi làm phát sinh bệnh như uống thuốc tránh thai, viêm nhiễm cấp hay mạn tính, hay gặp trong viêm xoang, viêm phần phụ, chửa đẻ, nghề nghiệp, nhất là những người làm nghề có liên quan đến dầu mỏ và các sản phẩm hóa dầu, những người sản xuất và sử dụng nhiều nước hoa.
3. CHẨN ĐOÁN
a) Lâm sàng
– Các dát tăng sắc tố màu nâu, nâu đen, xanh đen.
Màu sắc có thể đồng đều, có thể không, ranh giới tổn thương thường không đều và thường có tính chất đối xứng, tổn thương nhẵn, không có vảy, không ngứa, không đau. Tổn thương thường khu trú ở hai bên gò má, thái dương, trán, mũi, quanh miệng. Đôi khi tổn thương còn xuất hiện ở cánh tay trên. Các dát sắc tố này tăng đậm về mùa xuân hè, có giảm về mùa thu đông. Bệnh xuất hiện ở cả nam và nữ. Tuy nhiên, phụ nữ gặp nhiều hơn.
Dựa vào mức độ tăng sắc tố và diện tích tổn thương, người ta chia rám má thành các thể lâm sàng khác nhau:
+ Thể nhẹ: tăng sắc tố nhẹ và tổn thương khu trú ở hai bên gò má.
+ Thể trung bình: tăng sắc tố đậm hơn, tổn thương khu trú hai bên gò má, bắt đầu lan ra các vị trí khác.
+ Thể nặng: tăng sắc tố đậm, tổn thương lan rộng ra cả thái dương, trán hoặc mũi.
+ Thể rất nặng: tăng sắc tố rất đậm, tổn thương lan rộng ngoài mặt còn có thể xuất hiện ở cánh tay trên
– Dựa vào vị trí khu trú của tổn thương người ta chia ra:
+ Rám má thượng bì chủ yếu là các dát màu nâu, vàng nâu…
+ Rám má trung bì: tổn thương khu trú hoàn toàn trung bì, trên lâm sàng là các dát sắc tố xanh, xanh đen, bờ thường rõ, kích thước nhỏ.
+ Rám má hỗn hợp: tổn thương khu trú ở cả thượng bì và trung bì, trên lâm sàng các dát tăng sắc tố có màu không đồng đều, chỗ vàng nâu, chỗ nâu đen, xanh đen, xen kẽ nhau.
b) Cận lâm sàng
– Xác định vị trí khu trú của tổn thương: dùng một đèn Wood chiếu lên tổn thương vùng mặt trong bóng tối, nếu tổn thương tăng đậm hơn so với nhìn bằng mắt thường thì rám má khu trú ở thượng bì. Nếu tổn thương mờ đi so với nhìn bằng mắt thường thì rám má khu trú ở trung bì, nếu khi chiếu có tổn thương tăng đậm hơn, có tổn thương mờ đi so với bằng mắt thường thì rám má khu trú ở cả thượng bì và trung bì, gọi là rám má hỗn hợp.
– Mô bệnh học của tổn thương:
+ Độ dày của thượng bì là hoàn toàn bình thường.
+ Tăng sắc tố ở các lớp tế bào thượng bì.
+ Số lượng tế bào sắc tố bình thường hoặc tăng nhẹ.
+ Có thể thấy tế bào đại thực bào chứa các hạt sắc tố ở trung bì.
– Các xét nghiệm về nội tiết: định lượng các hormon tuyến giáp, tuyến thượng thận, tuyến yên, hormon buồng trứng nếu thấy cần thiết cho từng nguyên nhân.
c) Chẩn đoán xác định
Chủ yếu dựa vào lâm sàng với các đặc điểm sau:
– Thương tổn cơ bản là các dát tăng sắc tố màu nâu, màu nâu đen hoặc xanh đen.
– Ranh giới rõ với da lành.
– Vị trí ở hai bên gò má, trán.
d) Chẩn đoán phân biệt
– Tăng sắc tố sau viêm: sau khi viêm ở mặt xuất hiện chất tăng sắc tố, các chất sắc tố có màu nâu, hay nâu đen thường tương xứng với tổn thương và không có tính chất đối xứng.
– Bớt tăng sắc tố:
+ Có từ lúc mới đẻ hoặc từ khi còn nhỏ.
+ Không có tính chất đối xứng.
+ Có yếu tố gia đình.
+ Tổn thương lớn dần lên theo tuổi.
– Tăng sắc tố do các bệnh da khác:
+ Ngoài tổn thương ở mặt, các dát sắc tố còn có ở các vị trí khác của cơ thể.
+ Các triệu chứng ở các cơ quan nội tạng khác.
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Điều trị nguyên nhân nếu có thể
– Điều trị kết hợp với phòng tái phát
– Điều trị bằng thuốc bôi và thuốc uống
– Điều trị nội khoa kết hợp với Laser
b) Điều trị cụ thể
– Sử dụng các thuốc bôi
+ Có chế bôi đơn thuần bằng các thuốc giảm sắc tố da hay kết hợp với vitamin A axít, kem chống nắng hay kem corticoid.
. Thuốc giảm sắc tố da: hydroquinon 2-4%, azaileic acid, resorcinol.. Vitamin A axít: isotretionoin 0,05-0,1%.
. Kem chống nắng có hệ số bảo vệ cao: đây là biện pháp rất quan trọng trong điều trị rám má. Dù lựa chọn phương pháp điều trị gì, người bệnh cũng phải sử dụng phối hợp với kem chống nắng.
. Mỡ corticoid nhẹ hoặc trung bình như hydrocortisol.
+ Lưu ý: trường hợp nhẹ chỉ cần bôi thuốc giảm sắc tố da đơn thuần vào buổi tối trước khi đi ngủ 1 lần.
+ Trường hợp trung bình, nặng: nên phối hợp 1 hoặc 2 loại thuốc có thể là thuốc giảm sắc tố da với kem chống nắng hoặc Vitamin A axít hay mỡ corticoid.
Hiện nay trên thị trường có nhiều chế phẩm phối hợp cả hydroquinon với corticoid và vitamin A axít.
+ Chú ý: bôi kem chống nắng phải được 30 phút trước khi ra nắng, kể cả hôm trời râm, bôi mỡ corticoid chỉ dùng không quá 10 ngày. Nếu có tác dụng phụ ngừng ngay thuốc để điều chỉnh phác đồ.
+ Rám má thể rất nặng: có thể kết hợp bôi thuốc với sử dụng phương pháp khác như chiếu tia Laser hồng ngọc hay liệu pháp ứng dụng công nghệ tế bào gốc.
– Laser
Sử dụng các loại laser đặc hiệu cho sắc tố đem lại hiệu quả nhất định
Laser Nd YAG
Laser YAG-KTP
Laser Ruby
Lưu ý: laser có tác dụng làm mất sắc tố tạm thời nhưng không có khả năng điều trị khỏi vĩnh viễn.
– Sử dụng các thuốc đường toàn thân
Vitamin C
Vitmin E
L-cystein
5. TIÊN LƯỢNG
Bệnh chỉ ảnh hưởng đến thẩm mỹ mà không gây hại cho sức khỏe.
Cho đến nay chưa có phương pháp nào điều trị khỏi hoàn toàn rám má. Việc điều trị rám má là sự kết hợp tổng thể của nhiều yếu tố khác nhau và thường xuyên liên tục, nếu không nám sẽ quay trở lại.
6. PHÒNG BỆNH
Để tránh bệnh phát sinh:
– Bảo vệ bằng đội mũ rộng vành, đeo kính, áo dài khi ra nắng.
– Bôi kem chống nắng trước khi ra ngoài trời 30 phút.
– Tránh tái phát: không sử dụng thuốc tránh thai.
– Điều trị các ổ viêm nhiễm.
– Thường xuyên kiểm tra sức khỏe, phát hiện các rối loạn nội tiết.
– Sinh hoạt điều độ, tránh thức khuya, bia rượu nhiều, không hút thuốc lá, ăn nhiều hoa quả, thức ăn có nhiều vitamin và khoáng chất.
– Hạn chế sử dụng mỹ phẩm, các chất tẩy rửa ở mặt.
Chương 11. CÁC BỆNH DA KHÁC
BỆNH APTHOSE
(Apthosis)
1. ĐẠI CƯƠNG
– Bệnh aphtose được đặc trưng bởi các vết loét ở niêm mạc miệng, sinh dục giới hạn rõ ràng, đau nhức nhiều và dễ tái phát.
– Tiến triển của bệnh có thể khỏi tự nhiên và cho đến nay chưa có biện pháp điều trị đặc hiệu. Mục đích điều trị toàn thân và tại chỗ là làm giảm đau và nhanh lành sẹo.
2. NGUYÊN NHÂN
Nguyên nhân của bệnh chưa được biết rõ.
3. CHẨN ĐOÁN
a) Chẩn đoán xác định: dựa vào các triệu chứng lâm sàng và cận lâm sàng
– Lâm sàng
+ Tổn thương cơ bản lúc đầu là dát đỏ sau đó loét hình tròn hoặc hình bầu dục, đáy màu vàng, bờ đều, mềm, xung quanh là quầng đỏ. Tổn thương rất đau và không có hạch vùng.
+ Tất cả các vị trí của khoang miệng có thể có tổn thương. Tuy nhiên, rất hiếm gặp ở lợi, vòm cứng và bờ tự do của môi.
+ Các tổn thương loét thường tiến triển ổn định sau 7 đến 10 ngày và rất hay tái phát. Thời gian tái phát tùy thuộc vào người bệnh có thể từ vài tháng đến vài ngày. Thường liên quan đến các yếu tố stress hoặc mệt mỏi. Tuy nhiên, khó có thể cho rằng đây là các yếu tố khởi động bệnh.
– Cận lâm sàng
+ Mô bệnh học cho thấy tổn thương loét không đặc hiệu do tắc nghẽn các mạch máu.
+ Công thức máu
+ Máu lắng
+ Chức năng gan thận
+ HIV
+ Khám răng hàm mặt
+ Chụp tim phổi
b) Thể lâm sàng
– Thể thông thường
Thể này chiếm 60-80 % các thể của bệnh aphtosis và có thể khởi phát ở trẻ nhỏ. Bệnh thường tái phát thành từng đợt với 3 đặc điểm:
+ Kích thước các vết loét từ 3-4 mm.
+ Tiến triển thường khỏi sau 1 tuần.
+ Không để lại sẹo.
Các yếu tố thuận lợi cho việc xuất hiện bệnh như thức ăn (cùi dừa, dâu, chocolat, cà chua, vỏ trái cây), lấy men răng, sang chấn do cắn hoặc các yếu tố toàn thân như stress, mệt mỏi.
– Thể nhiều tổn thương
+ Mỗi đợt phát bệnh gồm nhiều tổn thương (trên 3 tổn thương).
+ Tiến triển từ 3 đến 4 tuần, đôi khi kéo dài hơn.
+ Apthosis dạng hạt kê là một thể đặc biệt gồm hàng trăm tổn thương nhỏ với triệu chứng cơ năng rất đau.
+ Toàn trạng thường không bị ảnh hưởng. Tổn thương thường ổn định trong thời gian 10 ngày đến 2 tuần.
– Loét khổng lồ
+ Kích thước vết loét lớn trên 1cm, tổn thương thường đơn độc. Loét đôi khi phù nề hay hoại tử và tiến triển nhiều tuần hoặc nhiều tháng.
+ Các triệu chứng cơ năng thường trầm trọng như nói khó, nuốt khó.
+ Khi khỏi có thể để lại sẹo co kéo.
+ Thể này thường hiếm gặp, thường xảy ra ở nhưng người bệnh có suy giảm miễn dịch, có CD4 giảm.
– Loét apthosis trong các bệnh lý toàn thân.
+ Bệnh Behεet
Bệnh thường gặp ở người trẻ tuổi (20-30 tuổi) chủ yếu ở nam giới (tỉ lệ nam/nữ là 8/2), ở các nước Địa Trung Hải và Nhật Bản. Chẩn đoán bệnh dựa vào các tiêu chuẩn chính là:
. Apthosis ở miệng tái phát
. Apthosis ở sinh dục
. Viêm thể mi
. Viêm quanh nang lông
. Pathergy test dương tính
. Hồng ban nút
Các biểu hiện khác: viêm khớp, viêm mao mạch, các tổn thương thần kinh….
+ Bệnh viêm mạn tính đường tiêu hóa
Bệnh Crohn là bệnh lý viêm mạn tính của hồi tràng và đại tràng, sinh bệnh học chưa rõ. Mô bệnh học cho thấy các tổn thương dạng u hạt là tổn thương hướng tới chẩn đoán bệnh.
Viêm xuất huyết đại trực tràng: là bệnh viêm không đặc hiệu của trực tràng. Sinh bệnh học chưa rõ. Tổn thương miêm mạc miệng thường gặp, nhất là thể nặng.
Bệnh lý huyết học
. Bệnh giảm bạch cầu đa nhân và vô bạch cầu hạt: đôi khi nguyên nhân do thuốc, bệnh máu, tự phát hoặc AIDS. Tổn thương loét sâu, hoạt tử, đôi khi liên quan đến vi khuẩn yếm khí, đáp ứng tốt đối với kháng sinh. Bệnh thường khởi phát từ nhỏ và tương ứng với tình trạng bất thường sinh tủy không rõ căn nguyên với biểu hiện sốt và nhiễm khuẩn tái phát.
. Thiếu máu: thường kèm theo những đợt tái phát của apthosis ở miệng, liên quan đến thiếu vitamin B12, folat, hoặc thiếu sắt. Bệnh thuyên giảm khi điều trị tình trạng thiếu máu.
4. ĐIỀU TRỊ
a) Nguyên tắc điều trị: việc điều trị phải phù hợp với từng thể lâm sàng. Cần loại bỏ ổ nhiễm khuẩn ở răng miệng và tránh những thức ăn gây kích ứng.
b) Điều trị cụ thể
– Điều trị tại chỗ:
+ Chưa có biện pháp điều trị đặc hiệu. Sử dụng các sản phẩm như sát khuẩn, kháng sinh, giảm đau và corticoid.
+ Các thuốc sát khuẩn và giảm đau. Chlorhexidin: súc miệng.
. Kamistad gel (lidocain): có tác dụng giảm đau (nên bôi trước khi ăn).
. Corticoid: bôi khi tổn thương mới, trước khi xuất hiện loét có tác dụng giảm các triệu chứng cơ năng, giảm thời gian tiến triển.
Betamethason 4-6 lần/ ngày.
Prednisolon súc miệng: h a 1-2 viên 20mg trong một cốc nước, súc miệng 3- 4 lần/ngày, không được uống.
Triamcinolon bôi 3-4 lần/ngày.
. Thuốc bọc dạ dày có tác dụng bọc vết loét, thường dùng đối với những người bệnh có nhiều tổn thương.
– Điều trị toàn thân
+ Colchicin: liều dùng 1mg/ngày. Hiệu quả điều trị thường sau 1 tháng với các biểu hiện giảm kích thước các tổn thương, giảm tần suất tái phát và giảm các triệu chứng cơ năng.
+ Thalidomid: thuốc có tác dụng điều trị tốt nhưng tác dụng phụ là gây quái thai hoặc các rối loạn thần kinh ngoại biên, đau đầu, táo bón… liều dùng 100mg/ngày trong thời gian 10 ngày đến 3 tuần, không nên kéo dài sau khi khỏi.
+ Pentoxifyllin 300mg x 3 lần/ngày.
+ Corticosteroid: được chỉ định trong các trường hợp tái phát nhiều lần, nhiều tổn thương, không nên điều trị kéo dài.
+ Các thuốc khác
. Vitamin C 2g/ngày trong 15 ngày hoặc bằng đường tĩnh mạch hoặc bằng đường uống.
. Acyclovir
. Levamisol
. Dapson
. Sulfat kẽm
. Sắt
. Vitamin B1, B6, B12
. Interferon alpha
5. PHÒNG BỆNH
– Vệ sinh răng miệng sạch sẽ.
– Điều trị các ổ nhiễm khuẩn vùng răng miệng.
– Tránh ăn các thức ăn cay nóng.
– Tránh các stress về tâm lý.
– Điều trị tích cực các bệnh kèm theo.
BỆNH DA DO ÁNH SÁNG
(Photodermatosis)
1. ĐẠI CƯƠNG
Bệnh da do ánh sáng là một bệnh da hay gặp, tổn thương lâm sàng đa dạng. Bệnh thường xuất hiện ở những người thường xuyên tiếp xúc với ánh sáng mặt trời. Bệnh thường nặng vào mùa xuân hè, thuyên giảm về mùa thu đông.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
– Ánh sáng mặt trời gồm 3 vùng. Ánh sáng trắng, ánh sáng mà các tế bào võng mạc của mắt người cảm nhận được, có bước sóng vào khoảng từ 400-700nm. Ánh sáng có bước sóng ngắn dưới 400nm còn gọi là tia tử ngoại, được chia làm 3 vùng: dưới 290nm gọi là UVC, gần như 100% bị hấp thụ bởi tầng khí quyển, nhưng nếu tầng khí quyển thủng nó sẽ tác động trực tiếp đến da gây ra những bệnh da do ánh sáng, đặc biệt là ung thư da; UVB có bước sóng từ 290-320nm cũng bị hấp thụ phần lớn bởi tầng khí quyển của trái đất, chỉ một lượng rất nhỏ là lọt qua tác động đến da của chúng ta gây ra một số bệnh da do ánh sáng; ánh sáng tử ngoại có bước sóng 320-400nm còn gọi là UVA, bị hấp thụ phần lớn bởi khí quyển, một phần lọt qua tác động đến cơ thể con người gây ra một số bệnh da do ánh sáng. Ánh sáng có bước sóng dài trên 700nm ít gây nên các bệnh da.
– Bệnh da do ánh sáng là bệnh mà ngoài yếu tố gây bệnh là ánh sáng còn phải có chất cảm quang ở các lớp biểu bì da. Chất cảm quang này có thể có nguồn gốc từ bên ngoài như một số thuốc và hóa chất: cyclin, các hóa chất có nguồn gốc dầu mỏ như goudron, acridin-anthracin, benzopyrin, naphalen, phenothren và một số thuốc khác như phenonthiazin (promethazin, chloropromazin), sulphamid và các chất tương tự, các thuốc có halogen. Ngoài ra, c n có một số thuốc và hóa chất dùng đường toàn thân khác như nhóm cyclin, nhóm quinolon, nhóm kháng histamin thế hệ 1, sulfamid, hematoporphyrin, các thuốc chống ung thư. Bên cạnh các thuốc và hóa chất có nguồn gốc từ bên ngoài đưa vào, còn có chất cảm quang có nguồn gốc từ bên trong cơ thể xuất hiện do rối loạn chuyển hóa porphyrin, acid tryptophan …
3. CHẨN ĐOÁN
a) Lâm sàng
– Nhiễm độc ánh sáng
+ Sau 5-20 giờ từ khi bắt đầu tiếp xúc với ánh sáng sẽ xuất hiện các triệu chứng giống bỏng nắng như ban đỏ, phù nề, xuất hiện bọng nước, cảm giác ngứa tại chỗ. Tổn thương khỏi bong vảy để lại dát tăng sắc tố kéo dài.
+ Tổn thương thường khu trú vùng hở như mặt, cổ, chi trên, nhưng đôi khi cũng xuất hiện ở vùng da kín.
+ Một thể lâm sàng khác có thể gặp trong nhiễm độc da do ánh nắng là: Viêm da bãi cỏ: bệnh thường gặp ở những người sau khi tắm biển, tắm sông, nằm phơi nắng lâu trên bãi cỏ vào những ngày trời nắng. Các triệu chứng xuất hiện sau một vài giờ phơi nắng với biểu hiện là các hồng ban, mụn nước, bọng nước. Vị trí là vùng hở như mặt, cổ, tay, chân. Trước đó người bệnh có dùng hoặc ăn một số thực phẩm như tảo biển, một số loại rau hoặc bôi các thuốc hay hóa chất đóng vai tr là chất cảm quang.
Viêm da đậm sắc tố thành vòng: là bệnh nhiễm độc ánh sáng cấp tính nhưng trên lâm sàng lại xuất hiện các vết tăng, đậm sắc tố một cách từ từ theo từng vết. Vị trí hay gặp là vùng trên cổ, và chất cảm quang hay gặp ở đây chính là nước hoa.
– Dị ứng với ánh sáng
+ Bệnh xuất hiện chậm và kín đáo hơn so với nhiễm độc ánh sáng với các biểu hiện lâm sàng là: sau khi tiếp xúc với ánh sáng 24 giờ, có thể có biểu hiện của chàm cấp tính như đỏ da, phù nề, chảy nước, có thể có sẩn ngứa, mày đay và thường tiến triển mạn tính. Tổn thương thường bắt đầu ở vùng hở, sau đó có thể lan ra khắp người.
+ Bệnh thường có liên quan đến sử dụng thuốc tại chỗ hay toàn thân như kháng histamin, thuốc giảm đau tại chỗ, các kem chống nắng chứa aminobenzoique, các thuốc khác như griseofulvin, các quinidin.
– Sẩn ngứa do ánh nắng
Bệnh thường biểu hiện ở phụ nữ, nhất là về mùa hè, với biểu hiện là da đỏ, ngứa, sau đó mọc các sẩn, sẩn có kích thước bằng hạt ngô, chắc, nổi cao hơn mặt da, sẩn có khi là sẩn huyết thanh hay sẩn phù. Da vùng thương tổn khô ráp, hằn cổ trâu, lỗ chân lông giãn rộng, sẩn sau khi mất đi để lại sẹo trắng nhỏ, đôi khi là sẹo teo. Ngoài ra môi cũng có thể có hiện tượng phù nề, có vảy da, vảy tiết, có khi môi khô, nứt. Tổn thương thường xuất hiện vùng hở, tổn thương tái phát và không bao giờ tự khỏi.
+ Mụn nước dạng thủy đậu:
. Bệnh có tính chất bẩm sinh, tổn thương xuất hiện từ khi trẻ được 2-5 tuổi, cũng có khi xuất hiện sớm hơn khi trẻ mới 8 tháng hay 1 tuổi.
. Lâm sàng là trẻ kém ăn, buồn nôn hoặc nôn mửa, ngứa, trên da xuất hiện dát đỏ trên đó có mụn nước, bọng nước, mọc rải rác hoặc cụm lại, mụn nước, bọng nước thường lõm giữa giống như thủy đậu. Mụn nước, bọng nước khô đi, đóng vảy tiết đen, khoảng 2 tuần sau vảy tiết bong đi để lại sẹo trắng, lõm. Các thương tổn xuất hiện ở vùng da hở, bệnh thường nặng về mùa hè, đến 20-30 tuổi bệnh thuyên giảm dần và có thể tự khỏi.
+ Khô da đậm sắc tố:
. Bệnh có tính chất bẩm sinh, khởi phát 1-3 tuổi, cũng có khi 14-15 tuổi bệnh mới xuất hiện.
. Các triệu chứng lâm sàng chỉ xuất hiện khi ra nắng với các biểu hiện da đỏ, phù nề, mụn nước, bọng nước trên nền da đỏ trông giống như chàm. Mụn nước, bọng nước dập vỡ đóng vảy tiết, vảy tiết khô, bong ra để lại vết tăng sắc tố kèm theo sẹo teo và da khô. Các tổn thương trên xuất hiện ở vùng hở, ngoài ra trẻ còn sợ ánh sáng, niêm mạc có khi thâm đen.
b) Cận lâm sàng
Tùy theo từng loại bệnh mà có những chỉ định xét nghiệm khác nhau
– Đo liều cảm ứng ánh sáng tối thiểu (MED)
– Photo test và photo patch test
– Định lượng sắt huyết thanh
– Định lượng vitamin PP
– Định lượng porphirin máu, nước tiểu
– Mô bệnh học
c) Chẩn đoán xác định
Dựa vào các triệu chứng lâm sàng và cận lâm sàng ở trên
d) Chẩn đoán phân biệt
– Phân biệt giữa các bệnh da do ánh sáng
– Viêm da tiếp xúc dị ứng
– Viêm da tiếp xúc kích ứng
4. ĐIỀU TRỊ
– Tránh tiếp xúc với ánh nắng
+ Mặc quần áo, đội mũ rộng vành, đeo găng tay khi ra nắng
+ Bôi kem chống nắng trước khi ra ngoài trời 30 phút.
– Thuốc đường toàn thân
+ Thuốc kháng sốt rét tổng hợp:
Chloroquin 250mg x 2 viên/ngày
Hydroxychloroquin 200mg x 2 viên/ngày
Chú ý: không dùng thuốc cho phụ nữ có thai. Kiểm tra mắt trước khi sử dụng, cứ 4 tháng kiểm tra mắt 1 lần.
+ Thuốc có caroten: phenoro liều lượng 1 viên nang/10kg cân nặng/ngày x 3 tuần. Uống trong khi ăn. Sau 3 tuần dùng nửa liều điều trị ban đầu.
+ Ngoài ra còn uống vitamin PP, vitamin B, L-cystin.
– Giải mẫn cảm với ánh nắng.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
Các bệnh da do ánh sáng nếu được tư vấn để loại bỏ các chất cảm quang và được điều trị tích cực bằng các thuốc bôi, uống, như đã nêu ở trên thì bệnh thuyên giảm, nhiều trường hợp khỏi hoàn toàn.
6. PHÒNG BỆNH
– Loại bỏ chất cảm quang là thuốc, hóa chất, thuốc bôi, đồ uống, thức ăn.
– Hạn chế ra ngoài ánh sáng, nếu có ra ngoài ánh sáng phải sử dụng các biện pháp bảo vệ như đội mũ rộng vành, đeo kính, mặc quần áo dài, không phơi nắng và trước khi ra ngoài nắng 30 phút phải bôi kem chống nắng với chỉ số bảo vệ cao, kể cả khi trời râm. Hoặc bôi một số chất có tác dụng như tấm chắn để bôi vùng hở như oxyt kẽm, dioxyt titan, hoặc dùng một số hóa chất có vai trò như tấm lọc như acid para amino benzoyl, các ester của acid phenyl-benzimidazole-fulfil, các hợp chất phenol.
BỆNH PORPHYRIN DA
1. ĐẠI CƯƠNG
Porphyrin da là bệnh do rối loạn tổng hợp nhân hem gây nên. Tùy theo vị trí rối loạn tổng hợp hem sẽ gây nên những nhóm bệnh porphyrin khác nhau. Có những nhóm bệnh nguy hiểm đến tính mạng người bệnh như rối loạn porphyrin cấp tính có hoặc không có các biểu hiện ngoài da. Tuy nhiên, porphyrin da chậm là hình thái lâm sàng phổ biến nhất trong nhóm bệnh porphyrin.
2. NGUYÊN NHÂN
– Bệnh porphyrin da được coi là một bệnh da do ánh sáng với các biểu hiện là thương tổn ở vùng hở, bộc lộ với ánh sáng mặt trời mà chất cảm quang ở đây chính là porphyrin tồn tại trong các lớp biểu bì da.
– Tổng hợp nhân hem được điều phối bởi 8 enzyme. Trong đó rối loạn chuyển hóa porphyrin ở người xảy ra do thiếu hoạt động của 2 trong 8 enzyme trong quá trình này. Các rối loạn chuyển hóa nhân hem dẫn đến hình thành porphyrin và tiền chất khác nhau. Khi đạt đến một nồng độ nào đó sẽ xuất hiện triệu chứng nhiễm độc các cơ quan nội tạng và có các biểu hiện ngoài da, thần kinh. Một số yếu tố làm phát bệnh hay làm bệnh nặng thêm như uống quá nhiều bia, rượu, uống thuốc tránh thai, thuốc nội tiết tố khác, hay các nhiễm trùng cấp và mạn tính.
3. CHẨN ĐOÁN
a) Lâm sàng
– Tổn thương da
+ Bọng nước kích thước bằng hạt đậu xanh đến hạt lạc, chứa dịch trong, đục khi nhiễm khuẩn hoặc màu đỏ nếu có máu. Bọng nước dập vỡ để lại vảy tiết, vết trợt, lành để lại sẹo teo trên da, kèm theo da xạm đen.
+ Có thể có da đỏ lan rộng ở mặt mà hay gặp nhất là quanh mắt và vùng trán. Cũng có thể thấy xuất hiện xơ cứng bì khu trú hay tập trung ở da đầu.
+ Dấu hiệu Nikolsky có thể dương tính.
+ Vị trí: thương tổn ở vùng hở, đối xứng như mu tay, mặt dưới cẳng tay, mu chân, nếp gấp cổ chân, vùng da tam giác cổ áo, thái dương. Ngoài ra các vùng khác như khoeo chân, nếp gấp khuỷu tay, xung quanh thắt lưng cùng là vùng hay có thương tổn do porphyrin gây ra.
+ Tuổi khởi phát bệnh: thường ở tuổi 30-40, rất hiếm gặp ở tuổi dậy thì.
+ Ngoài ra có thể gặp các triệu chứng khác như chứng rậm lông, mụn nước, hạt milia.
Các biểu hiện khác
+ Nước tiểu đỏ khi soi bằng đèn wood.
+ Có thể gặp gan to, lách to.
b) Cận lâm sàng
– Nước tiểu có porphobilinogen, urino-porphobilinogen.
– Phân có porphyrin.
– Sắt huyết thanh tăng.
– Mô bệnh học: bọng nước nằm ở dưới thượng bì, ở lớp nhú và dưới nhú có xâm nhập tế bào lympho, tổ chức bào.
– Bản đồ gen xác định đột biến nhiễm sắc thể.
c) Chẩn đoán xác định
Dựa vào các dấu hiệu lâm sàng và cận lâm sàng chủ yếu sau:
– Bọng nước ở vị trí da hở, khi khỏi để lại sẹo.
– Nước tiểu đỏ khi soi bằng đèn Wood.
– Trong phân và nước tiểu, nồng độ porphyrin tăng cao.
d) Chẩn đoán phân biệt
– Các loại xạm da
+ Sạm dado nhiễm độc ánh sáng.
+ Sạm dado dị ứng với ánh sáng.
+ Cháy nắng, rám nắng.
+ Các bệnh da do ánh sáng khác. Các bệnh da do ánh sáng có đặc trưng sau: nếu loại bỏ chất cảm quang thì bệnh giảm hoặc khỏi. Các chất cảm quang có thể là hóa chất hoặc là thuốc.
– Chẩn đoán phân biệt với bệnh Durhing-Brocq
+ Bọng nước tập trung từng chùm, thành đám trên nền da đỏ.
+ Có tiền triệu và gặp bất cứ vùng nào của cơ thể.
+ Bệnh nặng lên khi ăn nhiều ngũ cốc, hình thành bọng nước ở tổn thương.
+ Test disulon: cho người bệnh uống disulon, các tổn thương sẽ cải thiện trong vòng vài giờ đến vài ngày gợi ý chẩn đoán bệnh.
– Bệnh IgA thành dải: dựa vào miễn dịch huỳnh quang và lâm sàng.
– Ly thượng bì bọng nước bẩm sinh: bọng nước ở vùng tỳ đè. Đẻ ra đã có thương tổn.
4. ĐIỀU TRỊ
a) Nguyên tắc:
Đây là một bệnh da do ánh sáng cho nên phải tuân thủ mọi nguyên tắc điều trị của một bệnh da do ánh sáng kết hợp tại chỗ và toàn thân cùng với tránh tái phát và phòng bệnh.
b) Điều trị cụ thể
– Tại chỗ
+ Bôi kem chống nắng trước khi ra ngoài trời 30 phút.
+ Bôi các thuốc giảm sắc tố da như: hydroquinion, axit azelaic, leucodinin B hay kem có chứa vitamin A axit. Nếu các bọng nước nhiễm trùng bôi dung dịch màu sát khuẩn như milian, castellani, xanh methylen, nếu có vảy tiết bôi mỡ kháng sinh.
– Thuốc toàn thân
+ Thuốc sốt rét tổng hợp: cloroquin 0,25g, camoquin 0,25g, plaquenil (hydoxy cloroquin 200mg), delagyl …Uống một trong các loại trên mỗi ngày 1 viên hoặc 2 ngày uống 1 viên kéo dài từ 1-2 tuần, sau đó có thể uống 2 tuần một lần, mỗi lần 1 viên trong vòng 8-18 tháng. Đối với trẻ em ≤ 4 tuổi: liều 4mg/kg, 1 tuần 2 lần kéo dài 1 tháng, sau đó có thể uống 1 tuần 1 lần.
+ Desferrioxamine B: thuốc có tác dụng tăng đào thải sắt. Tiêm bắp 1,5g/ngày, một tuần tiêm 5 ngày hoặc tiêm tĩnh mạch một tuần một lần, mỗi lần 200g. Tổng thời gian điều trị là 11 tháng.
+ Trích máu tĩnh mạch, mỗi lần bỏ đi từ 300-500ml, có thể trích nhiều lần.
5. TIẾN TRIỂN VÀ TIÊN LƯỢNG
Bệnh porphyrin da chậm là một bệnh mạn tính, tiến triển thành từng đợt. Bệnh phát ra và nặng lên về mùa hè, cuối mùa xuân. Bọng nước thường xuất hiện sau những sang chấn nhẹ như tỳ đè, đụng dập
6. PHÒNG BỆNH
– Đi khám và điều trị sớm khi xuất hiện các triệu chứng ngoài da.
– Sử dụng các biện pháp bảo vệ khi ra ngoài trời: đội mũ, đeo kính, quần áo dài kết hợp với bôi kem chống nắng.
– Điều trị tại chỗ kết hợp với thuốc toàn thân theo chỉ định của các bác sỹ chuyên khoa da liễu để tránh bệnh tái phát hoặc làm cho bệnh nặng lên.
– Không dùng rượu, chất kích thích, thuốc tránh thai và hạn chế dùng các thuốc nội tiết tố khác nếu không thật sự cần thiết.
– Không nên dùng các thuốc ngoài da hay uống các thuốc có chứa phenol, psoralen, meladinin, thuốc có chứa sulphamid, cyclin.
– Thay đổi nhịp ngày đêm (làm việc đêm, nghỉ ngơi trong nhà vào ban ngày).
BỆNH DA NGHỀ NGHIỆP
(Occupational skin diseases)
1. ĐẠI CƯƠNG
– Bệnh da nghề nghiệp là những bệnh da do tác động hay tiếp xúc với các tác nhân trong môi trường lao động. Có hàng nghìn chất hóa học, chất tiếp xúc độc hại khác nhau trong các nghề nghiệp khác nhau có thể tác động lên da theo nhiều cơ chế khác nhau.
– Bệnh da nghề nghiệp tồn tại từ lâu. Tuy nhiên, tác giả người Ý Bernardino Ramazzii (1633-1714) là người đầu tiên mô tả các bệnh da liên quan đến các nghề nghiệp khác nhau.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
a) Các yếu gây hại trên da được phân chia như sau:
– Cơ học: cọ sát, áp lực, rung động, rối loạn vật lý.
– Hóa học: yếu tố và thành phần hóa học (thuộc cơ quan, ngoại cơ quan và protein).
– Vật lý: nóng, lạnh, tia bức xạ (tia cực tím UV và tia ion hóa).
– Sinh học: tác nhân gây bệnh như virút, vi khuẩn, nấm và ký sinh trùng.
b) Các chất hay gây viêm da tiếp xúc:
– Xà phòng, chất tẩy rửa
– Công việc tiếp xúc nước, ẩm
– Trang bị bảo hộ cá nhân
– Cao su
– Nickel
– Sản phẩm hóa dầu
– Dung môi và cồn
– Dầu cắt và chất làm nguội
– Epoxy và nhựa thông
– Aldehyd
– Keo không chứa epoxy và sơn
– Chất khác
c) Phân loại lâm sàng bệnh da nghề nghiệp:
– Viêm da tiếp xúc
+ Viêm da tiếp xúc kích ứng
+ Viêm da tiếp xúc dị ứng
– Bỏng hóa chất
– Mày đay tiếp xúc
– Ung thư
+ Ung thư do ánh nắng hoặc UV
+ Ung thư do hóa chất
– Bệnh nang lông
+ Trứng cá
+ Trứng cá do clo
– Bệnh tổ chức liên kết tự miễn
+ Xơ cứng bì do silic
+ Giống xơ cứng bì do vinyl chlorid, chất dung môi
– Rối loạn sắc tố
+ Giảm sắc tố
+ Tăng sắc tố
– Phản ứng vật lạ
– Nhiễm trùng
+ Virút
+ Vi khuẩn
+ Nấm
3. CHẨN ĐOÁN
a) Chẩn đoán xác định
– Lâm sàng
Để gây viêm da tiếp xúc, một hóa chất đầu tiên phải thâm nhập vào lớp sừng và sau đó tương tác trực tiếp với các tế bào sừng gây ra viêm da tiếp xúc kích ứng hoặc với hệ thống miễn dịch của da để gây ra viêm da tiếp xúc dị ứng.
Viêm da tiếp xúc
+ Vị trí: vùng da tiếp xúc, vùng da hở.
+ Viêm da tiếp xúc dị ứng: xuất hiện muộn sau khi tiếp xúc và vị trí tổn thương ở xung quanh hoặc xa nơi tiếp xúc. Thương tổn là ban đỏ, sẩn, có thể có mụn nước, tăng sừng và dày sừng, loét hoặc sùi.
+ Viêm da tiếp xúc kích ứng: biểu hiện thường cấp tính, xuất hiện ngay sau khi tiếp xúc. Thương tổn là ban đỏ, mụn nước/bọng nước, loét, cảm giác rát bỏng.
+ Bỏng hóa chất:
. Triệu chứng ban đầu bao gồm rát bỏng, và đau nhức nhối.
. Tiến triển tiếp theo ban đỏ, mụn nước, loét và sau đó.
. Các triệu chứng thường xuất hiện nhanh và liên kết chặt chẽ với các tiếp xúc, như một số hóa chất axít mạnh, kiềm mạnh, hóa chất hữu cơ và vô cơ, dung môi và một số loại khí.
. Tuy nhiên, đối với các chất như phenol và axít HF yếu, triệu chứng có thể xuất hiện muộn và kéo dài.
+ Viêm da do sợi thủy tinh:
. Sợi thủy tinh được chia thành các loại khác nhau tùy thuộc vào đường kính sợi và được sử dụng để bọc cách điện (nhiệt điện, âm thanh và điện), tăng cường khả năng lọc.
. Lâm sàng: nhiều sẩn đỏ tập trung thành từng đám, viêm quanh móng, mắt bỏng rát, đau họng và ho.
+ Phản ứng độc ánh sáng:
. Do tiếp xúc trong tự nhiên hoặc trong sản xuất các chất bị hoạt hóa bởi ánh sáng. Phổ biến nhất là tiếp xúc với psoralen nguồn gốc tự nhiên như từ một loại thực phẩm như là cần tây hoặc củ cải, hoặc cỏ dại hoặc từ nhựa than đá và các sản phẩm của nó.
. Lâm sàng: cảm giác nóng rát hoặc đau nhức xuất hiện sau khi ít nhất là 15 phút tiếp xúc với ánh mặt trời, dát đỏ, mụn nước và bọng nước.
. Tiến triển lành để lại đám da tăng sắc tố.
+ Cơ học:
. Do tác động ma sát trên da gây nên.
. Lâm sàng: chai chân, tay, dày sừng lichen hóa, dày sừng lòng bàn tay, phản ứng chàm sau chấn thương.
– Cận lâm sàng
+ Thử nghiệm da: chất thử dùng làm thử nghiệm trên da ở dạng rắn, mỡ, chất lỏng hoặc ở thể hơi. Tùy thuộc vào tính chất và hoạt tính hóa học của từng chất mà chất thử được dùng dưới dạng nguyên chất hay pha loãng trong các chất dẫn với các nồng độ thích hợp. Các phương pháp sử dụng:
. Thử nghiệm áp da
. Thử nghiệm lẩy da
. Thử nghiệm nhỏ giọt
+ Thử nghiệm trung hòa kiềm (phương pháp Burchardt): tính thời gian mất mầu (màu hồng) sau khi nhỏ dung dịch NaOH và phenolphtalein lên da vùng mặt trước cẳng tay, cánh tay phần da lành. Kết quả:
. Tốt: dưới 5 phút.
. Trung bình: từ 5 đến 7 phút.
. Kém: hơn 7 phút.
+ Đo liều sinh vật: áp dụng cho bệnh nhân tiếp xúc với một số chất quang động học. Liều sinh vật là thời gian quy định được chiếu tia tử ngoại để thấy xuất hiện trên da một dát đỏ hồng.
+ Định lượng sinh hóa coproporphyrin niệu: áp dụng cho công nhân tiếp xúc với chì.
+ Các xét nghiệm khác: cấy nấm, vi khuẩn, sinh hóa, huyết học.
Chẩn đoán xác định
Chẩn đoán bệnh da nghề nghiệp không khác chẩn đoán bệnh da thông thường. Đối với các trường hợp nghi ngờ, cần xác định các đặc điểm sau:
– Xác định loại và vị trí các tổn thương: với tính chất vùng hở hoặc tiếp xúc biết rõ liên quan đến nghề nghiệp.
– Thiết lập mối liên quan giữa bệnh da với nghề nghiệp và môi trường lao động.
– Đánh giá các yếu tố cơ địa và các yếu tố khác góp phần gây tác hại.
– Đặc điểm biểu hiện lâm sàng.
– Xét nghiệm thử nghiệm da.
b) Chẩn đoán phân biệt
– Viêm da tiếp xúc do các nguyên nhân khác không liên quan đến nghề nghiệp.
– Viêm da cơ địa
– Nấm da
– Vảy nến
– Bệnh da do ánh sáng: nhiễm độc hoặc dị ứng do thuốc
– Porphyrin da
4. ĐIỀU TRỊ
a) Nguyên tắc chung
– Điều trị tại chỗ theo các giai đoạn của tổn thương: cấp, bán cấp, mạn và các thể dày sừng.
– Thay đổi quy trình, loại bỏ chất gây bệnh.
b) Điều trị cụ thể
– Tại chỗ
+ Rửa tổn thương bằng các dung dịch như nước muối sinh lý 0,9% hoặc dung dịch trung hòa.
+ Các mỡ hoặc dung dịch làm dịu da: kẽm oxyt 10%, urea 10 % hoặc 20%.
+ Thuốc bôi corticosteroid:
. Hydrocortison, desonid, clobetason: dạng kem hoặc mỡ 0,5% hoặc 1%, bôi ngày 2 lần, sáng-chiều.
. Betamethason (dipropionat hoặc valerat): dạng kem hoặc mỡ 0,5% hoặc 1%, bôi ngày 2 lần, sáng-chiều. Trong trường hợp sẩn nổi cao, dày sừng nhiều, có thể băng bịt vào buổi chiều (tối).
. Triamcinolon acetonid: dạng kem hoặc mỡ 0,025%, 0,1% và 0,5%, bôi ngày 2 lần, sáng-chiều.
. Fluocinolon acetonid: dạng mỡ 0,05%, bôi ngày 2 lần, sáng-chiều.
Thuốc điều trị cần thận trọng tác dụng phụ như teo da, giảm sắc tố, dễ nhiễm trùng. Mỗi đợt điều trị không nên quá 2 tuần.
+ Thuốc bôi kháng sinh (acid fusidic 2%, mupirocin 2% dạng mỡ và dạng kem), dung dịch milian hoặc xanh methylen trong trường hợp bị loét, trợt.
– Toàn thân
+ Vitamin C liều cao: 1-2 gam/ngày, uống.
+ Thuốc kháng viêm không steroid (uống sau ăn): paracetamol viên 500 mg, ngày uống 2 lần.
+ Kháng sinh chống bội nhiễm: amoxicillin (viên 500 mg, ngày uống 3 lần), erythromycin (viên 250 mg, 500 mg, uống 4 lần/ngày), cephalexin (viên 500 mg, uống 2 lần/ngày), cefuroxim (viên 250 mg, 500 mg, ngày uống 2 lần). Có thể sử dụng phối hợp kháng sinh hoặc kháng sinh khác tùy vào điều kiện mỗi địa phương.
+ Kháng histamin.
.Thế hệ 1: promethazin (viên 25 mg, 50 mg, siro 0,1%), clorpheniramin (viên 4 mg), hydroxyzin (viên 25 mg).
. Thế hệ 2: loratadin (viên 10 mg, siro 1%), cetirizin (viên 5 mg, 10 mg, siro 1%), levocetirizin (viên 5 mg, siro 0,5%), fexofenadin (viên 60 mg, 120 mg, 180 mg), desloratadin (viên 5 mg, siro 0,5%).
. Nhóm kháng histamin 3 vòng: doxepin viên 10 mg, 25 mg, 50 mg, 75 mg, siro 10%.
+ Giải mẫn cảm: áp dụng trong trường hợp phát hiện nguyên nhân. Người bệnh sẽ tiếp xúc với dị nguyên với nồng độ thấp và tăng dần. Việc áp dụng cần sự phối hợp của bác sĩ chuyên khoa.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Loét mạn tính: do tiếp xúc trực tiếp với các chất gây phá hủy thượng bì.
– Dày sừng: phản ứng viêm liên tục do kích thích bởi các chất tiếp xúc.
– Ung thư da: ung thư da do căn nguyên nghề nghiệp như ung thư tế bào vảy, ung thư tế bào đáy hoặc ung thư tổ chức phần phụ của da.
6. PHÒNG BỆNH
– Biện pháp kỹ thuật: là biện pháp hữu hiệu nhất như
+ Thay đổi các loại nguyên liệu gây kích thích, mẫn cảm bằng các chất vô hại.
+ Hệ thống thông hút gió, hút bụi, hơi độc.
+ Tổ chức dây chuyền sản xuất hợp lý, che chắn bảo vệ người lao động tiếp xúc trực tiếp.
– Biện pháp cá nhân
+ Trang bị và sử dụng có hiệu quả bảo hộ cho người lao động.
+ Đủ nước để thực hiện tắm rửa bắt buộc sau lao động.
+ Dùng thuốc bảo vệ da: thấm, chấm các vết dính bụi, hóa chất trong khi thao tác và bôi nhúng các vùng tiếp xúc, da hở sau giờ lao động.
– Biện pháp y tế
+ Khám tuyển: không tuyển những người mắc bệnh da nặng, bệnh cơ địa dị ứng vào cơ sở hóa chất. Thử nghiệm da với một số nguyên liệu, hóa chất chính hay gây mẫn cảm.
+ Tổ chức khám sức khỏe định kỳ, phát hiện bệnh để kịp thời và góp phần sắp xếp lao động hợp lý.
+ Hướng dẫn và xây dựng cơ số tủ thuốc cấp cứu.
BỆNH PELLAGRA
1. ĐẠI CƯƠNG
– Pellagra là bệnh do rối loạn chuyển hóa vitamin PP. Thương tổn da thường xuất hiện ở vùng hở, nặng lên vào mùa xuân hè, thuyên giảm vào mùa đông.
– Bệnh không tự khỏi nếu không được điều trị, ngoài tổn thương ở da còn tổn thương nội tạng như tiêu hóa, thần kinh và trường hợp nặng có thể gây tử vong.
2. NGUYÊN NHÂN VÀ CƠ CHẾ BỆNH SINH
– Vitamin PP gồm 2 chất:
+ Axít nicotinic hay còn gọi là niacin.
+ Amit nicotinic hay còn gọi là nicotinamit.
– Ngoài ra rối loạn chuyển hóa axit tryptophan cũng góp phần gây nên bệnh Pellagra.
– Bệnh pellagra do rối loạn chuyển hóa vitamin PP (thường là do thiếu vitamin PP), nguyên nhân thiếu vitamin PP rất đa dạng. Có thể do 1 trong những nguyên nhân sau:
+ Ăn ngô hoặc lúa miến nguyên chất (không chế biến hoặc chỉ ăn ngô và ăn lúa miến mà không ăn thêm các loại ngũ cốc khác).
+ Rối loạn hấp thụ của cơ quan tiêu hóa. Trường hợp này ngoài thiếu vitamin PP còn kèm theo thiếu các vitamin nhóm B khác như B1, B2, B6.
+ Rối loạn chuyển hóa axít amin tryptophan.
+ Ăn chế độ ăn hoàn toàn bằng rau.
+ Do thuốc: một số thuốc làm ảnh hưởng tới chuyển hóa và hấp thụ vitamin PP như rimifon, sulfamid, thuốc chống co giật, thuốc chống trầm cảm.
+ Do khối u ác tính.
3. CHẨN ĐOÁN
a) Lâm sàng
– Thương tổn da
+ Bắt đầu là dát đỏ giới hạn rõ rệt, trên có vảy da, có khi có bọng nước, mụn nước. Nếu thương tổn mới phát, da vùng bị bệnh sẽ phù nhẹ, dần dần da trở nên khô dày và sẫm màu. Người bệnh có cảm giác ngứa, nóng ở vùng thương tổn.
+ Vị trí
. Ở mặt: thương tổn hay gặp ở hai bên vành tai, rãnh mũi, má (có khi tạo thành hình cánh bướm), trán, cằm, tháp mũi (ít khi xuất hiện ở mi mắt).
. Vùng tam giác cổ áo.
. Mu tay, mặt duỗi cẳng tay, mu chân.
+ Các thương tổn có ranh giới rõ rệt, khu trú ở vùng hở (vùng tiếp xúc với ánh sáng mặt trời). Ngoài các vị trí hay gặp nói trên, bả vai cánh tay, khuỷu tay, đầu gối cũng bị thương tổn (các thương tổn này thường gặp ở người bệnh mặc quần đùi, áo may ô).
– Thương tổn niêm mạc
+ Viêm môi, viêm lợi.
+ Âm đạo, âm hộ, hậu môn, bìu cũng có khi bị thương tổn với tính chất da khô, dày, có vảy da.
+ Hồng ban dạng Pellagra: đây là bệnh pellagra không điển hình, các biểu hiện lâm sàng chủ yếu xuất hiện trên da. Thương tổn cơ bản là da đỏ, bong vảy da. Bệnh khu trú ở vùng tiếp xúc với ánh nắng (vùng hở). Nếu không chữa, bệnh sẽ chuyển sang bệnh pellagae thật sự.
– Thương tổn nội tạng:
+ Cơ quan tiêu hóa: ỉa chảy, chán ăn, buồn nôn, đôi khi có rối loạn chức năng gan. Các triệu chứng rối loạn tiêu hóa thường xuất hiện trước khi có thương tổn da.
+ Thần kinh: người bệnh thường đau đầu, chóng mặt, đau các dây thần kinh ngoại biên, giảm trí nhớ, có khi có dấu hiệu thiểu năng tinh thần, rối loạn thị giác.
b) Cận lâm sàng
– Vitamin PP trong máu giảm
– Dấu hiệu của suy dinh dưỡng: giảm protein huyết thanh, thiếu máu nhược sắc, giảm canxi máu có thể đi kèm.
– Giải phẫu bệnh: bọng nước trong thượng bì, thâm nhập các tế bào viêm tại trung bì nông.
c) Chẩn đoán xác định
Dựa vào những đặc điểm lâm sàng và cận lâm sàng chủ yếu sau:
– Người bệnh thiếu ăn hoặc nghiện rượu.
– Tổn thương dát đỏ, bọng nước hoặc dát thâm.
– Vị trí vùng da hở, ranh giới rõ với da lành.
– Rối loạn tiêu hóa.
– Rối loạn về tâm thần.
– Vitamin PP trong máu giảm.
d) Chẩn đoán phân biệt
– Viêm da tiếp xúc: một số hóa chất nhất là hóa chất bay hơi gây ra viêm da tiếp xúc ở vùng hở, chẩn đoán dựa vào tiền sử tiếp xúc với hóa chất. Diễn biến cấp tính, có thể xuất hiện vào bất kỳ lúc nào nếu tiếp xúc với hóa chất gây dị ứng. Loại bỏ hóa chất gây dị ứng bệnh sẽ khỏi.
– Lupus ban đỏ: ban hình cánh bướm, tăng nhạy cảm ánh nắng, ban đỏ hình đĩa, đau khớp, loét niêm mạc, biểu hiện tâm thần kinh, tổn thương thận, giảm một hay cả ba dòng tế bào máu, tràn dịch đa màng, biến đổi miễn dịch, kháng thể kháng phospholipid. Nếu có 4 trên 11 tiêu chuẩn thì chẩn đoán là lupus ban đỏ hệ thống.
– Viêm da do ánh nắng: phát vào mùa xuân hè, có yếu tố cảm quang ở trong các lớp biểu bì da, nếu loại bỏ các chất cảm quang này và hạn chế ra nắng bệnh sẽ giảm hay khỏi hoàn toàn.
4. ĐIỀU TRỊ
a) Điều trị tại chỗ
– Thuốc bong vảy, mỡ acid salicylic.
– Kem kẽm.
– Kem chống nắng.
b) Điều trị toàn thân
– Vitamin PP là thuốc điều trị đặc hiệu.
– Liều lượng: 500mg/24h chia làm 4 lần.
– Lưu ý: phải uống thuốc sau khi ăn no. Thuốc có thể gây dị ứng.
– Nên cho thêm vitamin B1, B2, B6.
– Điều trị bằng vitamin PP thương tổn da sẽ giảm và mất đi nhanh nhất và trước nhất. Các dấu hiệu rối loạn thần kinh và rối loạn tiêu hóa sẽ giảm và mất đi sau.
– Chế độ dinh dưỡng tốt, nâng cao thể trạng.
5. TIẾN TRIỂN VÀ BIẾN CHỨNG
– Bệnh thường xuất hiện và nặng lên vào mùa hè. Mùa đông giảm đi chứ không khỏi hẳn.
– Nếu không được điều trị bệnh tiến triển càng ngày càng nặng. Da dần dần thâm, khô, dày, bong vảy liên tục. Các biểu hiện nội tạng sẽ nặng dần lên nhất là rối loạn tiêu hóa và đau dây thần kinh ngoại biên. Một số trường hợp nặng nếu không điều trị kịp thời có thể dẫn tới tử vong.
6. PHÒNG BỆNH
– Nên ăn các loại ngũ cốc khác nhau tránh chỉ ăn hai loại ngũ cốc là ngô và lúa miến đơn thuần.
– Chế độ ăn nên kèm theo thịt cá và các chất có nhiều vitamin nhất là vitamin nhóm B.
– Nên kiểm tra sức khỏe thường xuyên, phát hiện một số bệnh có liên quan.
– Không uống nhiều rượu bia.
– Bảo vệ và bôi kem chống nắng trước khi ra ngoài trời.
Tài liệu tham khảo
1. Akiyama M, Sawamura D, Shimizu H (2003). The clinical spectrum of nonbullous congenital ichthyosiform erythroderma and lamellar ichthyosis. Clin Exp Dermatol. 28(3).p.235-40.
2. Albanidou-Farmaki E, Deligiannidis A, Markopoulos AK, Katsares V, Farmakis K, Parapanissiou E (2008). HLA haplotypes in recurrent aphthous stomatitis: a mode of inheritance?. Int J Immunogenet.;35(6).p.427-32.
3. Analisa V.H., Warren R.H. (2008). Bacterial diseases. Dermatology 2nd Edition
4. Anderson GA (2006). The surgical management of deformities of the hand in leprosy. J Bone Joint Surg Br.88(3). Pp.290-294.
5. Anderson ME, Moore TL, Lunt M, Herrick AL ( 2007). The’distal-dorsal difference’: a thermographic parameter by which to differentiate between primary and secondary Raynaud’s phenomenon. Rheumatology.46(3).pp. 533-538.
6. Bagan J, Compilato D, Paderni C, Campisi G, Panzarella V, Picciotti M, Lorenzini G, Di Fede O (2012). Topical therapies for oral lichen planus management and their efficacy: a narrative review. Curr Pharm Des. 18(34).p.5470-80.
7. Baran R, Faergemann J, Hay RJ (2007). Superficial white onychomycosis–a syndrome with different fungal causes and paths of infection.J. Am. Acad. Dermatol.57 (5).pp. 879-882.
8. Barbagallo et al (2002). Cutaneous tuberculosis diagnosis and treatment. Am J clin dermatol.3.pp.319.
9. Bassiri-Jahromi S (2013). Epidemiological trends in zoophilic and geophilic fungi in Iran. Clin Exp Dermatol.38(1).pp.13-19.
10. Beauman, JG (2005 Oct 15). Genital herpes: a review. American family physician72 (8).p.1527-34.
11. Bishop DF, Clavero S, Mohandas N, Desnick RJ (2011). Congenital erythropoietic porphyria: characterization of murine models of the severe common (C73R/C73R) and later-onset genotypes. Mol Med.17(7-8).p.748-56.
12. Blank M, Shoenfeld Y, Perl A (2009). Cross-talk of the environment with the host genome and the immune system through endogenous retrovirus in systemic lupus erythematosus. Lupus.18(13).pp.1136-1143.
13. Bộ Y tế (2006). Nhiễm khuẩn lây truyền qua đường tình dục & Nhiễm khuẩn đường sinh sản- Hướng dẫn thực hành cơ bản. Vụ sức khỏe sinh sản. tr132.
14. Bolognia JL, Jorizzo JL (2008). Dermatology, Second ed. Mosby Elsevier, American
15. Bolognia JL, Jorizzo JL (2008). Dermatology, Second edn. Mosby Elsevier, American
16. Bosch X (2011). Systemic lupus erythematosus and the neutrophil. N Engl J Med.365(8). pp.758-760.
17. Breathnach S. M. (2010). Drug reactions. Rook’s Textbook of dermatology.
18. Bruno TF, Grewal P (2009). Erythroderma: a dermatologic emergency. CJEM. 11(3).p.244-6.
19. Bulliard JL, Panizzon RG, Levi F (2009). Epidemiology of epithelial skin cancers. Rev Med Suisse.5(200).p.882, 884-8.
20. Burns T, Breathnach S, Cox N, Griffiths C (2010). Rook’s Textbook of Dermatology, Eighth edn. Wiley-Blackwell, Oxford, UK.
21. Burns T, Breathnach S, Cox N, Griffiths C.(2010). Rook’s Textbook of Dermatology, Eighth edn. Wiley-Blackwell, Oxford, UK.
22. Burzykowski, T.; Molenberghs, G.; Abeck, D.; Haneke, E.; Hay, R.; Katsambas, A.; Roseeuw, D.; Van De Kerkhof, P. et al. (2003). High prevalence of foot diseases in Europe: Results of the Achilles Project. Mycoses.46 (11-12).pp. 496-505.
23. Cardones AR, Hall RP (2012). Management of dermatitis herpetiformis. Immunol Allergy Clin North Am. 32(2).pp.275-281
24. Caroline AJ, Gaëlle AV, Virginie M (2010). Mechanisms of cell entry by human papilloma virus. Journal of Virology.pp.7-11.
25. Centers for Disease Control and Prevention, (CDC) (2012 Aug 10). Update to CDC’s Sexually Transmitted Diseases Treatment Guidelines, 2010: Oral Cephalosporins No Longer a Recommended Treatment for Gonococcal Infections. MMWR. Morbidity and mortality weekly report 61.p. 590-4.
26.Chou H, Teo HE, Dubey N, Peh WC (2011). Tropical pyomyositis and necrotizing fasciitis. Semin Musculoskelet Radiol. 15(5). p.489-505.
27. Chuh AAT (2003). Diagnostic criteria for pityriasis rosea – a prospective case control study for assessment of validity. J Eur Acad Dermatol Venereol. 17.pp.101-103.
28. Cole C, Gazewood J (2007). Diagnosis and treatment of impetigo. Am Fam Physician. 75(6). p.859-64.
29. Currie BJ, McCarthy JS (2010). Permethrin and ivermectin for scabies. N Engl J Med.362(8).pp.717-725.
30. Datta, SD; Sternberg, M; Johnson, RE; Berman, S; Papp, JR; McQuillan, G; Weinstock, H (2007 Jul 17). Gonorrhea and chlamydia in the United States among persons 14 to 39 years of age, 1999 to 2002. Annals of internal medicine.147 (2).p. 89-96.
31. D’Cruz DP, Khamashta MA, Hughes GR (2007). Systemic lupus erythematosus. Lancet.369(9561). pp.587-596.
32. De Rojas MV, Dart JK, Saw VP (2007). The natural history of Stevens Johnson syndrome: patterns of chronic ocular disease and the role of systemic immunosuppressive therapy. Br J Ophthalmol.91(8).pp.1048-1053.
33. Deguchi T, Nakane K, Yasuda M, Maeda S (September 2010). Emergence and spread of drug resistant Neisseria gonorrhoeae. J. Urol.184 (3).p. 851-8; quiz 1235
34. Doty JD, Mazur JE, Judson MA (2005). Treatment of sarcoidosis with infliximab. Chest. 127(3).p.1064-71
35. Draelos ZD (2010). Commentary: Low-Fluence Q-Switched Neodymium-Doped Yttrium Aluminum Garnet Laser for Melasma with Pre- or Post-Treatment Triple Combination Cream. Dermatol Surg.
36. Ducharme EE, Silverberg NB (2008). Selected applications of technology in the pediatric dermatology office. Semin Cutan Med Surg. 27(1).p.94-100.
37. Dworkin RH, Johnson RW, Breuer J, Gnann JW, et al.(2007). Recommendations for the management of herpes zoster. Clin Infect Dis.44(1).pp.1-26.
38.Eichenfield LF, Krakowski AC, Piggott C, Del Rosso J, Baldwin H, Friedlander SF, et al (2013). Evidence-based recommendations for the diagnosis and treatment of pediatric acne. Pediatrics.131(3). Pp.163-86.
39.Ezzedine K, Diallo A, Leaute-Labreze C, et al (2011). Multivariate analysis of factors associated with early-onset segmental and nonsegmental vitiligo: a prospective observational study of 213 patients. Br J Dermatol. 165(1).p.44-9.
40. Fanelli M, Kupperman E, Lautenbach E, Edelstein PH, Margolis DJ (2011). Antibiotics, Acne, and Staphylococcus aureus Colonization. Arch Dermatol.147(8).pp.917-921.
41. Feldmeier H, Heukelbach J (2009). Epidermal parasitic skin diseases: a neglected category of poverty-associated plagues. Bull World Health Organ.87(2).pp.152-159.
42. Fellner MJ, Sapadin AN (2001). Current therapy of pemphigus vulgaris. Mt Sinai J Med.68(4-5).pp.268-278.
43. Fernandez-Obregon AC (2000). Azithromycin for the treatment of acne. Int J Dermatol.39(1). Pp.45-50.
44. Fitzpatrick’s Dermatology in General Medicine. (8th ed. 2012). McGraw-Hill..
45. Fox GN, Stausmire JM, Mehregan DR (2007). Traction folliculitis: an underreported entity. Cutis. 79(1). p.26-30.
46. Fraitag S, Bodemer C (2010). Neonatal erythroderma. Curr Opin Pediatr. 22(4).p.438-44.
47. French LE, Trent JT, Kerdel FA (2006). Use of intravenous immunoglobulin in toxic epidermal necrolysis and Stevens-Johnson syndrome: our current understanding. Int Immunopharmacol.6(4).pp.543-549.
48. Frigas E, Park MA (2009). Acute urticaria and angioedema: diagnostic and treatment considerations. Am J Clin Dermatol.10(4).pp.239-250.
49. Gallo Cde B, Mimura MA, Sugaya NN (2009). Psychological stress and recurrent aphthous stomatitis. Clinics (Sao Paulo).64(7).p.645-8.
50.Garofalo, L.; A.M. Biscozzi, V. Mastrandrea, E. Bonifazi (2003). Acanthosis nigricans vulgaris. A marker of hyperinsulinemia. Eur. J. Pediat. Dermatol. 13.p.85-8. Retrieved 2010-07-29.
51.Gayraud M (2007). Raynaud’s phenomenon. Joint, Bone, Spine.74 (1).pp.1-8.
52. Geller AC, Annas GD (2003). Epidemiology of melanoma and nonmelanoma skin cancer. Semin Oncol Nurs. 19(1).p.:2-11.
53. Genodermatoses and Congenital Anomalies. In: James WD, Berger TG, Elston DM, eds (2011). Andrews’ Diseases of the Skin: Clinical Dermatology. 11th ed. Philadelphia, Pa: Saunders Elsevier; chap 27.
54. Geria AN, Schuartz RA (2010). Impetigo Update: New Challenges in the Era of Methicillin Resistance. Cutis. 85(2). p.65-70.
55. Goodfi M.J.D., Jones S.K., Veales D.J. (2010). The connective tissue diseases. Rook’s textbook of dermatology.
56. Goutagny, S; Kalamarides, M (September 2010). Meningiomas and neurofibromatosis. Journal of neuro-oncology 99 (3).p. 341-7.
57. Gulliver W (2008). Long-term prognosis in patients with psoriasis. Br J Dermatol.159(2).pp.2-9.
58. Halevy S, Ghislain PD, Mockenhaupt M, et al. (2008). Allopurinol is the most common cause of Stevens-Johnson syndrome and toxic epidermal necrolysis in Europe and Israel. J Am Acad Dermatol. 58(1).pp.25-32.
59. Hay R.J., Adriaans B.M. (2010). Bacterial infections. Rook’s textbook of dermatology.
60. Hay RJ (2009). Scabies and pyodermas–diagnosis and treatment. Dermatol Ther.22(6).pp.466-474.
61. Hershko AY, Suzuki R, Charles N, et al. (2011). Mast cell interleukin-2 production contributes to suppression of chronic allergic dermatitis. Immunity.35(4).pp.562-571.
62. Hicks MI, Elston DM. Scabies. Dermatol Ther.22(4).pp.279-292.
63. Hsu LY, Wijaya L, Shu-Ting Ng E, Gotuzzo E (2012). Tropical fungal infections.Infect Dis Clin North Am.26(2). pp.497-512.
64.Iseman M.D. (2002). Tuberculosis therapy, Past, present and Future. Eur, Respir J, Suppl.36. pp.87.
65.J.J Grob et al (2001). Meslanome cutanes. Therapeutique dermatologique. p. 527-23.
66.James G. Marks Jr et al. (2002). Contact and Occupational Dermatology. 3th edn, Mosby Elsevier. American.
67. James, William; Berger, Timothy; Elston, Dirk (2005). Andrews’ Diseases of the Skin: Clinical Dermatology. (10th ed.). Saunders.
68. Janet M. Torpy, Alison E. Burke, MA, Richard M. Glass (2008). “JAMA patient page: Neurofibromatosis”. JAMA: the Journal of the American Medical Association 300 (3): 352-352
69. Jean- Claude Roujeau (2013). Drug reaction with eosinophilia and systemic symtoms, Uptodate.
70. Jean R. Laurence Valeyrie A. (2008). Drug reactions. Dermatology 2nd Edition.
71. Jeong SY, Shin JB, Yeo UC, Kim WS, Kim IH (2010). Low-Fluence Q-Switched Neodymium-Doped Yttrium Aluminum Garnet Laser for Melasma with Pre- or PostTreatment Triple Combination Cream. Dermatol Surg.
72. John Hunter, John Savin and Mark Dahl (2008). Clinical Dermatology. Blackwell.
73. Joseph F. Fowler, Alexander Fisher (2007). Fisher’s contact dermatitis. 6th edn, Pmph, American.
74. Joseph L.J., Christie L.C., Omar P.S. (2008). Dermatomyositis. Dermatology 2nd Edition.
75. Kai M, Nguyen Phuc NH, et al. (2011). Analysis of Drug-Resistant Strains of Mycobacterium leprae in an Endemic Area of Vietnam. Clin Infect Dis.52(5). Pp.127132.
76. Kaplan AP, Joseph K, Maykut RJ, Geba GP, Zeldin RK (2008). Treatment of chronic autoimmune urticaria with omalizumab. J Allergy Clin Immunol.122(3). pp.569-573.
77. Karp, G; Schlaeffer, F, Jotkowitz, A, Riesenberg, K (2009). Syphilis and HIV coinfection. European journal of internal medicine 20 (1).p. 9-13
78.Keller JJ, Lin HC (2012). The Effects of Chronic Periodontitis and Its Treatment on the Subsequent Risk of Psoriasis. Br J Dermatol.
79.Kent, ME; Romanelli, F (February 2008). Reexamining syphilis: an update on epidemiology, clinical manifestations, and management. The Annals of pharmacotherapy 42 (2).p. 226-36
80. King K. holmes, P. Frederick Sparling et al (2012). Sexually Transmitted Diseases/ Mc Graw Hill Medical. Fouth Edition. p. 627-645.
81. Kirtschig G, Khumalo NP (2004). Management of bullous pemphigoid: recommendations for immunomodulatory treatments. Am J Clin Dermatol.5(5).pp.319326.
82. Klausner JD, Kent CK, Wong W, McCright J, Katz MH (2005). The public health response to epidemic syphilis, San Francisco, 1999-2004. Sex Transm Dis. Oct;32(10 Suppl):S11-8.
83. Klein A, Landthaler M, Karrer S (2010). Pityriasis rubra pilaris: a review of diagnosis and treatment. Am J Clin Dermatol. 11(3).p.157-70
84. Kos L, Shwayder T (2006). Cutaneous manifestations of child abuse. Pediatr Dermatol.23(4).p.311-20.
85. Kreuter A, Bischoff S, Skrygan M, Wieland U, Brockmeyer NH, Stücker M (2008). High association of human herpes virus 8 in large-plaque parapsoriasis and mycosis fungoides. Arch Dermatol. 144(8). P.1011-6.
86. Lafferty WE. Coombs RW. Benedetti J et al. (1987). Recurrences after oral and genital herpes simplex virus infection. N Eng J Med,316.p. 1444-9.
87. Lê Tử Vân, Khúc Xuyền (2002). Bệnh da nghề nghiệp, Nhà xuất bản y học.
88. Lee JH, Chang JY, Lee KH. (2007). Syringoma: a clinicopathologic and immunohistologic study and results of treatment. Yonsei Med J. pp. 35-40.
89. Lee R, Schwartz RA (2010). Pediatric molluscum contagiosum: reflections on the last challenging pox rus infection.
90. Lewin J, Latkowski JA (2012). Digitate dermatosis (small-plaque parapsoriasis). Dermatol Online J. 18(12):3
91. Lissia M, Mulas P, Bulla A, Rubino C (2010). Toxic epidermal necrolysis (Lyell’s disease). Burns.36(2).pp.152-163.
92. Lodi G, Carrozzo M, Furness S (2012). Thongprasom Kinterventions for treating oral lichen planus: a systematic review.166(5).p.938-47.
93. Lopez-Martinez R (2010). Candidosis, a new challenge. Clinics in dermatology. 28.pp.178-184.
94. Malkin JE. (Apr 2004). Epidemiology of genital herpes simplex vius infection in developed countries. Herpes.;11 Suppl 1:2A-23A.
95. Marin M, Meissner HC, Seward JF (2008). Varicella prevention in the United States: a review of successes and challenges. Pediatrics.122(3).pp.744-751.
96. Martire B, Foti C, Cassano N, Buquicchio R, Del Vecchio GC, De Mattia D (2005). Persistent B-cell lymphopenia, multiorgan disease, and erythema multiforme caused by Mycoplasma pneumoniae infection. Pediatr Dermatol.22(6).pp.558-560.
97. Maverakis E, Fung MA, Lynch PJ, et al (2007). Acrodermatitis enteropathica and an overview of zinc metabolism. J Am Acad Dermatol. 56(1).p.116-24.
98. McNeil JC, Hulten KG, Kaplan SL, Mahoney DH, Mason EO (2012). Staphylococcus aureus Infections in Pediatric Oncology Patients: High Rates of Antimicrobial Resistance, Antiseptic Tolerance and Complications. Pediatr Infect Dis J.
99. Menter A, Korman NJ, Elmets CA, Feldman SR, Gelfand JM, Gordon KB, et al. (2009). Guidelines of care for the management of psoriasis and psoriatic arthritis: section 4. Guidelines of care for the management and treatment of psoriasis with traditional systemic agents. J Am Acad Dermatol.61(3).pp.451-485.
100. Messiaen L, Yao S, Brems H, Callens T, et al (2009). Clinical and mutational spectrum of neurofibromatosis type 1-like syndrome. JAMA. 302(19):2111-8. doi: 10.1001/jama.2009.1663.
101. Moennich JN, Zirwas M, Jacob SE (2009). Nickel-induced facial dermatitis: adolescents beware of the cell phone. Cutis.84(4).pp.199-200.
102. Moloney FJ, Parnell J, Buckley CC (2006). Iatrogenic phytophotodermatitis resulting from herbal treatment of an allergic contact dermatitis. Clin Exp Dermatol. 31(1).p.39-41.
103. Morishita N; Sei Y (2006). Microreview of Pityriasis versicolor and Malassezia species. Mycopathologia.162(6).pp.373-376.
104. Moulin F, Quinet B, Raymond J, Gillet Y, Cohen R (2008). Managing children skin and soft tissue infections. Arch Pediatr. 15 Suppl 2. P.62-7.
105. Mrowietz U, de Jong EM, Kragballe K, Langley R, Nast A, Puig L, et al. (2013). A consensus report on appropriate treatment optimization and transitioning in the management of moderate-to-severe plaque psoriasis. J Eur Acad Dermatol Venereol.
106. Mullooly, C; Higgins, SP (August 2010). Secondary syphilis: the classical triad of skin rash, mucosal ulceration and lymphadenopathy. International journal of STD & AIDS 21 (8).p.: 537-45.
107. Najib U, Sheikh J (2009). An update on acute and chronic urticaria for the primary care provider. Postgrad Med. 121(1).pp.141-151.
108. Nervi SJ, Schwartz RA, Dmochowski M (2006). Eosinophilic pustular folliculitis: a 40 year retrospect. J Am Acad Dermatol. 55(2). p.285-9
109. Nguyễn Hữu Sáu. (2010). Nghiên cứu tình hình, đặc điểm bệnh hạt cơm tại Bệnh viện Da liễu trung ương từ 1/2007 đến 12/2009. Tạp chí Y học Thực hành, Bộ Y Tế.pp.75-78.
110. Nguyễn Thị Đào (2004). Bệnh nấm. Nhà xuất bản Hà Nội.pp.15-22.
111. Nguyễn Thị Hương Giang và cs (2005). Đặc điểm lâm sàng và mô bệnh học các trường hợp ung thư da và một số bệnh lý của da tại bệnh viện ung bướu Hà Nội từ 2001- 2005. Tạp chí thông tin Y dược. tr 8-14
112. Nguyen VT, Nguyen TL, Nguyen DH, Le TT, Vo TT, Cao TB, O’Farrell N. (2005). Sexually transmitted infections in female sex workers in five border provinces of Vietnam. Sex Transm Dis. Sep;32(9):550-6.
113. Norman J, Politz D (2008). Shingles (varicella zoster) outbreaks in patients with hyperparathyroidism and their relationship to hypercalcemia. Clin Infect Dis.46(9).pp.1452-1464.
114. Olsen E, Vonderheid E, Pimpinelli N, et al (2007). Revisions to the staging and classification of mycosis fungoides and Sezary syndrome: a proposal of the International Society for Cutaneous Lymphomas (ISCL) and the cutaneous lymphoma task force of the European Organization of Research and Treatment of Cancer (EORTC). Blood.110(6). p.1713-22.
115. Ortonne J. Vitiligo and other disorders of Hypopigmentation. In: Bolognia J, Jorizzo J, Rapini R, eds (2008). Dermatology. Vol 1. 2nd. Spain: Elsevier; 2008.p.65.
116. Pai M., Kalantri S., Dheda K. (2006). New tools and emerging technologies for the diagnosis of tuberculosis. Experrt Rev Mol Diagn.6. pp.413.
117. Pandya AG, Hynan LS, Bhore R, et al (2010). Reliability assessment and validation of the Melasma Area and Severity Index (MASI) and a new modified MASI scoring method. J Am Acad Dermatol.
118. Pasmant E, Vidaud M, Vidaud D (2012). Wolkenstein P. Neurofibromatosis type 1: from genotype to phenotype..J Med Genet.49(8).p.483-9.
119. Patel S, Zirwas M, English JC (2007). Acquired palmoplantar keratoderma. Am J Clin Dermatol8 (1).p. 1-11.
120. Phạm Văn Hiển (2007). Bệnh học da liễu, Nhà xuất bản Y học.
121. Phạm Văn Hiển, Trịnh Quân Huấn, Nguyễn Duy Hưng và cs (2003). Xử trí các bệnh lây truyền qua đường tình dục, Nhà xuất bản Y học, tr54.
122. Pincus DJ (2005). Pityriasis rubra pilaris: a clinical review. Dermatol Nurs. 17(6).p.448-51.
123. Plotnikova N, Miller JL (2013). Dermatitis herpetiformis. Skin Therapy Lett.18(3).pp.1-3.
124. Pontén A, Hamnerius N, Bruze M, Hansson C, Persson C, Svedman C, et al. (2013). Occupational allergic contact dermatitis caused by sterile non-latex protective gloves: clinical investigation and chemical analyses. Contact Dermatitis.68(2). pp.103-110.
125. Poonawalla T, Kelly B (2009). Urticaria: a review. Am J Clin Dermatol.10(1).pp.9-21.
126. Preeti L, Magesh K, Rajkumar K, Karthik R (2011). Recurrent aphthous stomatitis. J Oral Maxillofac Pathol. 15(3).p.252-6.
127. Prohic A, Kasumagic-Halilovic E (2010). Identification of Malassezia species from immunocompetent and immunocompromised patients with seborrheic dermatitis. Eur Rev Med Pharmacol Science.14(12).pp.1019-1023.
128. Rahman A, Isenberg DA (2008). Systemic lupus erythematosus. N Engl J Med.358(9). pp.929-939.
129. Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2Volume Set. St. Louis: Mosby.
130. Rastogi et al. (2001). The mycobacteria: an introduction to nomenclature and pathologenesis. Rev Sci tech. 20. pp.21.
131. Reichman O, Sobel JD (2009). Vulvovaginal pellagra and lichen sclerosus complicating carcinoid syndrome. Obstet Gynecol113(2 Pt 2).p.543-5.
132. Riveira-Munoz E, He SM, Escaramís G, et al. Meta-Analysis Confirms the LCE3C_LCE3B Deletion as a Risk Factor for Psoriasis in Several Ethnic Groups and Finds Interaction with HLA-Cw6. J Invest Dermatol. May 2011;131(5):1105-9
133. Roberto E. (2008). Staphylococcal scalded skin syndrome. Tropical dermatology.
134. Rona M.Mackie. Texbook of dermatology; Mealncocytic naevi and malignant melanoma, chapter 38.p.1717-52.
135. Roopashree MR, Gondhalekar RV, Shashikanth MC, George J, Thippeswamy SH, Shukla A (2010). Pathogenesis of oral lichen planus–a review.J Oral Pathol Med.39(10).p.729-34.
136. Salem A, Gamil H, Ramadan A, Harras M, Amer A (2009). Melasma: treatment evaluation. J Cosmet Laser Ther. 11(3).p.146-50.
137. Sanchez E, Nadig A, Richardson BC, et al. (2011). Phenotypic associations of genetic susceptibility loci in systemic lupus erythematosus. Ann Rheum Dis. 70(10). pp.1752-1757.
138. Sarkar R, Garg VK (2010). Erythroderma in children. Indian J Dermatol Venereol Leprol. 76(4). P. 341-7.
139. Scabies fact sheet (2005). Atlanta. Centers for Disease Control and Prevention.
140. Schmitt S, Kury S, Giraud M, Dreno B, Kharfi M, Bezieau S (2009). An update on mutations of the SLC39A4 gene in acrodermatitis enteropathica. Hum Mutat.30(6).p.926-33.
141. Schwartz, Robert A. (1994). Acanthosis nigricans. Journal of the American Academy of dermatology 31 (1).p.1-19.
142. Scollard DM, Adams LB, Gillis TP, Krahenbuhl JL, Truman RW, Williams DL (2006). The continuing challenges of leprosy. Clin Microbiol Rev.19(2).pp.338-381.
143. Seal AJ, Creeke PI, Dibari F, Cheung E, Kyroussis E, Semedo P (2007). Low and deficient niacin status and pellagra are endemic in postwar Angola. Am J Clin Nutr. 85(1).p.218-24.
144. Sehgal VN, Srivastava G (2012), Verma P. Pityriasis rubra pilaris: evolution of challenges in promising treatment options.Skinmed. 10(1).p.18-23.
145. Sestak AL, Fürnrohr BG, Harley JB, Merrill JT, Namjou B (2011). The genetics of systemic lupus erythematosus and implications for targeted therapy. Ann Rheum Dis. 70(1). pp.37-43.
146. Sharma A, Makrandi S, Modi M, Sharma A, Marfatia Y (2008). Immune reconstitution inflammatory syndrome. Indian J Dermatol Venereol Leprol.74(6).pp.619-621.
147. Smeets NW, Krekels GA, Ostertag JU, Essers BA, Dirksen CD, Nieman FH, Neumann HA (2004). Surgical excision vs Mohs’ micrographic surgery for basal-cell carcinoma of the face: randomised controlled trial. Lancet. 364(9447).p.1766-72.
148. Smith E, Kiss F, Porter RM, Anstey AV (2011). A review of UVA-mediated photosensitivity disorders. Photochem Photobiol Sci. 11(1).p.199-206.
149. Sng J, Koh D, Siong WC, Choo TB (2009). Skin cancer trends among Asians living in Singapore from 1968 to 2006. J Am Acad Dermatol. 61(3).p.426-32.
150. Sokumbi O, Wetter DA (2012). Clinical features, diagnosis, and treatment of erythema multiforme: a review for the practicing dermatologist. Int J Dermatol.51(8).pp.889-902.
151. Spritz RA (2008). The genetics of generalized vitiligo. Curr Dir Autoimmun. 10.p.244-57.
152. Steen RG, Taylor JS, Langston JW, et al. (May 2001). Prospective evaluation of the brain in asymptomatic children with neurofibromatosis type 1: relationship of macrocephaly to T1 relaxation changes and structural brain abnormalities. AJNR Am J Neuroradiol 22 (5). P.810-7.
153. Sterling J.C., Handfield J.S., Hudson P.M. (2001). Guidelines for the management of cutaneous warts.Br J Dermatol. 144. pp. 4-11.
154. Strangfeld A, Listing J, Herzer P, Liebhaber A, Rockwitz K, Richter C, et al. (2009). Risk of herpes zoster in patients with rheumatoid arthritis treated with anti-TNF-alpha agents. JAMA.301(7).pp.737-744.
155. Tabanlioglu D, Ersoy-Evans S, Karaduman A (2009). Acrodermatitis enteropathicalike eruption in metabolic disorders: acrodermatitis dysmetabolica is proposed as a better term. Pediatr Dermatol.26(2).p.150-4.
156. Tajima M, Sugita T, Nishikawa A, Tsuboi R (2008). Molecular analysis of Malassezia microflora in seborrheic dermatitis patients: comparison with other diseases and healthy subjects. J Invest Dermatol.128(2).pp.345-351.
157. Thyssen JP, Linneberg A, Menné T, Nielsen NH, Johansen JD (2009). Contact allergy to allergens of the TRUE-test (panels 1 and 2) has decreased modestly in the general
158. Tony Burns (2008). Stephen Breathnach et al. Rook’s Texboock of Dermatology. Blackwell
159. Torpy JM, et al.(2009). Neurofibromatosis. Journal of the American Medical Association. p.302:2170.
160. Trần Hậu Khang (2001). Bệnh Phong. Nhà xuất bản y học.
161. Trần Hậu Khang (2006). Hỏi đáp về bệnh Phong. Nhà xuất bản y học.
162. Tremeschin MH, Cervi MC, Camelo Junior JS, et al (2007). Niacin nutritional status in HIV type 1-positive children: preliminary data. J Pediatr Gastroenterol Nutr.44(5).p.629-33.
163. Tyring SK (2003). Molluscum contagiosum: the importance of early diagnosis and treatment. Am. J. Obstet. Gynecol. 189 (3).pp.12-16.
164. Vander Have KL, Karmazyn B, Verma M, Caird MS, Hensinger RN, Farley FA (2009). Community-associated methicillin-resistant Staphylococcus aureus in acute musculoskeletal infection in children: a game changer. J Pediatr Orthop. 29(8). p.92731
165. Vender, R.; Lynde, C.; Poulin, Y. (2006). Prevalence and epidemiology of onychomycosis. Journal of cutaneous medicine and surgery.10(2).pp.28-33.
166. Walker SL, Lockwood DN (2007). Leprosy. Clin Dermatol.25(2).pp.165-172.
167. Walsh SA, Creamer D (2011). Drug reaction with eosinophilia and systemic symptoms (DRESS): a clinical update and review of current thinking. Clinical and Experimental Dermatology.36 (1).pp. 6-11.
168. WHO (2000). Leprosy Epidemiology.
169. Yamasaki O, Tristan A, Yamaguchi T, et al. (2006). Distribution of the exfoliative toxin D gene in clinical Staphylococcus aureus isolates in France. Clin Microbiol Infect.12(6). p.585-8.
170. Yuan XY, Guo JY, Dang YP, Qiao L, Liu W (2010). Erythroderma: A clinicaletiological study of 82 cases. Eur J Dermatol. 20(3). P.373-7.
171. Zisova LG (2009). Malassezia species and seborrheic dermatitis. Folia Med (Plovdiv).51(1).pp.23-33.
172. Zuberbier T, Asero R, Bindslev-Jensen C, Walter Canonica G, Church MK, Giménez-Arnau AM, et al. (2009). EAACI/GA(2)LEN/EDF/WAO guideline: management of urticaria. Allergy.64(10).pp.1427-1443.
































