Y tế - Sức Khỏe
PHẢN ỨNG VIÊM GIỐNG NHIỄM KHUẨN Ở TRẺ MẮC ADENOVIRUS DẪN ĐẾN VIỆC SỬ DỤNG KHÁNG SINH KHÔNG PHÙ HỢP: NGHIÊN CỨU ĐOÀN HỆ ĐA TRUNG TÂM
Tổng quan nghiên cứu
Mục tiêu: So sánh mức độ nặng trên lâm sàng của nhiễm HAdV với các bệnh do virus khác ở một nhóm trẻ em, đánh giá biểu hiện lâm sàng, điều trị và kết cục.
Phương pháp: Nghiên cứu đoàn hệ hồi cứu đa trung tâm trên trẻ em tại Ý nhập viện từ tháng 1 đến tháng 12 vào năm 2023 vì các triệu chứng hô hấp. Nghiên cứu bao gồm những trẻ nhiễm HAdV biểu hiện chủ yếu với triệu chứng hô hấp. Những bệnh nhân chỉ có biểu hiện tiêu hóa đơn thuẩn hoặc đồng nhiễm vi khuẩn bị loại trừ.
Kết quả: Tổng cộng có 171 trẻ được đưa vào nghiên cứu: 98 trẻ nhiễm HAdV (tuổi trung bình 44/3 ± 37.9 tháng) và 73 trẻ nhiễm các virus khác (tuổi trung bình 20.4 ± 27.2 tháng). Ở nhóm đầu tiên, 57.1% có đồng nhiễm với một hoặc nhiều virus khác. Các triệu chứng thường gặp nhất là sốt (89.8%), ho (73.5%) và đau họng (52%). Suy hô hấp và giảm oxy máu gặp nhiều hơn ở nhóm không nhiễm HADV. Trẻ nhiễm HAdV có nồng độ CRP cao đáng kể (50.8 ± 54.2 so với 16.5 ± 33.8 mg/L; p<0.001), thời gian sốt kéo dài hơn (4.9 ± 3.6 so với 3.4 ± 2.3 ngày; p = 0.009) và có khả năng được điều trị kháng sinh cao hơn (77.6% so với 27.4%; p < 0.001). Không ghi nhận sự khác biệt về thời gian nằm viện, tỷ lệ biến chứng hay tỷ lệ nhập ICU.
Kết luận: Điều đáng chú ý là dữ liệu từ nghiên cứu cho thấy trẻ nhiễm HAdV có đáp ứng viêm rồ rệt hơn mặc dù các triệu chứng hô hấp lại ít nghiêm trọng hơn so với những trẻ nhiễm các virus khác. Tình trạng sốt kéo dài và phản ứng viêm mạnh thường dẫn đến việc lạm dụng kháng sinh trong giai đoạn đầu, khi căn nguyên virus vẫn chưa được xác định. Việc chẩn đoán sớm và chính xác nhiễm HAdV có vai trò rất quan trọng nhằm tối ưu hóa chiến lược điều trị và giảm thiểu sửdụng kháng sinh không cần thiết.
Nhiễm trùng hô hấp là nguyên nhân quan trọng gây bệnh tật ở trẻ em. Trong số đó, HAdV đặc biệt đáng chú ý do các biểu hiện lâm sàng đa dạng và có khả năng diễn tiến nặng. HAdV là một virus DNA sợi đôi không có vỏ bọc, có thể gây ra nhiều bệnh cảnh khác nhau, từ các triệu chứng nhẹ ở đường hô hấp trên đến nhiễm trùng đường hô hấp dưới nặng như viêm phổi và viêm tiểu phế quản. HAdV lây truyền qua các giọt khi dung hoặc do tiếp xúc trực tiếp với kết mạc mắt, ngoài ra còn có thể lây qua đường phân-miệng hoặc tiếp xúc với các vật dụng bị nhiễm virus. Thời gian ủ bệnh dao động từ 2 ngày đến 2 tuần, tùy thuộc vào type huyết thanh và đường lây truyền.
HAdV có thể gây các đợt dịch bệnh hô hấp có sốt ở trẻ em đi học hoặc nhà trẻ. Thực tế, do thiếu miễn dịch dịch thể, hơn 80% trường hợp nhiễm xảy ra ở trẻ dưới 4 tuổi, và HAdV chiếm tới 10%
các bệnh hô hấp trong nhóm tuổi này. Ngoài nhiễm trùng hô hấp, HAdV còn gây nhiều bệnh khác như viêm kết mạc, viêm dạ dày ruột và viêm bàng quang xuất huyết.
Nhiễm HAdV thường nhẹ và tự giới hạn, tuy nhiên, các tỉnh trạng đe dọa tính mạng có thể xảy ra ở trẻ nhỏ và bệnh nhân suy giảm miễn dịch, những đối tượng dễ phát triển nhiễm trùng lan tỏa, tổn thương đa cơ quan nặng, cũng như các biểu hiện hiếm gặp hơn như viêm màng não, viêm não, viêm cơ tim, loạn sản phối, lồng ruột và đột tử ở trẻ nhũ nhi. Hơn nữa, bệnh nhân viêm phổi nặng có nguy cơ phát triển các di chứng hô hấp lâu dài lên đến 30% như viêm tiểu phế quản bít tắc sau nhiễm trùng và giãn phế quản.
Nếu không có các xét nghiệm chẩn đoán thích hợp, việc chẩn đoán phân biệt nhiễm HAdV có thể gặp khó khăn. Trong nhiễm HAdV, tỉnh trạng tăng CRP, procalcitonin, bạch cầu và bạch cầu trung bình có thể giống với nhiễm khuẩn. Ngoài ra, bệnh Kawasaki, MIS-C hoặc các hội chứng tăng viêm khác cũng có thể có cùng biểu hiện lâm sảng với HAdV như sốt kéo dài, phát ban và nổi hạch. Vì những lý do này, các thay đổi xét nghiệm và sự kéo dài triệu chứng, ngay cả trong nhiễm trùng tự giới hạn, làm gia tăng sự lo lắng của người nhà và bác sĩ, dẫn đến nhập viện và điều trị không cần thiết (ví dụ: kháng sinh, kháng viêm, IVIG).
Đặc điểm lâm sàng
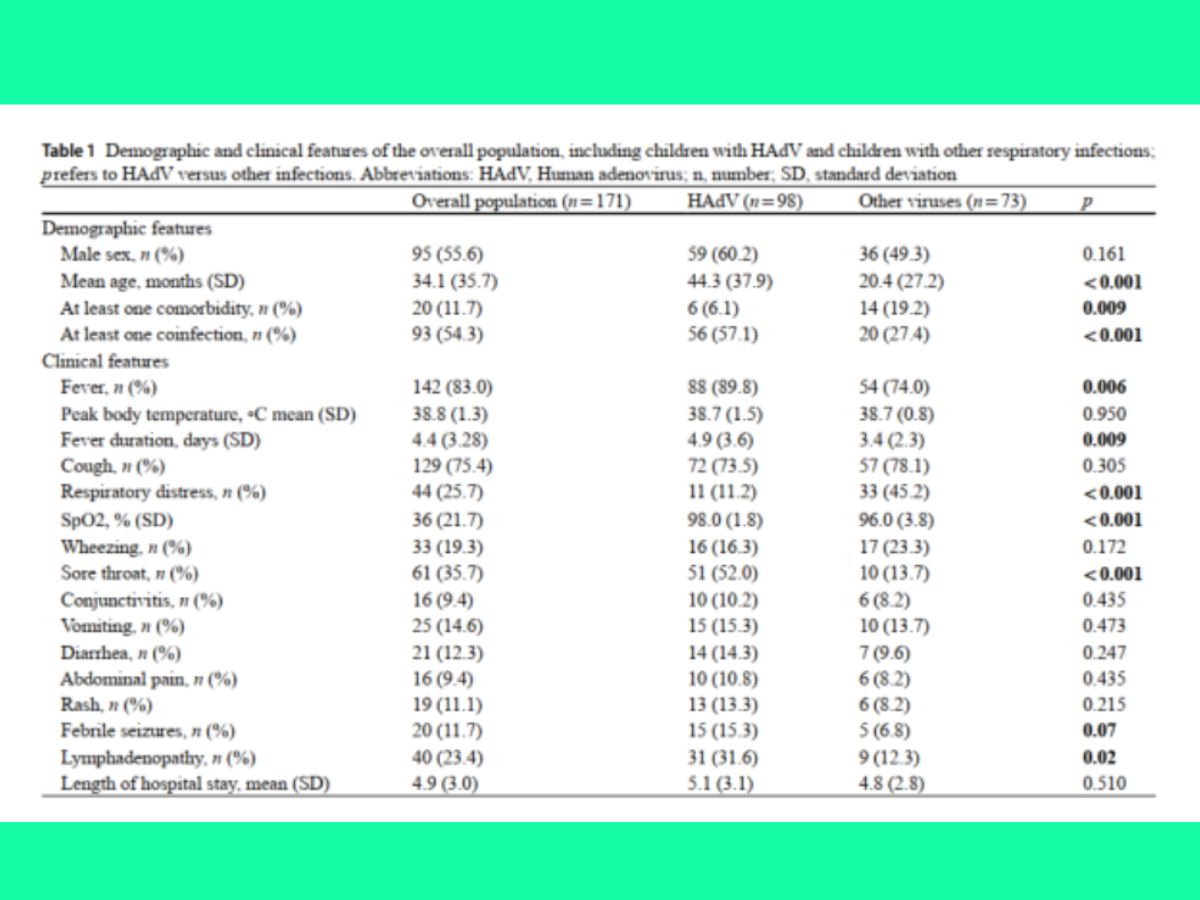
Các đặc điểm lâm sảng của trẻ tham gia nghiên cứu được tóm tắt trong Bảng 1. Sốt là biểu hiện lâm sảng chính ở cả hai nhóm, nhưng gặp nhiều hơn ở trẻ nhiễm HAdV (89.8% so với 74%, p= 0.006), đồng thời thời gian sốt cũng kéo dài hơn (4.9 ± 3.6 so với 3.4 ± 2.3 ngày; p = 0.009 ) so với nhóm chứng. Trẻ nhiễm HAdV thường bị đau họng (52% so với 13.7%; p < 0.001 ) và nỗi hạch (31.6% so với 12.3%; P = 0.02 ) nhiều hơn. Ngược lại, trẻ không nhiễm HAdV có các triệu chứng hỏ hấp nặng hơn, bao gồm suy hô hấp (45.2% so với 11.2%; p < 0.001 ) và độ bão hòa oxy thấp hơn (96 ± 3.8 so với 98 ± 1.8; p < 0.001 ) với tỷ lệ giảm oxy máu ≤ 94% cao hơn (23.3% so với 3.1%; p < 0.001 ) Kết quả này vẫn xác nhận ngay cả khi loại trừ những trẻ có bệnh đồng mắc ra khỏi . Co giật do sốt ghi nhận ở 15/98 bệnh nhân nhiễm HAdV và ở 5/73 trẻ mắc các bệnh khác, mặc dù sự khác biệt này chưa đạt ý nghĩa thống kê (p = 0.07) Tần suất các triệu chứng khác như ho, viêm kết mạc, triệu chứng tiêu hóa và tổn thương da không khác biệt giữa hai nhóm. Ở bệnh nhân HAdV, ban da bao gồm dát sần, sần và hồng ban. Có 4 trẻ nhiễm HAdV có biểu hiện lâm sàng đáp ứng tiêu chuẩn Kawasaki, trong đó IVIG được sử dụng thành công ở 2 trường hợp.
Xét nghiệm
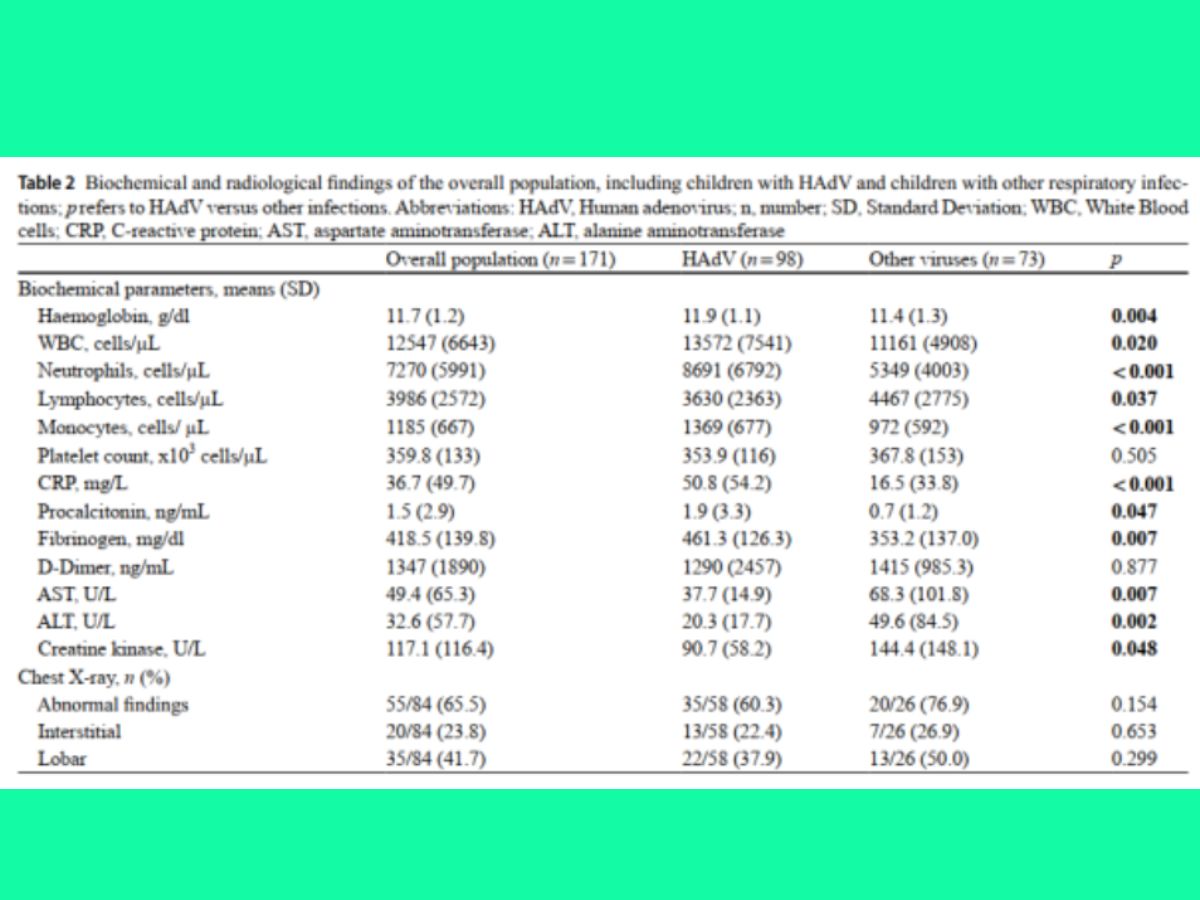
Bảng 2 tóm tắt các đặc điểm sinh hóa và hình ảnh học. Trẻ nhiễm HAdV có các markers viêm tăng cao hơn so với trẻ mắc nhiễm trùng hô hấp khác, CRP trung bình (50.8 ± 54.2 so với 16.5 ± 33.8 mg/L; p < 0.001 ), procalcitonin (1.9±3.3 so với 0.7 1.2 ng/mL; P = 0.047 ) và fibrinogen (461.3 + 126.3 353.2 137 mg/dL.; p = 0.007 ). Trong số 98 trẻ nhiễm HAdV, có 81 trẻ tăng CRP so với 33 trẻ trong nhóm nhiễm các virus hô hấp khác (p < 0.001) Procalcitonin được thực hiện ở 140 trẻ và tăng ở 35 bệnh nhân nhiễm HAdV so với 9 nhiễm các virus hô hấp khác (p = 0.001). Số lượng bạch cầu ở trẻ nhiễm HAdV cao hơn nhe (13.572±7.541 so với 11.161 ±4.908 tế bào/mm3; p = 0.02 ), đi kèm tới tăng bạch cầu trung tỉnh (8.691 ± 6.792 so với 5.349 ±4.003 tế bào/mm3; p < 0.001 ) và tăng bạch cầu mono (1.369 ± 6.77 so với 972 ± 592 tế bào/mm3; p < 0.001). Không thiếu máu hay tăng tiểu cầu ở hai nhóm. Men gan hầu như nằm trong giới hạn bình thường ở gần như tất cả bệnh nhân. Trong nhóm trẻ nhiễm HAdV, khi so sánh bệnh nhân nhiễm trùng hô hấp trên với nhiễm trùng hô hấp dưới, không ghi nhận sự khác biệt về đáp ứng viêm xét theo procalcitonin, số lượng bạch cầu trung tỉnh, lymphocyte và nồng độ fibrinogen. Giá trị CRP hơi cao hơn ở trẻ nhiễm trùng hô hấp dưới, tuy nhiên, sự khác biệt này không có ý nghĩa thống kê. Xquang ngực được thực hiện ở 58 trẻ nhiễm HAdV, trong đó 35 trẻ có bất thường. Hình ảnh đông đặc một hoặc nhiều thủy phân thủy là phát hiện thường gặp nhất (38%), tiếp theo là tổn thương kẻ (22.4%). Không có sự khác biệt về tần suất bất thường xquang giữa nhóm HAdV và nhóm không nhiễm HAdV.
Điều trị và kết cục
Có 24.5% trẻ nhiễm HAdV và 17.8% trẻ mắc các nhiễm trùng khác được sử dụng corticosteroid toàn thân (p = 0.195), trong khi 41 trẻ ở nhóm HAdV và 15 trẻ ở nhóm chứng được dùng corticosteroid dang khi dung (p = 0.002). Số trẻ cần hỗ trợ oxy cao hơn đáng kể ở nhóm chứng (37% so với 9.2%; p < 0.001).
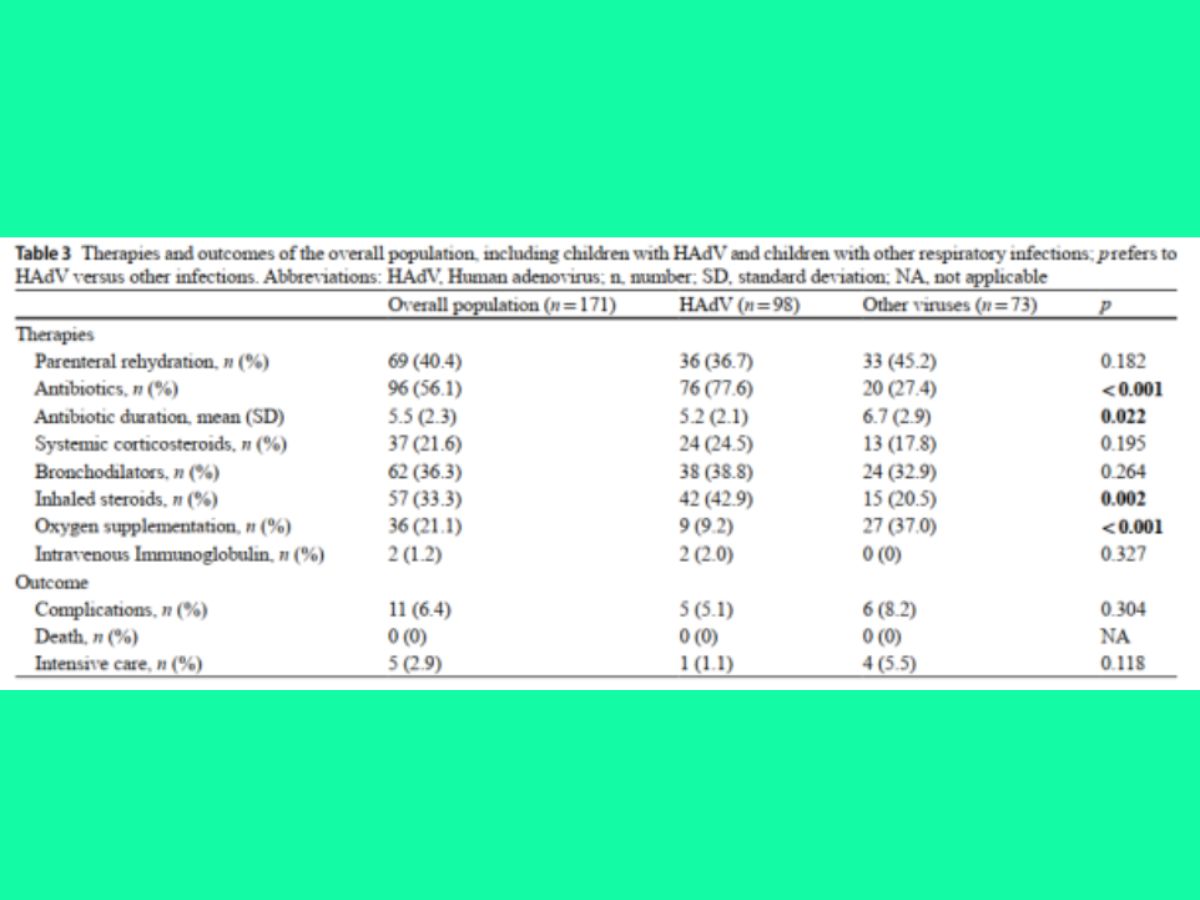
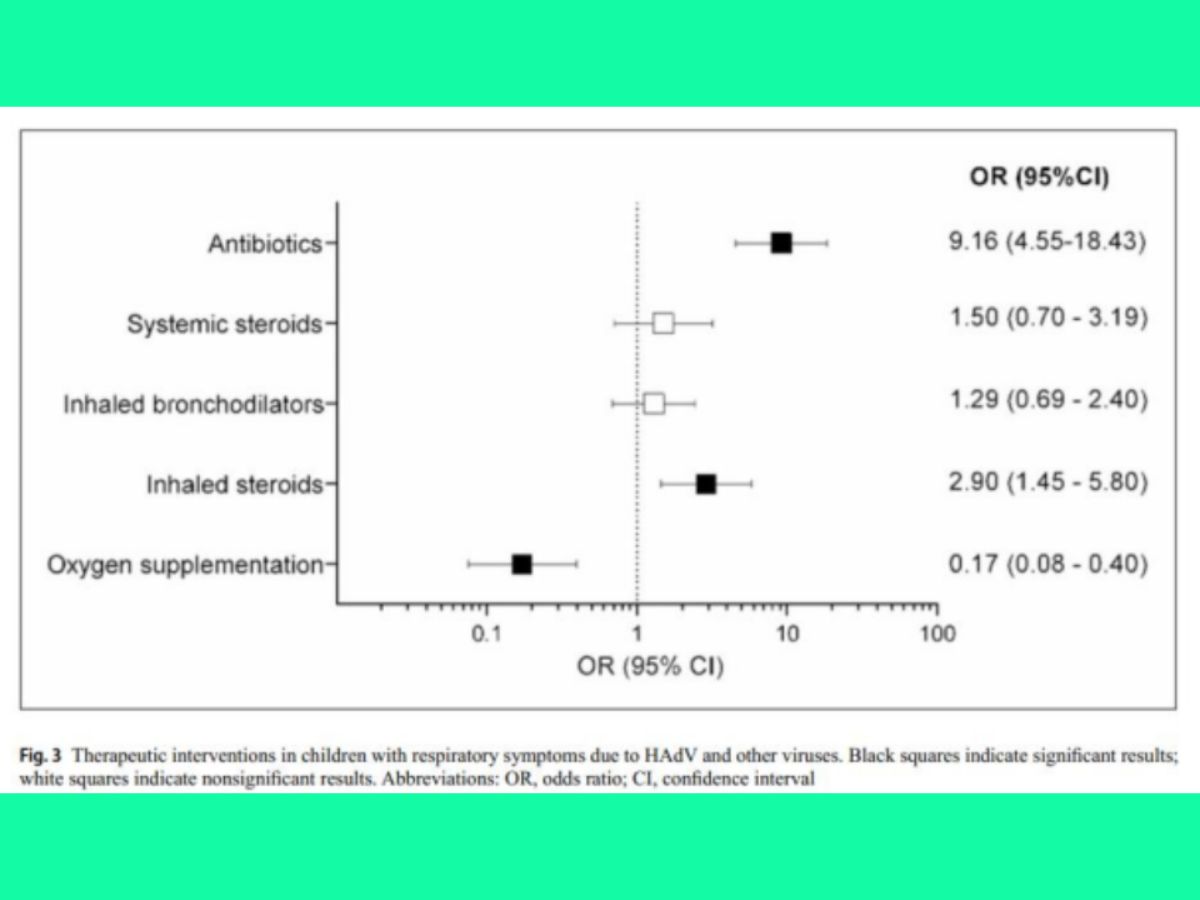
Trẻ nhiễm HAdV được điều trị kháng sinh thường xuyên hơn so với trẻ mắc các nhiễm trùng khác, với khả năng được điều trị cao gấp 9 lần ở nhóm HAdV. Các kháng sinh thường được sử dụng nhất trong nhóm HAdV là ceftriaxone (35%), amoxicillin hoặc amoxicillin/clavulanic acid (29.8%), phối hợp ceftriaxone với macrolide (15.8%) hoặc macrolide đơn độc (15.8%), tuy cải thiện lâm sảng trong vòng 24-48 giờ thường kém. Ở 14/76 trẻ, kháng sinh được ngừng trong vòng 72 giờ khi có kết quả xét nghiệm adenovirus dương tỉnh.
Trẻ nhiễm HAdV với trẻ mắc các nhiễm trùng khác không có sự khác biệt về thời gian nằm viện và tỷ lệ biến chứng (p > 0.05). Chỉ có một số ít trẻ cần điều trị hồi sức tích cực, và mặc dù tỷ lệ nhập ICU ở nhóm nhiễm các tác nhân khác cao hơn nhóm HAdV (5.5% so với 1.1%), sự khác biệt này không có ý nghĩa thống kê. Không ghi nhận trường hợp tử vong nào ở cả hai nhóm.
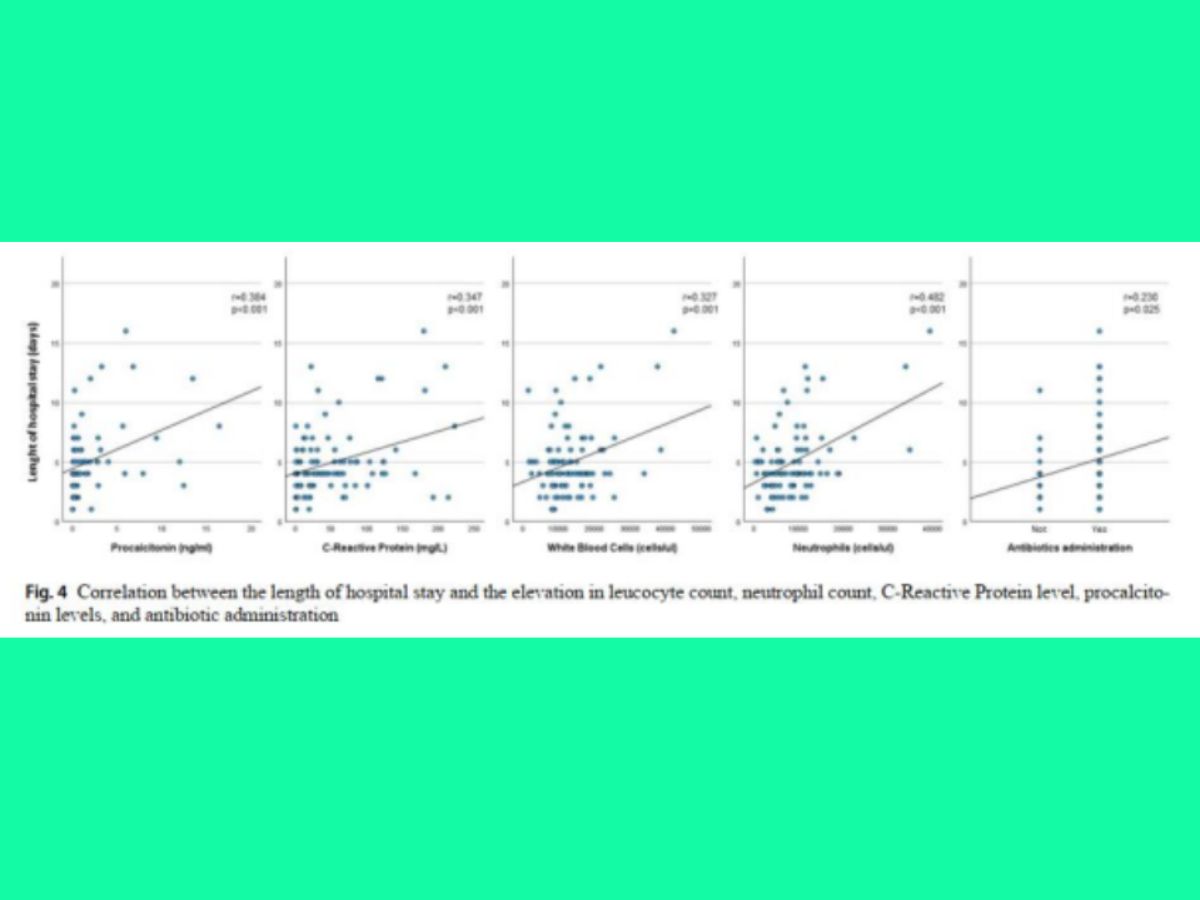
Phân tích tương quan Pearson được thực hiện để đánh giá mỗi liên hệ giữa thời gian nằm viện và các chỉ số sinh hóa ở trẻ nhiễm HAdV. Kết quả cho thấy mối tương quan thuận mức độ vừa giữa thời gian nằm viện với tăng bạch cầu, bạch cầu trung tính, CRP và procalcitonin. Ngoài ra, việc sửdụng kháng sinh cũng làm kéo dài thời gian nằm viện. Ngược lại, ở nhóm không nhiễm HAdV, phân tích tương tự không cho thấy mối tương quan giữa thời gian nằm viện với tăng số lượng bạch cầu, bạch cầu trung tinh, CRP, procalcitonin hay việc sử dụng kháng sinh.
Đồng nhiễm ở bệnh nhân HAdV
Trong nhóm trẻ nhiễm HADV, có 56/98 trẻ được chẩn đoán đồng nhiễm virus, với ít nhất một loại virus hó hấp khác ngoài HAdV. Trong nhóm trẻ đồng nhiễm, các virus được phát hiện thường gặp nhất là rhinovirus/enterovirus, được ghi nhận ở 27/56 trẻ, và cúm AB được phát hiện ở 14 trẻ. Khi so sánh trẻ chỉ nhiễm HAdV với trẻ đồng nhiễm virus, không ghi nhận sự khác biệt về các chỉ số xét nghiệm cũng như hình ảnh X-quang ngực giữa hai nhóm. Các biểu hiện lâm sảng nhìn chung cũng không khác biệt, ngoại trừ khỏ khẻ gặp nhiều hơn ở trẻ đồng nhiễm (p = 0.029) tuy nhiên không có sự khác biệt giữa trẻ có và không có đồng nhiễm rhino/enterovirus (p = 0.754) Ngoài ra, không ghi nhận sự khác biệt có ý nghĩa thống kê về tỷ lệ sử dụng kháng sinh giữa hai nhóm. Tuy nhiên, hỗ trợ oxy, điều trị khỉ dụng và corticosteroid đường toàn thân được sử dụng nhiều hơn ở trẻ đồng nhiễm virus (p < 0.05)
So sánh giữa trẻ chỉ nhiễm HAdV và trẻ nhiễm các virus khác
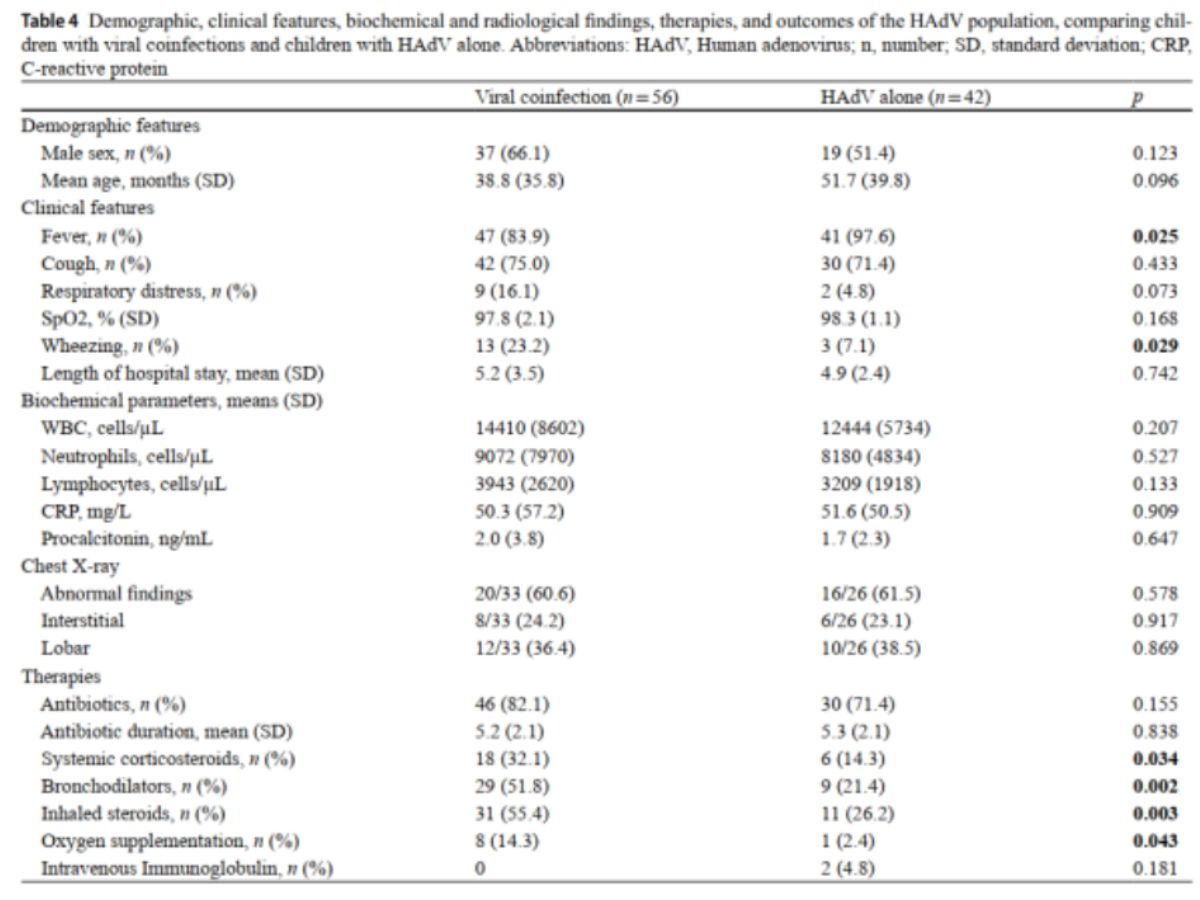
Khi so sánh trẻ chỉ nhiểm HAdV với trẻ nhiễm các virus khác, sau khi đã loại trừ các trường hợp đồng nhiễm, vẫn cho kết quả tương tự. Sốt gặp nhiều hơn ở nhóm chỉ nhiễm HADV (97.7% so với 74%; p < 0.001 ) đồng thời thời gian sốt cũng kéo dài hơn (6.2 ± 3.9 so với 3.4 + 2.3 ngày: p < 0.001) so với nhóm chứng. Trẻ chỉ nhiễm HAdV thường có đau họng (54.5% so với 13.7%; p< 0.001) và nỗi hạch (43.2% so với 12.3%, p = 0.02 ) nhiều hơn. Ngược lại, trẻ không nhiễm HAdV có các triệu chứng hô hấp nặng hơn, bao gồm khò khè (23.3% so với 6.8%; p = 0.017 ) suy hô hấp
(45.2% so với 6.8%; p = 0.001 ) độ bão hòa oxy thấp hơn (96 ± 3.8 so với 98.3±1.2; p < 0.001 ) với tỷ lệ giảm oxy máu ≤ 94% cao hơn (23.3% so với 0%; p < 0.001 ). Tần suất các triệu chứng khác không khác biệt giữa hai nhóm.
Trẻ nhiễm HAdV có các chỉ số viêm cao hơn so với trẻ mắc các nhiễm trùng hô hấp khác, thể hiện qua CRP cao hơn (54.1 ± 55.4 so với 16.5 + 33.8 mg/L; p < 0.001 ) procalcitonin cao hơn (1.7+ 2.3 so với 0.7 ± 12 ng/ml; p = 0.0321 fibrinogen cao hơn (472.5 ± 131.5 so với 352.2 ± 137 mg/dL; p = 0.008 ) và số lượng trung tỉnh cao hơn (8.272 ± 4.745 so với 5.349 – 4.003 tế bào/mm3 p < 0.001 ). Ngoài ra, không ghi nhận sự khác biệt có ý nghĩa thống kê về bất thường trên X-quang ngực giữa hai nhóm.
Tỉ lệ sử dụng kháng sinh cao hơn ở trẻ chỉ nhiễm HAdV (70.5% so với 27.4%; p < 0.001 ), trong khi hỗ trợ oxy thường gặp hơn ở trẻ đồng nhiễm virus (4.5% so với 37%, p < 0.001 ).
Thảo luận
HAdV thường là nguyên nhân gây nhiễm trùng hô hấp ở trẻ em, cả ở trẻ có miễn dịch bình thường lần trẻ suy giảm miễn dịch, đồng thời đặt ra nhiều thách thức trong chẩn đoán phân biệt và xây dựng chiến lược điều trị hiệu quả. Biểu hiện lâm sàng của nhiễm HAdV rất đa dạng, từ các triệu chứng nhẹ ở đường hô hấp trên đến các nhiễm trùng nặng đường hô hấp dưới. Khó khăn trong chẩn đoán lâm sàng nhiễm HAdV xuất phát từ sự chồng lấp triệu chứng với các tác nhân hô hấp khác do vi khuẩn hoặc virus.
Mặc dù nhiễm HAdV được ghi nhận quanh năm, chúng tôi nhận thấy tỷ lệ mắc đạt đỉnh vào mùa xuân, khác với một số nghiên cứu trước đây. Krajden và công sự ghi nhân không có sự thay đổi theo mùa, trong khi Peled và công sự báo cáo tỷ lệ mắc cao nhất vào mùa đông (tháng 12-2). Điều thú vị là sự khác biệt này có thể liên quan đến những thay đổi dịch tễ do đại dịch COVID-19 gây ra. Các nỗ lực toàn cầu nhấm hạn chế sự lây lan của COVID-19, bao gồm giãn cách xã hội, đeo khẩu trang, đóng cửa trường học và nhà trẻ, cũng như hạn chế đi lại, đã làm gián đoạn sự lưu hành của các virus hô hấp, dẫn đến giảm phơi nhiễm các tác nhân virus cổ điển và làm suy giảm miễn dịch trong cộng đồng. Sau khi các biện pháp hạn chế trong đại địch đỡ bỏ, sự gia tăng lưu hành các virus hô hấp đã làm tăng số lượng trẻ nhạy cảm với bệnh, đặc biệt là những trẻ chưa từng tiếp xúc với virus này trong thời gian đại dịch.
Trong nghiên cứu đoàn hệ, trẻ nhiễm HAdV nhỏ tuổi hơn trẻ mắc các nhiễm trùng khác, và phần lớn các trường hợp HAdV được phát hiện ở trẻ dưới 5 tuổi (75%), nhấn mạnh tính dễ tổn thương ở nhóm tuổi này. Đáng chú ý, tuổi bệnh nhân trong nghiên cứu này cao hơn so với các nghiên cứu trước đây, gợi ý khả năng chịu ảnh hưởng của sự khác biệt vùng miền, khác biệt quần thể nghiên cứu hoặc thay đổi trong động học lưu hành virus, đặc biệt trong bối cảnh hậu COVID-19. Sự suy giảm miễn dịch cộng đồng do giảm lưu hành virus trong thời kỳ đại dịch có thể đã góp phần làm thay đổi nhóm tuổi nhiễm HAdV. Trong nghiên cứu đoàn hệ này, các biểu hiện lâm sàng thường gặp bao gồm sốt (90%) với thời gian trung bình khoảng 5 ngày, họ (75%), đau họng (52%) và nổi hạch (32%). Những kết quả này phù hợp với các nghiên cứu trước đây.
Trẻ nhiễm HAdV có tần suất sốt cao hơn, thời gian sốt kéo dài hơn và tỷ lệ co giật do sốt cao hơn (15.3%) so với trẻ nhiễm các virus khác (6.8%). Những phát hiện này cùng cố kết quả một nghiên cứu đa trung tâm tiến cứu về căn nguyên virus của co giật do sốt, trong đó nhấn mạnh vai trò nổi bật của HAdV trong số các virus hó hấp gây co giật do sốt (chiếm 55.5% tổng số các trường hợp). Các nghiên cứu trước đây đã xác định HAdV là một tác nhân tiềm tàng gây bệnh ở trẻ suy giảm miễn dịch nặng, những bệnh nhân thường biểu hiện viêm phổi và cần hỗ trơ oxy. Trong nghiên cứu này, ở các bệnh nhân HAdV có chức năng miễn dịch bình thường, ghi nhận tổn thương đường hô hấp dưới kèm bất thường x-quang ngực ở 35 trường hợp (60%), khô khè ở 16 trường hợp (16%) và giảm oxy máu ở 3 trường hợp (3%). Các phát hiện này khá tương đồng với nghiên cứu của Sun và cộng sự và Yao và cộng sự, trong đó bắt thường xquang ngực được ghi nhận lần lượt là 48% và 86% bệnh nhân. Các đặc điểm hình ảnh học không khác biệt đáng kể giữa trẻ nhiễm HAdV và trẻ nhiễm virus hô hấp khác. Điều này cho thấy x-quang ngực có thể có giá trị hạn chế trong việc phân biệt HAdV với các căn nguyên virus khác gây bệnh hô hấp.
Trẻ nhiễm HẠdV có tỷ lệ suy hô hấp, nhu cầu hỗ trợ oxy và nhập ICU thấp hơn so với trẻ nhiễm các virus hô hấp khác. Tuy nhiên, mặc dù mức độ nặng về hô hấp trên lâm sàng thấp hơn, trẻ nhiễm HAdV lại có đáp ứng viêm mạnh hơn trong diễn tiến bệnh, thể hiện qua tần suất và mức độ tâng của các dấu ấn sinh hóa, cung cấp những hiểu biết quan trọng về đặc điểm điển hình của bệnh lý virus này. Tương tự các tác giả khác đã mô tả, nghiên cứu của chúng tôi ghi nhận sự gia tăng đáng kể các dầu ẩn viêm, bao gồm CRP, procalcitonin và fibrinogen ở trẻ nhiễm HAdV so với trẻ nhiễm các tác nhân hô hấp khác. Những phát hiện này cho thấy đáp ứng viêm toàn thân ở bệnh nhân nhiễm HAdV mạnh hơn, giống với nhiểm khuẩn hơn là nhiễm virus.
Hệ quả hợp lý từ các đặc điểm lâm sảng và sinh hỏa đã mô tả là trẻ nhiễm HAdV có khả năng được điều trị kháng sinh cao hơn đáng kể so với trẻ mắc các nhiễm trùng khác; điều này được cũng cố bởi mối tương quan thuân giữa thời gian nằm viện và việc sử dụng kháng sinh ở nhóm trẻ nhiễm HAdV. Dữ liệu này phù hợp với các nghiên cứu trước đây trên quần thể trẻ em, trong đó ghi nhân xu hướng kẻ đơn kháng sinh quả mức trong các trường hợp nhiễm HAdV. Cụ thể, đáp ứng viêm giống nhiễm khuẩn và việc thiếu các dầu ẩn sinh học đặc hiệu cho chẩn đoán HAdV dần đến tỉnh trạng lạm dụng kháng sinh và nhập viện không cần thiết, làm tăng gánh nặng y tế cũng như sự lo lắng cho người nhà và bác sĩ. Điều này nhấn mạnh tầm quan trong của việc cải thiện các chiến lược chẩn đoán phân biệt căn nguyên virus và vì khuẩn trong nhiễm trùng hô hấp ở trẻ em, từ đó tối ưu hóa việc sử dụng kháng sinh hợp lý. Việc triển khai các bộ kit phát hiện kháng nguyên nhanh được xem là hữu ích đối với nhiễm trùng đường hô hấp trên và có thể hỗ trợ chiến lược “theo dõi chờ đợi” mặc dù các dấu ấn viêm huyết thanh tăng cao. Gần đây, một thang điểm BV Score nhằm phân biệt nhiễm khuẩn với nhiễm virus – dựa trên sự kết hợp nồng độ TRAIL, IP-10 và CRP đã cho thấy hiệu quả trong việc phân biệt nhiễm adenovirus đơn thuần với đồng nhiễm adenovirus-vi khuẩn ở nhóm trẻ có PCR adenovirus dương tỉnh. Điều này gợi ý rằng việc áp dụng công cụ này có thể góp phần cải thiện sử dụng kháng sinh hợp lý.
Đáp ứng viêm bất thường được ghi nhận ở trẻ nhiễm HAdV cũng đặt ra những thách thức đáng kể trong việc phân biệt nhiễm HAdV với bệnh Kawasaki – một bệnh lý viêm thường gặp ở cùng nhóm tuổi. Trong nghiên cứu này, 4% trẻ trong nhóm HAdV được chẩn đoán bệnh Kawasaki và 2% được điều trị IVIG. Hai tỉnh trang này có nhiều điểm tương đồng về thay đổi các dấu ấn viêm cũng như biểu hiện lâm sàng như sốt kéo dài, phát ban, viêm kết mạc, thay đổi niêm mạc và nổi hạch, khiến việc chẩn đoán phân biệt trở nên khó khăn. Mỗi liên quan giữa nhiễm adenovirus trước đỏ và bệnh Kawasaki đã được đề xuất dựa trên nhiều dữ liệu dịch tễ học. Mặc dù cơ chế chính xác của mối liên hệ này vẫn đang được nghiên cứu, nghiên cứu của Zsengeller và công sự cho thấy sự xâm nhập của HAdV vào đại thực bào phế nang gây hoạt hóa sớm các tin hiệu tiền viêm, khiển virus có khả năng kích hoạt đáp ứng miễn dịch quá mức, góp phần vào sự phát triển các tỉnh trạng giống Kawasaki. Hiện vẫn chưa rõ liệu HAdV có vai trò như một yếu tố khỏi phát bệnh Kawasaki hay Kawasaki don thuần là một chân đoán phân biệt của nhiễm HADV.
Cuối cùng, nhiều bệnh nhân có đồng nhiễm virus, chiếm tới một nửa nhóm HAdV. Điều này khẳng định khả năng phát hiện virus ở trẻ nhiễm trùng hô hấp đã được cải thiện nhờ tiến bộ của kỹ thuật PCR. Đáng chú ý, mặc dù có đồng nhiễm virus, không ghi nhân sự khác biệt đáng kể về biểu hiện lâm sàng, các thông số xét nghiệm hay hình ảnh học giữa trẻ chỉ nhiễm HAdV và trẻ có đồng nhiễm virus. Điều này cho thấy HAdV đóng vai trò chủ đạo trong việc biểu hiện triệu chứng, các thay đổi sinh hỏa và đáp ứng viêm quan sát được, bất kể sự hiện diện của các virus khác. Tuy nhiên, có sự khác biệt đáng kể về nhu cầu điều trị: corticosteroid toàn thân, thuốc giãn phế quản khi dung và hỗ trợ oxy nhiều hơn ở trẻ có HAdV kèm đồng nhiễm virus so với trẻ chỉ nhiễm HAdV đơn thuần. Điều này có thể liên quan đến tần suất khò khè cao hơn ở những bệnh nhân này, gợi ý mức độ nặng của bệnh khi xét về nhu cầu điều trị nếu có thêm một tác nhân virus thứ hai, phù hợp với kết quả của một nghiên cứu gần đây về đồng nhiễm SARS-CoV-2 và các virus hô hấp ở trẻ cm.

