Y tế - Sức Khỏe
PHÁC ĐỒ 39: PHẪU THUẬT BẮC CẦU CHỦ-VÀNH
Xem và tải file PDF tại đây.
ĐỊNH NGHĨA
Phẫu thuật bắc cầu chủ-vành (PTBCCV) là một phương thức tái tưới máu dùng mạch ghép tự thân để bắc cầu qua các động mạch vành (ĐMV) chính bị hẹp hoặc tắc.
SƠ LƯỢC LỊCH SỬ PHẪU THUẬT BẮC CẦU CHỦ-VÀNH
Alexis Carrel là người đầu tiên làm phẫu thuật thực nghiệm BCCV với việc ghép một đoạn động mạch cảnh vào ĐMV của chó năm 1910. Năm 1940, Gordon Murray ghép một đoạn tĩnh mạch đồng loại từ động mạch chủ vào ĐMV đồng thời với việc sử dụng heparin để ngừa huyết khối. 6 năm sau Vineberg thực nghiệm thành công phẫu thuật nối động mạch ngực trong trực tiếp vào mô cơ tim trên chó. Năm 1950, phẫu thuật Vineberg đã thành công trên người và tiếp tục được thực hiện cho đến đầu thập niên 70. Năm 1953, John Gibbon chế tạo và hoàn thiện máy tim phổi nhân tạo đầu tiên và đến tháng 3/1955 John Kirklin và Brian Barratt-Boyes sử dụng thành công hệ thống tuần hoàn ngoài cơ thể (THNCT) trên người. Năm 1959, Dubost sử dụng THNCT để tái tạo lỗ ĐMV trái cho một bệnh nhân bị viêm tắc lỗ ĐMV do giang mai. Vài năm sau, Sones và Shirey đã phát triển kỹ thuật chụp ĐMV chọn lọc đặt nền móng cho PT BCCV. Năm 1964, Kolesov là người đầu tiên thực hiện PTBCCV với động mạch ngực trong trái nối xuống ĐMV xuống trước trái cho một bệnh nhân nam 44 tuổi. Năm 1967, Favarolo và Effler ở Cleveland lần đầu tiên thực hiện thành công PTBCCV có THNCT với các mạch ghép là tĩnh mạch hiển lớn. Một năm sau, Green ở NewYork và Edward ở Alabama báo cáo kết quả dùng động mạch ngực trong trái để bắc cầu. Năm 1971, Flemma và Johnson báo cáo kỹ thuật thực hiện miệng nối liên tiếp dùng tĩnh mạch hiển. Đến giai đoạn 1970-1980 PTBCCV trở thành thường quy ở nhiều trung tâm tim mạch trên thế giới.
Từ 1990 PTBCCV đã tiến thêm một bước mới nhờ áp dụng các kỹ thuật mới và dụng cụ mới như: PTBCCV không dùng THNCT (OPCAB), PTBCCV xâm lấn tối thiểu (MID CAB và MICS CAB), PTBCCV kết hợp thông tim can thiệp (hybrid CABG) hoặc PTBCCV bằng rô-bốt (robotic CABG) giúp rút ngắn thời gian nằm viện cũng như chi phí điều trị. Thống kê của Idata Research 2018 ước tính có 340.000 trường hợp PTBCCV ở Hoa Kỳ, trong đó 17,6% là OPCAB.
CHẨN ĐOÁN TRƯỚC MỔ
Lâm sàng
Đau thắt ngực ổn định hoặc không ổn định.
Nhồi máu cơ tim (NMCT) mới xuất hiện hoặc đã có từ trước.
Cận lâm sàng
- ECG: đa dạng và thay đổi theo giai đoạn: thay đổi đoạn ST, hiện diện sóng Q. Siêu âm tim: phát hiện vùng giảm động, vô động hoặc loạn động, có thể kèm giảm phân suất tống máu thất trái. Siêu âm tim qua thành ngực và qua thực quản còn có vai trò chẩn đoán bệnh van tim và các tổn thương khác kết hợp.
- ECG và siêu âm tim gắng sức: giúp phát hiện thiếu máu cục bộ tim. Ở bệnh nhân có rối loạn chức năng thất trái, siêu âm tim với dobutamin giúp phát hiện vùng cơ tim còn sống.
- MSCT (từ 64 lát cắt trở lên): có vai trò tầm soát thương tổn cũng như chẩn đoán hẹp mạch vành với độ nhạy và độ đặc hiệu > 95%. MSCT cũng cho phép chẩn đoán tình trạng tắc hoặc hẹp nặng cầu nối ĐMV sau mổ.
- SPECT: cho phép đánh giá chính xác các vùng cơ tim còn sống, ngủ đông hay đã chết.
- Stress Perfusion MRI: là một phương pháp mới cho phép đánh giá các trường hợp thiếu máu cơ tim không do tổn thương thực thể.
- Chụp ĐMV chọn lọc cản quang: là khảo sát không thể thiếu để chỉ định PTBCCV hoặc can thiệp mạch vành qua da (CTMVQD). Chụp ĐMV cho biết số lượng và tính chất thương tổn, mức độ hẹp, mạch máu còn có thể bắc cầu cũng như đánh giá độ thông của cầu nối sau phẫu thuật.
- Siêu âm nội mạch vành (IVUS): đánh giá bổ sung mức độ hẹp lòng mạch ở những trường hợp có hình ảnh hẹp không rõ ràng khi chụp mạch vành.
- FFR (fractional flow reserve – phân suất lưu lượng dự trữ ĐMV): FFR < 0,8 là có chỉ định can thiệp. Hiện tại vai trò của FFR được đánh giá cao trong các trường hợp tổn thương chưa xác định chính xác mức độ hẹp dựa vào chụp ĐMV cản quang[1]
- OCT (chụp cắt lớp quang học): giúp đánh giá diễn tiến tự nhiên của mảng xơ vữa, giải thích cơ chế của hội chứng mạch vành cấp và tối ưu hóa CTMVQD.
CHỈ ĐỊNH PHẪU THUẬT
Mục tiêu và chỉ định PTBCCV
Mục tiêu của PTBCCV là cải thiện tỉ lệ sống còn và giảm triệu chứng. PTBCCV được chỉ định trong các tình huống sau:
- Hẹp thân chung ĐMV trái ≥ 50% không được bảo vệ (I).
- Hẹp cả 3 thân chính ĐMV ≥ 70% (hoặc FFR ≤ 0,8) đi kèm hoặc không đi kèm hẹp thân chung (I).
- Hẹp 2 thân chính ĐMV trong đó có hẹp nặng đoạn gần ĐMV xuống trước trái và kèm phân suất tống máu < 50% hoặc có biểu hiện thiếu máu cục bộ rõ rệt khi khảo sát không xâm nhập (I).
- Hẹp 2 thân ĐMV trong đó không có tổn thương đoạn gần ĐMV xuống trước trái nhưng có bằng chứng thiếu máu cục bộ lan rộng (lla).
- Hẹp ≥ 70% đoạn gần ĐMV xuống trước trái và có lợi ích lâu dài khi tái tưới máu bằng động mạch ngực trong trái (Ila).
- Hẹp ≥ 1 nhánh chính kèm đau thắt ngực không đáp ứng với điều trị nội khoa và bệnh nhân có nguy cơ phẫu thuật thấp (Ila).
- Hội chứng mạch vành cấp có rối loạn huyết động nặng/sốc tim nếu CTMVQD trên ĐMV thủ phạm không thực hiện được hoặc thất bại (I).
Lựa chọn giữa PTBCCV và CTMVQD
Các thử nghiệm lâm sàng phân nhóm ngẫu nhiên cho thấy ở bệnh nhân có hẹp thân chung, hẹp nặng hoặc tắc cả 3 nhánh chính, PTBCCV có lợi hơn CTMVQD. Tuy nhiên chỉ định PTBCCV hay CTMVQD hay các biện pháp phối hợp khác cho bệnh nhân bị hẹp/tắc ĐMV mạn nên là quyết định chung của ê kíp Heart Team nhằm tối ưu kết cục cho người bệnh. Trên Bảng 1 là các khuyến cáo về lựa chọn biện pháp tái tưới máu trong bệnh mạch vành mạn theo hướng dẫn của AHA/ACC.
Bảng 1. Lựa chọn biện pháp tái tưới máu (theo AHA/ACC 2023)
| Khuyến cáo | Class |
| Người bệnh mạch vành mạn | |
| Ở người bệnh mạch vành mạn cần được tái tưới máu vì có hẹp có ý nghĩa của thân chung trái phối hợp với tổn thương ĐMV rất phức tạp (SYNTAX score > 33), PTBCCV được khuyến cáo ưu tiên hơn CTMVQD để cải thiện sống còn. | 1 |
| Ở người bệnh mạch vành mạn cần được tái tưới máu vì có hẹp tắc nhiều ĐMV với tổn thương ĐMV phức tạp và lan tỏa (SYNTAX score > 33), PTBCCV nên được lựa chọn hơn là CTMVQD nhằm cải thiện sống còn. | 2a |
| Người bệnh mạch vành mạn có nguy cơ phẫu thuật cao | |
| Ở người bệnh mạch vành mạn có chỉ định tái tưới máu nhưng không phải là ứng viên phù hợp cho phẫu thuật, việc chọn CTMVQD thay vì PTBCCV là hợp lý nhằm cải thiện triệu chứng và giảm nguy cơ biến cố tim mạch. | 2a |
| Người bệnh mạch vành mạn có đái tháo đường | |
| Ở người bệnh mạch vành mạn có đái tháo đường và hẹp/tắc nhiều ĐMV (trong đó có ĐMV xuống trước trái) là ứng viên phù hợp cho PTBCCV. PTBCCV (với động mạch ngực trong trái nối vào ĐMV xuống trước trái) được khuyến cáo ưu tiên hơn CTMVQD nhằm giảm tử vong và tái tưới máu lặp lại. | 1 |
| Ở người bệnh mạch vành mạn có đái tháo đường và hẹp thân chung trái kèm tổn thương ĐMV mức độ phức tạp thấp hoặc trung gian (SYNTAX score ≤ 33), CTMVQD có thể được cân nhắc như là một biện pháp thay thế cho PTBCCV nhằm giảm nguy cơ biến cố tim mạch. | 2b |
KỸ THUẬT BẮC CẦU CHỦ-VÀNH
Lượng giá nguy cơ phẫu thuật bằng chỉ số EuroSCORE II hoặc STS
Tiến trình của PTBCCV quy ước (conventional CABG – ONCAB)
- Mở ngực đường giữa đồng thời lấy các mạch ghép.
- Thiết lập THNCT.
- Kẹp ngang động mạch chủ, truyền dung dịch làm liệt tim (Custodiol) và nối các đầu xa.
- Mở kẹp động mạch chủ, cho tim đập lại và nối đầu gần (nếu có).
- Ngưng dần THNCT, kiểm tra độ thông của các cầu nối (bằng máy đo TTFM), cầm máu, đặt điện cực tạm thời và đóng ngực.
Chọn loại mạch ghép sử dụng
Mạch ghép sử dụng bao gồm:
Mạch ghép động mạch:
- Động mạch ngực trong trái và phải.
- Động mạch quay.
- Động mạch vị mạc nối phải.
Mạch ghép tĩnh mạch: Tĩnh mạch hiển lớn
Các khuyến cáo sử dụng mạch ghép theo ACC/AHA 2021 và STS 2016:
- Động mạch ngực trong bên trái phải được nối với ĐMV xuống trước trái khi có chỉ định bắc cầu trên ĐMV xuống trước trái nhằm cải thiện sống còn và làm giảm biến cố thiếu máu cục bộ tái phát (loại 1, mức chứng cứ B-NR).
- Động mạch ngực trong bên phải được nối với ĐMV xuống trước trái khi động mạch ngực trong trái không sử dụng được (loại Ila, mức chứng cứ C).
- Sử dụng cả hai động mạch ngực trong phải được xem xét nhằm làm tăng sống còn và giảm mổ lại nếu PTV có kinh nghiệm và nguy cơ viêm xương ức thấp (loại Ila, mức chứng cứ B-NR). Khi sử dụng cả 2 động mạch ngực trong thì phải dùng kỹ thuật lấy trần (skeletonization technique).
- Tái tưới máu toàn bộ nên thực hiện ở bệnh nhân ≤ 60 tuổi với ít bệnh nền kết hợp (loại IIb, mức chứng cứ C).
- Mạch ghép động mạch cho ĐMV phải có thể thực hiện khi ĐMV phải hẹp ≥ 90% (loại llb, mức chứng cứ B).
- Động mạch quay cần được ưu tiên chọn lựa hơn là tĩnh mạch hiển (như là cầu nối quan trọng thứ hai) khi hẹp nặng nhánh mũ (> 70%) và hẹp rất khít ĐMV phải (≥ 90%) (loại 1, mức chứng cứ B-R theo ACC/AHA 2021 và loại Ila, mức chứng cứ B theo STS 2016). Cần lưu ý sử dụng thuốc chống co thắt trong và sau mổ khi sử dụng động mạch quay.
- Sử dụng động mạch vị mạc nối phải (RGEA) cho ĐMV phải trong trường hợp thiếu mạch ghép động mạch hoặc như là một chọn lựa bổ sung khi cần tái tưới máu toàn bộ bằng động mạch (loại IIb, mức chứng cứ B).
Trên cơ sở khuyến cáo này, có thể chọn lựa phối hợp các mạch ghép sau (dựa vào các yếu tố lâm sàng như tuổi, giới tính, bệnh nền, mức độ hẹp và chất lượng mạch vành):
- Động mạch ngực trong trái: cầu nối động mạch ngực trong trái nối vào ĐMV xuống trước trái vẫn là tiêu chuẩn vàng.
- Động mạch ngực trong phải: không sử dụng nếu bệnh nhân bị đái tháo đường khó kiểm soát đi kèm với BMI ≥ 30.
- Động mạch quay: tuổi ≤ 60-65, không đái tháo đường hoặc đái tháo đường kiểm soát tốt.
- Động mạch vị mạc nối: sử dụng hạn chế như là một động mạch có cuống, tưới máu chủ yếu cho hệ ĐMV phải và nhánh bờ tù thấp.
- Tĩnh mạch hiển lớn: không sử dụng nếu có giãn tĩnh mạch, tiền sử viêm tắc tĩnh mạch.
Khuynh hướng mới là sử dụng cả hai động mạch ngực trong để thực hiện tất cả các miệng nối hoặc sử dụng toàn bộ các cầu nối đều là động mạch. Để bảo đảm kết quả lâu dài cần tiến hành tái tưới máu toàn bộ khi điều kiện cho phép. Theo định nghĩa tái tưới máu toàn bộ là khi tỉ lệ tổng số cầu nối làm được chia cho số thân chính bị hẹp hoặc tắc lớn hơn hoặc bằng 1.
Đường mổ: tùy theo phương thức phẫu thuật có thể chọn lựa
- Đường giữa xương ức toàn bộ: thường được sử dụng nhất.
- Đường mở ngực trước bên trái: dùng cho phẫu thuật ít xâm lấn MIDCAB và MICSCAB.
Các phương thức phẫu thuật
- PT BCCV quy ước (mở ngực đường giữa toàn bộ + THNCT hỗ trợ).
- PT BCCV không sử dụng tuần hoàn ngoài cơ thể (OPCAB).
- PT BCCV ít xâm lấn và nhìn trực tiếp (MIDCAB và MICS CAB).
- PT BCCV với trợ giúp của VATS (TECAB).
- PT BCCV qua cổng (port-access CABG).
- PT BCCV với trợ giúp của rô bốt (Robotic CABG).
- PT BCCV lai (bắc cầu bằng động mạch cho ĐMV trái phối hợp CTMVQD cho ĐMV phải và nhánh ĐM mũ).
Các loại cầu nối
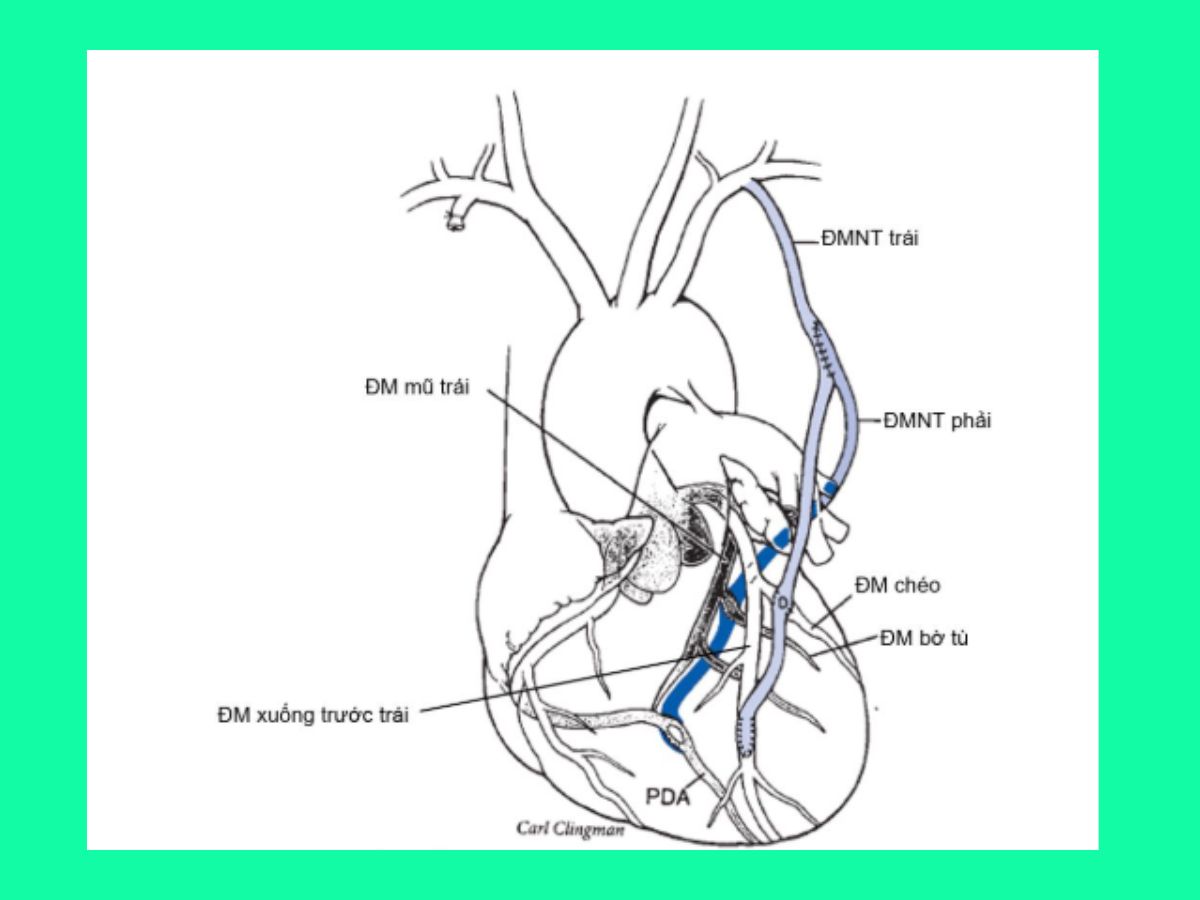
Cầu nối đơn: một mạch ghép-một miệng nối.
Thường làm: động mạch ngực trong trái → ĐMV xuống trước trái; động mạch ngực trong phải → ĐMV bờ tù; Tĩnh mạch hiển/động mạch quay → ĐMV bờ tù/ĐMV phải/ĐMV liên thất sau.
Cầu nối liên tiếp (sequential anastomosis)
- Cầu nối liên tiếp dùng một mạch ghép
Thường làm: động mạch ngực trong trái → ĐMV chéo → ĐMV xuống trước trái.
- Cầu nối liên tiếp dùng 2 mạch ghép hay phức hợp mạch ghép (composite graft).
Thường làm Y/T graft: Động mạch ngực trong trái → ĐMV chéo → ĐMV xuống trước trái → động mạch ngực trong phải → ĐMV bờ tù → ĐMV quặt ngược thất sau.
Biến chứng của phẫu thuật bắc cầu chủ vành
- Chảy máu: 5-15%.
- Chuyển từ OPCAB sang ONCAB < 3% nhưng tử vong cao.
- Viêm xương ức-trung thất: tần suất 0,5-3% nhưng tử vong lên đến 20-25%.
- Rung nhĩ: 11-20%. Xảy ra tạm thời và ngắn hạn sau mổ.
- NMCT chu phẫu: ít gặp nhưng tiên lượng rất nặng. Nguyên nhân thường gặp: (i) không thể tái tưới máu hoàn toàn; (ii) co thắt mạch ghép đặc biệt là động mạch quay; (iii) hẹp hoặc tắc miệng nối sớm.
- Tai biến thần kinh: gồm sảng, cơn thiếu máu cục bộ não thoáng qua, đột quỵ. Tần suất 3-11%.
- Tử vong:
+ Với PT BCCV đơn thuần và mổ chương trình: 0,5-3%; mổ cấp cứu: 10-30%.
+ Với PT BCCV kết hợp phẫu thuật van tim, mổ chương trình: 3-5%.
PHẪU THUẬT BẮC CẦU CHỦ VÀNH KHÔNG DÙNG TUẦN HOÀN NGOÀI CƠ THỂ (OPCAB)
Định nghĩa: OPCAB là PTBCCV quy ước hoặc xâm lấn tối thiểu nhưng không sử dụng THNCT. Để thực hiện miệng nối, cần sử dụng dụng cụ cố định vùng tim (ví dụ Octopus), chỉ cao su chận dòng, shunt nội mạch vành (intra-coronary shunt), bộ thổi phẫu trường và dụng cụ nối đầu gần (ví dụ Enclose II) nếu có.
Chỉ định:
- Bệnh nhân lớn tuổi > 65-70, có chống chỉ định sử dụng THNCT.
- Nhiều bệnh nền: suy thận nặng, suy gan, có tổn thương thần kinh hoặc nguy cơ đột quỵ cao, COPD, bệnh mạch máu ngoại biên tiến triển, rối loạn chức năng thất trái (LVEF < 35%).
- Chống chỉ định:
- Có hở van hai lá hoặc động mạch chủ mức độ trung bình-nặng trở lên hoặc có phẫu thuật van tim kèm theo.
- PTBCCV cấp cứu, sốc tim.
- Chức năng thất trái suy giảm nặng LVEF ≤ 20%.
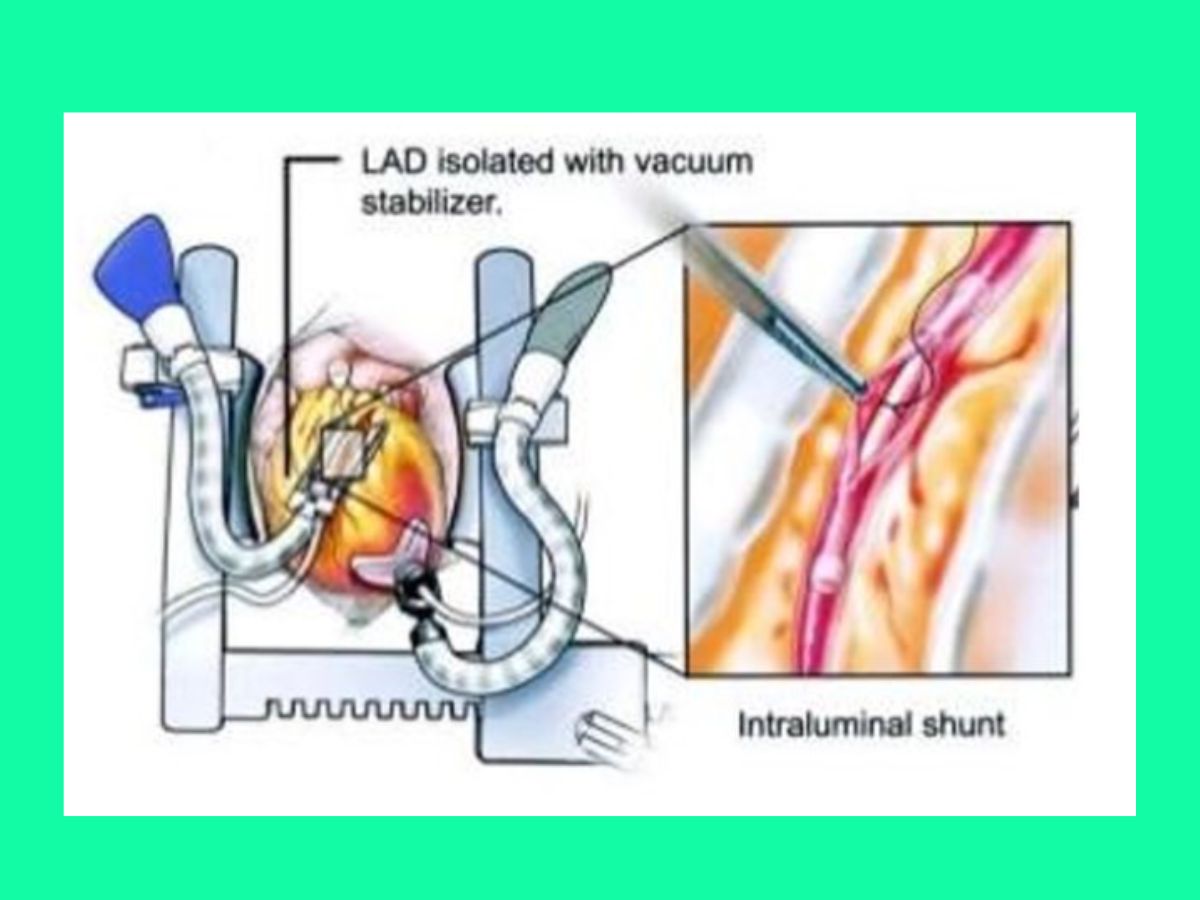
PHẪU THUẬT BẮC CẦU CHỦ VÀNH ÍT XÂM LẤN
Trên cơ sở một số ít bệnh nhân có tổn thương nhiều nhánh ĐMV nhưng không thể tái tưới máu hoàn toàn hoặc đã có can thiệp nhánh khác ngoài ĐMV liên thất trước, PTBCCV ít xâm lấn ra đời. Phương pháp này có khác biệt là mở ngực trái trước bên thay vì mở xương ức, vì vậy nhẹ nhàng hơn do tránh được các biến chứng của mở xương ức. Ban đầu, chỉ một cầu nối từ động mạch ngực trong trái xuống ĐMV xuống trước trái được thực hiện (MIDCAB). Hiện tại, với các dụng cụ đặc biệt, có thể thực hiện nhiều cầu nối tới tất cả các nhánh chính ĐMV (PTBCCV ít xâm lấn đúng nghĩa: MICSCAB). Mạch ghép được sử dụng tương tự như PTBCCV truyền thống.
Chỉ định cho các trường hợp ≥ 70-80 tuổi, chỉ cần 1-2 cầu nối (chủ yếu bên trái), thể trạng kém, có nhiều bệnh nền kết hợp.
Thông thường sử dụng 1 động mạch ngực trong trái và 1-2 tĩnh mạch hiển. Tuy nhiên cần các dụng cụ tương đối đặc biệt mới có thể lấy động mạch ngực trong trái, phải.
PHẪU THUẬT BẮC CẦU CHỦ VÀNH KẾT HỢP VỚI CÁC PHẪU THUẬT TIM KHÁC
Khuyến cáo
- PT BCCV được chỉ định ở bệnh nhân cần phẫu thuật tim nếu có hẹp > 50% thân chính ĐMV trái hoặc > 70% các nhánh chính khác (loại 1, mức chứng cứ C).
- Sử dụng động mạch ngực trong trái được khuyến cáo bắc cầu vào ĐMV xuống trước trái (loại lla, mức chứng cứ C).
- Nên PTBCCV cho bệnh nhân hẹp > 50% các nhánh chính ở bệnh nhân cần phẫu thuật ngoài tim (loại lla, mức chứng cứ C).
Phẫu thuật kết hợp
- PT BCCV kết hợp phẫu thuật tạo hình hoặc thay van hai lá.
- PT BCCV kết hợp phẫu thuật thay van động mạch chủ.
- PTBCCV kết hợp cắt khối phồng thất trái hoặc đóng thông liên thất sau nhồi máu (PT Dor, Daggett).
- PT BCCV kết hợp phẫu thuật tim khác như Bentall, lấy u nhĩ trái…
ĐIỀU TRỊ NỘI KHOA SAU PHẪU THUẬT
Thuốc kháng kết tập tiểu cầu
- Aspirin dùng sớm (bắt đầu 6 giờ sau phẫu thuật) để giảm nguy cơ tắc sớm cầu nối tĩnh mạch và giảm các biến cố tim mạch khác. Liều đầu 240-320 mg, duy trì 81 mg/ngày.
- Clopidogrel 75 mg/ngày được chỉ định cho bệnh nhân dị ứng hoặc không dung nạp aspirin hoặc được dùng phối hợp với aspirin sau hội chứng mạch vành cấp.
Thuốc kháng vitamin K
Được dùng khi bệnh nhân có thay van tim cơ học đi kèm hoặc rung nhĩ. Mức INR cần đạt: xem Phác đồ 33.
Thuốc nhóm statin
Được chỉ định cho tất cả bệnh nhân sau PTBCCV với mục tiêu hạ LDL-C < 55 mg/dL.
Các thuốc điều trị bệnh nền khác như:
Tăng huyết áp, đái tháo đường, bệnh thận mạn, bệnh động mạch ngoại vi.
TÀI LIỆU THAM KHẢO
- Virani SS, Newby K, Arnold SV, et al. 2023 AHA/ACC/ACCP/ASCP/NLA/PCNA Guideline for the management of patients with chronic coronary disease: A report of the American Heart Association/American College of Cardiology Joint Committee on Clinical Practice Guidelines. Circulation 2023; 148.DOI:10.1161/CIR0000000000001168.
- Hillis D, Smith PK, Anderson JL et al. 2011 ACCF/AHA Guideline for Coronary Artery Bypass Graft Surgery. J Am Coll Cardiol 2011;58.
- Neumann FJ, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Euro Heart J 2019; doi:10.1093/eurheartj/ehy394.
- Kirklin JW, Barrat-Boyes B. Cardiac Surgery, 4th edition, 2013. Chapter 7, p.354-428.
- LH Cohn. Cardiac Surgery in Adult, 3rd edition. Mc Graw Hill 2008. Chapter 22.
- Gaudino M, Angelini GD, Antoniades C, et al. Off-pump coronary artery bypass grafting: 30 years of debate. JAHA 2018;7(26), DOI: 10.1161/JAHA.118.009934.
- Văn Hùng Dũng. Phẫu thuật bắc cầu ĐMV cho người già trên 70 tuổi. Tạp chí Phẫu thuật Tim mạch và Lồng ngực Việt Nam, số 20, tháng 5 năm 2018, pp 129-13.
- Văn Hùng Dũng. Bắc cầu chủ vành sử dụng toàn bộ cầu nối là động mạch: kết quả bước đầu. Y học Việt Nam số đặc biệt tháng 11/2010, tập 375, trang 161-167.