Y tế - Sức Khỏe
Chẩn đoán viêm phổi hít – Bác sĩ Huỳnh Phạm Hoàng Nam
Hannah X. Chen, M.D., Ph.D., Manuela Cernadas, M.D., Sara O. Vargas, M.D., Bruce D. Levy, M.D., and Joseph Loscalzo, M.D.
Dịch: Bác sĩ. Huỳnh Phạm Hoàng Nam
In this Journal feature, information about a real patient is presented in stages (boldface type) to an expert clinician, who responds to the information by sharing relevant background and reasoning with the reader (regular type). The authors’ commentary follows.
nhathuocluuanh. Chẩn đoán viêm phổi hít
Để tải file PDF, hãy click TẠI ĐÂY.
Chẩn đoán viêm phổi hít
Bệnh nhân nữ 63 tuổi đến khám vì lý do khó thở và ho. Tình trạng sức khỏe của bệnh nhân bình thường cho đến 2 ngày nay thì đau cơ và tăng khó thở khi đi lại. Bệnh nhân cũng bắt đầu ho đàm xanh. Bệnh nhân không sốt, không ớn lạnh, không đau họng, không sổ mũi, không đánh trống ngực, không đau khớp, không xây xẩm và chưa ghi nhận các bệnh khác.
Cách nhập viện 7 tháng, bệnh nhân được chẩn đoán viêm thùy dưới phổi phải (hình 1A), với đau cơ và các triệu chứng hô hấp; bệnh giảm sau khi điều trị 7 ngày kháng sinh amoxicillin-acid clavulanic. Cách nhập viện 3 tháng, bệnh nhân đến khám tại phòng cấp cứu địa phương với các triệu chứng tương tự của lần được chẩn đoán viêm phổi. Xquang phổi ban đầu ghi nhận thâm nhiễm thùy trên và giữa phổi phải. Bệnh nhân được điều trị bằng glucocorticoide và azithromycine, nhưng triệu chứng vẫn kéo dài. Sau đó bác sĩ cho bệnh nhân nhập viện và chụp cắt lớp vi tính (CT) ngực cho thấy hình ảnh kính mờ kèm theo hình ảnh lát đá hầu như toàn bộ phổi phải, cũng ghi nhận hình ảnh đông đặc phổi và nổi hạch bạch huyết ở trung thất và rốn phổi. Xét nghiệm phản ứng chuỗi polymerase (PCR) để xác định hội chứng nguy ngập hô hấp cấp do coronavirus 2 gây ra (SARS-COV-2) RNA âm tính. Do các triệu chứng hô hấp và thâm nhiễm kéo dài, bệnh nhân được tiến hành nội soi phế quản với rửa phế quản-phế nang (BAL) và chọc hút bằng kim nhỏ dưới sự hướng dẫn của nội soi nhánh sau phế quản các hạch bạch huyết trung thất và rốn phổi. Dịch rửa BAL có mủ và cấy dịch phát hiện tụ cầu vàng nhạy cảm methicillin (MSSA) dương tính. Xét nghiệm tế bào học hạch bạch huyết không phát hiện ung thư. Sau đợt điều trị 14 ngày kháng sinh, bệnh nhân hoàn toàn không còn khó thở, ho và đau cơ cho đến khi cách nhập viện 2 ngày thì các triệu chứng lại tái diễn.
Triệu chứng hiện tại của bệnh nhân nghi ngờ do nhiễm trùng đường hô hấp dưới. Các triệu chứng kéo dài và tái diễn có thể là đề kháng vi khuẩn hoặc các yếu tố vật chủ như suy giảm miễn dịch, suy giảm khả năng quét các chất đàm nhớt ra ngoài phổi và bất thường giải phẫu, như ung thư. Mặc dù tiền sử gần đây của bệnh nhân nhiễm MSSA, các nhiễm trùng không điển hình và cơ hội khác cũng như nguyên nhân gây viêm phải được cân nhắc. Bất thường trên Xquang ngực của nổi hạch bạch huyết rốn phổi và hình ảnh kính mờ, kèm theo khó thở không đặc hiệu và ho, có thể xuất hiện nhiều rối loạn, như ung thư, hội chứng xuất huyết phổi, bệnh bụi phổi, bệnh tim và bệnh thấp khớp. Các bệnh nhiễm trùng như amyloidosis (thoái hóa tinh bột) và bệnh u hạt cũng có triệu chứng tương tự. Bệnh sử nên khai thác thêm lịch trình du lịch, các yếu nguy cơ tim mạch và hút thuốc lá; nếu có hút thuốc lá sẽ làm tăng nghi ngờ ung thư dẫn đến viêm phổi sau tắc nghẽn. Tiếp xúc với động vật và nghề nghiệp (như chim, amiăng hoặc silic) có thể gây viêm phổi quá mẫn hoặc bệnh bụi phổi.
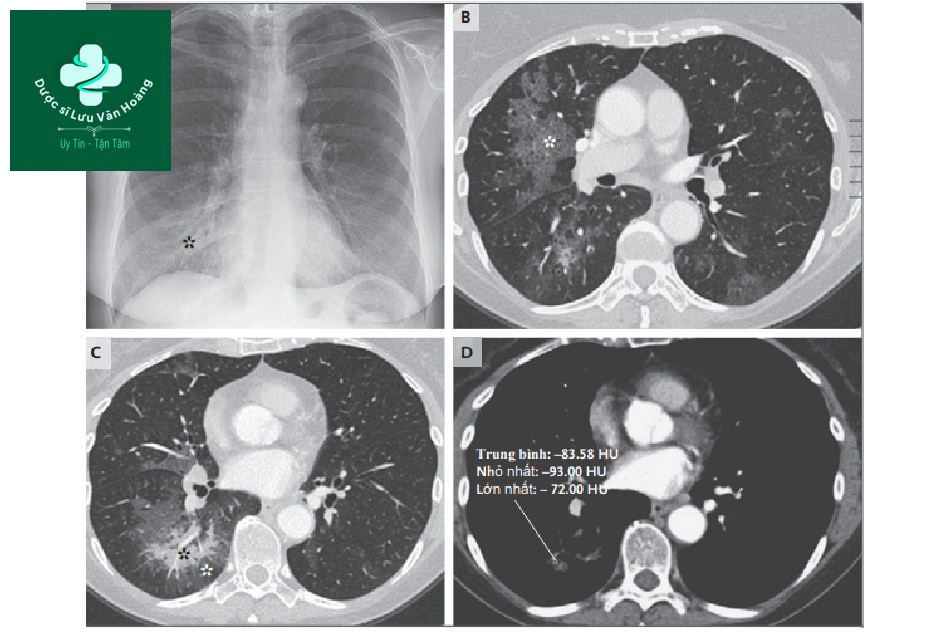
Hình ảnh Xquang ngực chụp 7 tháng trước lần nhập viện này (hình A) cho thấy đám mờ không rõ ràng ở thùy dưới phổi phải (dấu hoa thị). Chụp cắt lớp vi tính trục đứng (CT) ngực khi bệnh nhân nhập viện lần này (hình B và C) cho thấy hình ảnh kính mờ ở dạng lát đá chủ yếu phổi phải (hình B, dấu hoa thị), cũng như hình ảnh đông đặc thùy dưới phổi phải (hình C, dấu hoa thị) phân bố ở các mạch máu quanh phế nang với hình kính mờ (hình C, dấu hoa thị trắng). Hình CT ngực thu được cửa sổ trung thất trong lần nhập viện hiện tại (hình D) cho thấy đám mờ đông đặc với các vùng giảm đậm độ ở thùy dưới phổi phải. Đo tỷ trọng của vùng đông đặc giảm đậm độ thấy giảm thấp (trung bình, -84 đơn vị Hounsfield [HU]). Đường thẳng trong hình D chỉ vùng giảm đậm độ được đo.
Tiền sử có lo âu, tăng mỡ máu, đau nửa đầu, nhược giáp và đau mạn tính do bệnh đĩa đệm cột sống cổ, mặc dù đã tiến hành cắt đốt sống C6-C7. Khoảng 8 năm nay, hàng năm bệnh nhân đều bị các đợt viêm phế quản có triệu chứng như ho, sung huyết phổi và ho có đàm, thường giảm sau khi điều trị bằng glucocorticoide và azythromycine. Bệnh nhân đang dùng các thuốc như amitriptyline, clonaz-pam, evolocumab, lamotrigine, levothyroxine và oxycodone-acetamynophen để giảm đau. Bệnh nhân bị dị ứng với các sản phẩm có chứa sulfonamide và có các tác dụng phụ do dùng cả fluroquinolone và statin. Bệnh nhân hút thuốc khoảng 1/2 gói mỗi ngày từ năm 18 tuổi nhưng đã ngưng 3 tháng trước khi nhập viện. Bệnh nhân có dùng thuốc lá điện tử chứa chất gây nghiện vài lần trong hơn 1 năm trước lần nhập viện này. Bệnh nhân không sử dụng cần sa, không nghiện rượu hoặc tiêm chích các chất cấm. Bệnh nhân không tiếp xúc với bất kỳ động vật nào. Gần đây bệnh nhân du lịch đến Florida. Chị gái mắc viêm khớp dạng thấp và mẹ bị ung thư buồng trứng. Bệnh nhân làm việc tại trung tâm chăm sóc người cao tuổi nhưng đã về hưu.
Tiền sử bệnh nhân hút thuốc 20 gói-năm và đã ghi nhận các đợt cấp viêm phế quản hàng năm có thể gây bệnh phổi tắc nghẽn tiềm ẩn. Mặc dù hút thuốc lá điện tử (vape) liên quan tổn thương phổi, bệnh nhân chỉ dùng vài lần và khởi phát các triệu chứng thoáng qua xuất hiện rất lâu sau khi bệnh nhân dùng vape lần cuối; do đó, hút thuốc lá điện tử không giống thúc đẩy chủ yếu bệnh cảnh lần này. Mặc dù thực tế chị bệnh nhân bị viêm khớp dạng thấp, bệnh nhân không có tiền sử bản thân gợi ý bệnh mô liên kết có các biểu hiện triệu chứng ở phổi tiềm năng. Bệnh nhân cũng không tiếp xúc rõ ràng với các chất mà gây viêm phổi quá mẫn hay bệnh bụi phphổ0
Khám lâm sàng, nhiệt độ 36.8 độ C, nhịp tim 96 lần/phút, huyết áp 142/63mmHg, nhịp thở 18 lần/phút, độ bão hòa Oxy 93% (bệnh nhân thở O2 qua cannula mũi 2 lít/phút. Các dấu hiệu sinh tồn khác bình thường. Bệnh nhân không có răng hàm dưới, không tổn thương hay loét miệng. Bệnh nhân cũng không có tĩnh mạch cổ nổi. Tiếng tim bình thường, không có tiếng cọ màng tim, không âm thổi, không tiếng ngựa phi. Bệnh nhân có khả năng hít vào bình thường nhưng nghe ran ngáy lan tỏa và nge tiếng khò khè thì thở ra. Bụng mềm, ấn không đau, không chướng bụng và gan lách không to. Bệnh nhân có ban đỏ lòng bàn tay và ban đỏ mặt cổ ở mũi, má, cằm và cổ. Bệnh nhân không có phát ban khác và không viêm bao hoạt dịch, không tràn dịch và không đau khớp. Tay chân ấm và tưới máu tốt, không phù ngoại biên.
Tiếng khò khè thì thở ra và ran ngáy có thể do sự nặng thêm của bệnh phổi tắc nghẽn mạn tính hoặc các quá trình liên quan tắc nghẽn đường thở cấp tính, như dịch tiết, các thương tổn hoặc viêm nhiễm. Mặc dù ban đỏ lòng bàn tay thường liên quan bệnh gan, đây cũng là triệu chứng không đặc hiệu vì cũng xuất hiện trên bệnh nhân cường giáp và các bệnh thấp khớp mà có các triệu chứng ở phổi, như viêm khớp dạng thấp và viêm da cơ. Ban đỏ ở mũi và má có thể phù hợp hồng ban cánh bướm mà thường do lupus ban đỏ hệ thống, một bệnh có thể do biến chứng của xuất huyết phế nang, viêm phổi và bệnh phổi mô kẽ. Các bệnh cảnh thấp khớp khác liên quan bệnh phổi mạn tính như u hạt do viêm đa mạch, hội chứng Sjogren và xơ cứng bì, cũng nên đánh giá bằng cách đo các dấu ấn viêm thích hợp và xét nghiệm tự kháng thể.
Số lượng bạch cầu là 8.960/mm3 (bình thường 4.000-10.000), với các thành phần bạch cầu khác bình thường. Hemoglo[1]bin là 13.5 g/dl (bình thường 11.5-16.4 g/ dl) và số lượng tiểu cầu là 412.000/mm3 (bình thường 150.000-450.000). Creatinin, điện giả đồ, bicarbonate, phản ứng quá mẫn, procalcitonin, creatine kinase và aldolase đều bình thường, xét nghiệm chức năng gan cũng bình thường. Mức lactate dehydrogenase là 244 U/ L (bình thường 135-225). Các bộ xét nghiệm virus đường hô hấp như PCR để phát hiện SARS-CoV-2 RNA, xét nghiệm nước tiểu tìm các kháng nguyên legioella và phế cầu, và xét nghiệm virus gây suy giảm miễn dịch ở người đều âm tính. Thyrotropin là 0.4 μIU/ml (bình thường 0.5-5.7) và thyroxine là 7.2 μg/dl (bình thường 4.6-10.7 μg/dl [59 – 138 nmol/l]). Tốc độ lắng hồng cầu là 16mm/h (bình thường 0-39) và protein C phản ứng độ nhạy cao là 3.4 mg/l (bình thường 0-3). C3 là 203 mg/dl (bình thường 90-180) và C4 là 20 mg/dl (bình thường là 10-40). Xét nghiệm yếu tố thấp dương tính, với độ chuẩn 22 IU/ml (giá trị bình thường <13) và một xét nghiệm các kháng thể peptide cittrullinated kháng vòng đều âm tính. Các xét nghiệm kháng thể kháng phospholipide, kháng thể kháng nhân, kháng thể kháng bào tương bạch cầu đa nhân trung tính và kháng Smith, kháng Jo-1, kháng chuỗi đôi DNA, kháng RNP, kháng Scl-10 và kháng thể kháng centromere đều âm tính.
Xét nghiệm cận lâm sàng của bệnh nhân cho thấy số lượng bạch cầu bình thường và mức procalcitonin cũng bình thường, do đó làm giảm nghi ngờ có viêm phổi do vi khuẩn. Các kết quả bất thường trong xét nghiệm chức năng tuyến giáp có thể do liệu pháp thay thế hormone giáp quá mức. Tăng nhẹ yếu tố thấp thì có ý nghĩa lâm sàng không chắc chắn mà bệnh nhân không đau khớp và không viêm bao hoạt dịch lúc khám. Các kết quả xét nghiệm khác không gợi ý có quá trình của bệnh tự miễn.
Điện tâm đồ ghi nhận nhịp nhanh xoang nhưng không đáng kể. Chụp mạch máu phổi CT ngực (hình 1B đến 1D) cho thấy hình kính mờ đa ổ, với một số vùng xuất hiện hình ảnh lát đá, cũng như đám mờ đông đặc ở các vùng giảm đậm độ (-84 đơn vị Hounsfield) phân bố chủ yếu mạch máu quanh phế nang. Nổi hạch bạch huyết trung thất và rốn phổi và khí phế thủng nhẹ chủ yếu thùy trên cả 2 phổi cũng xuất hiện. Không tìm thấy huyết khối trong phổi. Đám mờ đông đặc ở phổi phải tìm thấy trên phim CT lúc bệnh nhân nhập viện lần cuối cùng đã giảm, nhưng lại xuất hiện hình kính mờ với hình lát đá. Bệnh bạch huyết không thay đổi một cách rõ ràng.
Mặc dù chụp nhiều hình ảnh để theo dõi đông đặc trong thùy giữa phổi phải đã giảm, các bằng chứng Xquang phổi kéo dài sau khi điều trị kháng sinh thích hợp bệnh lý nhiễm trùng do MSSA làm dấy lên lo ngại các nguyên nhân khác ngoài nhiễm trùng do vi khuẩn. Hình ảnh lát đá, với sự xuất hiện dày vách liên thùy xếp chồng lên nhau, là dấu hiệu không đặc hiệu liên quan bệnh nhiễm trùng, các bệnh tăng sinh, viêm nhiễm và viêm phổi hít hoặc hít các chất nhiều lipid. Trên hình ảnh học, các giá trị giảm đậm độ (như -150-30 đơn vị Hounsfield) phù hợp với sự xuất hiện của mỡ. Nhiều hình ảnh kính mờ giảm đậm độ, hình lát đá và nổi hạch bạch huyết thuộc rất nhiều bệnh để chẩn đoán phân biệt, như viêm phổi do lipid ngoại sinh, bệnh tích tụ protein phế nang phổi, viêm phổi tắc nghẽn(viêm phổi do lipid nội sinh), viêm phổi tổ chức, nhiễm trùng không điển hình và ung thư biếu mô tuyến chất nhầy hoặc lepidic chiếm ưu thế.
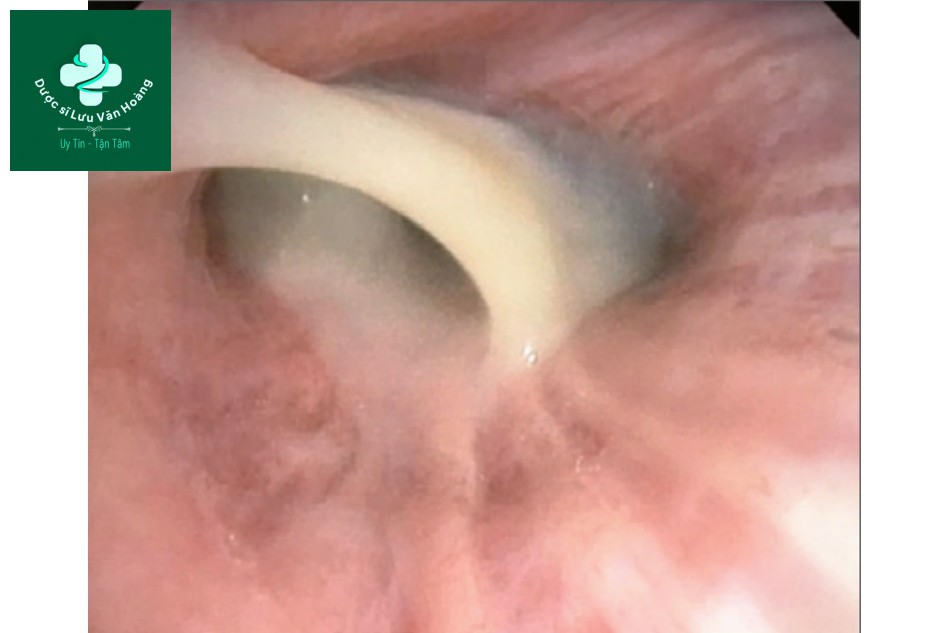
Nội soi phế quản thực hiện vào ngày thứ 3 từ lúc nhập viện cho thấy dịch tiết đục như sữa trong nhánh phế quản thùy dưới phổi phải.
Ngày thứ 3 từ lúc nhập viện, nội soi phế quản bằng ống soi mềm (hình 2) cho thấy nhiều dịch tiết đục như sữa ở cả 2 phổi. Một số vùng niêm mạc phế quản trong phổi phải có hình ảnh đá cuội. Mẫu BAL lấy từ thùy dưới và giữa phổi phải. Xét nghiệm vi sinh học các mẫu bệnh phẩm đường hô hấp, như cấy vi khuẩn hiếu khí và yếm khí, cấy nấm và phết tế bào trực khuẩn nhanh bằng acid đều âm tính. Dịch BAL chủ yếu bạch cầu đa nhân trung tính. Xét nghiệm tế bào học dịch BAL tìm ra các đại thực bào với các không bào tế bào chất lớn. Chọc hút bằng kim nhỏ các hạch bạch huyết trung thất và rốn phổi cho thấy không có bằng chứng ung thư. Mẫu sinh thiết nhánh phế quản sau thùy giữa phổi phải và mẫu sinh thiết xuyên phế quản của thùy giữa và dưới phổi phải được thực hiện. Xét nghiệm mô học các mẫu này phát hiện đại thực bào với các không bào lớn được trộn với các tế bào khổng lồ đa nhân hiện diện trong đường thở và trong vách phế nang và khoang kẽ. Các bằng chứng này giúp đưa ra chẩn đoán viêm phổi do lipid ngoại sinh, một rối loạn do hít phải các chất giàu lipid mạn tính.
Các dấu hiệu viêm phổi do lipid ngoại sinh trong xét nghiệm mô học đặt ra các câu hỏi quan trọng về tiếp xúc các chất giàu lipid. Quan trọng là phải khai thác kỹ càng tiền sử để xác định nguồn gốc hít phải lipid bởi vì điều trị chủ yếu của viêm phổi do lipid ngoại sinh là tránh tiếp xúc với nguồn lipid đó.
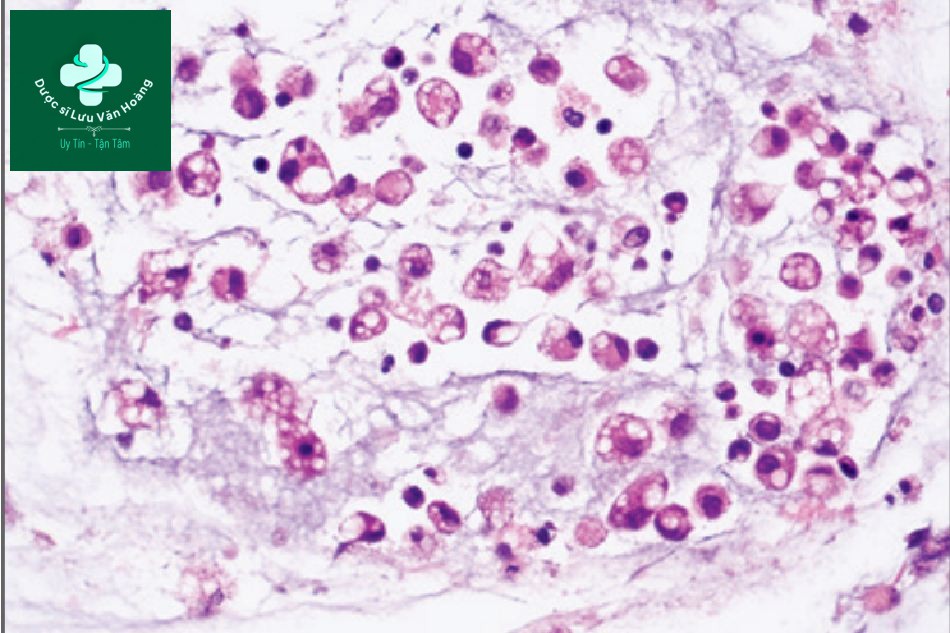
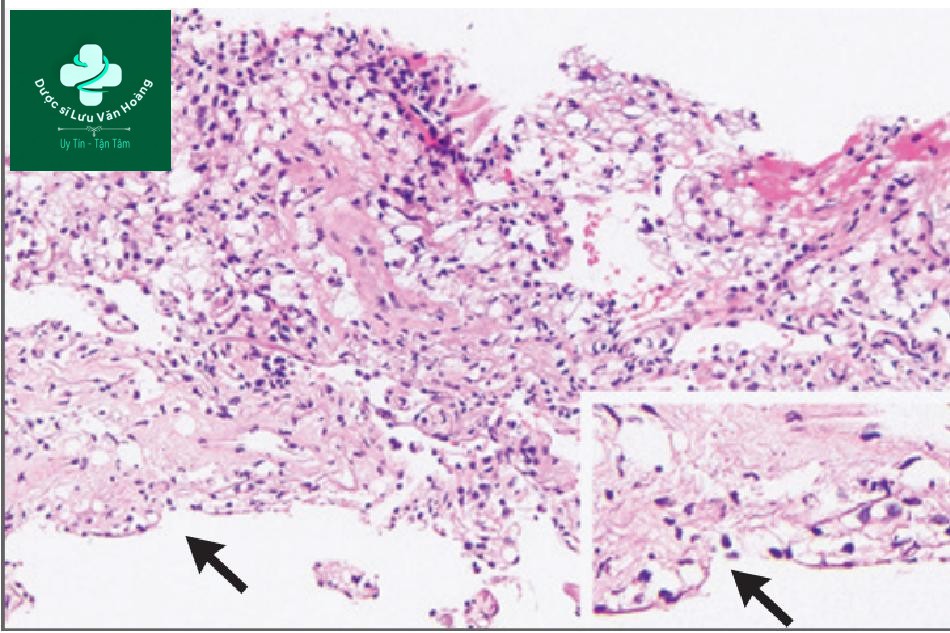
Rửa phế quản-phế nang và các mẫu sinh thiết xuyên phế quản. Nhuộm hematoxylin và eosin của chế phẩm khối tế bào dịch rửa phế quản-phế nang (mẫu A) và nhuộm hematoxylin và eosin chứa mẫu sinh thiết xuyên phế quản (mẫu B) cho thấy các đại thực bào với rất nhiều không bào tế bào chất lớn phản ánh các giọt lipid đã rửa sạch. Một số mẫu lipid hiện diện trong các đại thực bào đường thở, trong khi đó một số lại kết hợp ở khoang kẽ (mẫu B, mũi tên) thông qua tổ chức nguyên bào sợi. Các bằng chứng này xác định chẩn đoán viêm phổi do lipid ngoại sin.
Khi được hỏi thêm, bệnh nhân khai là có uống dầu khoáng như một loại thuốc nhuận tràng trong 10 năm qua. Bệnh nhân uống khoảng 3 muỗng canh dầu khoáng từ 2-3 lần mỗi tuần ngay trước khi đi ngủ. Bệnh nhân cũng dùng son dưỡng môi chứa dầu và paraffin 3 lần/ ngày. Bệnh nhân không dùng dầu gan cá hay các chất bổ sung tương tự. Bệnh nhân được yêu cầu làm một đánh giá về nuốt tại giường cho thấy không có hít sặc, nhưng khi thực hiện nghiệm pháp nuốt bari tiếp theo thì ghi nhận rối loạn nuốt thực quản.
Bởi vì viêm phổi do lipid ngoại sinh là một hội chứng hít phải, bệnh nhân được đánh giá khó khăn trong việc nuốt. Bệnh đốt sống cổ và can thiệp phẫu thuật kết hợp bệnh đốt sống cổ, như bệnh nhân này mắc phải, có thể là biến chứng do khó nuốt thực quản và rối loạn vận động thực quản. Bệnh nhân có đánh giá nuốt bình thường nhưng lại rối loạn vận động thực quản có thể gây nên hít phải không chủ ý, đặc biệt dầu khoáng bệnh nhân uống ngay trước khi đi ngủ. Nhiều chất giàu lipid được các nhà nghiên cứu mô tả là có liên quan viêm phổi do lipid ngoại sinh, bao gồm dầu khoáng, paraffin và petrolatum, tất cả bệnh nhân này đều sử dụng liên tục. Trong thời gian nằm viện, bệnh nhân được cho trì hoãn dùng glucocorticoide và kháng sinh. Bệnh nhân cũng ngưng thở oxy từ ngày 4 nhập viện, và các triệu chứng tự thuyên giảm. Bệnh nhân được khuyên ngưng dùng dầu khoáng và son môi. Bệnh nhân cũng được tư vấn các biện phòng ngừa do hít phải, bao gồm tránh ăn trước khi đi ngủ và khuyến khích kê cao đầu khi ngủ. Bệnh nhân được xuất viện vào ngày thứ 7. Chụp lại CT ngực sau 1 tháng xuất viện cho thấy không còn thay đổi nào đáng ngại về kính mờ loang đa ổ và đám mờ đông đặc; tuy nhiên, tình trạng khó thở đã giảm đáng kể và bệnh nhân có thể đi bộ 2 dặm mà không gặp vấn đề hô hấp nữa. Ran ngáy vẫn còn khi nghe phổi, nhưng bệnh nhân đã hết khò khè thì thở ra và độ bão hòa oxy duy trì khoảng 96% khi hít khí trời.
Bàn luận
Trong ca này, bệnh nhân khó thở và ho tái diễn, có hình ảnh kính mờ xuất hiện hình lát đá. Chẩn đoán phân biệt ban đầu rất nhiều gồm nhiễm trùng, viêm nhiễm và các quá trình tăng sinh. Sau cùng, các bằng chứng trong xét nghiệm tế bào học dịch BAL và xét nghiệm mô học mẫu sinh thiết xuyên phế quản giúp thành lập chẩn đoán viêm phổi do lipid ngoại sinh có tiền sử uống dầu khoáng.
Viêm phổi do lipid là một rối loạn đặc trưng do tích tụ lipid nội sinh hoặc ngoại sinh trong phế nang.
Viêm phổi do lipid nội sinh phản ánh sự tích tụ lipid nội sinh, chủ yếu trong phế nang; đây không phải rối loạn đặc hiệu thay vào đó là thành phần các rối loạn do suy giảm thanh thải surfactant, ví dụ xuất hiện trong tắc nghẽn môi trường phế nang, đại thực bào, suy giảm chức năng hoặc rối loạn chuyển hóa surfactant. Viêm phổi do lipid ngoại sinh là hậu quả do hít phải dầu có nguồn gốc từ động vật, khoáng chất hoặc rau củ. Đây là một trong những rối loạn làm tổn thương phổi do hít phải các chất trong dạ dày hoặc ngoại sinh. Viêm phổi do lipid ngoại sinh do hít phải các chất như sáp dầu khoáng (petroleum jelly), dầu khoáng, dầu thực vật, dùng quá nhiều son môi và nghề nghiệp tiếp xúc với paraffin hoặc các chất dầu khác, như phun sơn và các chất bôi trơn máy móc. Khi uống dầu khoáng, các đặc tính lý sinh của nó cho phép tích tụ trong lớp trên dịch dạ dày, đây là đặc điểm làm tăng nguy cơ hít phải dầu khoáng trên bệnh nhân trào ngược dạ dày thực quản (GERD).
Nhiều chất chứa dầu, bao gồm các thuốc nhuận tràng dầu khoáng, thường được bán mà không có thông tin về tác dụng phụ có thể xảy ra. Ngoài ra, các hướng dẫn sử dụng với những loại dầu khoáng không kê đơn thường khuyến khích dùng trước khi đi ngủ, điều này có thể làm bệnh nhân bị rối loạn chức năng thực quản hay nuốt do đó làm tăng nguy cơ viêm phổi do lipid ngoại sinh. Một khi hít phải, các chất này gây ra phản ứng ngoại lai mạn tính do đó các đại thực bào phế nang thực bào lipid nhưng không thể chuyển hóa chúng. Sau khi các đại thực bào chết, làm giải phóng lipid, ghi nhớ mãi trong chu kỳ chuyển hóa. Hiện tượng sinh lý này có thể kích thích phản ứng u hạt, viêm mạn tính và thậm chí xơ hóa.
Bệnh nhân viêm phổi do lipid ngoại sinh có thể không biểu hiện triệu chứng hoặc hiện diện với các triệu chứng không đặc hiệu, như sốt, khó thở, ho và sụt cân. Xét nghiệm chức năng phổi cho thấy bệnh phổi tắc nghẽn hay hạn chế. Triệu chứng không đặc hiệu khiến chẩn đoán gặp nhiều khó khăn và trì hoãn. Viêm phổi do lipid ngoại sinh thường gặp trong tất cả các nhóm tuổi có xu hướng hít phải, do GERD, bất thường giải phẫu hoặc bệnh thần kinh. Ngoài ra, bệnh nhân viêm phổi do lipid ngoại sinh nghi ngờ do nhiễm vi khuẩn và vi khuẩn lao không điển hình.
Khai thác bệnh sử kỹ càng giúp xác định nguồn lipid hít phải.
Trên xét nghiệm hình ảnh học, viêm phổi do lipid ngoại sinh thường biểu hiện kính mờ hoặc đám mờ đông đặc trong thùy dưới phổi. Các vùng giảm đậm độ (-150 đến -30 đơn vị Hounsfield) trong đám mờ đông đặc, thấy trên bệnh nhân này, gợi ý nhưng không phải chẩn đoán viêm phổi do lipid ngoại sinh và không phải lúc nào cũng xuất hiện. Bệnh nhân cũng xuất hiện các nốt và phì đại hạch bạch huyết, có thể giống ung thư. Hình kính mờ với dày vách liên thùy (hình lát đá) cũng được mô tả có liên quan viêm phổi do lipid ngoại sinh, mặc dù hiện tượng này không đặc hiệu. Các biểu hiện trên hình Xquang ngực của viêm phổi do lipid ngoại sinh thường dai dẳng thậm chí nếu không còn tiếp xúc với nguồn lipid.
BAL được làm để loại trừ nhiễm trùng và ung thư. Dịch BAL lấy từ bệnh nhân viêm phổi do lipid ngoại sinh có thể màu trắng đục hoặc nhờn nhưng đôi khi thiếu đặc tính này. Xét nghiệm tế bào học thì thấy xuất hiện bạch cầu đa nhân trung tính, tế bào lympho, bạch cầu đa nhân ưa acid hoặc hỗn hợp các tế bào viêm. Các không bào tế bào chất trong đại thực bào thường lớn. Mặc dù nhuộm O màu đỏ dầu giúp phát hiện lipid ngoại sinh trong mẫu BAL trên bệnh nhân viêm phổi do lipid ngoại sinh, các bằng chứng này không đặc hiệu, giống như cho rằng nhuộm cũng có thể xác định lipid ngoại sinh liên quan đến nhiều rối loạn trong phổi khác. Xét nghiệm mô học, đại thực bào chứa nhiều lipid kèm theo các bằng chứng viêm mạn tính, như sự hiện diện của mô bào (histiocyte), tế bào khổng lồ, các tế bào viêm khác và xơ hóa trong sự kết hợp khác nhau của chúng. Một mẫu sinh thiết xuyên phế quản nhỏ có thể phù hợp nhằm chẩn đoán xác định viêm phổi do lipid ngoại sinh. Trên bệnh nhân này, phản ứng tăng bạch cầu đa nhân trung tính với nhiễm MSSA tại thời điểm BAL ban đầu có thể giảm độ nhạy phát hiện các đặc trưng của viêm phổi do lipid ngoại sinh. Mẫu dịch BAL thứ hai gợi ý cao hơn viêm phổi do lipid ngoại sinh, và mẫu sinh thiết xuyên phế quản mang tính chẩn đoán xác định, do đó giúp bệnh nhân không cần thực hiện một thủ thuật xâm lấn hơn nữa.
Điều trị viêm phổi do lipid ngoại sinh tập trung ngăn chặn tiếp xúc với lipid. Bệnh nhân này lâm sàng đã cải thiện sau khi ngưng sử dụng dầu khoáng và son môi, mặc dù nhiều bất thường trên Xquang ngực vẫn kéo dài. Trong một loạt bệnh nhân với chẩn đoán tương tự mà đã loại bỏ các yếu tố tiếp xúc, triệu chứng lâm sàng giảm từ 25-46% bệnh nhân và cải thiện hình ảnh Xquang ngực từ 33-43%. Các báo cáo giai thoại mô tả cải thiện lâm sàng trong các ca viêm phổi do lipid ngoại sinh mức độ nặng sau khi điều trị bằng glucocorticoide toàn thân, nhưng vai trò của glucocorticoide trong điều trị vẫn còn bàn luận. Các ca lâm sàng báo cáo cũng chứng minh cải thiện sau điều trị bằng cách lau rửa toàn bộ phổi để loại bỏ các chất lipid. Thực hiện phẫu thuật cắt bỏ khá hiếm làm khi viêm phổi do lipid ngoại sinh khu trú hoặc biến chứng do nhiễm trùng tái diễn. Đáp ứng ban đầu của bệnh nhân với kháng sinh sau khi nhập viện phù hợp với sự hiện diện bội nhiễm tại thời điểm đó.
Bệnh nhân này bị ho và khó hở tái diễn cùng với hình ảnh Xquang và mô học phù hợp với viêm phổi do lipid ngoại sinh gây ra do sử dụng kéo dài hàng đêm dầu khoáng như thuốc nhuận tràng. Thói quen dùng dầu khoáng ngay trước khi đi ngủ ở tư thế nằm ngửa và xuất hiện rối loạn vận động thực quản, được xác định khi làm nghiệm pháp nuốt barium, cho thấy phần lớn nghiêng về viêm phổi do hít dầu khoáng. Trường hợp này làm nổi bật những thách thức trong chẩn đoán viêm phổi do lipid ngoại sinh, mà không có triệu chứng lâm sàng đặc hiệu có thể giống với các bệnh lý nhiễm trùng khác, bệnh tăng sinh hay viêm khác.
Tài liệu tham khảo
- Marchiori E, Zanetti G, Mano CM, Hochhegger B. Exogenous lipoid pneu[1]monia: clinical and radiological manifes[1]tations. Respir Med 2011; 105: 659-66.
- Gondouin A, Manzoni P, Ranfaing E, et al. Exogenous lipid pneumonia: a retro[1]spective multicentre study of 44 cases in France. Eur Respir J 1996; 9: 1463-9.
- Betancourt SL, Martinez-Jimenez S, Rossi SE, Truong MT, Carrillo J, Erasmus JJ. Lipoid pneumonia: spectrum of clini[1]cal and radiologic manifestations. AJR Am J Roentgenol 2010; 194: 103-9.
- Guo M, Liu J, Jiang B. Exogenous lipid pneumonia in old people caused by aspiration: two case reports and literature review. Respir Med Case Rep 2019; 27: 100850.
- Sung S, Tazelaar HD, Crapanzano JP, Nassar A, Saqi A. Adult exogenous lipoid pneumonia: a rare and underrecognized entity in cytology — a case series. Cyto[1]journal 2018; 15: 17.
- Hadda V, Khilnani GC. Lipoid pneu[1]monia: an overview. Expert Rev Respir Med 2010; 4: 799-807.
- Samhouri BF, Tandon YK, Hartman TE, et al. Presenting clinicoradiologic fea[1]tures, causes, and clinical course of exogenous lipoid pneumonia in adults. Chest 2021; 160: 624-32.
- Cozzi D, Bindi A, Cavigli E, et al. Exogenous lipoid pneumonia: when radiolo[1]gist makes the difference. Radiol Med 2021; 126: 22-8.
- Laurent F, Philippe JC, Vergier B, et al. Exogenous lipoid pneumonia: HRCT, MR, and pathologic findings. Eur Radiol 1999; 9: 1190-6.
- Baron SE, Haramati LB, Rivera VT. Radiological and clinical findings in acute and chronic exogenous lipoid pneumonia. J Thorac Imaging 2003; 18: 217-24.
- Kilaru H, Prasad S, Radha S, Nallagonda R, Kilaru SC, Nandury EC. Nasal application of petrolatum ointment — a silent cause of exogenous lipoid pneumo[1]nia: successfully treated with predniso[1]lone. Respir Med Case Rep 2017; 22: 98- 100.
- Shang L, Gu X, Du S, Wang Y, Cao B, Wang C. The efficacy and safety of thera[1]peutic lung lavage for exogenous lipoid pneumonia: a systematic review. Clin Respir J 2021; 15: 134-46.
- Chang HY, Chen CW, Chen CY, et al. Successful treatment of diffuse lipoid pneumonitis with whole lung lavage. Thorax 1993; 48: 947-8.
- Lee AS, Lee JS, He Z, Ryu JH. Reflux[1]aspiration in chronic lung disease. Ann Am Thorac Soc 2020; 17: 15.