Y tế - Sức Khỏe
Viêm mũi dị ứng (AR): chẩn đoán và một số các liệu pháp điều trị bệnh
Lượt dịch: NT HΝ
Tổng quan
Viêm mũi dị ứng (AR) là một bệnh lý thường gặp có mối liên hệ chặt chẽ với hen và viêm kết mạc. Các triệu chứng điển hình bao gồm ngạt mũi, ngứa mũi, chảy nước mũi và hắt hơi. Việc hỏi bệnh sử chi tiết, khám lâm sàng và test dị nguyên là rất quan trọng để xác định chẩn đoán AR. Corticosteroid xịt mũi và thuốc kháng histamine thế hệ thứ hai là các thuốc điều trị chính. Liệu pháp miễn dịch với dị nguyên là một phương pháp điều chỉnh miễn dịch hiệu quả, được sử dụng bổ trợ hoặc thay thế cho liệu pháp dược lý.
Giới thiệu
Viêm mũi được định nghĩa là tình trạng viêm niêm mạc mũi. Đây là một bệnh lý thường gặp, ảnh hưởng đến khoảng 40% dân số. Viêm mũi dị ứng (AR) là dạng viêm mũi mạn tính thường gặp nhất, ảnh hưởng đến 20% dân số ở Canada, và các bằng chứng cho thấy tỷ lệ mắc bệnh đang ngày càng gia tăng. Viêm mũi dị ứng nặng có liên quan đến những suy giảm đáng kể về chất lượng cuộc sống, giấc ngủ và hiệu suất làm việc.
Trước đây, viêm mũi dị ứng được coi là một bệnh lý khu trú tại mũi, nhưng các bằng chứng gần đây cho thấy nó có thể là một phần của bệnh lý đường hô hấp. Có nhiều mối liên hệ về mặt sinh lý, chức năng và miễn dịch giữa đường hô hấp trên (mũi, khoang mũi, xoang cạnh mũi, vòi Eustach, hầu và thanh quản) và đường hô hấp dưới (khí quản, nhánh phế quản, tiều phế quản và phổi). Ví dụ, cả hai đều chứa biểu mô có lông chuyển, bao gồm các tế bào goblet tiết chất nhầy, giúp lọc không khí đi vào và bảo vệ cấu trúc bên trong đường hô hấp.
Hơn nữa, lớp dưới niêm mạc của đường hô hấp trên và đường hô hấp dưới gồm một lớp mạch máu, tuyến nhầy, tế bào đệm, dây thần kinh và tế bào phản ứng viêm. Các bằng chứng đã cho thấy rằng việc kích thích dị nguyên ở đường hô hấp trên không chỉ gây phản ứng viêm cục bộ, mà còn gây ra các phản ứng viêm ở đường hô hấp dưới, điều này được củng cố bởi thực tế rằng viêm mũi và hen thường cùng tồn tại. Do đó, viêm mũi dị ứng và hen dường như đại diện cho một bệnh lý viêm đường hô hấp kết hợp, và cần được xem xét để đảm bảo việc đánh giá và quản lý tối ưu cho bệnh nhân viêm mũi dị ứng.
Trong viêm mũi dị ứng, nhiều tế bào viêm bao gồm tế bào mast, tế bào TCD4+, tế bào B, đại thực bào và bạch cầu ái toan thâm nhập vào niêm mạc mũi khi tiếp xúc với dị nguyên kích thích. Ở những người bị dị ứng, các tế bào T thâm nhập vào niêm mạc mũi chủ yếu là Th2 và tiết ra các cytokine (ví dụ: IL-3, IL-4, IL-5 và IL-13), những chất này thúc đẩy quá trình sản xuất IgE từ tương bào. Sự liên kết chéo của IgE gắn trên bề mặt tế bào mast với dị nguyên sẽ kích hoạt giải phóng các chất trung gian, như histamine và leukotriene, gây ra hiện tượng giãn tiều động mạch, tăng tính thấm thành mạch, ngứa, chảy mũi, tiết dịch nhầy và co thắt cơ trơn ở phổi. Các chất trung gian và cytokine được giải phóng trong giai đoạn sớm của phản ứng miễn dịch với dị nguyên kích thích sẽ khởi phát phản ứng viêm tiếp theo trong 4 đến 8 giờ sau đó (phản ứng viêm giai đoạn muộn), gây ra các triệu chứng tái phát (thường là ngạt mũi), thường dai dẳng.
Phân loại
Viêm mũi được phân loại thành các nhóm sau đây dựa theo nguyên nhân: trung gian IgE (dị ứng), autonomic, nhiễm trùng và vô căn (không rõ nguyên nhân).
Bảng 1. Phân loại viêm mũi theo nguyên nhân
| Mô tả | |
| Trung gian IgE (dị ứng) | Viêm niêm mạc mũi trung gian IgE, gây thâm nhập bạch cầu ái toan và tế bào Th2 vào niêm mạc mũi.
Được phân loại thành từng đợt hoặc dai dẳng. |
| Autonomic | Vasomotor
Do thuốc Suy giáp Nội tiết tố Viêm mũi không do dị ứng kèm hội chứng tăng bạch cầu ái toan (NARES) |
| Nhiễm trùng | Do nhiễm virus (thường gặp nhất), vi khuẩn hoặc nấm |
| Vô căn | Không thể xác định được nguyên nhân |
Trước đây, viêm mũi dị ứng được chia thành 2 dạng: theo mùa (xảy ra trong mùa cụ thể) hoặc quanh năm. Tuy nhiên, không phải tất cả bệnh nhân đều phù hợp với các phân loại này. Ví dụ, một số tác nhân gây dị ứng như phấn hoa có thể theo mùa ở những vùng khí hậu lạnh, nhưng lại xuất hiện quanh năm ở vùng khí hậu ẩm hơn. Do đó, AR hiện nay được phân loại dựa vào thời gian xuất hiện triệu chứng (từng đợt hoặc dai dẳng) và mức độ nghiêm trọng (nhẹ, trung bình hoặc nặng) (Hình 1). Hướng dẫn của ARIA (Allergic Rhinitis and its Impact on Asthma) định nghĩa viêm mũi dị ứng “từng đợt” (intermittent) là các triệu chứng xuất hiện ít hơn 4 ngày trong tuần hoặc kéo dài dưới 4 tuần liên tiếp, và AR “dai dẳng” (persistent) là các triệu chứng xuất hiện hơn 4 ngày trong tuần và kéo dài hơn 4 tuần liên tiếp. Các triệu chứng được coi là nhẹ khi bệnh nhân không bị ảnh hưởng đến giấc ngủ và có thể thực hiện các hoạt động bình thường (bao gồm công việc học tập). Các triệu chứng được coi là trung bình/nặng nếu chúng ảnh hưởng đáng kể đến giấc ngủ hoặc các hoạt động sinh hoạt hàng ngày, và/hoặc nếu bệnh nhân cảm thấy khó chịu. Việc đánh giá mức độ nghiêm trọng và thời gian của triệu chứng là rất quan trọng vì nó sẽ định hướng cách tiếp cận quản lý phù hợp cho từng bệnh nhân.
Phân loại viêm mũi dị ứng theo thời gian và mức độ nghiêm trọng của triệu chứng
- Từng đợt
Triệu chứng < 4 ngày/tuần hoặc < 4 tuần liên tiếp
- Dai dẳng
Triệu chứng > 4 ngày/tuần hoặc > 4 tuần liên tiếp
- Nhẹ
Ngủ bình thường
Không ảnh hưởng đến sinh hoạt hàng ngày, thể thao, giải trí
Làm việc học tập bình thường
Không có triệu chứng gây khó chịu
- Trung bình-nặng
Khó ngủ, hoặc
Ảnh hưởng đến sinh hoạt hàng ngày, thể thao, giải trí, hoặc
Ảnh hưởng để công việc học tập, hoặc
Có triệu chứng gây khó chịu
Hai loại viêm mũi đã được phân loại thêm và đề cập đến là: viêm mũi nghề nghiệp (occupational rhinitis) và viêm mũi dị ứng cục bộ (local allergic rhinitis).
Viêm mũi nghề nghiệp
Viêm mũi nghề nghiệp là một tình trạng viêm của mũi do tiếp xúc với môi trường làm việc cụ thể. Các triệu chứng bao gồm hạn chế thông khí, tăng xuất tiết, hắt hơi và ngứa mũi, không do các kích thích bởi các yếu tố ngoài nơi làm việc. Các ngành nghề có nguy cơ cao bao gồm nhân viên phòng thí nghiệm, chế biến thực phẩm, bác sĩ thú y, nông dân và công nhân trong các ngành sản xuất. Thường khởi phát trong hai năm đầu làm việc, có thể qua trung gian IgE do nhạy cảm với dị nguyên hoặc do kích ứng đường hô hấp. Triệu chứng xuất hiện ngay lập tức hoặc vài giờ sau khi tiếp xúc, thường kèm theo các triệu chứng ở mắt và ở phổi. Chẩn đoán dựa vào bệnh sử, tiền sử, khám lâm sàng và khảo sát tại nơi làm việc cũng như xét nghiệm dị nguyên. Điều trị tập trung vào việc tránh tiếp xúc với tác nhân gây bệnh và sử dụng thuốc điều trị khi cần. Có rất ít bằng chứng cho thấy viêm mũi nghề nghiệp tiến triển thành hen, mặc dù điều này có thể xảy ra. Vì vậy, bệnh nhân thường không được khuyến cáo bỏ việc nếu triệu chứng có thể được kiểm soát hiệu quả.
Viêm mũi dị ứng cục bộ (LAR)
Viêm mũi dị ứng cục bộ là một thể lâm sàng đặc trưng với phản ứng dị ứng khu trú tại niêm mạc mũi, không có bằng chứng về hiện tượng atropy toàn thân. Theo định nghĩa, bệnh nhân LAR có:
- Tiền sử triệu chứng xuất hiện khi tiếp xúc với dị nguyên theo mùa và/hoặc quanh năm
- Không phát hiện được dị nguyên qua test lấy da hoặc IgE đặc hiệu
- Kết quả dương tính với xét nghiệm kích thích dị nguyên trong mũi
Lưu ý là xét nghiệm kích thích dị nguyên trong mũi không phải lúc nào cũng có sẵn trong thực hành lâm sàng thường quy.
Cho đến nay, không có bằng chứng nào cho thấy viêm mũi dị ứng cục bộ là tiền đề dẫn đến viêm mũi dị ứng toàn thân, vì vậy các nghiên cứu theo dõi không ghi nhận sự tiến triển thành AR điển hình ở những bệnh nhân này. Tuy nhiên, thời gian theo dõi có thể chưa đủ dài để phát hiện sự tiến triển của bệnh.
Chẩn đoán và xét nghiệm
Viêm mũi dị ứng thường là một tình trạng kéo dài. Bệnh nhân mắc AR thường không nhận thức được ảnh hưởng của bệnh đến chất lượng cuộc sống và các hoạt động khác, do đó họ không thường xuyên đi khám tại các cơ sở y tế. Điều này được cho là những bệnh nhân có triệu chứng kéo dài quanh năm có thể dần thích nghi và không coi triệu chứng của mình là quan trọng. Thêm vào đó, các bác sĩ cũng có thể bỏ sót việc hỏi bệnh nhân về tình trạng này trong các lần kiểm tra sức khỏe định kỳ. Việc sàng lọc viêm mũi đặc biệt quan trọng ở những bệnh nhân bị hen, vì các nghiên cứu chỉ ra rằng viêm mũi xuất hiện ở 95% bệnh nhân hen.
Khai thác tiền sử, bệnh sử và khám lâm sàng kỹ lưỡng là nền tảng quan trọng để chẩn đoán viêm mũi dị ứng. Xét nghiệm dị nguyên cũng rất quan trọng để xác nhận rằng dị ứng là nguyên nhân gây viêm mũi. Chuyển bệnh nhân đến chuyên gia dị ứng nên được xem xét nếu chẩn đoán viêm mũi dị ứng chưa được xác định rõ.
Tiền sử bệnh sử
Trong quá trình khai thác tiền sử bệnh, bệnh nhân thường mô tả các triệu chứng kinh điển của viêm mũi dị ứng bao gồm: ngạt mũi, ngứa mũi, chảy mũi và hắt hơi. Viêm kết mạc dị ứng cũng thường liên quan đến viêm mũi dị ứng và triệu chứng điển hình bao gồm đỏ mắt, chảy nước mắt và ngứa mắt. Chảy dịch thành sau họng do viêm mũi có thể gây ho hoặc cảm giác có đờm trong họng.
Khuyến cáo khai thác kỹ về môi trường gia đình và nơi làm việc/trường học của bệnh nhân để xác định các tác nhân gây viêm mũi dị ứng. Môi trường nên tập trung vào các dị nguyên thường gặp và có thể liên quan AR, bao gồm: phấn hoa, lông động vật, khói thuốc lá hoặc độ ẩm trong nhà, cũng như các chất độc hại khác mà bệnh nhân có thể tiếp xúc tại nơi làm việc hoặc ở nhà. Việc sử dụng một số loại thuốc (ví dụ: chẹn beta, acid acetylsalicylic, NSAIDs, ức chế men chuyển và hormone thay thế) cũng như việc sử dụng cocaine để giải trí có thể gây ra các triệu chứng viêm mũi. Do đó, cần hỏi bệnh nhân về việc sử dụng thuốc hoặc chất kích thích hiện tại hoặc gần đây.
Tiền sử bệnh cũng cần bao gồm việc hỏi bệnh nhân về tiền sử gia đình có mắc các bệnh lý atopy, ảnh hưởng đến chất lượng cuộc sống và sự hiện diện của các bệnh đồng mắc như hen, ngủ ngáy, ngưng thở khi ngủ, viêm xoang, viêm tai giữa hoặc polyp mũi. Bệnh nhân có thể cho rằng các triệu chứng mũi kéo dài là do “cảm lạnh”, vì vậy cũng cần ghi nhận tần suất và thời gian xuất hiện của các đợt nhiễm virus đường hô hấp trên.
Trước khi tìm đến cơ sở y tế, bệnh nhân thường tự dùng các loại thuốc không kê đơn hoặc các loại thuốc khác để kiểm soát triệu chứng của mình. Đánh giá đáp ứng của bệnh nhân với các điều trị này có thể cung cấp thêm thông tin trong chẩn đoán và hướng quản lý tiếp theo trong viêm mũi dị ứng. Ví dụ, triệu chứng cải thiện sau dùng thuốc kháng histamine thế hệ thứ hai là một chỉ điểm mạnh mẽ gợi ý nguyên nhân dị ứng. Tuy nhiên, cần lưu ý những đáp ứng với thuốc kháng histamine thế hệ thứ nhất (vd, diphehydramine, brompheniramine maleate, chlorpheniramine maleate, clesmatine) không chỉ điểm nhóm nguyên nhân dị ứng, vì các đặc tính kháng cholinergic và an thần của những loại thuốc này có thể làm giảm chảy mũi và cải thiện chất lượng giấc ngủ mà không phụ thuộc vào việc viêm có phải do dị ứng hay không. Đáp ứng với corticosteroid dạng xịt cũng gợi ý nguyên nhân dị ứng và thường cho thấy rằng việc điều trị này sẽ tiếp tục mang lại lợi ích trong tương lai. Nếu corticosteroid dạng xịt mũi đã từng được sử dụng, việc xác định thời gian điều trị, mức độ tuân thủ và kỹ thuật sử dụng là rất quan trọng để đánh giá liệu là thử nghiệm điều trị có phù hợp không, vì corticosteroid dạng xịt mũi có thể mất 2-4 tuần để đạt được hiệu quả.
Khám lâm sàng
Việc khám lâm sàng đối với bệnh nhân nghi ngờ viêm mũi dị ứng nên bao gồm đánh giá các dấu hiệu bên ngoài, mũi, tai, xoang, thành sau họng, phổi và da. Các dấu hiệu bên ngoài có thể gợi ý viêm mũi dị ứng bao gồm: thở bằng miệng kéo dài, hay cọ mũi hoặc có nếp nhăn ngang rõ rệt trên mũi, hay hít mũi hoặc đằng hắng, và quầng thâm dị ứng. Khám mũi thường cho thấy tình trạng sưng niêm mạc mũi và tiết dịch nhầy nhạt màu, loãng. Cần cân nhắc thực hiện nội soi mũi để đánh giá các bất thường về cấu trúc, bao gồm lệch vách ngăn mũi, loét và polyp mũi.
Tai thường có vẻ bình thường ở bệnh nhân viêm mũi dị ứng; tuy nhiên, đánh giá rối loạn chức năng vòi Eustach bằng cách sử dụng kính soi tai khí nén nên được xem xét. Nghiệm pháp Valsalva (tăng áp lực trong khoang mũi bằng cách cố gắng thôi ra qua mũi trong khi bịt kín mũi) cũng có thể được sử dụng để đánh giá xem có dịch sau màng nhĩ hay không.
Việc khám xoang nên bao gồm việc sờ nắn các xoang để kiểm tra dấu hiệu đau hoặc gõ nhẹ vào răng hàm trên bằng que đè lưỡi để phát hiện sự nhạy cảm. Thành sau họng cũng cần được kiểm tra để phát hiện các dấu hiệu chảy dịch thành sau họng. Ngoài ra, cần khám kỹ phổi và da để tìm các dấu hiệu của hen đi kèm (ví dụ: khò khè) hoặc viêm da.
Xét nghiệm chẩn đoán
Mặc dù khai thác chi tiết bệnh sử, tiền sử và khám lâm sàng kĩ lưỡng để đưa ra chẩn đoán viêm sàng viêm mũi, nhưng cần thực hiện các xét nghiệm chẩn đoán bổ sung để xác nhận viêm mũi có phải do nguyên nhân dị ứng gây ra. Test lấy da được coi là phương pháp chính để xác định các tác nhân dị ứng cụ thể gây viêm mũi. Thuốc kháng histamine có thể gây ảnh hưởng đến việc diễn giải kết quả test lẩy da, do đó cần ngừng sử dụng thuốc 5-7 ngày trước khi làm test. Một giải pháp thay thế hợp lý cho test lấy da là xét nghiệm IgE đặc hiệu với dị nguyên. Các xét nghiệm này có thể được thực hiện ở những bệnh nhân không ngừng dùng thuốc kháng histamine để làm test lẩy da, những người không thể đến trực tiếp để làm xét nghiệm hoặc những bệnh nhân bị chàm lan rộng khiến họ không thể làm được test lấy da. Test lẩy da được coi là nhạy hơn và hiệu quả hơn về mặt chi phí so với xét nghiệm IgE đặc hiệu trong huyết thanh, đồng thời có ưu điểm là cho kết quả ngay lập tức. Tuy nhiên, xét nghiệm IgE đặc hiệu trong huyết thanh là một lựa chọn thay thế chấp nhận được trong hỗ trợ chẩn đoán và điều trị.
Việc xét nghiệm dị nguyên thức ăn chỉ dựa vào triệu chứng của viêm mũi dị ứng không được khuyến cáo. Ngoài ra, chụp xoang mũi cũng không được khuyến cáo trên bệnh nhân chỉ có triệu chứng gợi ý viêm mũi dị ứng.
Điều trị
Mục tiêu điều trị viêm mũi dị ứng là giảm bớt triệu chứng. Các lựa chọn điều trị để đạt được mục tiêu này bao gồm các biện pháp tránh tiếp xúc dị nguyên, rửa mũi bằng nước muối sinh lý, thuốc kháng histamine đường uống, corticosteroid dạng xịt mũi, thuốc xịt kết hợp corticosteroid/kháng histamine, thuốc đối kháng thụ thể leukotriene (LTRAs) và liệu pháp miễn dịch dị nguyên (allergen immunotherapy).
Các liệu pháp khác có thể hữu ích đối với một số bệnh nhân bao gồm thuốc corticosteroid đường uống và thuốc trị ngạt mũi (decongestants). Viêm mũi dị ứng và hen dường như là một bệnh viêm đường hô hấp kết hợp, do đó việc điều trị hen là một yếu tố quan trọng cần xem xét ở những bệnh nhân bị viêm mũi dị ứng. Trong bất kỳ giai đoạn nào, nên cân nhắc chuyển bệnh nhân đến bác sĩ chuyên khoa dị ứng để chẩn đoán xác định và thảo luận về phương pháp điều trị/quản lý.
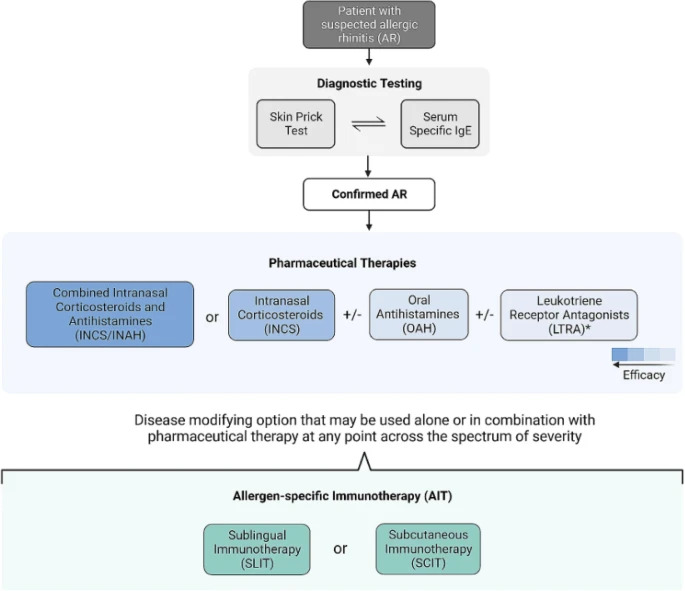
Tránh tiếp xúc dị nguyên
Điều trị đầu tiên đối với viêm mũi dị ứng là tránh tiếp xúc với các dị nguyên liên quan (ví dụ: mạt bụi nhà, nấm mốc, thú cưng, phấn hoa) và các chất kích thích (ví dụ: khói thuốc lá) trong khả năng có thể.
Nước muối sinh lý vô trùng
Rửa mũi bằng nước muối sinh lý vô trùng đã được chứng minh là giúp cải thiện triệu chứng và chất lượng cuộc sống đồng thời làm giảm nhu cầu sử dụng thuốc ở những bệnh nhân viêm mũi dị ứng. Phương pháp này cũng giúp duy trì độ ẩm ở mũi và làm sạch chất nhầy. Nước muối sinh lý vô trùng là một lựa chọn dễ sử dụng, chi phí thấp, bệnh nhân có thể tự trang bị, không có tác dụng phụ tiềm ẩn như trong các liệu pháp dùng thuốc.
Thuốc kháng histamine
Thuốc kháng histamine thế hệ thứ 2 đường uống, như desloratadine (Aerius), fexofenadine (Allegra), loratadine (Claritin), cetirizine (Reactine), bilastine (Blexten) và rupatadine (Rupall) có thể được dùng như liệu pháp đầu tay cho bệnh nhân viêm mũi dị ứng. Thuốc kháng histamine thế hệ 2 đường uống đã được chứng minh là hiệu quả trong giảm hắt hơi, ngứa mũi và chảy mũi khi được sử dụng đều đặn vào thời điểm triệu chứng đạt mức tối đa hoặc trước khi tiếp xúc với dị nguyên. Mặc dù hiệu quả của chúng thấp hơn so với corticosteroid dạng xịt mũi, nhưng chúng có thể là lựa chọn ưu tiên cho bệnh nhân dựa trên mong muốn của người bệnh.
Mặc dù các thuốc kháng histamine thế hệ 1 (ví dụ: diphehydramine, chlorpheniramine) cũng có hiệu quả trong việc giảm triệu chứng, nhưng chúng đã được chứng minh là có tác động tiêu cực đến nhận thức và khả năng hoạt động. Vì thế, chúng không được khuyến cáo trong điều trị viêm mũi dị ứng.
Corticosteroid xịt mũi
Corticosteroid dạng xịt mũi là liệu pháp đầu tay cho bệnh nhân viêm mũi dị ứng (AR) và có thể được sử dụng đơn độc hoặc kết hợp với thuốc kháng histamine đường uống. Khi được sử dụng đúng cách và đều đặn, corticosteroid dạng xịt mũi có hiệu quả trong việc giảm viêm niêm mạc mũi và cải thiện bệnh lý liên quan đến niêm mạc. Các nghiên cứu và phân tích tổng hợp cho thấy corticosteroid dạng xịt mũi vượt trội hơn so với thuốc kháng histamine và thuốc đối kháng thụ thể leukotriene (LTRAs) trong việc kiểm soát các triệu chứng AR, bao gồm ngạt mũi và chảy mũi. Chúng cũng đã được chứng minh là cải thiện các triệu chứng ở mắt và giảm các triệu chứng đường hô hấp dưới ở bệnh nhân có hen đồng mắc.
Các corticosteroid dạng xịt mũi được phê duyệt tại Canada bao gồm fluticasone furoate (Avamys), beclomethasone (Beconase), fluticasone propionate (Flonase), triamcinolone acetonide (Nasacort), mometasone furoate (Nasonex), ciclesonide (Omnaris) và budesonide (Rhinocort). Lý tưởng nhất là nên bắt đầu sử dụng corticosteroid dạng xịt mũi ngay trước khi tiếp xúc với các dị nguyên liên quan. Do hiệu quả tối đa có thể cần đến vài ngày để đạt được, nên sử dụng chúng một cách đều đặn.
Tác dụng phụ thường gặp nhất của corticosteroid dạng xịt mũi là kích ứng và rát mũi. Các tác dụng phụ này thường có thể ngăn ngừa bằng cách hướng tia xịt hơi lệch khỏi vách ngăn mũi. Bằng chứng cho thấy beclomethasone và triamcinolone có thể làm chậm sự phát triển ở trẻ em so với giả dược, tuy nhiên còn thiếu các nghiên cứu dài hạn về ảnh hưởng của liều thông thường beclomethasone dạng xịt mũi đối với sự phát triển.
Điều quan trọng cần lưu ý là hầu hết bệnh nhân bị viêm mũi dị ứng khi đến khám đều có triệu chứng mức độ trung bình-nặng và cần sử dụng corticosteroid dạng xịt mũi. Bousquet và cộng sự đã ghi nhận kết quả cải thiện ở các bệnh nhân có triệu chứng trung bình đến nặng khi được điều trị bằng cách kết hợp các thuốc này.
Kết hợp corticosteroid và kháng histamine dạng xịt mũi
Nếu corticosteroid dạng xịt mũi không hiệu quả, có thể thử sử dụng thuốc xịt kết hợp corticosteroid/kháng histamine, chẳng hạn như fluticasone propionate/azelastine hydrochloride (Dymista) hoặc olopatadine hydrochloride/mometasone furoate monohydrate (Ryaltris). Các thuốc xịt kết hợp này đã được chứng minh là có hiệu quả trong vài phút, và hiệu quả hơn so với từng thành phần riêng lẻ, với độ an toàn tương tự như corticosteroid dạng xịt mũi. Thuốc xịt kết hợp corticosteroid/kháng histamine cũng vượt trội hơn so với việc sử dụng thuốc kháng histamine đường uống kết hợp với corticosteroid dạng xịt mũi. Tuy nhiên, chưa có dữ liệu có sự khác biệt nào về hiệu quả giữa hai phương pháp này sau khi sử dụng lâu dài hay không.
Thuốc đối vận thụ thể leukotriene (LTRAS)
Các thuốc đối vận thụ thể leukotriene như montelukast và zafirlukast cũng hiệu quả trong điều trị viêm mũi dị ứng; tuy nhiên, chúng không có vẻ hiệu quả bằng corticosteroid dạng xịt mũi. Mặc dù trong một nghiên cứu ngắn hạn cho thấy sự kết hợp giữa LTRAS và thuốc kháng histamine có hiệu quả tương đương với corticosteroid dạng xịt mũi, nhưng các nghiên cứu dài hạn đã chứng minh rằng corticosteroid dạng xịt mũi hiệu quả hơn trong việc làm giảm các triệu chứng về đêm và triệu chứng ở mũi. Hiện tại, montelukast là LTRA duy nhất được chỉ định để điều trị viêm mũi dị ứng ở người lớn tại Canada.
LTRAS nên được cân nhắc sử dụng khi các điều trị khác như thuốc kháng histamine đường uống, corticosteroid dạng xịt mũi và/hoặc thuốc xịt kết hợp corticosteroid/kháng histamine không được dung nạp tốt hoặc không đủ hiệu quả trong việc kiểm soát triệu chứng. LTRAs được chứng minh là cải thiện khả năng kiểm soát triệu chứng viêm mũi vào ban đêm. Nếu bệnh nhân có cả bệnh hen đồng mắc, LTRA có thể mang lại lợi ích cho cả hai tình trạng bệnh lý. Tuy nhiên, LTRAs có thể đi kèm với nguy cơ gây ra các biến cố tâm thần kinh, đặc biệt là ở trẻ dưới 6 tuổi, nên nếu kê đơn, bệnh nhân cần được theo dõi các triệu chứng này.
Đúc kết lâm sàng
AR có mối liên quan chặt chẽ với hen và viêm kết mạc.
Test dị nguyên (allergen skin testing) là phương pháp chẩn đoán tốt nhất để xác định AR. Tuy nhiên, xét nghiệm IgE đặc hiệu trong huyết thanh cũng là một lựa chọn hợp lý.
Corticosteroid xịt mũi là phương pháp điều trị chính cho hầu hết bệnh nhân mắc AR. Thuốc kháng histamin uống thế hệ thứ hai cũng có thể được sử dụng như liệu pháp điều trị đầu tay.
Liệu pháp miễn dịch với dị nguyên là một phương pháp điều chỉnh miễn dịch hiệu quả, được sử dụng kết hợp hoặc thay thế cho liệu pháp dược lý.
Ở bất kỳ giai đoạn nào trong quá trình điều trị bệnh nhân AR, nên cân nhắc chuyển bệnh nhân đến bác sĩ chuyên khoa dị ứng để xác nhận chẩn đoán và thảo luận về các phương pháp điều trị quản lý.
Tài liệu tham khảo
- Rosenfield L, Keith PK, Quirt J, Small P, Ellis AK. Viêm mũi dị ứng. Hen suyễn dị ứng lâm sàng miễn dịch. 27 tháng 12 năm 2024; 20 (Phụ lục 3): 74. doi: 10.1186/s13223-024-00923-6. PMID: 39731198; PMCID: PMC11681636.

