Y tế - Sức Khỏe
Sự kết hợp 2 thuốc đối kháng nhau trong cùng một sản phẩm
Phối hợp hai thuốc đối kháng tác dụng với nhau?
“Hai ta như ngày nắng tránh ngày mưa
Như mặt trăng mặt trời cách trở
Như sao Hôm sao Mai không cùng ở
Có bao giờ cùng trở lại vườn xưa?”
(“Vườn xưa” – Tế Hanh)
Tháng 09/2024, Cục Quản lý Thực phẩm và Dược phẩm Mỹ (FDA) phê duyệt thuốc Cobenfy (phối hợp xanomeline và trospium chloride) của hãng dược phẩm Bristol Myers Squibb để điều trị bệnh tâm thần phân liệt ở người trưởng thành [1], [2]. Việc phê duyệt Cobenfy có 2 điểm thú vị:
Một là, Cobenfy là thuốc đầu tiên trong một nhóm dược lý mới (first-in-class) sau hơn 30 năm (kể từ khi clozapine, thuốc chống loạn thần không điển hình đầu tiên, được chấp thuận vào năm 1989) để điều trị bệnh tâm thần phân liệt với cơ chế của xanomeline là đồng vận thụ thể muscarinic M1 và M4 của hệ cholinergic, thay vì tác động lên các thụ thể của dopamin và serotonin như các thuốc chống loạn thần cổ điển, đã mở ra một kỷ nguyên mới trong điều trị tâm thần phân liệt và giúp cung cấp thêm lựa chọn điều trị cho bệnh lý này.
Hai là, Cobenfy là sự kết hợp độc đáo của 2 hoạt chất có tác dụng đối kháng nhau (xanomeline và trospium) trong cùng một chế phẩm. Bài viết này tập trung vào điểm thú vị thứ hai này.
Giải thích cho sự kết hợp thuốc đối kháng
Về mặt truyền thống, thuốc đối kháng thường chỉ được sử dụng khi có dấu hiệu quá liều của một thuốc nào đó. Trong điều trị, khi phối hợp 2 hay nhiều thuốc, chúng ta mong đợi chúng sẽ cho tác dụng hiệp đồng (synergistic) thể hiện qua một số hình thức:
+ (1) Tác động đồng thời trên các cơ chế khác nhau liên quan đến bệnh lý để tăng tác dụng điều trị (ví dụ: kết hợp các thuốc điều trị tăng huyết áp, đái tháo đường,…)
+ (2) Mở rộng phổ tác dụng của thuốc cho nhiều bệnh nguyên khác nhau (ví dụ: kết hợp các thuốc kháng sinh trong điều trị các bệnh lý nhiễm trùng…)
+ (3) Một thuốc đóng vai trò “bảo vệ” thuốc kia khỏi sự phân hủy do enzyme hoặc tác nhân môi trường (ví dụ: phối hợp kháng sinh beta-lactam với chất ức chế beta-lactamase; hoặc phối hợp imipenem với cilastatin – chất ức chế dehydropeptidase ở thận, giúp bảo vệ imipenem khỏi bị phân hủy…)
+ (4) Một thuốc đóng vai trò “hỗ trợ”, tạo ra tương tác dược động học để làm tăng nồng độ và tác dụng của thuốc kia (ví dụ: phối hợp lopinavir/ritonavir, 2 thuốc ức chế protease sử dụng trong điều trị HIV, trong đó lopinavir được chuyển hóa chủ yếu bởi CYP3A4, trong khi ritonavir là một trong những chất ức chế CYP3A4 mạnh nhất từng được biết, do đó phối hợp giúp làm tăng nồng độ thuốc trong huyết tương và tác dụng kháng virus của lopinavir; hoặc phối hợp probenecid với một số kháng sinh nhóm beta-lactam làm ức chế sự thải trừ kháng sinh qua thận, giúp tăng nồng độ kháng sinh trong điều trị nhiễm khuẩn tiết niệu…)
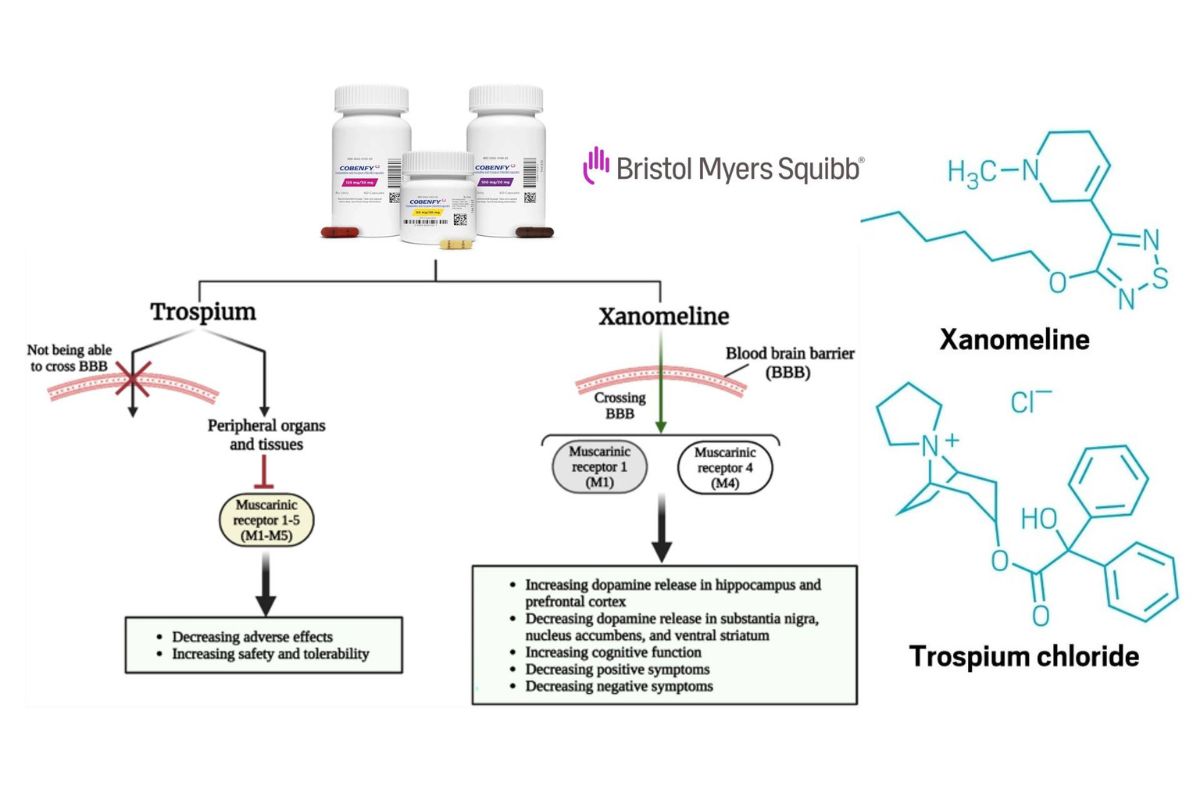
Sự độc đáo của Cobenfy nằm ngoài các hình thức quen thuộc trên, là sự phối hợp của 2 hoạt chất có tác dụng đối kháng nhau trên cùng thụ thể muscarinic (chỉ khác nhau ở vị trí tác động), trong khi xanomeline là thuốc đồng vận muscarinic, còn trospium là thuốc đối kháng muscarinic.
Đầu những năm 1990, xanomeline ra đời với sự hợp tác của Eli Lilly và Novo Nordisk nhằm mục tiêu điều trị bệnh Alzheimer. Tuy nhiên, thử nghiệm xanomeline trong điều trị Alzheimer đã dừng lại từ năm 1998 do các tác dụng phụ đồng vận cholinergic ngoại biên quá mức (ví dụ, tiêu chảy, đổ mồ hôi, tăng tiết nước bọt). Nghiên cứu của Neil C. Bodick và cộng sự (1997) thử nghiệm xanomeline ở 343 bệnh nhân Alzheimer cho thấy thuốc có hiệu quả, tuy nhiên, ở nhóm sử dụng thuốc liều cao (225 mg/ngày), có đến 52% bệnh nhân phải ngừng điều trị vì các tác dụng phụ, và ngất xỉu (syncope) xảy ra ở 12,6% bệnh nhân trong nhóm dùng liều cao [3].
Năm 1993, GS Brian Dean của trường Florey phát hiện ra rằng các thụ thể muscarinic M1 và M4, vốn là thành phần không thể thiếu của hệ thống cholinergic trong não, thấp hơn ở một số người mắc bệnh tâm thần phân liệt; những thay đổi như vậy sẽ ảnh hưởng đến khả năng tương tác với người khác và nhận thức của họ, đây là các triệu chứng của bệnh lý này.
Năm 2009, một số nhà khoa học đã rời Eli Lilly và thành lập Karuna Therapeutics (công ty này đã được Bristol Myers Squibb mua lại với giá 14 tỷ USD vào đầu năm 2024) tiếp tục nghiên cứu xanomeline trong điều trị tâm thần phân liệt, nhưng lần này, họ tập trung tìm cách khắc phục các tác dụng phụ không mong muốn mà họ đã thấy trong các thử nghiệm lâm sàng ban đầu. Chìa khóa ở đây là sự kết hợp thêm trospium với xanomeline. Họ bắt đầu thử nghiệm lâm sàng với liệu pháp kết hợp này và KarXT (xanomeline-trospium) đã ra đời.
Một số thử nghiệm trên lâm sàng về sự kết hợp này
Trospium chloride, một chất đối kháng muscarinic không chọn lọc (được FDA phê duyệt năm 2004 với tên thương mại Sanctura) được sử dụng trước đây để điều trị bệnh bàng quang tăng hoạt trong nhiều năm. Trospium là một phân tử amin bậc bốn lớn, phân cực cao, nên thuốc ít thấm qua qua được hàng rào máu não để vào hệ thần kinh trung ương; do đó, ít gây ra các tác dụng phụ bất lợi lên hệ thần kinh trung ương và hầu như chỉ có tác dụng đối kháng muscarinic ở ngoại biên. Điều này dẫn đến ý tưởng dùng đồng thời trospium và xanomeline được cho là có thể ngăn chặn các tác dụng phụ do đồng vận cholinergic ngoại biên của xanomeline (hình minh họa). Ý tưởng này sau đó được củng cố thông qua các kết quả thử nghiệm lâm sàng, cho thấy phối hợp 2 thuốc làm giảm đến 50% các tác dụng phụ do chủ vận cholinergic ở những người tình nguyện khỏe mạnh.
Một thử nghiệm lâm sàng ngẫu nhiên, mù đôi (phase 1) của Kavoussi và cộng sự (2016) nhằm đánh giá khả năng dung nạp của sự kết hợp xanomeline (225mg/ngày) + trospium (40 mg/ngày), so với xanomeline + placebo. Sự kết hợp của xanomeline + trospium đã cho thấy là có ít tác dụng phụ do chủ vận cholinergic hơn đáng kể (p = 0,016), so với xanomeline + placebo (34,3% so với 63,6%). Các tác dụng phụ riêng lẻ do chủ vận cholinergic ở nhóm xanomeline + trospium đều thấp hơn nhóm xanomeline + placebo, bao gồm: buồn nôn (17,1% so với 24,2%), nôn (5,7% so với 15,2%), tiêu chảy (5,7% so với 21,2%), đổ mồ hôi quá mức (20,0% so với 48,5%) và tiết nước bọt quá mức (25,7% so với 36,4%) [4].
Việc phối hợp 2 hoạt chất cũ có tác dụng đối kháng nhau trong một chế phẩm để vừa cho tác dụng điều trị, vừa giải quyết tác dụng không mong muốn của nhau, đúng là một ý tưởng thú vị của các nhà khoa học. Sự phê duyệt của FDA chính là thành công bước đầu, hứa hẹn mang về cho Bristol Myers Squibb doanh số đến 6 tỷ USD/năm và sẽ thúc đẩy nhiều nghiên cứu mới trong lĩnh vực này.
* Biên dịch, tổng hợp: Ds. Phạm Công Khanh
Tài liệu tham khảo
- FDA Approves Drug with New Mechanism of Action for Treatment of Schizophrenia
https://www.fda.gov/…/fda-approves-drug-new-mechanism… - U.S. Food and Drug Administration Approves Bristol Myers Squibb’s COBENFY™ (xanomeline and trospium chloride), a First-In-Class Muscarinic Agonist for the Treatment of Schizophrenia in Adults
https://news.bms.com/…/U.S.-Food-and-Drug…/default.aspx - Bodick NC, Offen WW, Levey AI, et al. Effects of Xanomeline, a Selective Muscarinic Receptor Agonist, on Cognitive Function and Behavioral Symptoms in Alzheimer Disease. Arch Neurol. 1997;54(4):465–473.
- Kavoussi R, Miller A, Breier A. Results of a double-blind, placebo-controlled, tolerability study of KarXT: a novel combination targeting muscarinic acetylcholine receptors using xanomeline with trospium chloride to mitigate cholinergic side effects. Poster presented at: American Society of Clinical Psychopharmacology Annual Meeting; May 29–June 2, 2017. Miami Beach, FL.