Y tế - Sức Khỏe
NSAIDs
Lịch sử nghiên cứu và phát triển
NSAIDs là các thuốc kháng viêm không steroid (Nonsteroidal anti-inflammatory drugs), có tác dụng chung là hạ sốt, giảm đau, kháng viêm, chống kết tập tiểu cầu và không có cấu trúc steroid.
Việc phát hiện là NSAID đầu tiên được cho là công lao của Hippocrates (460–377 trước công nguyên) khi phát hiện ra tác dụng này từ nước chiết từ vỏ cây liễu. Vào năm 30 trước công nguyên, Celsus đã mô tả các dấu hiệu của viêm và dùng nước chiết vỏ cây liễu để giảm viêm. Ngày 25/04/1763, Edward Stone đã viết cho Hiệp hội Hoàng gia mô tả những quan sát của ông về việc sử dụng thuốc trên vỏ cây liễu ở bệnh nhân sốt. Thành phần hoạt động trong vỏ cây liễu, một glycoside có tên là salicin, lần đầu tiên được phân lập bởi Johann Andreas Buchner năm 1827. Năm 1829, nhà hóa học người Pháp Henri Leroux đã cải tiến quy trình sản xuất để thu được 30g salicin tinh khiết từ 1.5 kg vỏ cây.
Sau khi thủy phân salicin, ta thu được glucose và salicylic. Năm 1869, Hermann Kolbe đã tổng hợp salicylate trong phòng thí nghiệm. Phản ứng tổng hợp một acid thơm từ phenol với sự có mặt CO2 gọi là phản ứng Kolbe-Schmitt.
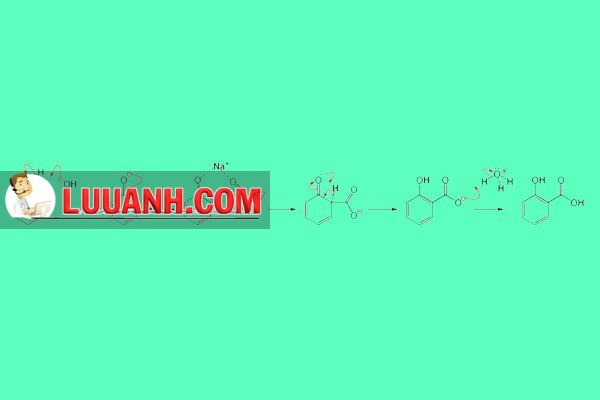
Đến năm 1897, nhà hóa học người Đức Felix Hoffmann và công ty Bayer đã tạo ra một kỉ nguyên mới của dược học khi chuyển acid salicylic thành aspirin (acetylsalicylic acid). Các NSAIDs khác như ibuprofen đều được phát triển những năm sau 1950. Năm 2001, NSAIDs chiếm tới 70,000,000 đơn thuốc và 30 tỷ liều không kê đơn (OTC) được bán hàng năm tại Hoa Kỳ.
Tác dụng
Thuốc nhóm này đều có cơ chế hạ sốt, giảm đau, chống viêm và chống kết tập tiểu cầu.
Cơ chế tác dụng
Tác dụng của NSAIDs là do nó ức chế sinh tổng hợp prostanoid. Các prostanoid (ví dụ: prostaglandin [PG]E2, PGD2, PGF2α, thromboxane A2 [TXA2] và prostacyclin [PGI2]) là các chất truyền tin thứ hai nhờ khả năng xuyên qua màng tế bào, khuếch tán qua không gian ngoại bào và tương tác với các receptor cặp đôi với protein G ái lực cao năm trên cùng tế bào hoặc các tế bào lân cận.
Các prostanoid đóng nhiều vai trò trong quá trình sinh lý cũng như bệnh lý liên quan đến phản ứng viêm, xương khớp, đường tiêu hóa, mạch máu, sự hình thành huyết khối, bệnh thận cũng như vữa xơ động mạch và sự tiến triển của vữa xơ động mạch.
Các prostanoid được tạo ra từ acid arachidonic (AA), nhờ sự xúc tác của phospholipase A2. Sau đó, AA tự do trong nội bào được chuyển thành PGH2 nhờ hoạt động của PGH synthase (có tên cyclooxygenase [COX]-1 và COX-2), sau đó PGH2 được chuyển thành các prostanoid nhờ các synthase khác nhau.
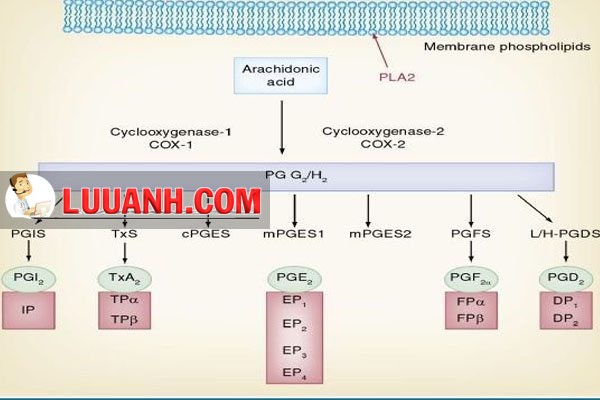
COX-1 và COX-2 là hai đồng phân enzyme của nhau (isoenzyme). Chúng được điều hòa khác nhau về xúc tác, phiên mã và hậu phiên mã. COX-1 nằm trong thành phần của hầu hết các mô, giữ vai trò sinh lý bình thường. Trong khi COX-2 lại xuất hiện khi cơ thể có tình trạng viêm.
Tác dụng ức chế COX-2 của NSAIDs tạo ra tác dụng hạ sốt, giảm đau và kháng viêm của thuốc. Tuy nhiên đa số NSAIDs lại ức chế cả COX-1 và COX-2, dẫn đến những tác dụng phụ không mong muốn của các thuốc này. Các thuốc ức chế chọn lọc trên COX-2 mới giúp giảm các tác dụng phụ không mong muốn của NSAIDs truyền thống, tuy nhiên hiện tại không có thuốc nào chỉ ức chế COX-2 mà không ức chế COX-1.
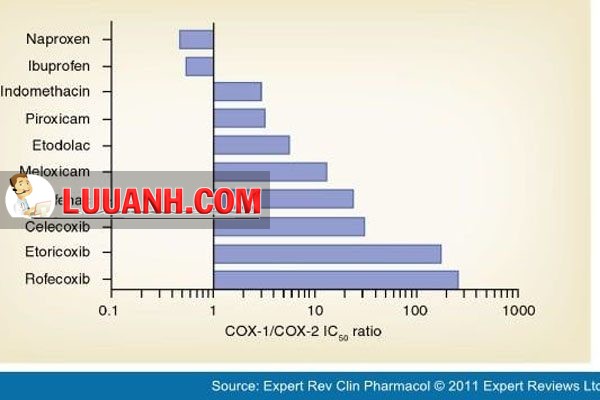
Paracetamol (Acetaminophen) thường không được coi là một NSAIDs vì nó không có tác dụng kháng viêm. Nó ức chế COX-2 chủ yếu tại thần kinh trung ương, ít ức chế ở ngoại vi.
Aspirin là thuốc duy nhất ức chế COX-1 không hồi phục, có tác dụng tốt trong ức chế kết tập tiểu cầu ở liều thấp, trở thành cứu tinh cho rất nhiều bệnh nhân mắc bệnh tim mạch hàng năm.
Một số thử nghiệm lâm sàng

Một bài báo phân tích tổng hợp thống kê nhiều thử nghiệm lâm sàng và thực hành lâm sàng về thuốc kháng viêm không steroid (NSAIDs), thuốc ức chế chọn lọc COX-2 (coxib) và tác hại của chúng trên đường tiêu hóa của các tác giả R Andrew Moore, Sheena Derry, Ceri J Phillips và Henry J McQuay với kết quả cho thấy bằng chứng về tác dụng phụ của coxib so với các NSAIDs khác trên xuất huyết tiêu hóa là ít hơn hơn hẳn, cụ thể giảm 50% trong các thử nghiệm ngẫu nhiên lớn (34,460 bệnh nhân), phân tích tổng hợp các thử nghiệm ngẫu nhiên (52,474 bệnh nhân) và các nghiên cứu quan sát lớn trên thực hành lâm sàng (3093 trường hợp xuất huyết). Bằng chứng về hiệu quả của NSAIDs cộng với bảo vệ dạ dày bằng thuốc ức chế tiết acid (thuốc ức chế bơm proton PPIs và thuốc kháng histamine H2 H2As) chủ yếu dựa trên biện pháp thay thế nội soi vết loét. Thông tin hạn chế về tổn thương đường tiêu hóa cho thấy NSAIDs cộng với PPIs gây tổn thương đường tiêu hóa nhiều hơn coxib.
Mười một nghiên cứu quan sát đã nghiên cứu 1.6 triệu bệnh nhân, trong đó có 911,000 người sử dụng NSAIDs, cho thấy 76% (khoảng 65% đến 90%) bệnh nhân có ít nhất một yếu tố nguy cơ trên đường tiêu hóa không được kê đơn thuốc bảo vệ dạ dày cùng với NSAIDs. Ngoại lệ có một nhóm các cựu chiến binh Hoa Kỳ đã bị xuất huyết tiêu hóa trước đó, 75% bệnh nhân được kê thuốc bảo vệ dạ dày cùng NSAIDs.
Kết luận của nghiên cứu rằng bằng chứng về hiệu quả của sử dụng thuốc bảo vệ dạ dày với NSAIDs còn hạn chế. Trong thực hành lâm sàng, một số ít bệnh nhân mắc bệnh đường tiêu hóa được kê đơn sử dụng thuốc, nhưng những người mắc bệnh có thể không dùng thuốc. Đối cới coxib, tác dụng bảo vệ đường tiêu hóa là sẵn có, dù có thể không đầy đủ.
Để tìm hiểu cụ thể về các thử nghiệm cũng như thực hành lâm sàng, bạn đọc xem phần Tài liệu tham khảo.
Dược động học
Hấp thu: Hầu hết thuốc có bản chất là acid yếu, pKa khoảng từ 3 đến 5, hấp thu tốt tại niêm mạc dạ dày và niêm mạc ruột non. Một số thuốc phải trải qua quá trình thủy phân mới cho chất có tác dụng dược lý (ví dụ: aspirin).
Phân bố: Liên kết protein huyết tương thường cao (> 95%), chủ yếu là albumin, do đó thể tích phân bố Vd thường xấp xỉ thể tích huyết tương, Vd thường dưới 0.2 L/kg.
Chuyển hóa: Hấu hết được chuyển hóa ở gan, bao gồm phản ứng oxy hóa – khử và liên hợp. Chất chuyển hóa không còn hoạt tính và được đào thải chủ yếu qua nước tiểu. Một số thuốc bài xuất qua mật. Do đó ở bệnh nhân có bệnh gan, thận, thuốc thường bị tích lũy và thời gian bán thải kéo dài hơn bình thường, cần chỉnh liều trong những trường hợp này.
Thải trừ: Thời gian bán hủy (t1/2) rất thay đổi (ibuprofen và diclofenac có t1/2 từ 2 đến 3 giờ, trong khi các oxicam có t1/2 từ 20 đến 60 giờ). Thanh thải toàn cơ thể thường thấp và thường dưới 200 mL/phút.
Chỉ định
NSAIDs dùng trong các tình trạng đau và viêm cấp hay mạn tính.
Chúng thường được dùng giảm triệu chứng tỏng các trường hợp sau:
- Viêm xương khớp.
- Viêm khớp dạng thấp.
- Đau thắt lưng.
- Viêm cột sống dính khớp.
- Đau khuỷu tay.
- Nhức đầu.
- Đau nửa đầu.
- Gout cấp tính.
- Đau bụng kinh.
- Đau xương do di căn ung thư.
- Đau sau phẫu thuật.
- Cứng cơ và đau do bệnh Parkinson.
- Sốt.
- Cơn đau sỏi thận.
- Chấn thương.
Liều dùng cụ thể phụ thuộc từng loại NSAID.
Tác dụng phụ
Tăng nguy cơ nhồi máu cơ tim và đột quỵ, suy tim ở bệnh nhân không có tiền sử bệnh tim (trừ aspirin).
Nguy cơ rối loạn cương dương.
Tác dụng phụ trên hệ tiêu hóa: buồn nôn, nôn, khó tiêu, tiêu chảy và nặng nhất là loét hoặc xuất huyết tiêu hóa.
Phản ứng có hại trên thận: NSAIDs giảm lưu lượng tưới máu thận và mức lọc cầu thận, có thể gây giữ muối và nước, tăng huyết áp, suy thận. Hiếm hơn là viêm thận kẽ, hoại tử ông thận cấp…
Nhạy cảm ánh sáng: thường gặp với các dẫn chất của acid propionic (như ibuprofen).
Gây đóng ống động mạch sớm ở thai nhi. Có liên quan đến sinh non, sẩy thai.
Các phản ứng quá mẫn: mày đay, phù mạch, sốc phản vệ, hội chứng Stevens-Johnsons, hoại tử thượng bì nhiễm độc… Tuy các tác phản ứng này rất hiếm gặp nhưng vẫn cần thận trọng vì một khi đã xảy ra thì vô cùng nguy hiểm.
Khác: Viêm màng não vô khuẩn (hiếm gặp), đau đầu, chóng mặt, co thắt đường thở, kali huyết bất thường…
Lưu ý và thận trọng
Thận trọng với phụ nữ có thai và cho con bú. Không nên dùng thuốc ở 3 tháng đầu thai kì. Không nên dùng thuốc ở tam cá nguyệt thứ ba do nguy cơ gây đóng ống động mạch sớm.
Thận trọng với bệnh nhân có bệnh gan, thận hoặc tiền sử bệnh gan, thận.
Thận trọng với các tác dụng phụ trên đường tiêu hóa của thuốc. Thận trọng với bệnh nhân có tiền sử xuất huyết tiêu hóa, đặc biệt nếu là xuất huyết tiêu hóa do NSAIDs.
Thận trọng với bệnh nhân tăng huyết áp khó kiểm soát.
Thận trọng với bệnh nhân viêm ruột (bệnh Crohn, viêm loét đại tràng).
Thận trọng với bệnh nhân đang bị hoặc có tiền sử đột quỵ, nhồi máu cơ tim, bệnh mạch vành, suy tim sung huyết (trừ aspirin).
Thận trọng với bệnh nhân tiền sử dị ứng với NSAIDs.
Tương tác thuốc
Sử dụng NSAIDs đồng thời với thực phẩm hoặc thuốc kháng acid: một số trường hợp gây chậm hấp thu hoặc giảm hấp thu.
Aspirin có thể làm giảm nồng độ huyết tương của nhiều NSAIDs khác.
Sử dụng NSAIDs đồng thời với các thuốc có tỉ lệ gắn protein huyết tương cao (như các thuốc chống đông nhóm coumarin, sulfonylurea điều trị đái tháo đường type 2…) có thể dẫn đến tương tác đẩy nhau ra khỏi protein huyết tương, nguy cơ tác dụng phụ của thuốc dùng cùng như chảy máu, hạ đường huyết…
Sử dụng NSAIDs đồng thời với các thuốc ức chế men chuyển (ACEIs), lợi tiểu: giảm hiệu quả các thuốc này, tăng nguy cơ suy thận.
Methotrexate, lithium: giảm đào thải các thuốc này.
Thuốc chống trầm cảm nhóm SSRIs: giảm tác dụng điều trị trầm cảm.
Chống chỉ định
Quá mẫn cảm với các thành phần của thuốc.
Bệnh nhân suy gan, thận nặng.
Bệnh nhân loét đường tiêu hóa tiến triển.
Bệnh nhân chảy máu không kiểm soát.
Chống chỉ định aspirin cho trẻ em dưới 12 tuổi do nguy cơ gây hội chứng Reye.
Những lý do khiến bác sĩ tim mạch ghét NSAIDs
Ta biết NSAIDs là những thuốc giảm đau chống viêm mạnh được sử dụng rộng rãi. Thuốc tác dụng bằng cách ức chế các xyclooxygenaza (COX). Từ đó ức chế chuyển hóa acid arachidonic thành các chất tiền viêm như prostaglandin, prostacyclin và thromboxan. Câu chuyện ở đây là:
1. NSAIDs nổi tiếng với tác dụng phụ lên dạ dày với cơ chế ức chế tổng hợp prostaglandin E2 dẫn tới giảm tưới máu dạ dày, giảm tiết chất nhầy bảo vệ, giảm tiết bicarbonat, ức chế quá trình lành vết thương dẫn tới viêm loét hay xuất huyết dạ dày. Vấn đề là các bệnh nhân tim mạch thường phải sử dụng các thuốc chống đông máu hoặc thuốc kháng kết tập tiểu cầu. Sự kết hợp thuốc chống đông và NSAIDs làm tăng cao nguy cơ chảy máu tiêu hóa. Chảy máu tiêu hóa trên các bệnh nhân dùng chống đông không chỉ nặng nề mà còn khiến bệnh nhân phải đối mặt với nguy cơ xuất hiện các biến cố tim mạch vì bệnh nhân thường phải ngừng thuốc chống đông máu trong một thời gian nhất định để điều trị tình trạng chảy máu.
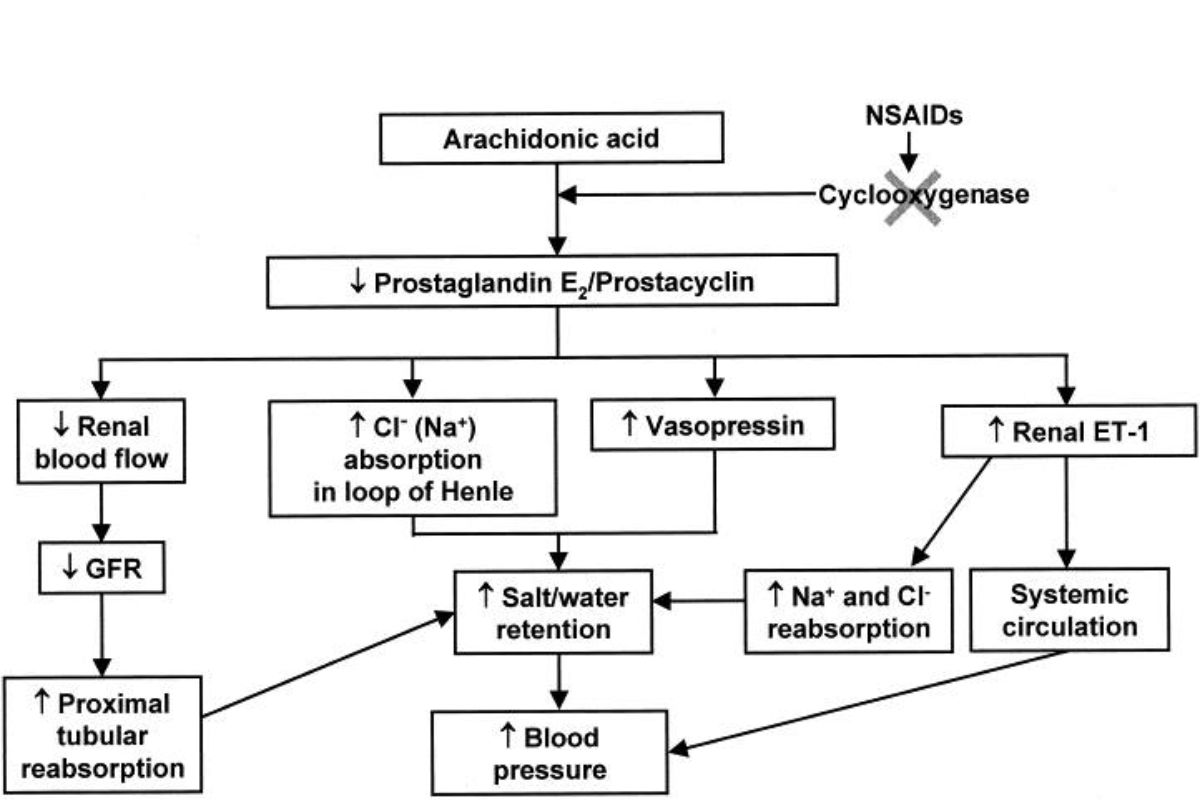
2. NSAIDs còn gây giữ muối, giữ nước, giảm tác dụng của thuốc lợi tiểu bởi NSAIDs gây ra giảm tưới máu thận (có thể dẫn tới tổn thương thận cấp), tăng tái hấp thu Cl- (kèm theo Na+) dẫn tới giữ muối nước và tăng huyết áp (Hình 1). Cơ chế này có thể dẫn tới quá tải dịch và khởi phát suy tim cấp, nhất là trên bệnh nhân có sẵn nền suy tim.
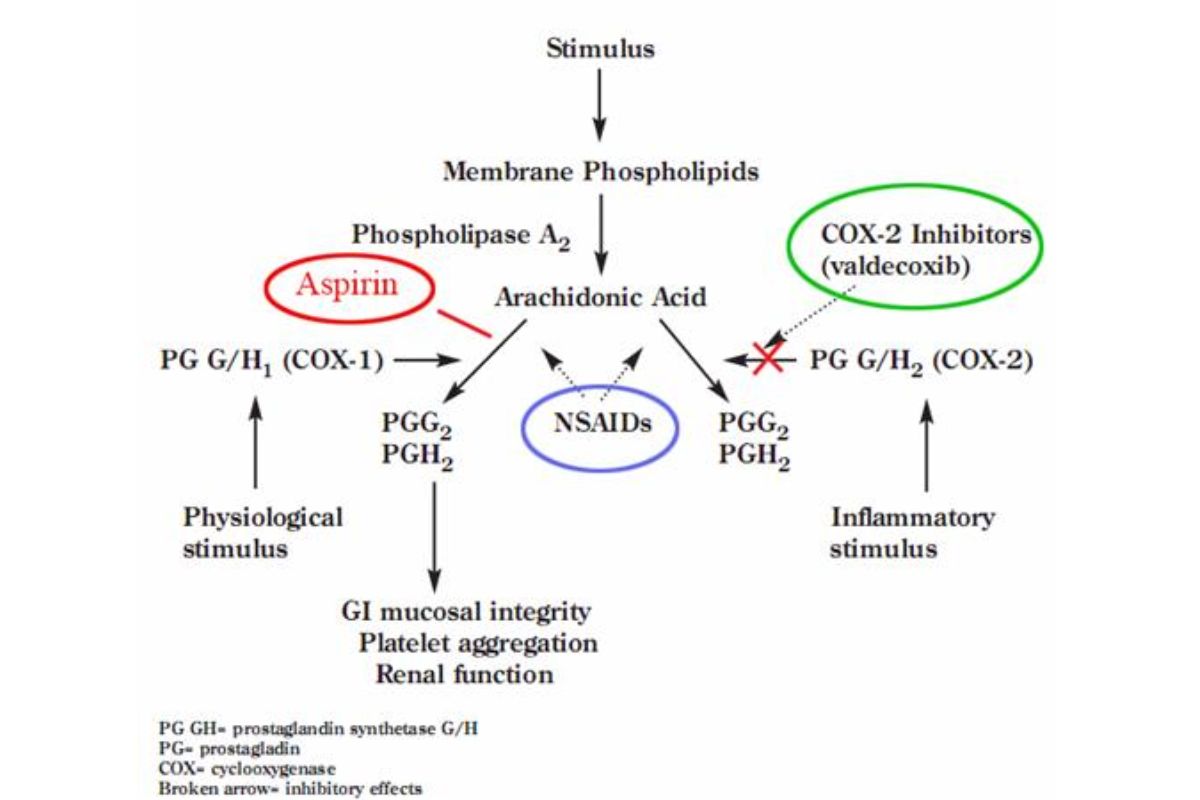
3. Aspirin liều thấp là một NSAID phổ biến được sử dụng rất phổ biến trong tim mạch với vai trò ức chế kết tập tiểu cầu. Nhưng các NSAID khác cũng liên kết với COX-1, cùng vị trí tác dụng của aspirin. Khác với aspirin, các loại NSAID khác liên kết COX-1 theo cách có thể đảo ngược dẫn tới không có tác dụng kháng tiểu cầu bền vững. Nếu aspirin được sử dụng sau NSAIDs, vị trí COX-1 sẽ bị NSAIDs chiếm chỗ. Và bởi thời gian bán hủy trong huyết tương của aspirin (Acetylsalicylic acid) chỉ là 20 -30 phút nên thuốc sẽ bị đào thải trước khi có cơ hội gắn vào thụ thể để phát sinh tác dụng (Hình 2).
4. Các NSAID ức chế COX- 2 chọn lọc dẫn đến ức chế sản xuất prostacyclin nhưng không làm giảm sản xuất thromboxan A2 (vì không hoặc ít tác dụng lên COX-1). Điều này dẫn tới mất cân bằng prostacyclin-thromboxan. Prostacyclin có tác dụng đối ngược với thromboxan, cụ thể là: Prostacyclin ức chế kết tập tiếu cầu và giãn mạch. Sự mất cân bằng này dẫn tới tăng kết tập tiểu cầu. Hậu quả của nó tất nhiên là tăng nguy cơ phát sinh huyết khối. Đó là lý do các NSAID không chọn lọc có xu hướng an toàn tim mạch tốt hơn các Coxib (chọn lọc COX-2), đổi lại, tác dụng phụ trên dạ dày lại nhiều hơn.
Tài liệu tham khảo:

