Y tế - Sức Khỏe
Tìm hiểu về phác đồ: Điều trị tổn thương tắc mạn tính mạch vành
Xem và tải file PDF TẠI ĐÂY.
MỞ ĐẦU
Hiện nay tổn thương tắc mạn tính mạch vành (Chronic Total Occlusion CTO) khá thường gặp và xuất hiện trong nhiều bệnh cảnh lâm sàng khác nhau. Điều trị tổn thương CTO là một thách thức về mặt lâm sàng và kỹ thuật, đòi hỏi sự hợp tác chặt chẽ giữa bác sĩ nội tim mạch và bác sĩ tim mạch can thiệp cũng như bác sĩ phẫu thuật tim.
Các lựa chọn điều trị cho bệnh nhân có tổn thương CTO được mở rộng nhờ kế hoạch tiếp cận trước tái thông mạch vành bao gồm chẩn đoán hình ảnh học không xâm lấn, thiết bị can thiệp mạch vành (Percutaneous Coronary Intervention – PCI) tiên tiến, kỹ thuật phẫu thuật tim mới và điều trị nội khoa tối ưu chống thiếu máu cục bộ.
ĐỊNH NGHĨA
Theo CTO Academic Research Consortium (CTO-ARC), tổn thương tắc mạn tính được định nghĩa là tổn thương tắc hoàn toàn đường kính lòng mạch vành từ ít nhất 3 tháng, được xác định trên hình ảnh chụp mạch vành như là dòng chảy TIMI 0 qua chỗ tắc, không có bằng chứng huyết khối mới, không đọng cản quang ở đầu tận gần (proximal cap) tổn thương và có tuần hoàn bảng hệ phát triển đến đoạn xa sau chỗ tắc.
Xác định thời gian mạch vành bị tắc thường rất khó nếu không có hình ảnh chụp mạch vành đã bị tắc trước đó. Trong đa số các trường hợp, thời gian mạch vành bị tắc thường dựa trên thời điểm khởi phát triệu chứng hay tiền căn nhồi máu cơ tim (NMCT) mà đã xác định được vùng nhồi máu trước đó.
TẦN SUẤT
Tổn thương CTO mạch vành thường gặp, chiếm khoảng 1/3 các trường hợp chụp mạch vành. Trong một nghiên cứu trên 14.439 các trường hợp chụp mạch vành ở 3 trung tâm ở Canada, tổn thương CTO được tìm thấy ở 18,4% bệnh nhân bị bệnh mạch vành, 54% bệnh nhân có phẫu thuật bắc cầu chủ vành (Coronary Artery Bypass Graft – CABG) trước đó và trên 10% bệnh nhân được PCI thì đầu trong NMCT cấp ST chênh lên.
Phân suất tống máu thất trái (Left Ventricular Ejection Fraction – LVEF) bình thường ở hơn 50% bệnh nhân có tổn thương CTO. 50% các trường hợp CTO gặp ở mạch vành phải (Right Coronary Artery – RCA).
LÂM SÀNG
Tổn thương CTO có thể gặp trên nhiều bệnh cảnh lâm sàng khác nhau như:
- Đau thắt ngực ổn định có hoặc không có kèm triệu chứng suy tim.
- Hội chứng mạch vành cấp trên bệnh nhân bệnh nhiều nhánh mạch vành có kèm tổn thương CTO.
- NMCT típ 2 thứ phát sau cơn nhịp nhanh, suy hô hấp cấp, mất máu cấp, sau phẫu thuật ngoài tim…
- Phát hiện tình cờ qua chụp MSCT mạch vành hoặc kiểm tra gắng sức.
TIẾP CẬN BỆNH NHÂN CÓ TỔN THƯƠNG TÁC MẠN TÍNH
Tiếp cận bệnh nhân
Điều trị tổn thương CTO luôn là một thách thức, cần có sự cân bằng giữa lợi ích và nguy cơ khi tái thông mạch vành, do đó đòi hỏi phải đánh giá kỹ lưỡng về triệu chứng lâm sàng và cận lâm sàng như ECG, siêu âm tim, kiểm tra hình ảnh học gắng sức để đưa ra quyết định điều trị phù hợp.
Có nhiều hướng dẫn tiếp cận bệnh nhân có tổn thương CTO mạch vành, trong đó theo Đồng thuận năm 2024 của Hội Tim mạch can thiệp châu Âu (European Association of Percutaneous Cardiovascular Interventions – EAPCI), Hội Hình ảnh học tim mạch châu Âu (European Association of Cardiovascular Imaging – EACVI) và Nhóm công tác của ESC về Phẫu thuật tim mạch, bệnh nhân có tổn thương CTO được tiếp cận theo Sơ đồ 1 như sau:
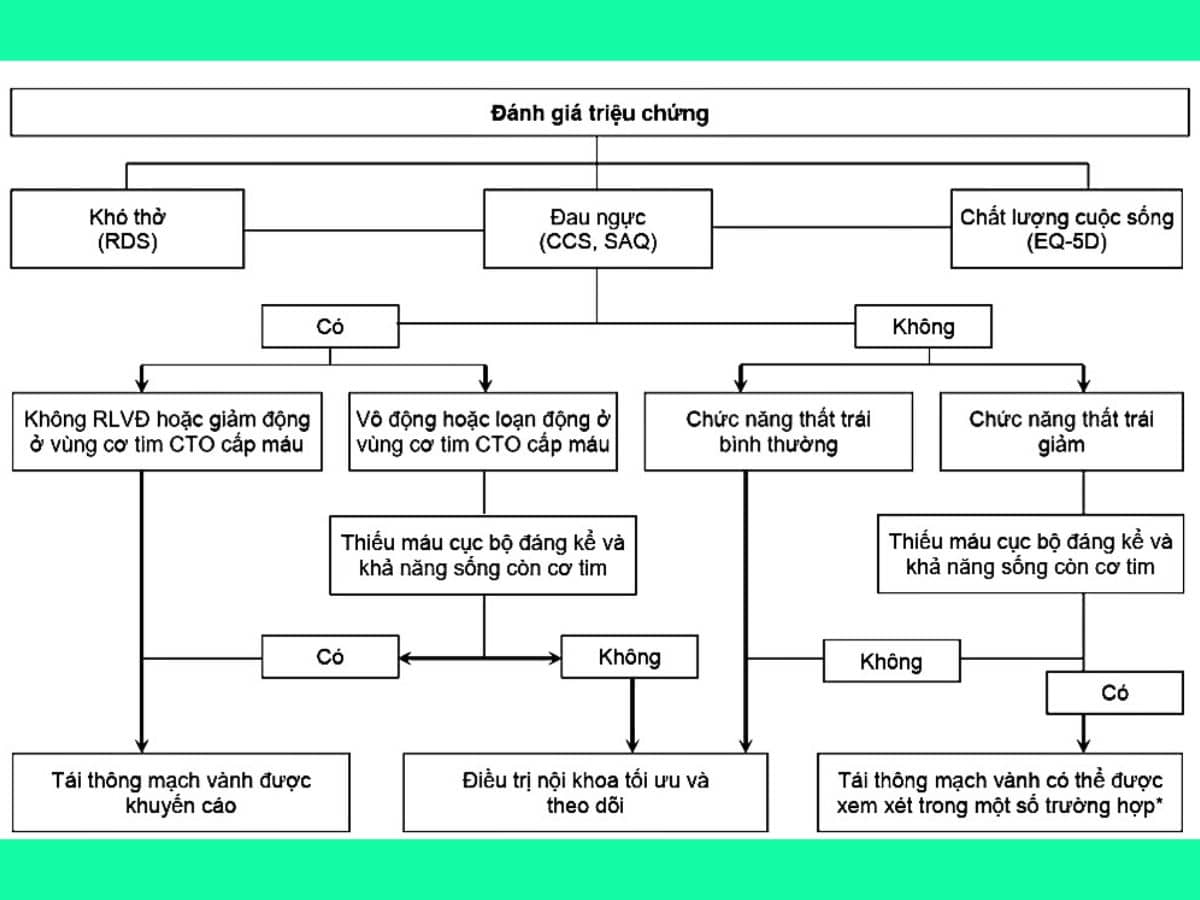
Bệnh nhân trẻ, bệnh nhân tắc mạn tính đoạn gần động mạch liên thất trước, bệnh nhân có thiếu máu cơ tim đáng kể và vùng cơ tim còn sống.
CCS: Canadian Cardiovascular Society; EQ-5D: European quality of life five-dimensions; RDS: Rose Dyspnea Scale; RLVĐ: rối loạn vận động; SAQ: Seattle Angina Questionnaire.
Tiếp cận ban đầu
Chỉ định chính cho việc tái thông tổn thương CTO là làm giảm triệu chứng khi gắng sức như đau ngực và các triệu chứng tương đương như khó thở. Do đó, khám lâm sàng ban đầu đòi hỏi phải đánh giá toàn diện và cẩn thận về triệu chứng và sự thay đổi khả năng gắng sức so với những tháng trước đó.
Các thang điểm có thể sử dụng để đánh giá triệu chứng của bệnh nhân gồm phân độ đau ngực theo CCS (xem Phác đồ 37), bảng câu hỏi Seattle (SAQ), phân độ khó thở Rose trên bệnh nhân bệnh mạch vành (thang điểm RDS Bảng 1) và đánh giá chất lượng cuộc sống theo bộ câu hỏi EQ-5D (Bảng 2).
Bảng 1. Phân độ tình trạng khó thở theo thang điểm RDS
| Điểm | Chú thích |
| 0 | Không khó thở. |
| 1 | Khó thở khi đi nhanh hoặc leo đồi. |
| 2 | Khó thở khi đi bộ với người cùng tuổi trên đường bằng phẳng. |
| 3 | Khó thở khi đi bộ với vận tốc riêng trên đường bằng phẳng. |
| 4 | Khó thở khi tắm rửa hoặc mặc quần áo. |
Bảng 2. Đánh giá chất lượng cuộc sống theo bộ câu hỏi EQ-5D (https://euroqol.org/euroqol/)
BỘ CÂU HỎI EQ-SD-SL (Phiên bản tiếng Việt)

Đánh giá hình ảnh học
Đánh giá hình ảnh học toàn diện ở bệnh nhân CTO nhằm mục đích xác định giải phẫu của động mạch vành liên quan, độ rộng vùng thiếu máu cục bộ và khả năng sống còn của vùng cơ tim được cấp máu để đưa ra quyết định điều trị và dự đoán hiệu quả của việc tái thông tổn thương CTO với tình trạng tái cấu trúc khối cơ thất trái và thiếu máu cục bộ tồn lưu khi theo dõi.
Mỗi phương pháp đánh giá hình ảnh học đều có ưu điểm và hạn chế, có thể sử dụng riêng lẻ hoặc kết hợp nhiều phương pháp.
Cấu trúc và chức năng thất trái
Mục tiêu chính của việc đánh giá chức năng thất trái là đánh giá nguy cơ khi tái thông tổn thương CTO vì các biến chứng thường tăng lên khi chức năng tâm thu thất trái giảm.
Siêu âm tim là lựa chọn đầu tiên do được sử dụng rộng rãi. Hơn nữa, siêu âm tim có thể loại trừ các bệnh lý đi kèm khác như bệnh van tim hoặc phình động mạch chủ.
Vùng thiếu máu cục bộ và sự sống còn cơ tim
Nhiều phương pháp hình ảnh học khác nhau có thể được sử dụng để đánh giá vùng thiếu máu cục bộ và sự sống còn cơ tim. Lựa chọn phương pháp chẩn đoán hình ảnh tùy thuộc vào sự sẵn có tại chỗ và kinh nghiệm chuyên môn của người thực hiện.
Bảng 3. Các phương pháp đánh giá vùng thiếu máu cục bộ và sự sống còn cơ tim
| Thiếu máu cục bộ | Khả năng sống còn cơ tim | Hạn chế | |
| Siêu âm tim |
|
|
|
| MRI cơ tim |
|
|
|
| SPECT và PET |
|
|
|
| MSCT mạch vành |
|
|
|
Ghi chú: FDG: Flourodeoxyglucose; FFR-CT: Fractional flow reserve computed tomography – Phân suất dự trữ mạch vành trên CT; LGE: Late gadolinum enhancement – Ngắm gadolinum thì muộn; MSCT: Multi-slide computed tomography – Chụp cắt lớp vi tính; MRI: Magnetic resonance imaging Cộng hưởng từ, PET: Positron emission tomography – Chụp cắt lớp phát xạ positron; SPECT: Single-photon emission computed tomography – Chụp cắt lớp phát xạ đơn photon; RLVĐ: rối loạn vận động.
TÁI THÔNG TỔN THƯƠNG TÁC MẠN TÍNH
Lựa chọn phương pháp tải thông tổn thương CTO
Hướng dẫn của châu Âu 2018 và Hoa Kỳ 2021 về tải thông mạch vành đều khuyến cáo về khái niệm “Heart Team – Nhóm Tim mạch” bao gồm các bác sĩ nội tim mạch, tim mạch can thiệp, phẫu thuật tim, chẩn đoán hình ảnh và gây mê hồi sức để đưa ra quyết định điều trị với mức độ bằng chứng khác nhau. Đặc biệt trong những tình huống phức tạp như nhiều bệnh đi kèm, lớn tuổi, bệnh thân chung và 3 nhánh mạch vành, tổn thương CTO…
Để lựa chọn phương pháp tái thông mạch vành, ngoài khía cạnh về giải phẫu (cấu trúc mạch vành, mức độ vôi hóa, khả năng tiếp cận đoạn bị tắc) và chức năng (tình trạng thiếu máu cục bộ và khả năng sống còn cơ tim), cần xem xét thêm hồ sơ lâm sàng và mong muốn của bệnh nhân. Theo Đồng thuận năm 2024 của Hội Tim mạch can thiệp châu Âu, Hội Hình ảnh học tim mạch châu Âu và Nhóm công tác của ESC về Phẫu thuật tim mạch, lựa chọn phương pháp tải thông mạch vành cho bệnh nhân có tổn thương CTO được đề nghị theo sơ đồ 2 như sau:
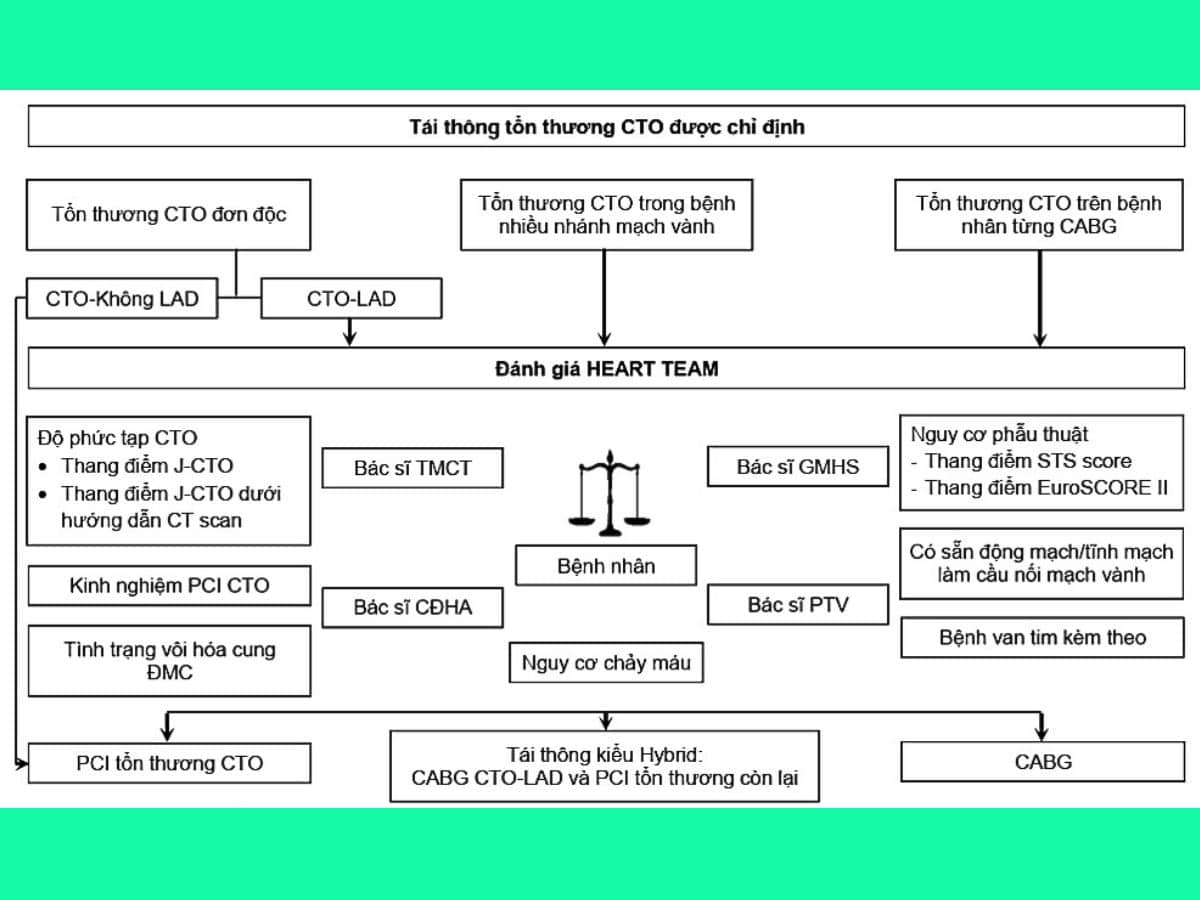
CABG: coronary artery bypass grafting – Phẫu thuật bắc cầu mạch vành; CT: computed tomography – Chụp cắt lớp vi tính; CĐHA: Chẩn đoán hình ảnh; EuroSCORE: European System for Cardiac Operative Risk Evaluation – Thang điểm đánh giá nguy cơ phẫu thuật; GMHS: Gây mê hồi sức; J-CTO: Japanese Multicenter CTO Registry; LAD: left anterior descending artery – Động mạch liên thất trước; PTV: Phẫu thuật viên; STS: Society of Thoracic Surgeons; TMCT: tim mạch can thiệp.
Đánh giá khả năng PCI tổn thương CTO thành công
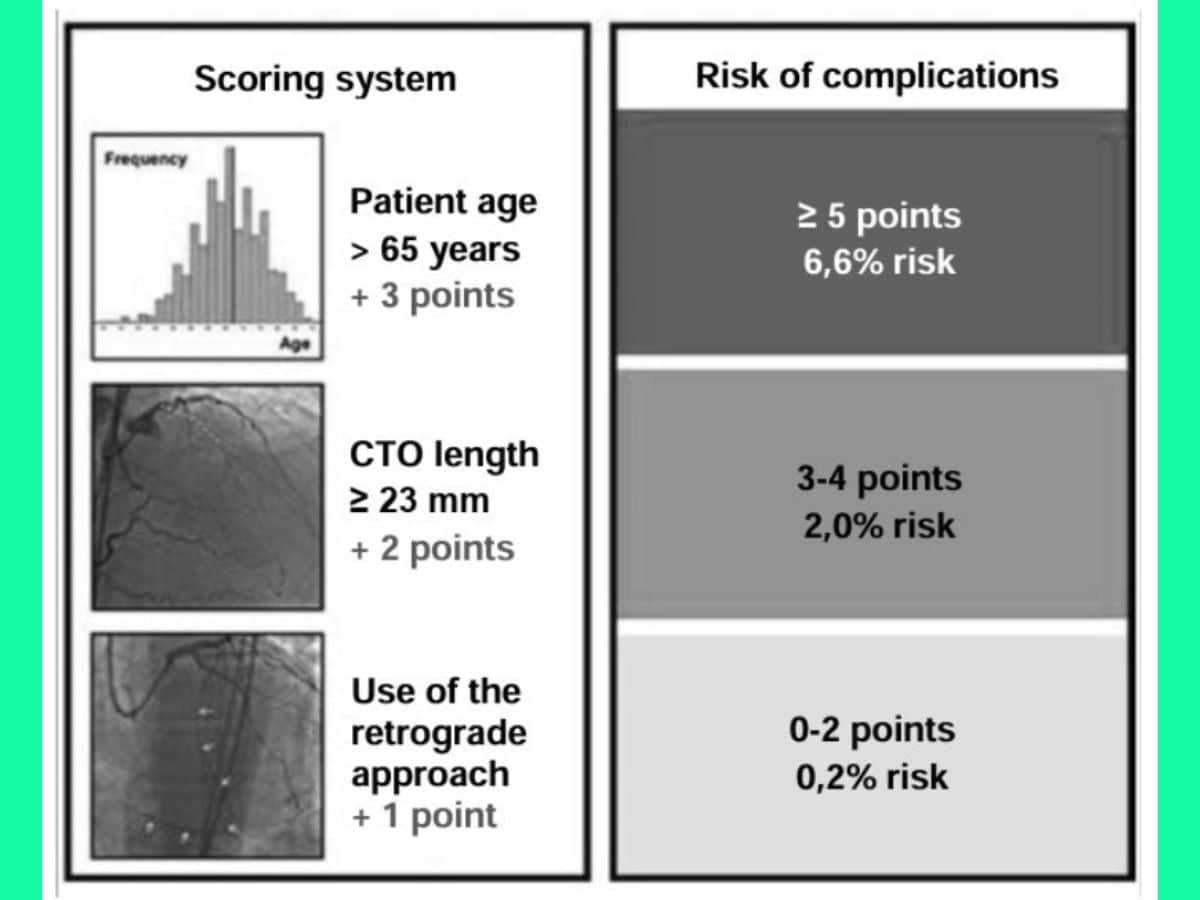
Tỉ lệ thành công được báo cáo trong quá khứ xấp xỉ 70-80% và không ngừng tăng lên với sự phát triển của các dụng cụ, kỹ thuật và chiến lược mới. Các thang điểm đánh giá khả năng can thiệp tổn thương CTO thành công gồm J-CTO (Hình 1) và PROGRESS-CTO (Hình 2).
Yếu tố không thuận lợi khi can thiệp tổn thương CTO như là không có mỏm cụt, không còn những “rãnh mạch máu” nhỏ ở giữa chỗ tắc mạn tính, tổn thương tắc mạn tính ở ngay nhánh bên hoặc có tuần hoàn bắc cầu từ trước chỗ tắc đến sau chỗ tắc.
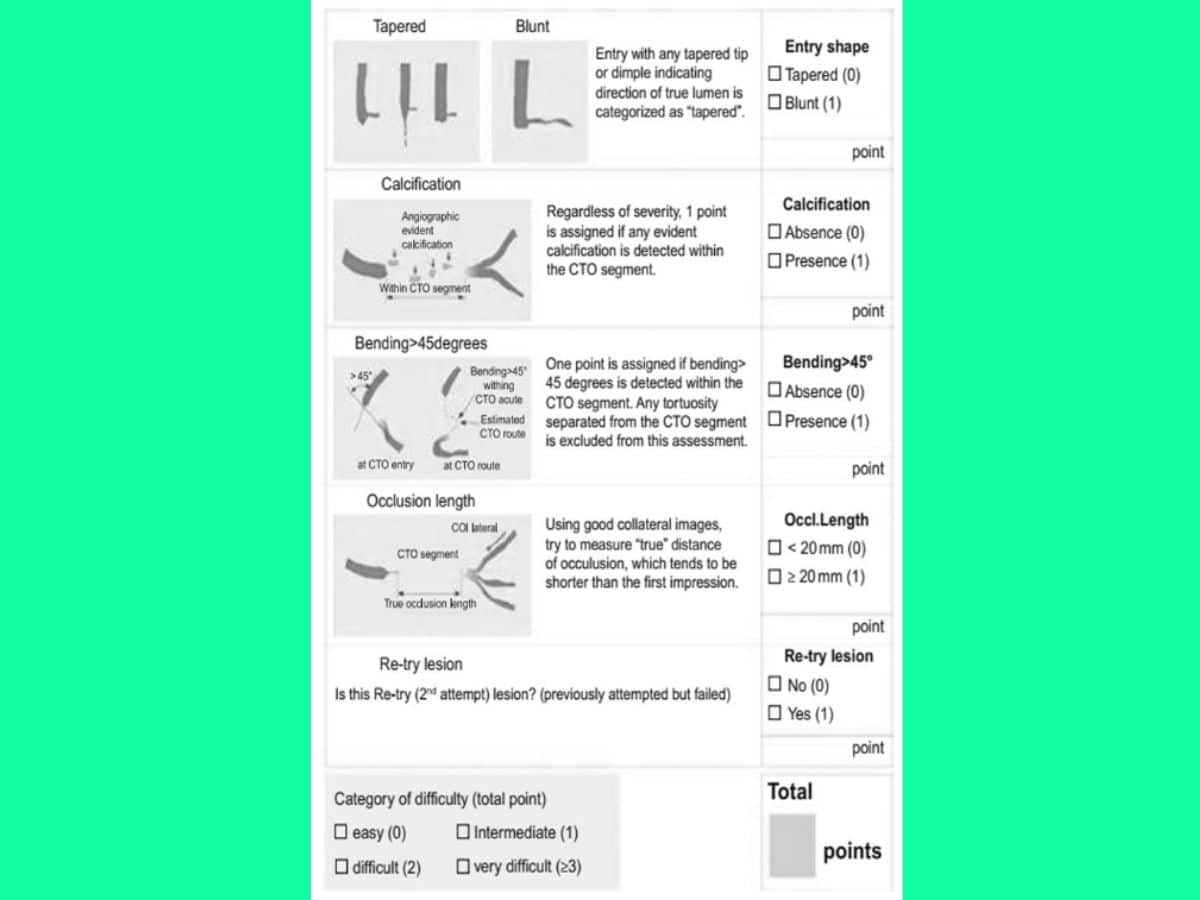
Thang điểm J-CTO dự đoán khả năng đi dây dẫn can thiệp qua tổn thương tắc thành công trong vòng 30 phút, dựa vào 5 đặc điểm sau:
- Đặc điểm giải phẫu chỗ tắc đầu gần: mạch máu hẹp dần, có mỏm cụt hoặc mạch máu không có mỏm cụt, nằm cạnh nhánh bên?
- Vôi hóa đoạn tắc mạn tính hay không?
- Độ gập góc đoạn tắc mạn tính: không gập góc hay gập góc > 45°?
- Độ dài đoạn tắc mạn tính: < 20 mm hay ≥ 20 mm?
- Đã từng PCI thất bại hay không?
Phân loại dựa trên thang điểm J-CTO gồm có tổn thương dễ (0 điểm), tổn thương trung bình (1 điểm), tổn thương khó (2 điểm), tổn thương rất khó (≥ 3 điểm).
Nguy cơ biến chứng khi PCI tổn thương CTO cao hơn so với PCI tổn thương thông thường. Theo NCDR (National Cardiovascular Data Registry), nguy cơ biến cố tim mạch chính (MACE) là khoảng 1,6% ở PCI CTO so với 0,8% ở PCI non-CTO. Có những thang điểm để đánh giá nguy cơ biến chứng khi PCI CTO như thang điểm biến chứng PROGRESS-CTO.
CAN THIỆP TỔN THƯƠNG TÁC MẠN TÍNH
Kháng đông khi can thiệp
Khuyến cáo sử dụng heparin không phân đoạn.
Mục tiêu giữ ACT (Activated Clotting Time) > 300 giây khi PCI CTO xuôi dòng và > 350 giây khi PCI CTO ngược dòng.
Đánh giá tổn thương
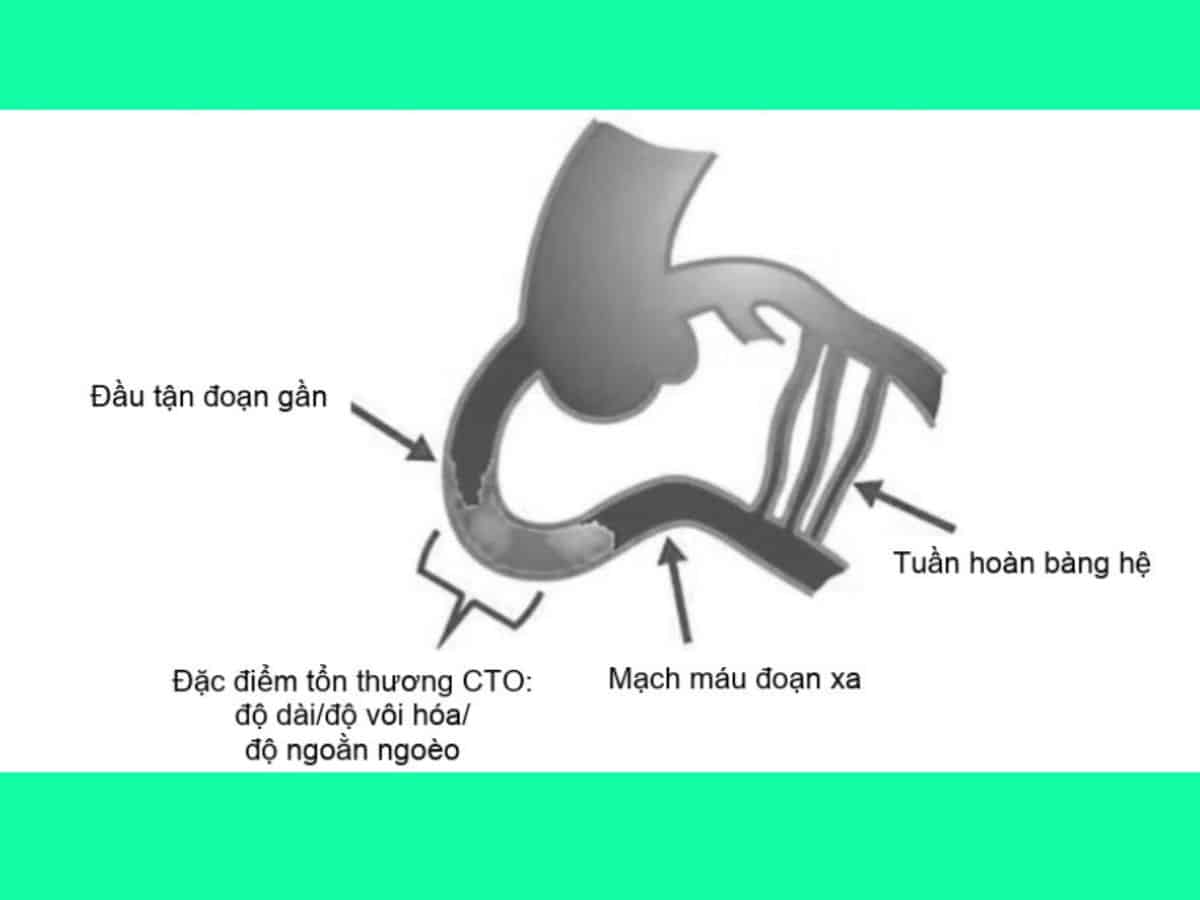
Các thông số hình ảnh chính cần đánh giá trước khi can thiệp tổn thương CTO bao gồm:
- Đầu tận đoạn gần (proximal cap) và mạch máu đoạn gần.
- Đặc điểm tổn thương (độ dài ngoằn ngoèo vôi hóa).
- Mạch máu đoạn xa.
- Tuần hoàn bàng hệ.
Những thông số này sẽ giúp đánh giá được điểm bắt đầu tổn thương CTO, đường đi và đặc điểm của tổn thương, điểm kết thúc của tổn thương và khả năng can thiệp ngược dòng từ đầu tận đoạn xa (distal cap).
Đường tiếp cận
Tiếp cận bằng 2 đường và bơm cản quang kép (dual injection – chụp đồng thời mạch vành trái và phải) là kỹ thuật đơn giản và hiệu quả nhất để tăng khả năng thành công và giảm biến chứng khi can thiệp CTO, nên được thực hiện trên tất cả CTO có tuần hoàn bàng hệ đối bên, ngay cả khi chỉ can thiệp xuôi dòng.
Vai trò của bơm cản quang kép giúp đánh giá chính xác hơn của độ dài và đặc điểm của tổn thương CTO, thấy được vị trí đầu dây dẫn can thiệp khi can thiệp xuôi dòng, giảm tổn thương mạch máu (dưới nội mạc) khi sử dụng kỹ thuật reentry.
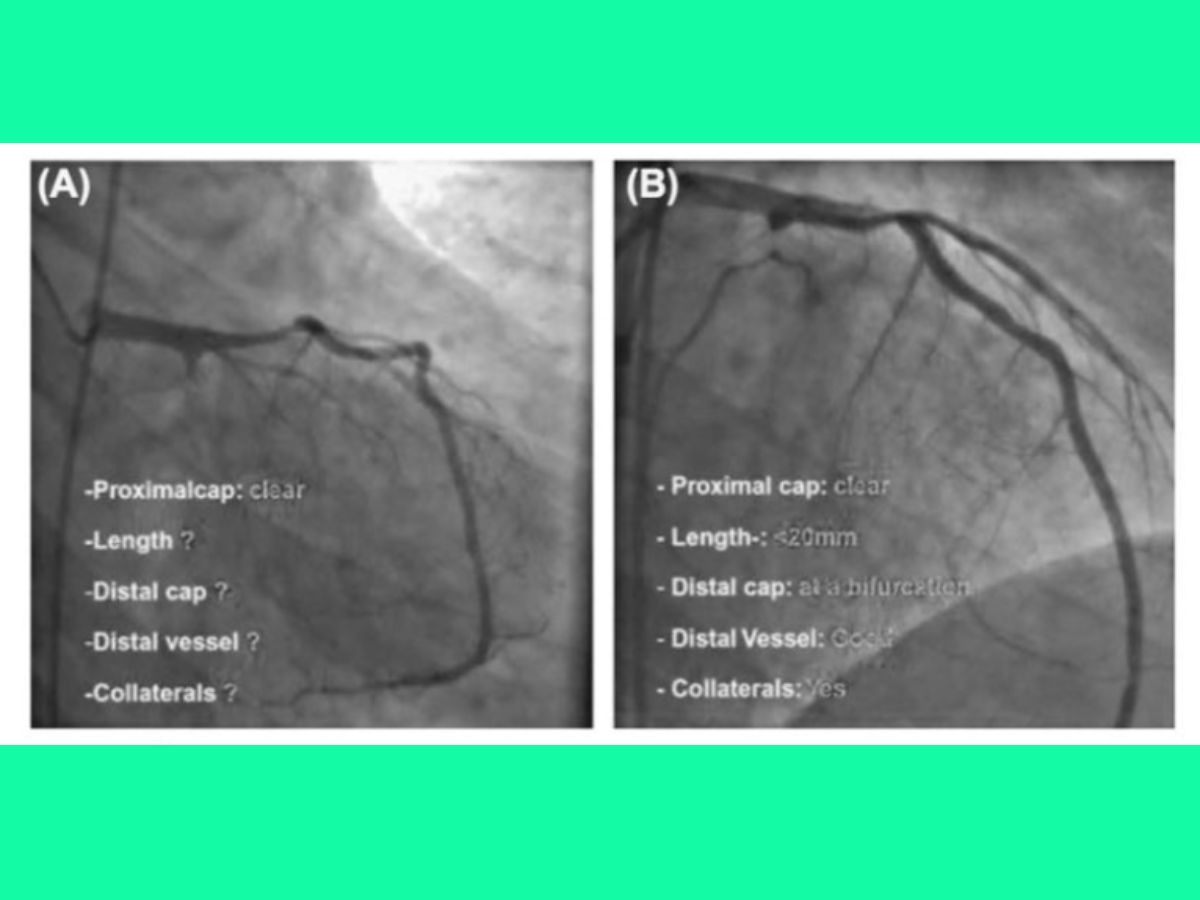
(A): Chỉ bơm cản quang vào thân chung; (B): Bơm cản quang kép vào thân chung và động mạch vành phải.
Chiến lược can thiệp
Có nhiều chiến lược can thiệp tổn thương CTO, trong đó, chiến lược sửdụng kỹ thuật PCI xuôi dòng sử dụng dây dẫn có độ cứng tăng dần (Antegrade Wire Escalation) là kỹ thuật đơn giản và được sử dụng rộng rãi trong ít nhất 50% các trường hợp PCI CTO hiện nay. Sự quen thuộc và tự tin khi thực hiện kỹ thuật này tạo tiền đề cho các kỹ thuật khác như can thiệp gây bóc tách và vào lại (dissection-reentry) xuôi dòng hoặc ngược dòng.
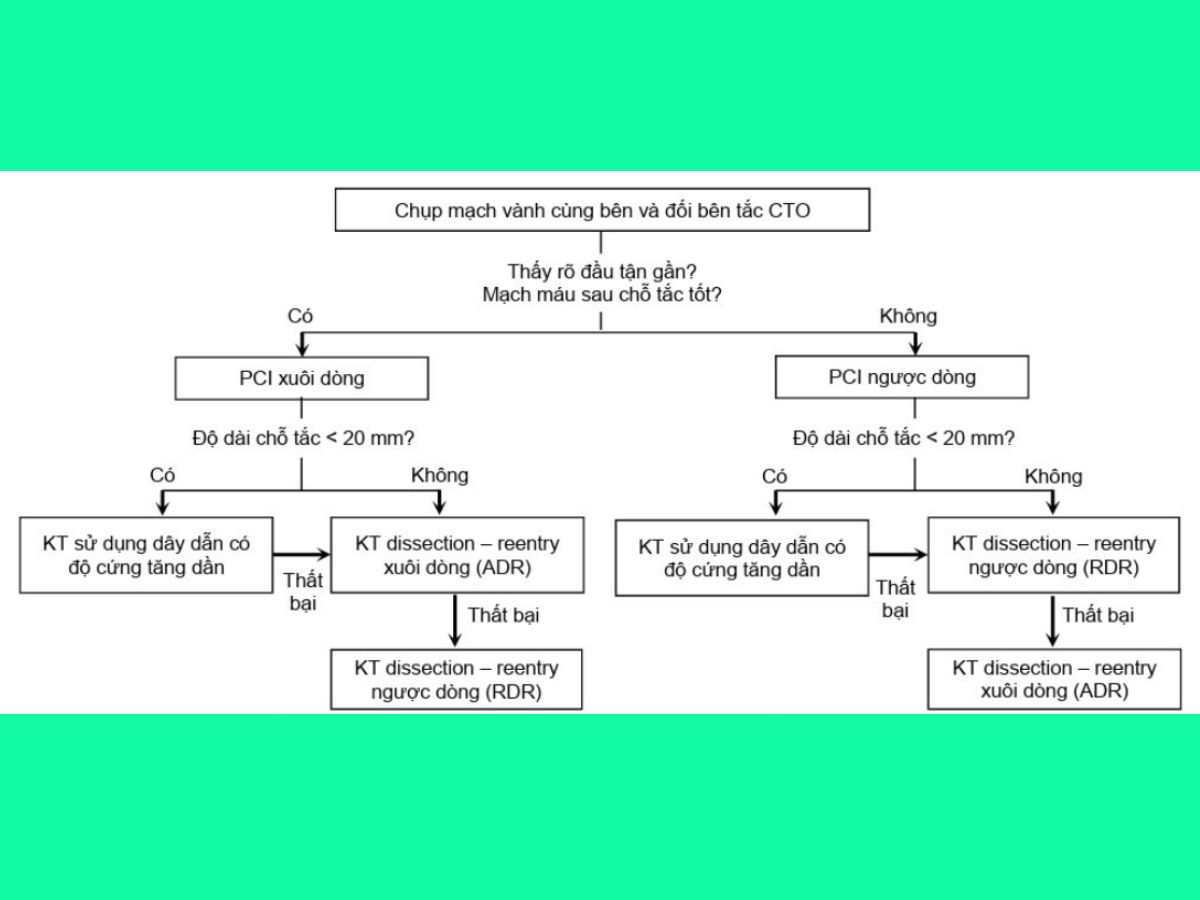
Kỹ thuật PCI xuôi dòng sử dụng dây dẫn có độ cứng tăng dần áp dụng tốt nhất cho tổn thương có đoạn tắc ngắn < 20 mm, đoạn tắc dài với mạch máu thẳng hoặc có các vi mạch bàng hệ, những trường hợp tái hẹp trong stent có chọn lọc.
Dụng cụ can thiệp
Dụng cụ khi can thiệp tổn thương CTO gồm những dụng cụ tương tự khi can thiệp tổn thương thông thường khác và một số dụng cụ đặc biệt như ống thông can thiệp có độ hỗ trợ tốt, vì ống thông, dây dẫn can thiệp cứng…
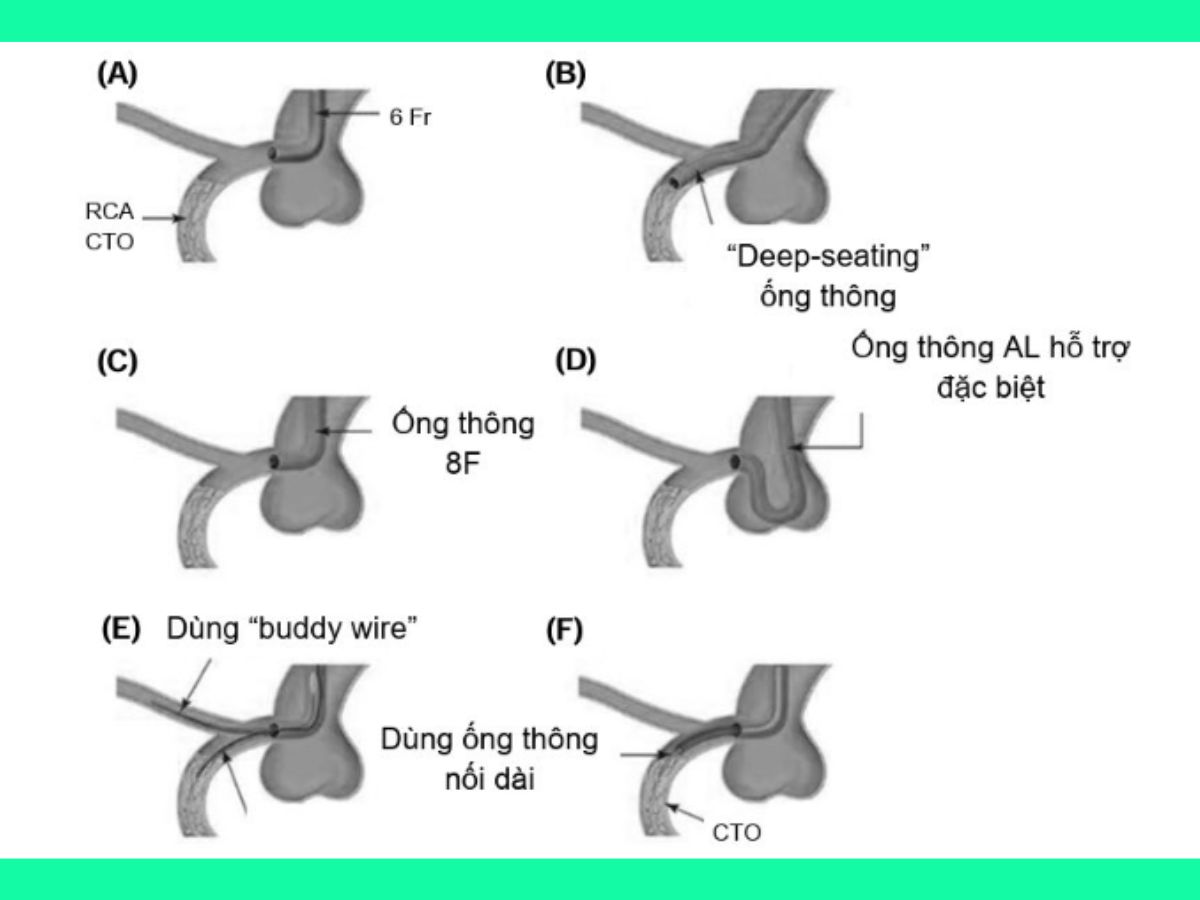
Ông thông can thiệp (guiding catheter)
Ông thông can thiệp có độ hỗ trợ tốt rất cần thiết khi can thiệp CTO, bất kể kỹ thuật đi dây dẫn can thiệp nào được lựa chọn.
Để tăng độ hỗ trợ của ống thông can thiệp, có thể thực hiện những cách làm như sau:
- Sử dụng ống thông kích thước lớn: 7 F, 8 F.
- Sử dụng ống thông hỗ trợ đặc biệt: ống thông AL (can thiệp CTO mạch vành phải), ống thông EBU (can thiệp CTO mạch vành trái)…
- Kỹ thuật “deep seating” ống thông can thiệp hoặc dùng thêm “buddy wire”.
- Sử dụng ống thông can thiệp nối dài (guiding extension).
Vi ống thông can thiệp (microcatheter)
Vì ống thông can thiệp hay bóng over-the-wire nên được dùng cho tất cả các tổn thương CTO, trong đó vì ống thông được ưu tiên sử dụng hơn vì làm tăng cường khả năng đâm xuyên; cho phép tái định hình đầu tip dây dẫn hay dễ dàng thay đổi dây dẫn mà không làm mất vị trí của dây, ngăn ngừa khả năng xoắn wire trong kỹ thuật 2 dây dẫn song song.
Các loại vi ống thông thường được sử dụng như Corsair, Caravel, Finecross, Crusade… tùy đặc điểm tổn thương CTO và sự sẵn có.
Dây dẫn (guidewire) can thiệp
Lựa chọn dây dẫn cứng phù hợp tùy thuộc đặc điểm từng loại tổn thương CTO và kinh nghiệm cũng như sự quen thuộc của từng bác sĩ can thiệp đối với dây dẫn.
Các dây dẫn can thiệp tổn thương CTO gồm có dây dẫn “ái nước” (hydrophilic wire); dây dẫn đầu nhỏ dần (Cross-IT, Conquest, Miracle); dây dẫn “khoan xuyên chỗ tắc” (Abbott PROGRESS 140T, 200T, Asahi Confienza, Medtronic PROVIA); dây dẫn phủ polymer giúp trượt tốt trong tổn thương tắc mạn tính (Abbott PILOT và WHISPER, Asahi Fielder FC và XT, Abbott PROGRESS 40,80); dây dẫn giúp “luồn lách” qua những rãnh rất nhỏ trong tổn thương tắc mạn tính (Gaia), dây dẫn đi qua tuần hoàn bàng hệ (SION Blue ES, RG 3)…
BIẾN CHỨNG KHI CAN THIỆP TỔN THƯƠNG TÁC MẠN TÍNH
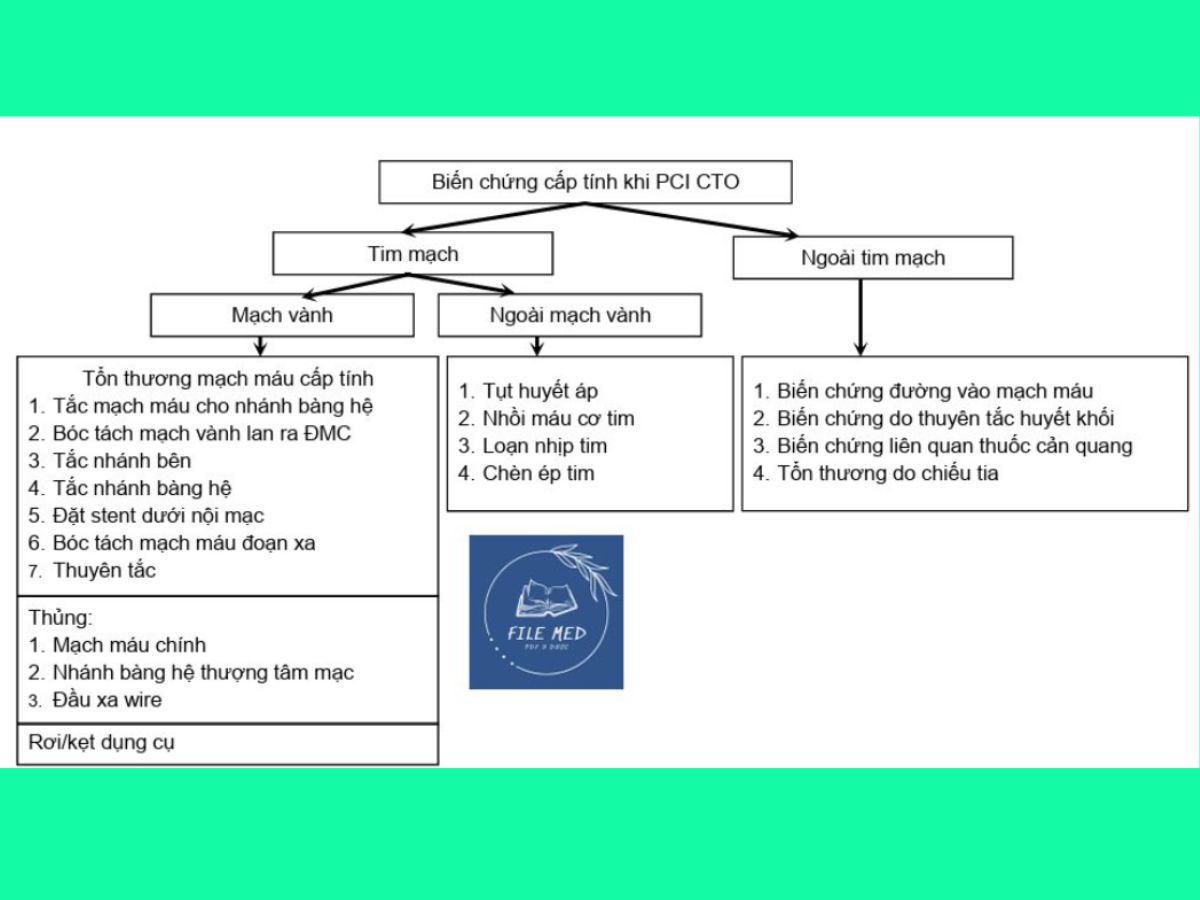
Phân loại theo thời gian (cấp tính và dài hạn) và theo vị trí biến chứng (mạch vành, tim mạch ngoài mạch vành và ngoài tim mạch).
Biến chứng cấp
Những biến chứng cấp có thể gặp khi PCI tổn thương CTO được tóm tắt trong Sơ đồ 4.
Biến chứng dài hạn
Các biến chứng về dài hạn có thể gặp khi can thiệp tổn thương CTO cũng như các tổn thương không phải CTO khác bao gồm huyết khối trong stent, tái hẹp trong stent, phình bóc tách mạch vành muộn…
TÀI LIỆU THAM KHẢO
- Galassi AR et al. Evaluation and management of patients with coronary chronic total occlusions considered for revascularisation. EuroIntervention 2024:20:e174-e184.
- Brilakis E et al (2018). Manual of Chronic Total Occlusion Interventions, A Step-by-Step Approach 2nd edition. Elsevier, London.
- Neumann FJ et al. ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2018:00:1-96.
- Lawton JS et al. 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization: Executive Summary: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation 2021;145:e4-17.
- Topol EJ and Teirstein PS (2016). Chapter 25: Intervention for Coronary Chronic Total Occlutions. In: Topol EJ and Teirstein PS, Textbook of Interventional Cardiology 7th edition. ELSEVIER, Philadelphia, pp.413-423.
- Thach Nguyen (ed) (2013). Chapter 10: Chronic Total Occlusion. In: Thach Nguyen, Practical Handbook of Advanced Interventional Cardiology Tips and Tricks. John Wiley & Sons. West Sussex, pp.207-254.
- Bhatt DL (ed) (2016). Chapter 9: Chronic Total Coronary Occlusions: Rationale, Technique, and Clinical Outcomes. In: Bhatt DL, Cardiovascular Intervention A Companion to Braunwald’s Heart Disease. Elsevier. Philadelphia, pp. 138-154.
- Kern MJ and Seto AH (2018). Chapter 26: Chronic Total Occlusion Percutaneous Coronary Intervention. In: Kern MJ and Seto AH, SCAI Interventional Cardiology Review 3d editon. Wolters Kluver, Philadelphia, pp.831-852.