Y tế - Sức Khỏe
Bàn về kết hợp thuốc trong điều trị hạ LDL-Cholesterol
ThS.BS Nguyễn Vũ Thi
Khoa Nội Tim Mạch, Bệnh viện Lê Văn Thịnh
Thủ Đức, tháng 05 năm 2023
Theo Tổ chức Y tế Thế giới, năm 2019, khoảng 17,9 triệu người chết do bệnh lý Tim Mạch, chiếm 32% tổng số ca tử vong toàn cầu, trong đó 85% là do nhồi máu cơ tim và đột quỵ¹. Xơ vữa động mạch, với cơ chế chính là sự thâm nhập và tích lũy của LDL-Cholesterol vào lớp dưới nội mạc mạch máu, được xem là nguyên nhân nền tảng của nhiều biến cố Tim Mạch. Với sự tiến bộ của y học hiện đại, nhiều bằng chứng đã cho thấy: Việc giảm nồng độ LDL-C trong máu bằng bất cứ biện pháp nào (Statin hoặc Non-statin), cũng đều giúp cải thiện tiên lượng cho người bệnh [Trung bình cứ giảm 1 mmol/L (38,7 mg/dl) LDL-C giúp giảm 23% các biến cố mạch máu lớn; RR 0,77, 95% CI 0,75-0,79, P < .001]².
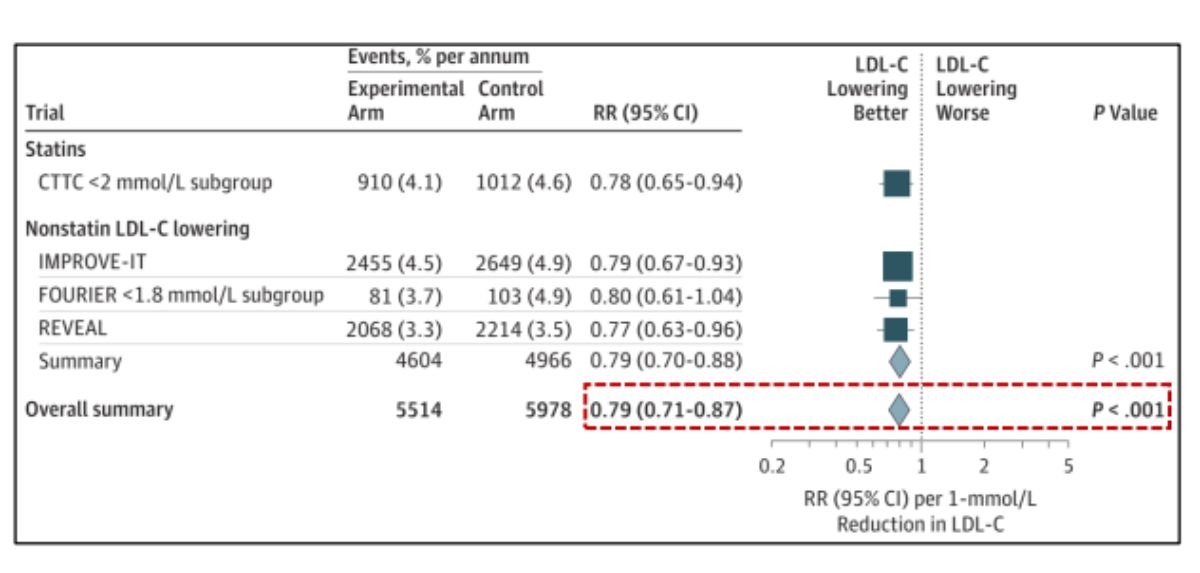
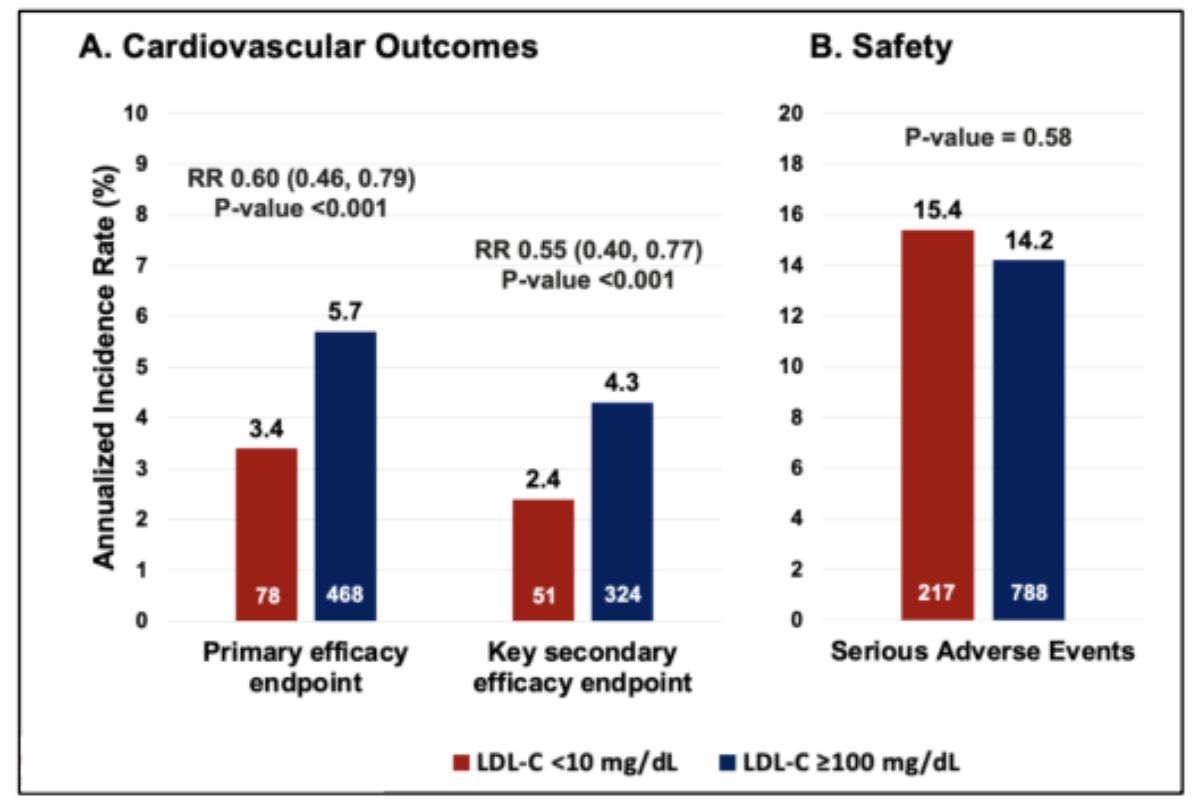
Hơn nữa, mục tiêu LDL-C hiện nay có thể nói là càng thấp càng tốt (the lower the better). Một phân tích gộp của Marc S. Sabatine và cs³ ghi nhận: Ở nhóm bệnh nhân có LDL-C nền thấp (≤ 70 mg/dl), cứ giảm thêm 1 mmol/L cũng cải thiện 21% các biến cố mạch máu chính (RR 0,79; 95% CI, 0,71-0,87; P < .001), mà không làm tăng bất cứ tác dụng phụ bất lợi nào (như đau cơ/viêm cơ, tăng men gan, đái tháo đường mới mắc, xuất huyết não và ung thư) (hình 1). Mức LDL-C trung bình thấp nhất trong nghiên cứu trên có thể đạt được là 0,5 mmol/L (21 mg/dl). Một phân tích dưới nhóm từ 2 nghiên cứu¹⁰: FOURIER và FOURIER-OLE (nghiên cứu nhãn mở, theo dõi dài 5 năm, sau nghiên cứu FOURIER) cho thấy có mối quan hệ tuyến tính giữa nồng độ LDL-C đạt được và kết cục Tim Mạch sau 8,6 năm theo dõi (có thể xuống mức LDL-C < 20 mg/dL). Mức LDL-C < 10 mg/dl vẫn giảm có ý nghĩa các biến cố Tim Mạch và an toàn khi so sánh với mức LDL-C ≥ 100 mg/dL (hình 2).
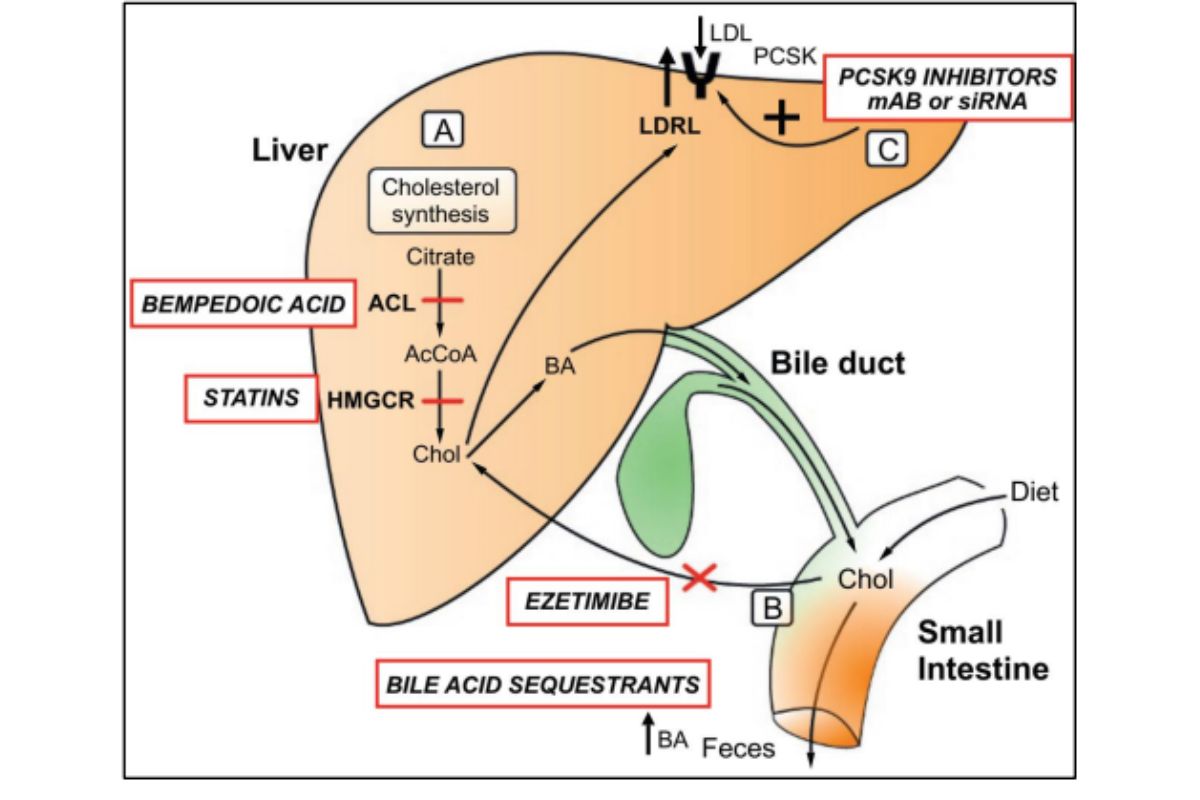
Đã có nhiều liệu pháp điều trị hạ Lipid máu được phát minh (hình 3), với nhiều cơ chế khác nhau, trong đó Statin là thuốc được sử dụng sớm và phổ biến nhất. Statin (Lovastatin) lần đầu tiên được FDA chấp thuận đưa vào sử dụng thương mại là vào năm 1987⁴. Statin không chỉ làm giảm tổng hợp cholesterol tại gan thông qua ức chế men HMG-CoA reductase, mà còn nhiều tác dụng có lợi khác⁵ như kháng viêm, ổn định tế bào nội mạc, giảm hoạt tính tiểu cầu… Từ đó đến nay, nhiều nghiên cứu lớn đã khẳng định vai trò không thể bàn cãi của Statin trong phòng ngừa tiên phát và thứ phát biến cố Tim Mạch do xơ vữa. Do tính sẵn có và hiệu quả, Statin hầu như được khuyến cáo là liệu pháp đầu tay trong điều trị hạ LDL-C ở các hướng dẫn thực hành⁶. Việc phối hợp với các loại thuốc khác chỉ được cân nhắc khi đã tối đa liều Statin dung nạp được mà chưa đạt mục tiêu LDL-C.
Tuy nhiên, cùng nhìn lại sự thay đổi phác đồ điều trị các bệnh lý mạn tính trong những năm gần đây, chúng ta thấy rằng: Việc phối hợp thuốc sớm giúp đạt mục tiêu điều trị hiệu quả hơn, và giảm bớt tác dụng phụ khi phải tăng liều một thuốc (Ví dụ như trong tăng huyết áp). Do đó, liệu rằng trong điều trị hạ lipid máu, việc phối hợp thuốc cũng có ích lợi tương tự?
Thứ nhất, chúng ta đều biết: Cứ gấp đôi liều Statin thì hiệu quả hạ LDL-C chỉ tăng thêm 5-6%⁸. Rosuvastatin liều 40 mg/ngày được xem là Statin có cường độ mạnh nhất hiện nay, với hiệu quả giảm LDL-C đâu đó khoảng 54,7%⁸. Với mục tiêu LDL-C ngày càng thấp, đặc biệt ở nhóm có bệnh Tim Mạch xơ vữa trên lâm sàng (< 55 mg/dL), nghiên cứu quan sát thế giới thực SANTORINI cho thấy: Chỉ khoảng 20% bệnh nhân đạt mục tiêu LDL-C theo ESC 2019⁹.
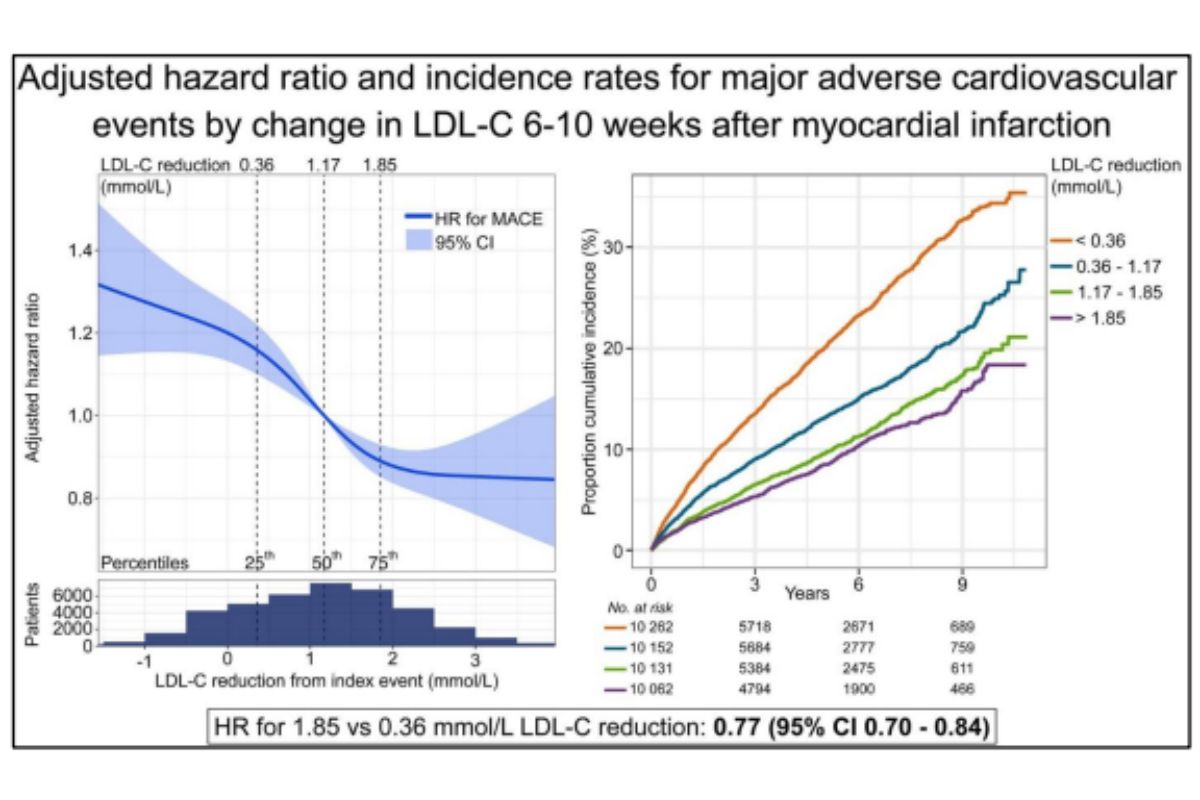
Thứ hai, ngoài chiến lược “the lower the better” đã biết, chúng ta còn có “the earlier the better”. Một quan sát từ cơ sở dữ liệu SWEDEHEART ở 40.607 bệnh nhân nhập viện vì nhồi máu cơ tim cấp (lần đầu hoặc tái phát), nhằm đánh giá sự thay đổi nồng độ LDL-C sau 6-10 tuần và mối liên quan với các biến cố Tim Mạch. Kết quả ghi nhận: Bệnh nhân có mức giảm LDL-C cao (> 1,85 mmol/L) so với mức giảm thấp (< 0,36 mmol/L), đều đạt được HR thấp hơn ở tất cả các kết cục (KTC 95%): Gộp của tử vong Tim Mạch, NMCT và đột quỵ 0,77 (0,70–0,84); Tử vong do mọi nguyên nhân 0,71 (0,63–0,80); Tử vong Tim Mạch 0,68 (0,57–0,81); NMCT 0,81 (0,73–0,91); Nhồi máu não 0,76 (0,62–0,93); Suy tim nhập viện 0,73 (0,63–0,85), và tái thông mạch vành 0,86 (0,79–0,94)¹¹ (hình 4). Điều này gợi ý rằng, việc giảm LDL-C sớm sau NMCT giúp mang lại lợi ích lớn nhất, có nghĩa là, chúng ta không có thời gian để trì hoãn và lên thang cường độ Statin như hiện tại.
Thứ ba, nhiều liệu pháp Non-statin đều cho thấy hiệu quả giảm LDL-C vượt trội, giảm kết cục lâm sàng và an toàn khi dùng kết hợp với Statin hoặc đơn trị ở nhóm không dung nạp Statin. Ở các bệnh nhân vừa trải qua hội chứng vành cấp, nghiên cứu IMPROVE-IT cho thấy: Chiến lược dùng Ezetimibe 10 mg + Simvastatin 40 mg so sánh với Placebo + Simvastatin 40 mg giúp giảm 6% MACE sau 6 năm (LDL-C trung bình đạt được ở nhóm dùng liệu pháp kết hợp: 53 mg% vs nhóm chứng: 69 mg%)¹².
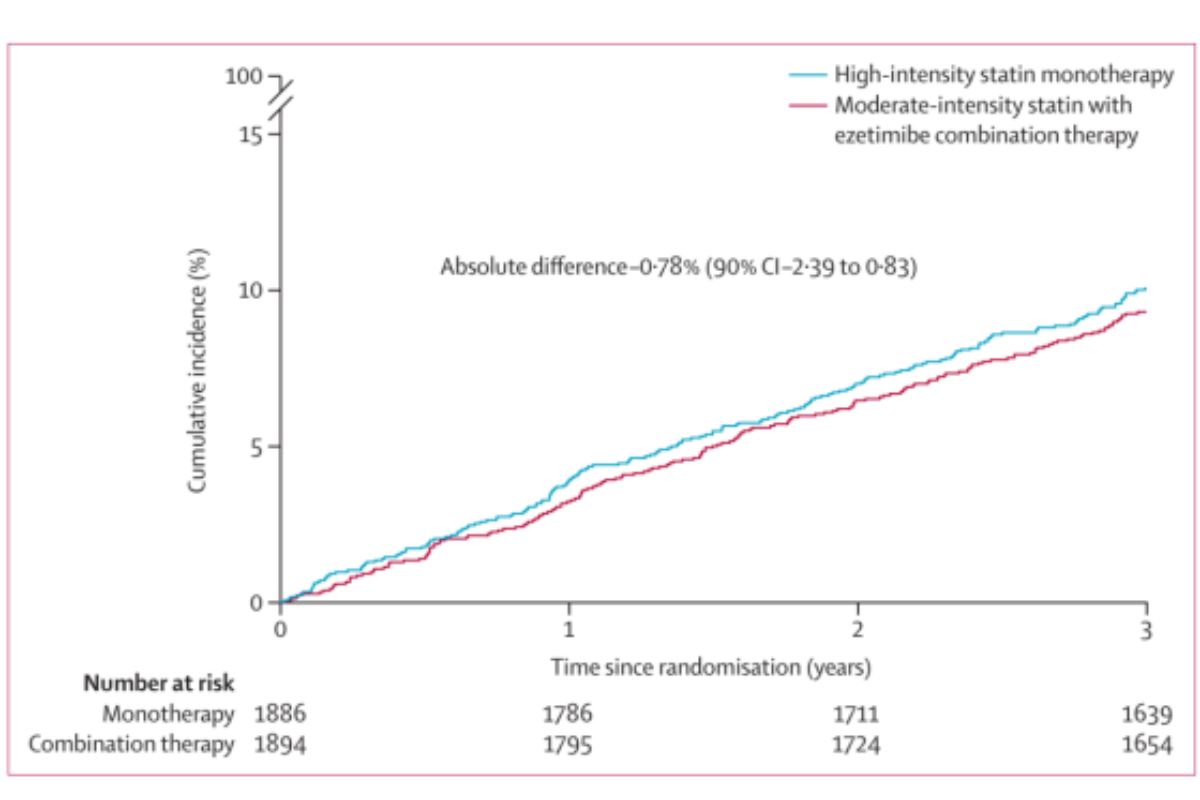
RACING là nghiên cứu ngẫu nhiên, nhãn mở, thiết kế không thua kém, ở 26 trung tâm lâm sàng tại Hàn Quốc, trên 3.780 bệnh nhân có bệnh lý Tim Mạch do xơ vữa¹³. Nghiên cứu so sánh giữa 2 nhóm dùng Statin cường độ trung bình (Rosuvastatin 10 mg) + Ezetimibe 10 mg và Statin cường độ cao (Rosuvastatin 20 mg) về hiệu quả giảm các biến cố Tim Mạch gộp (bao gồm chết do nguyên nhân Tim Mạch, các biến cố Tim Mạch chính hoặc đột quỵ không chết) trong vòng 3 năm. Trong dân số nghiên cứu, có ~40% từng bị nhồi máu cơ tim, 66% đã PCI, 37% đái tháo đường và ~34% có nồng độ LDL-C trong máu < 70 mg/dL trước khi đưa vào nghiên cứu. Kết quả cho thấy: Kết cục nguyên phát không khác nhau giữa 2 nhóm (hình 5). Tuy nhiên, tỷ lệ đạt LDL-C < 70 mg/dl sau 1, 2, 3 năm ở nhóm kết hợp thuốc cao hơn có ý nghĩa so với nhóm đơn trị (73, 75, 72% so với 55, 60, 58%). Đồng thời tỷ lệ ngưng hoặc giảm liều thuốc do vấn đề dung nạp cũng thấp hơn ở nhóm kết hợp (4,8 và 8,2%, P<0,001). Như vậy, ở những bệnh nhân có bệnh lý Tim Mạch do xơ vữa trên lâm sàng, liệu pháp kết hợp Statin cường độ trung bình và Ezetimibe không thua kém so với đơn trị liệu bằng Statin cường độ cao, với tỷ lệ đạt mục tiêu LDL-C cao hơn và dung nạp tốt hơn.
Ở nhóm BN không dung nạp với Statin, nghiên cứu CLEAR Outcomes trên 13.970 bệnh nhân với tiền sử hoặc nguy cơ cao bị bệnh tim mạch do xơ vữa và không dung nạp với statin, cho thấy: Acid bempedoic giảm 13% tiêu chí chính MACE 4 thành phần (HR 0.87,95% CI 0.79-0.96, P=0.004, ARR 1.6%, NNT 63) khi so sánh với Placebo, đồng thời không tăng có ý nghĩa tần suất các biến cố có hại nghiêm trọng.
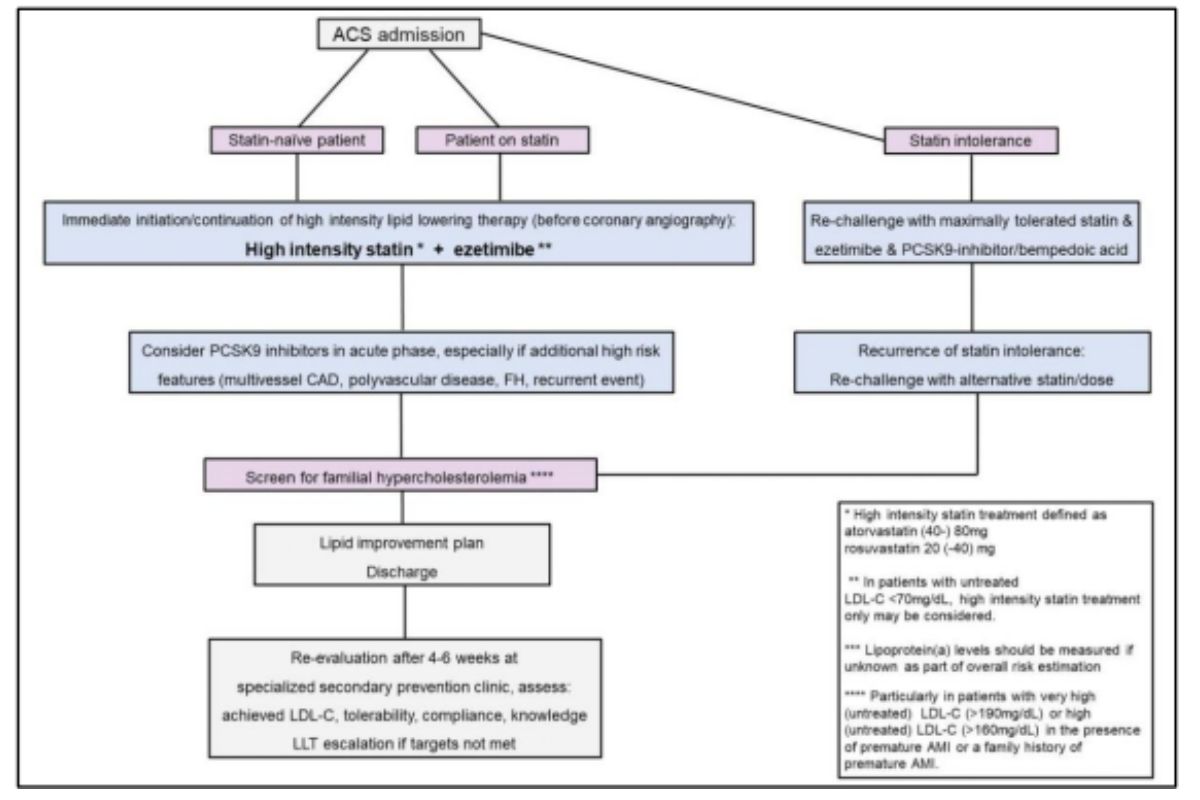
Dựa trên những bằng chứng có lợi trên, một đồng thuận của ACVC/EAPC/ESC15 về chiến lược giảm LDL-C ở bệnh nhân sau hội chứng vành cấp, khuyên: Nên dùng kết hợp sớm Statin cường độ cao + Ezetimide ở tất cả BN HCVC (chiến lược “strike early & strike strong”) (trừ trường hợp: BN chưa được điều trị bằng Statin và có nồng độ LDL-C <70mg%, có thể xem xét chỉ cần dùng Statin cường độ cao) (hình 6).
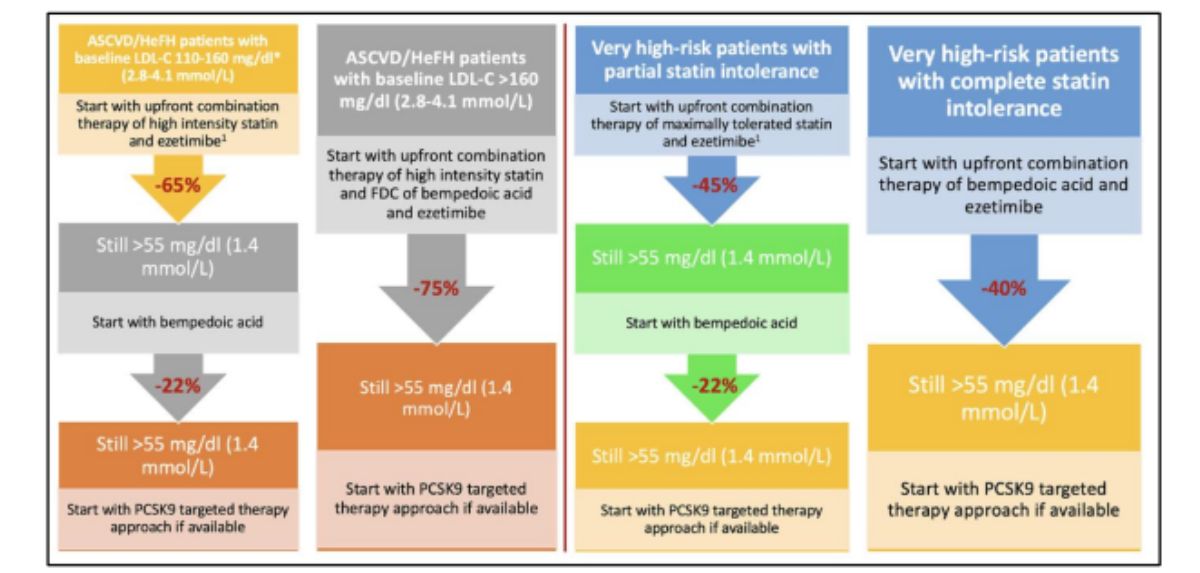
Hội đồng Chuyên gia Quốc tế về Lipid (ILEP – International Lipid Expert Panel) năm 2023 đã nhấn mạnh liệu pháp điều trị phối hợp ngay từ đầu để đạt mục tiêu điều trị ở nhóm BN nguy cơ Tim Mạch rất cao16 (hình 7). Cụ thể: Ở nhóm có ASCVD với mức LDL-C nền từ 110-160mg/dL, để đạt mục tiêu ≤55mg/dL, cần phối hợp ngay từ đầu Statin cường độ cao và Ezetimibe (có hiệu quả giảm LDL-C ~65%). Nếu vẫn không đạt thì có thể thêm lần lượt Acid Bempedoic và PCSK9i. Thêm nữa, nếu BN ASCVD có mức LDL-C nền >160mg/dL, chiến lược ngay từ đầu sẽ là phối hợp ba: Statin cường độ cao + Ezetimibe và Acid Bempedoic (trong 1 viên FDC) (để có thể hạ được ~75% nồng độ LDL-C).
Tóm lại, với những tiến bộ trong điều trị hạ lipid máu hiện nay, việc phối hợp thuốc ngay từ đầu giúp đạt hiệu quả giảm LDL-C, cải thiện biến cố bất lợi và an toàn khi so sánh với Statin đơn trị. Bên cạnh đó, với nhiều bằng chứng rõ ràng về mối quan hệ
nhân quả giữa LDL-C và bệnh Tim Mạch do xơ vữa, chúng ta nên chuyển đổi mô hình từ tập trung vào cường độ điều trị Statin sang mức độ giảm LDL-Cholesterol. Hãy học hỏi từ kinh nghiệm điều trị tăng huyết áp, chúng ta nên phối hợp thuốc hạ lipid máu ngay từ đầu ở những bệnh nhân có nguy cơ Tim Mạch rất cao, như có bệnh Tim Mạch xơ vữa trên lâm sàng.
Tài liệu tham khảo
- https://www.wh.int//news–room//fact-shee/detai/card-diseases-(cvds).
- Silverman MG, et al. Association Between Lowering LDL-C and Cardiovascular Risk
- Sabatine MS, et al. Efficacy and Safety of Further Lowering of Low-Density Lipoprotein Cholesterol in Patients Starting With Very Low Levels: A Meta-analysis. JAMA Cardiol. 2018 Sep 1;3(9):823-82
- Akira ENDO, A Historical Perspective on the Discovery of St
- Oesterle A, Laufs U, Liao JK. Pleiotropic Effects of Statins on the Cardiovascular System. Circ Res. 2017 Jan 6;120(1):229-243.
- 2021 ESC Guidelines on Cardiovascular Disease Prevention in Cl
- Opie’s Cardiovascular Drugs: A Companion to Braunwald’s Heart Disease, 9th edition, 2021.
- Björn W Karlson, Michael K Palmer, Stephen J Nicholls, et al, Doses of Rosuvastatin, Atorvastatin and Simvastatin that Induce Equal Reductions in LDL-C and Non-HDL-C: Results from the VOYAGER Meta-analysis, European Journal of Preventive Cardiology, Volume 23, Issue 7, 1 May 2016, Pages 744–747.
- A L Catapano, M C Manu, A Burden, K K Ray, The SANTORINI Investigators, LDL-C Goal Achievement and Lipid-Lowering Therapy in Patients by Atherosclerotic Cardiovascular Disease Subtype: The SANTORINI Study, European Heart Journal, Volume 43, Issue Supplement_2, October 2022, ehac544.2373.
- Association Between Achieved LDL-Cholesterol and Long-Term Cardiovascular and Safety Outcomes – An Analysis of the FOURIER and FOURIER-OLE Studies (Gaba, AHA 2022).
- Jessica Schubert, Bertil Lindahl, Håkan Melhus, et al, Low-Density Lipoprotein Cholesterol Reduction and Statin Intensity in Myocardial Infarction Patients and Major Adverse Outcomes: A Swedish Nationwide Cohort Study, European Heart Journal, Volume 42, Issue 3, 14 January 2021, Pages 243–252.
- Cannon CP, Blazing MA, Giugliano RP, et al; IMPROVE-IT Investigators. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med. 2015 Jun 18;372(25):2387-97.
- Kim BK, Hong SJ, Lee YJ, et al; RACING Investigators. Long-Term Efficacy and Safety of Moderate-Intensity Statin with Ezetimibe Combination Therapy Versus High-Intensity Statin Monotherapy in Patients with Atherosclerotic Cardiovascular Disease (RACING): A Randomised, Open-Label, Non-Inferiority Trial. Lancet. 2022 Jul 30;400(10349):380-390.
- Nissen SE, Lincoff AM, Brennan D, et al; CLEAR Outcomes Investigators. Bempedoic Acid and Cardiovascular Outcomes in Statin-Intolerant Patients. N Engl J Med. 2023 Apr 13;388(15):1353-1364.
- Konstantin A Krychtiuk, Ingo Ahrens, Heinz Drexel, et al, Acute LDL-C Reduction Post ACS: Strike Early and Strike Strong: From Evidence to Clinical Practice. A Clinical Consensus Statement of the Association for Acute Cardiovascular Care (ACVC), in Collaboration with the European Association of Preventive Cardiology (EAPC) and the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy, European Heart Journal. Acute Cardiovascular Care, Volume 11, Issue 12, December 2022, Pages 939–949.
- Banach M, Penson PE, Farnier M, et al. Bempedoic Acid in the Management of Lipid Disorders and Cardiovascular Risk. 2023 Position Paper of the International Lipid Expert Panel (ILEP). Prog Cardiovasc Dis. 2023 Mar 7 (23)00026-9.

