Tổng số phụ: 530,000₫
Y tế - Sức Khỏe
Hội chứng kháng Phospholipid (Antiphospholipid syndrome)
Nhà thuốc Lưu Văn Hoàng – Chủ đề: Hội chứng kháng Phospholipid (Antiphospholipid syndrome)
Tải bản PDF đầy đủ tại đây
Tìm hiểu chung về hội chứng Anti Phospholipid
- Antiphospholipid syndrome (APS) là một bệnh tự miễn, làm tăng nguy cơ huyết khối, nguyên nhân từ các kháng thể gây rối loạn đông máu.
- Nguyên nhân là vô căn hoặc thứ phát như Lupus ban đỏ. Các kháng thể lưu hành trong máu, kích hoạt các yếu tố đông máu và tiểu cầu.
- Catastrophic APS (CAPS): Catastrophic nghĩa là thảm khốc. Biểu hiện tắc mạch, huyết khối đến ít nhất 3 cơ quan, nguy hiểm tính mạng.
- Các nguyên nhân thứ phát có thể là
- Lupus ban đỏ (thường gặp nhất)
- Viêm khớp dạng thấp
- Tân sinh (khối U)
- HIV, virus viêm gan A,B,C
- Một số loại vi khuẩn (hiếm gặp)
- Cơ chế sinh bệnh:
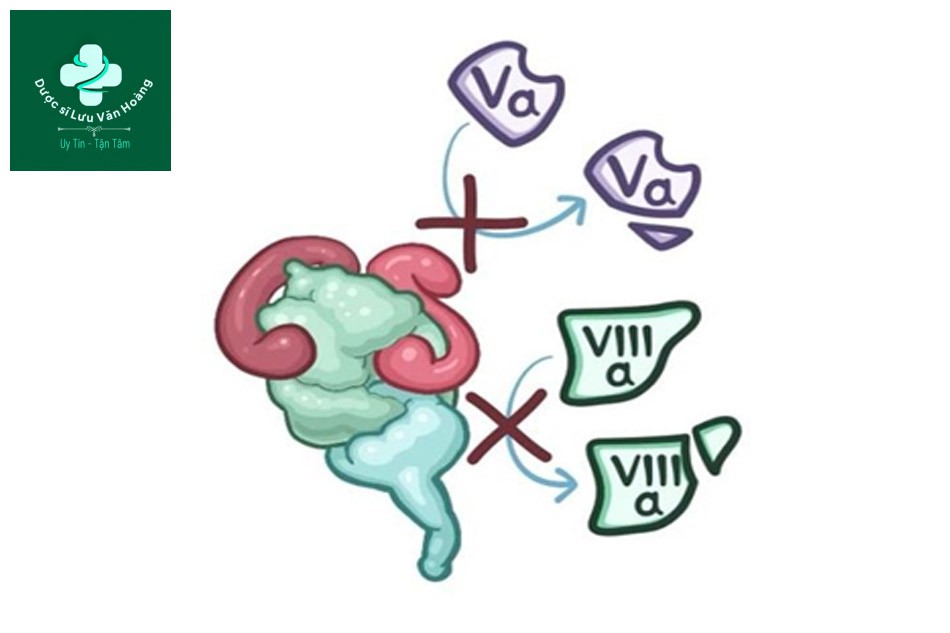
- Kháng thể kích hoạt tiểu cầu và yếu tố nội mạc.
- Kháng thể ức chế protein C, protein S và antithrombin III: Vì protein S và C giúp bất hoạt yếu tố đông máu V và VIII (giúp giảm đông máu).
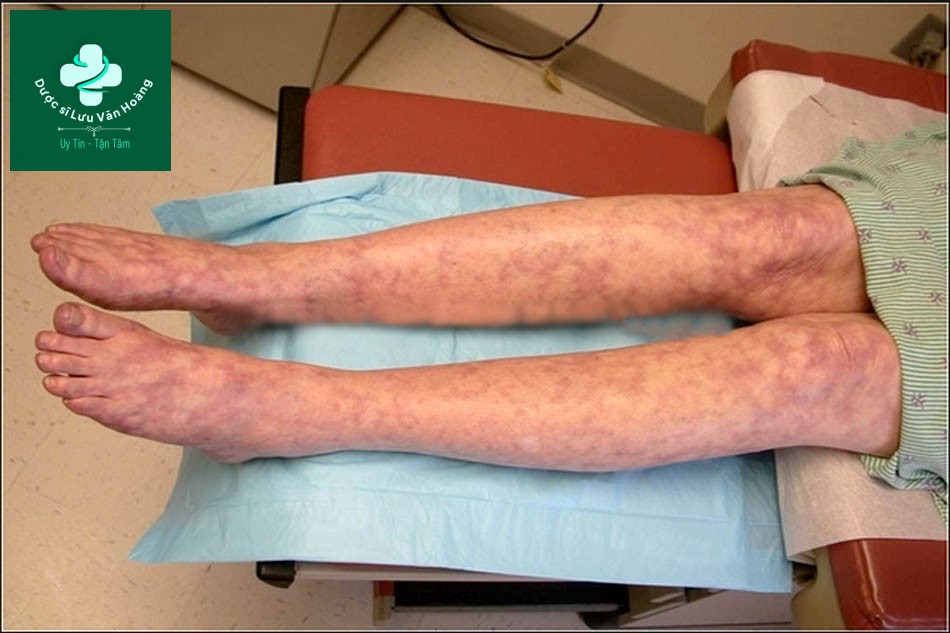
Triệu chứng lâm sàng
Tiền sử nhiều đợt huyết khối tái đi tái lại ở nhiều cơ quan
Ở Tĩnh mạch
Huyết khối tĩnh mạch sâu (DVT)
Thuyên tắc phổi (PE)
Mạng mạch xanh tím (Livedo reticularis)
Livedo reticularis còn có trong các bệnh sau
- Xơ vữa mạch máu
- Nốt viêm đa động mạch (polyarteritis nodosa)
- Lupus ban đỏ hệ thống
- Chứng Cryoglobulin máu
Loét da: Do tắc động mạch ở chi, gây loét da chi dưới.
Động mạch
- Đột quỵ, TIA
- Tắc động mạch ở các cơ quan
- Tắc động mạch chi (đoạn xa)
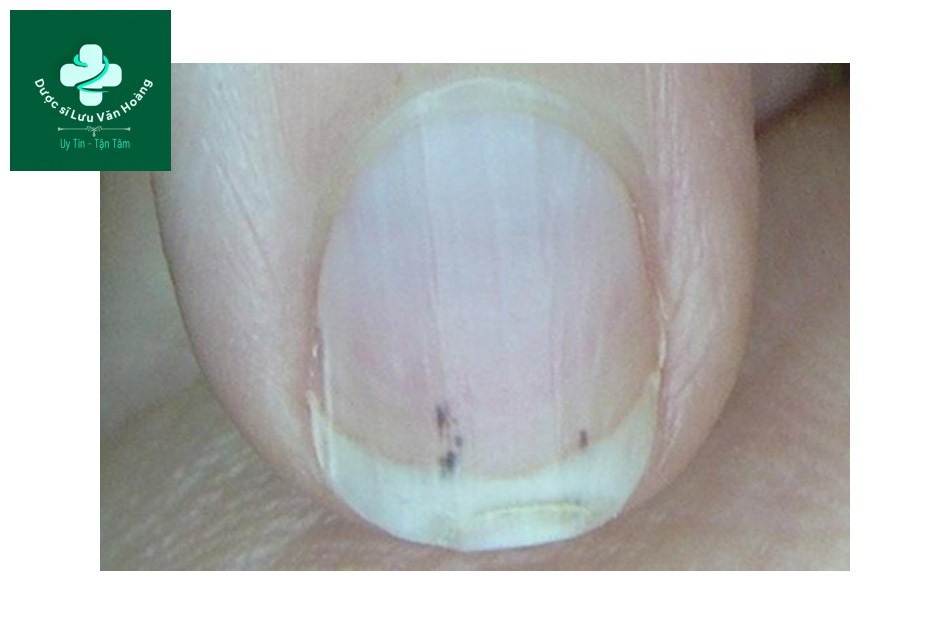
Mao mạch
- Xuất huyết dưới móng (splinter hemorrhages)
Huyết khối tĩnh mạch
Huyết khối sâu tĩnh mạch chi dưới đi lên có thể gây thuyên tắc phổi (PE)
Huyết khối ở tĩnh mạch chủ dưới gây hội chứng Budd-Chiari
Huyết khối tĩnh mạch não gây tăng áp nội sọi và tắc tĩnh mạch võng mạc.
Các triệu chứng thần kinh khác như đau đầu
Ở xương: Hoại tử xương vô mạch (thiếu máu tới xương nếu tắc động mạch)
Chẩn đoán dựa trên các yếu tố sau: Tiền sử có huyết khối hoặc huyết khối ở thời điểm hiện tại hoặc có biến chứng sản khoa đặc trưng cho bệnh (sẩy thai, thai lưu) với ít nhất 1 trong các tiêu chuẩn cận lâm sàng sau:
- Anticardiolipin antibodies
- Anti–β-2 glycoprotein-I
- Lupus anticoagulant
Các kháng thể này cần có ít nhất 2 kết quả cách nhau ít nhất 12 tuần TĂNG.
Nếu bệnh nhân có lâm sàng rất gợi ý APS, nhưng xét nghiệm huyết thanh âm tính. Thì đây được gọi là thể seronegative APS (APS huyết thanh âm tính). Lúc này xét nghiệm tìm Antiphosphatidylserine/Prothrombin Antibodies có ích.
Chú ý
- Phụ nữ có bệnh mạch máu não ở tuổi < 55 thì ta nên nghi ngờ
- Tiền sử sẩy thai hay thai lưu nhiều lần không rõ nguyên nhân, nên nghi ngờ.
- Sẩy thai hoặc thai lưu sau 12 tuần cũng là một gợi ý
- Thai phụ trẻ; tiền sản giật có dấu hiệu nặng
Cận lâm sàng
Test hỗn hợp (Mixing studies): Hỗn hợp huyết tương người bệnh với người lành. Nếu aPTT về bình thường, chứng tỏ người bệnh thiếu yếu tố đông máu (bệnh hemophilia) vì huyết tương người lành giúp bù trừ. Nếu aPTT vẫn kéo dài (nghĩa là tăng đông), có nghĩa là huyết tương bệnh nhân có Lupus anticoagulant, vì kháng thể này tiếp tục ức chế protein C và S ở huyết tương người lành (không có tác dụng).
Anticardiolipin antibodies (IgG và IgM): IgG hoặc IgM tăng lên đều có ý nghĩa. Lưu ý rằng, trong Giang Mai, bệnh nhân có thể dương tính với Anticardiolipin antibodies. Và ngược lại, bệnh nhân APS (hội chứng kháng phospholipid) cũng có thể dương tính với VDRL và RPR (kháng thể trong bệnh Giang Mai)
Công thức máu: Giảm 3 dòng máu (tiểu cầu, hồng cầu, bạch cầu). Kháng thể phá hủy tế bào máu.
Tiên lượng:
Phụ thuộc vào: Số lượng kháng thể tăng, mức độ tăng và kháng thể kháng phospholipid tồn tại bao lâu.
Điều trị
Cấp tính
- LMWH (Heparin trọng lượng phân tử thấp) hoặc UFH (Heparin không phân mảnh)
- Trường hợp nặng như trong CAPS: Glucocorticoid liều cao, lọc huyết tương (để loại bỏ kháng thể). Có thể thêm IVIG (immunoglobulin)
Dự phòng thứ phát:
Nguy cơ thấp: Aspirin
Nguy cơ cao và không muốn mang thai: Warfarin đường uống
Warfarin có nguy cơ biến dạng xương cho thai
Muốn có con: LMWH + Aspirin (để tránh sẩy thai)
xem thêm: [JAMA] Liên quan giữa lượng cholesterol trong chế độ ăn và lượng trứng tiêu thụ với biến cố tim mạch và tử vong
Tài liệu tham khảo
Thromb Haemost, 2020 Apr;120(4):592-598. Antiphosphatidylserine doi: 10.1055/s-0040-1705115. Epub 2020 Mar 17

 Gergel 25g
Gergel 25g  Mặt nạ nâng cơ cao cấp Premium Wrinkle Power Lifting Mask
Mặt nạ nâng cơ cao cấp Premium Wrinkle Power Lifting Mask