Y tế - Sức Khỏe
Các dấu hiệu ở móng, vấn đề ai cũng nên đọc qua một lần cho biết vì thường gặp trong cuộc sống hàng ngày.
Các dấu hiệu ở móng tương tự như các dấu hiệu lâm sàng trên da và việc nhận biết chúng là bắt buộc để chẩn đoán chính xác. Các dấu hiệu ở móng thường liên quan đến phiến móng, có thể thay đổi về hình dạng, kích thước, bề mặt và màu sắc hoặc có thể tách ra và/hoặc nhô lên. Bất kỳ dấu hiệu nào ở móng đều phản ánh tổn thương ở một phần cụ thể của đơn vị móng, tùy theo vai trò của nó trong sinh lý móng bình thường.
Dấu hiệu ở phiến móng có thể đơn độc hoặc kèm theo những bất thường ở vùng da quanh móng, gồm nếp gấp móng, rãnh dưới móng, phần mềm ngón và da mặt lưng ngón.
2.1 Sự thay đổi của bề mặt móng
2.1.1 Đường Beau và sự tách móng ở nếp gấp móng gần (onychomadesis)
Đường Beau biểu hiện dưới dạng vết lõm ngang của phiến móng, với độ sâu và chiều dài thay đổi, là kết quả của một tổn thương tạm thời của chất nền móng gần với sự giảm tạm thời hoạt động phân bào của tế bào sừng. Kết quả là phiến móng mỏng hơn bình thường và xuất hiện một vết lõm ngang ảnh hưởng toàn bộ chiều rộng của móng (Hình 2.1 và 2.2). Khoảng cách từ đường Beau đến nếp gấp móng gần biểu thị thời gian chất nền móng bị tổn thương, xét trên tốc độ tăng trưởng của móng là 3 mm/tháng đối với móng tay và 1 mm/tháng đối với móng chân. Các nguyên nhân phổ biến nhất gây ra đường Beau được liệt kê trong Bảng 2.1. Theo nguyên tắc, các yếu tố tại chỗ thường là nguyên nhân gây ra một đường Beau đơn lẻ, trong khi nguyên nhân toàn thân cần được tìm kiếm khi các đường Beau này liên quan đến móng tay và móng chân. Một nguyên nhân rất phổ biến gây ra các đường Beau ở một số móng tay ở phụ nữ trưởng thành là do chấn thương ở nếp gấp móng gần khi đẩy lớp biểu bì ra sau trong quá trình làm móng. Trong trường hợp này, đường Beau không phải là dấu hiệu duy nhất ở móng, mà những bất thường ở nếp gấp móng gân và những thay đổi bề mặt phiến móng khác có thể cùng tồn tại.
Bảng 2.1 Nguyên nhân phổ biến nhất của đường Beau
| Yếu tố tại chỗ | Viêm quanh móng
Chấn thương |
| Yếu tố toàn thân | Thuốc
Sốt cao Bệnh do virus (trẻ em) |
Sự tách móng ở nếp gấp móng gần (onychomadesis) đại diện cho một mức độ nghiêm trọng hơn của các đường Beau, nơi tổn thương ảnh hưởng đến toàn bộ chất nền móng, với sự tạm ngừng sản xuất phiến móng. Khi sự phát triển của móng bắt đầu lại, phiến móng sẽ biểu hiện được cấu tạo gồm hai phần được ngăn cách bởi một vết nứt ngang toàn bộ độ dày móng (Hình 2.3). Sự tách từ từ phiến móng xa xảy ra cho đến khi mất phiến móng “cũ”. Ở trẻ em, nguyên nhân rất phổ biến gây ra onychomadesis ảnh hưởng đến một số hoặc tất cả các móng là bệnh tay chân miệng do coxsackievirus gây ra, trong khi viêm quanh móng cấp tính là nguyên nhân phổ biến nhất gây ra onychomadesis ở một móng tay đơn lẻ.

Điều quan trọng là phải tìm dấu vết nguyên nhân tại chỗ hoặc toàn thân gây ra các đường Beau / onychomadesis từ 2-3 tháng trước khi chúng xuất hiện. Dấu hiệu sẽ di chuyển ra xa cùng với sự phát triển của móng và cuối cùng tới bờ tự do. Cần thận trọng khi onychomadesis ảnh hưởng đến móng chân, vì sự bong tróc của phiến móng cũ có thể theo sau bằng hiện tượng móng chọc thịt (ingrowing nail) ở phần xa của móng mới. Các biện pháp phòng ngừa hiệu quả có thể là massage hướng xuống hàng ngày phần mềm phia xa hoặc băng dán.
2.1.2 Rỗ móng (pitting)
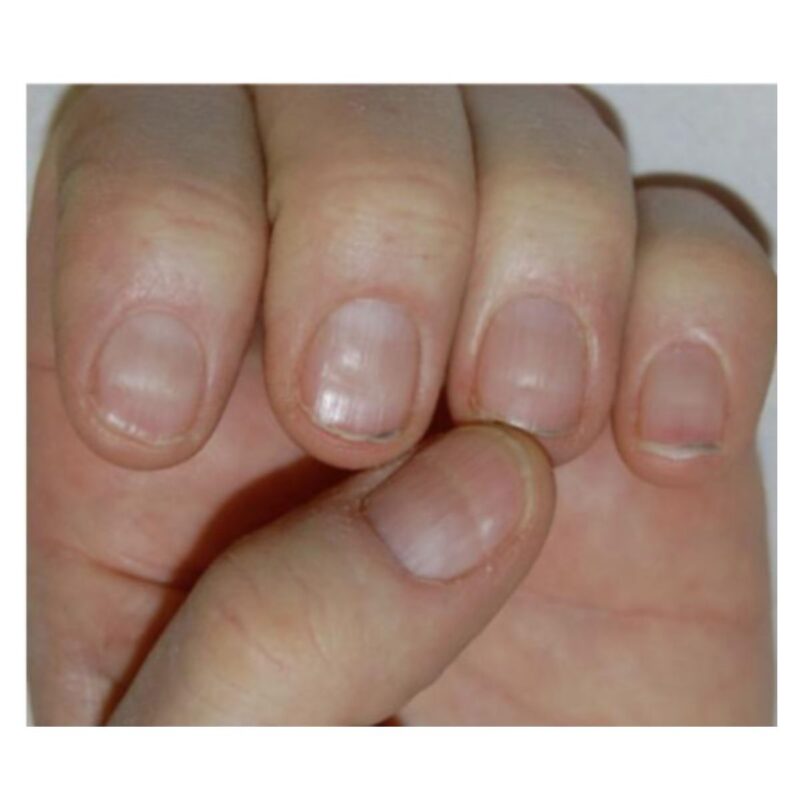
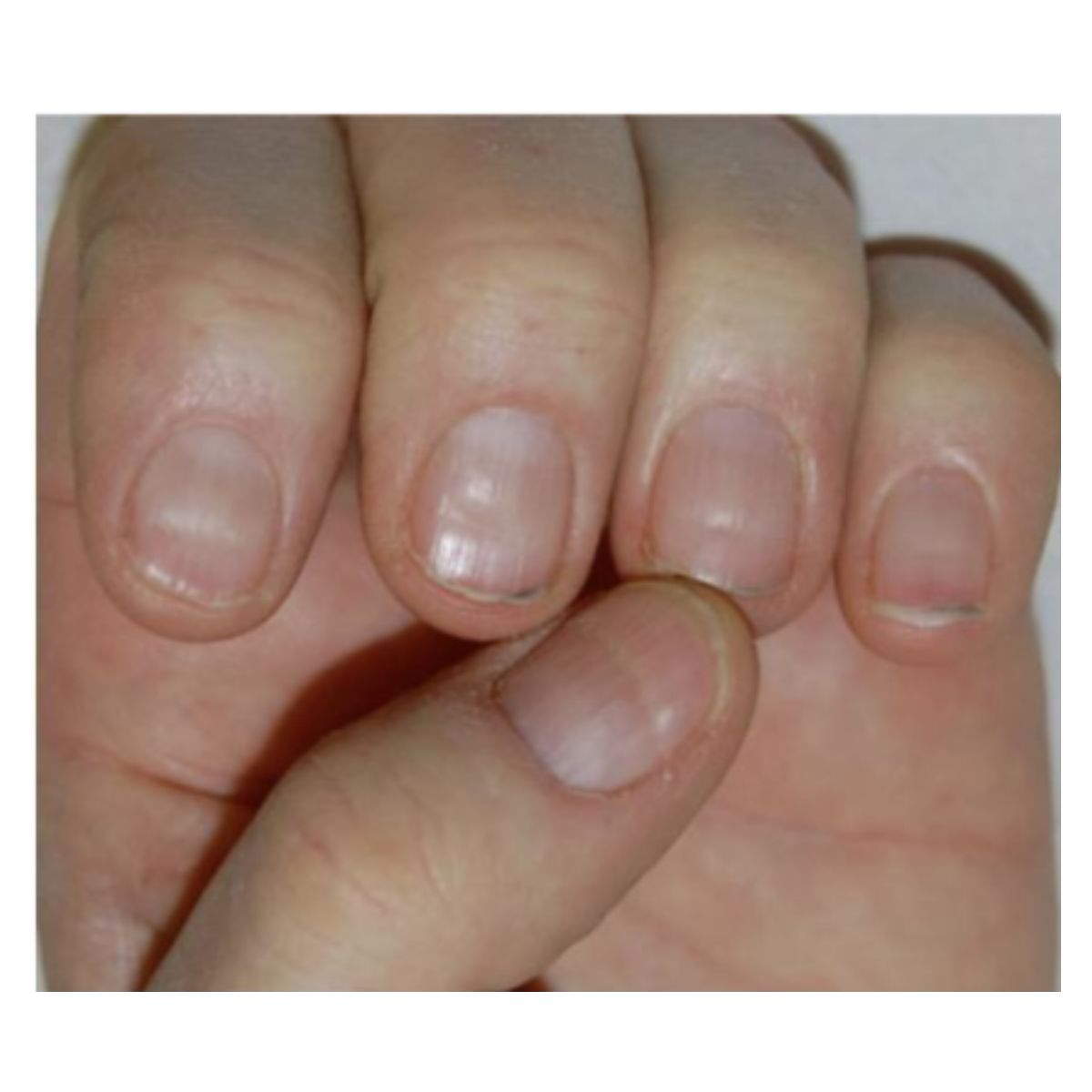
Rỗ móng được đặc trưng bởi một số điểm lõm trên phiến móng, xuất hiện dưới dạng các vết rỗ tròn nhỏ, không đều (Hình 2.4). Rỗ móng hiếm khi được thấy ở móng chân. Rỗ móng là kết quả của quá trình sừng hóa bị khiếm khuyết khu trú của các tế bào chất nền móng gần, với sự tồn tại của các nhóm tế bào có nhân và tế bào sừng hóa không hoàn toàn (parakeratotic) trên bề mặt phiến móng (Hình 2.5). Những tế bào này bám dính kém và không trong suốt và hình thành các cụm váy đặc biệt rõ ràng ở phiến móng gần: chúng có thể dễ dáng được thấy bằng phương pháp soi da khô (Hình 2.6). Cuối cùng, các tế bào sừng hóa không hoàn toàn bong ra và phiến móng chỉ còn lại các vết rỗ.
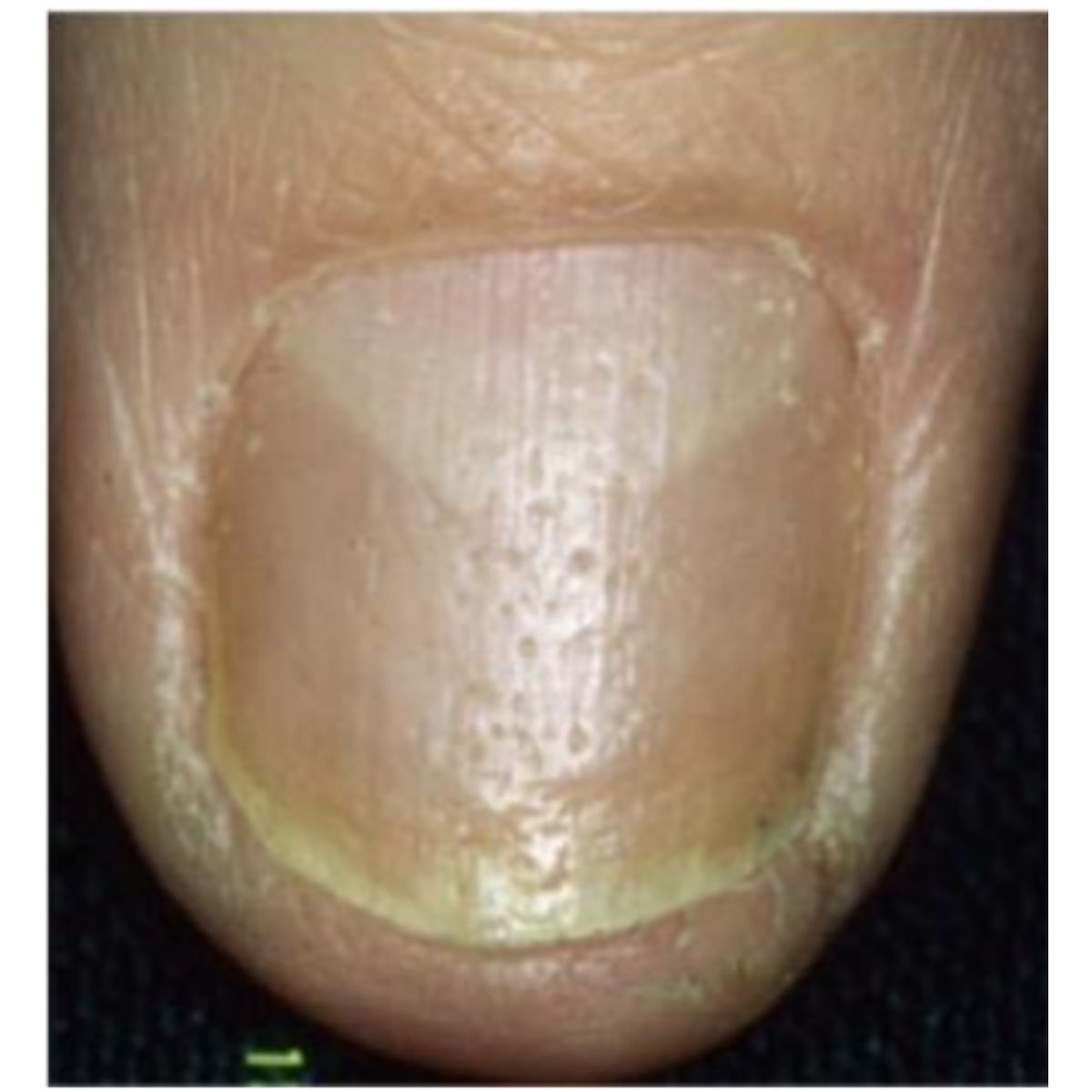

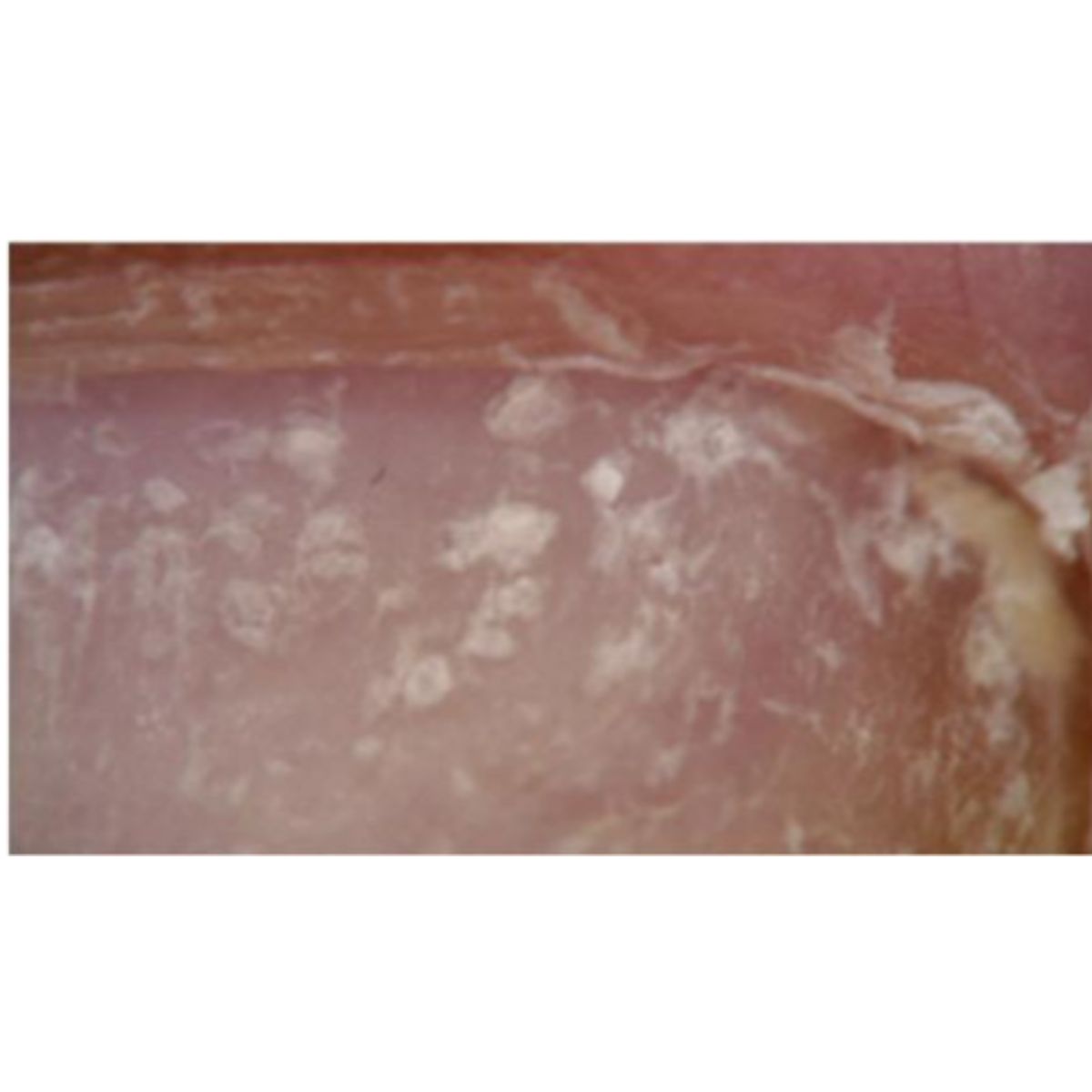
Tùy thuộc vào kích thước và sự phân bố, rỗ móng có thể chẩn đoán cho một bệnh cụ thể: vết rỗ móng trong vày nến có kích thước lớn, hình dạng và phân bố không đều. Chúng thường đi kèm đến các dấu hiệu khác của bệnh vày nên móng (Hình 2.7). Rỗ móng cũng có thể là dấu hiệu của chứng rụng tóc từng vùng trên móng tay: trong trường hợp này, các vết rỗ nông, đều đặn và phân bố đồng nhất theo các đường hình học (Hình 2.8). Rỗ móng cũng có thể xuất hiện trong các tình trạng khác, nơi nó luôn đi kèm với các triệu chứng móng khác.
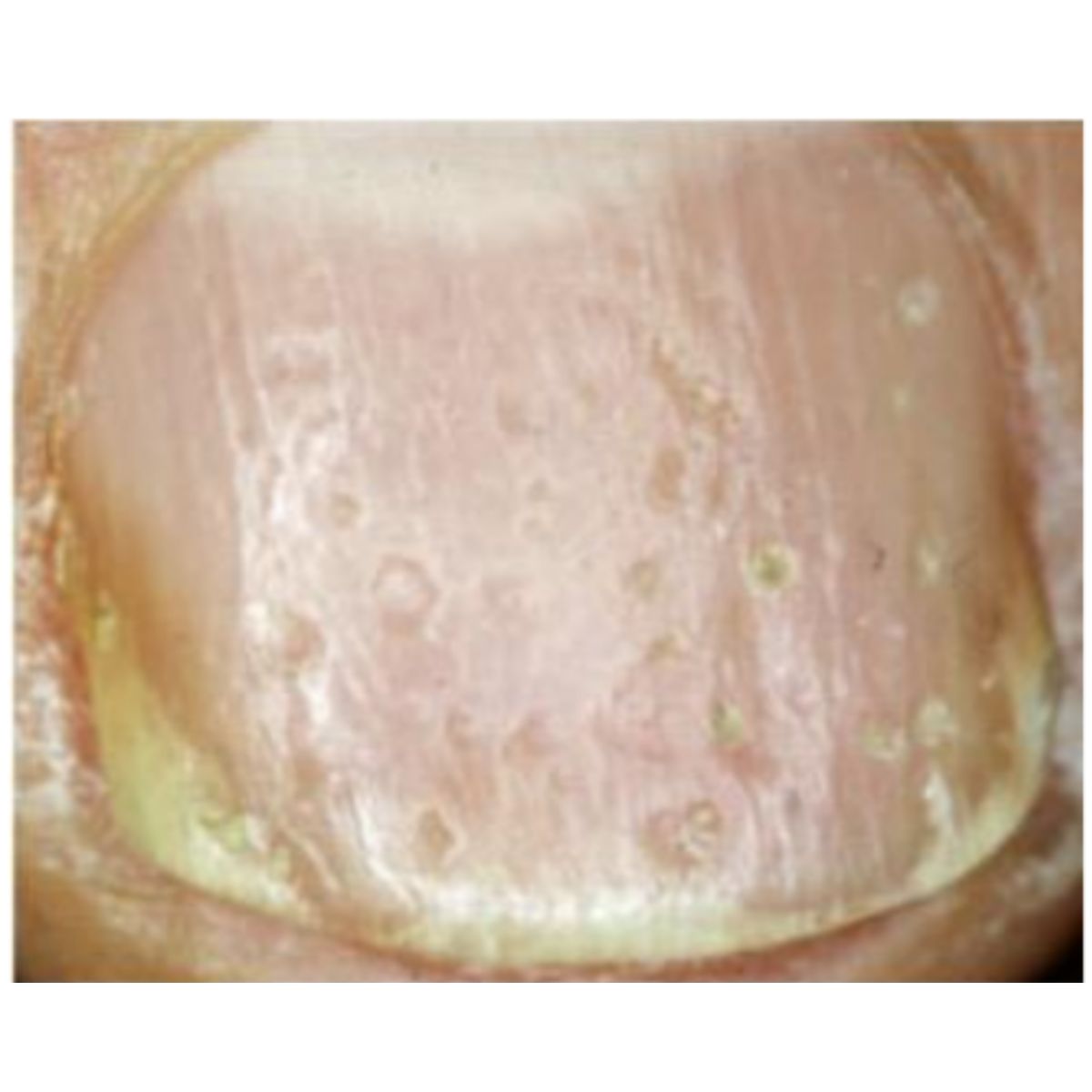
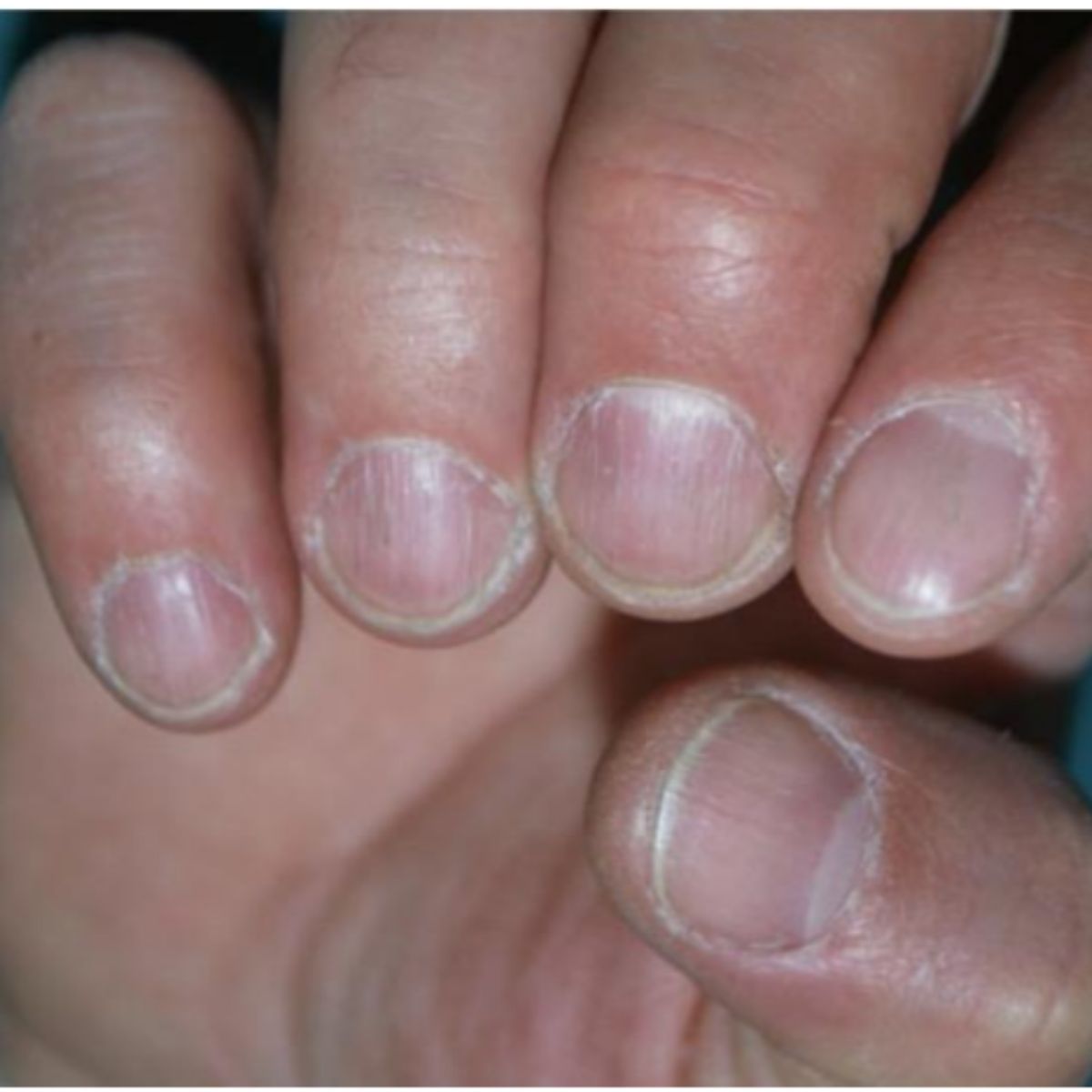
2.1.3 Móng giòn (onychorrhexis)
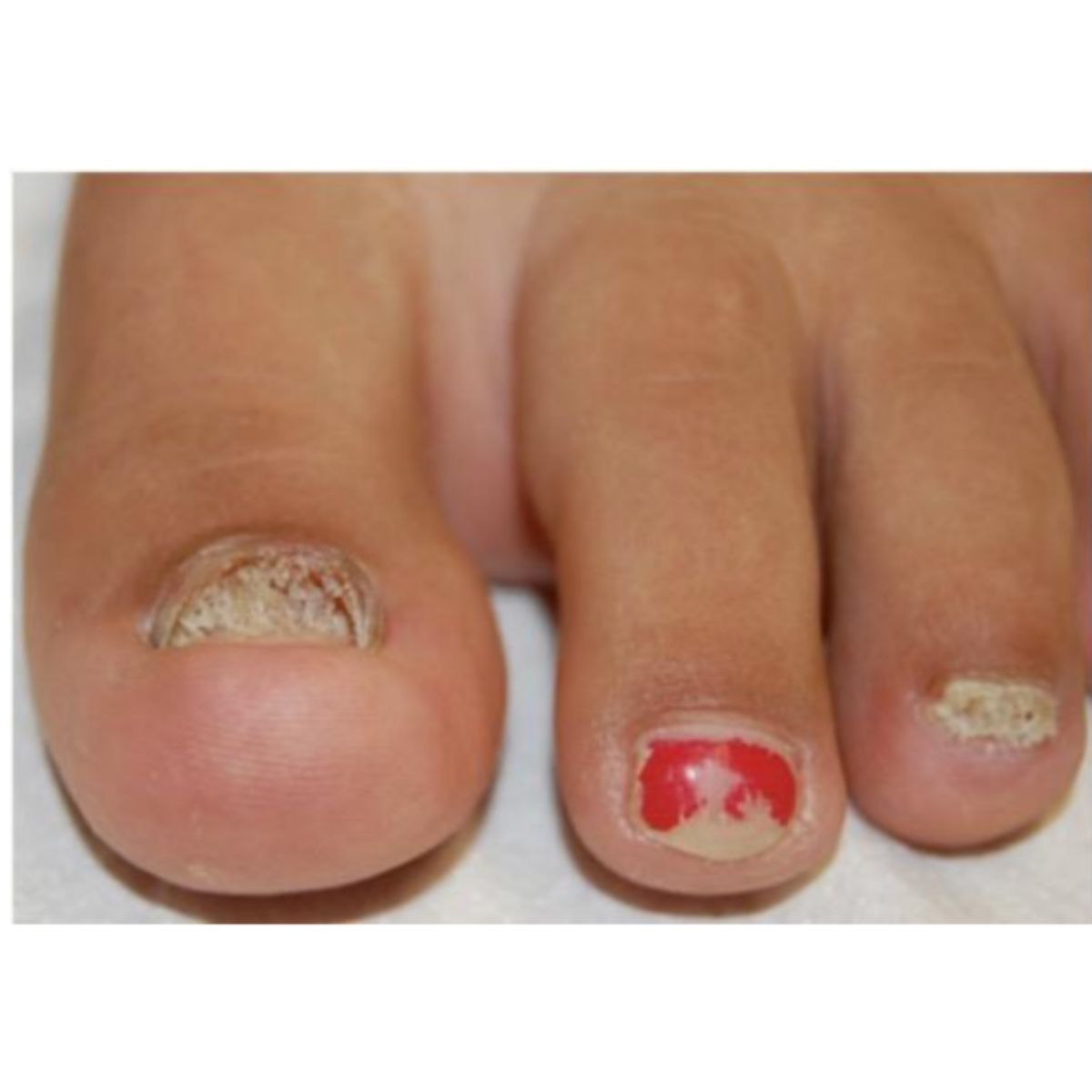
Thuật ngữ onychorrhexis mô tả sự giòn của phiến móng theo chiều dọc, có thể ảnh hướng đến toàn bộ (Hình 2.9) hoặc một phần của phiến móng và với độ sâu nhiều hoặc ít. Vết nứt lan tỏa nghiêm trọng kèm theo sự móng đi của móng ở một số móng là điển hình của bệnh liken phẳng chất nền móng (Hình 2.10). Onychorrhexis ảnh hưởng đến một phần móng là do tổn thương chất nên móng thường do chấn thương (Hình 2.11) hoặc các nguyên nhân khác (Hình 2.12).
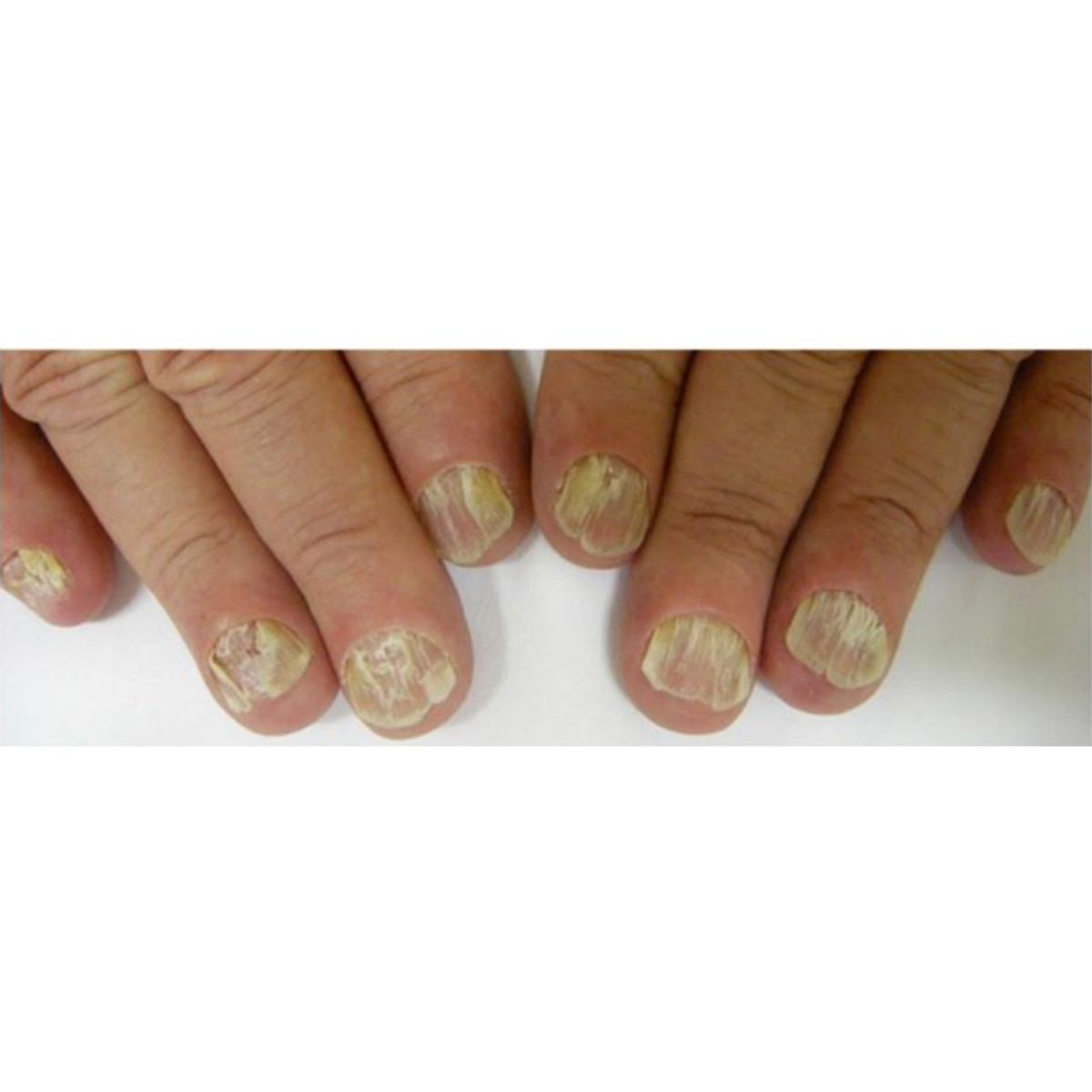
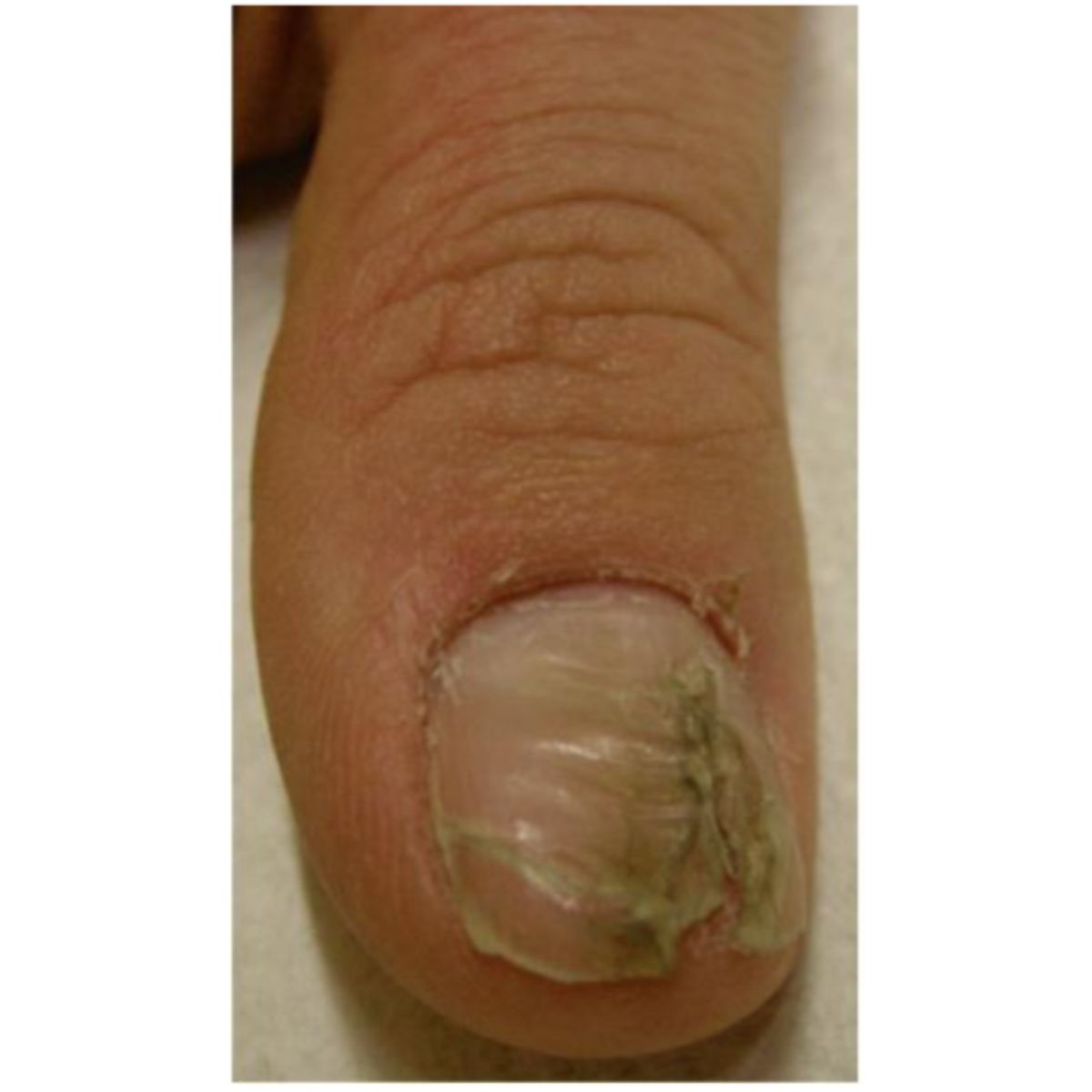
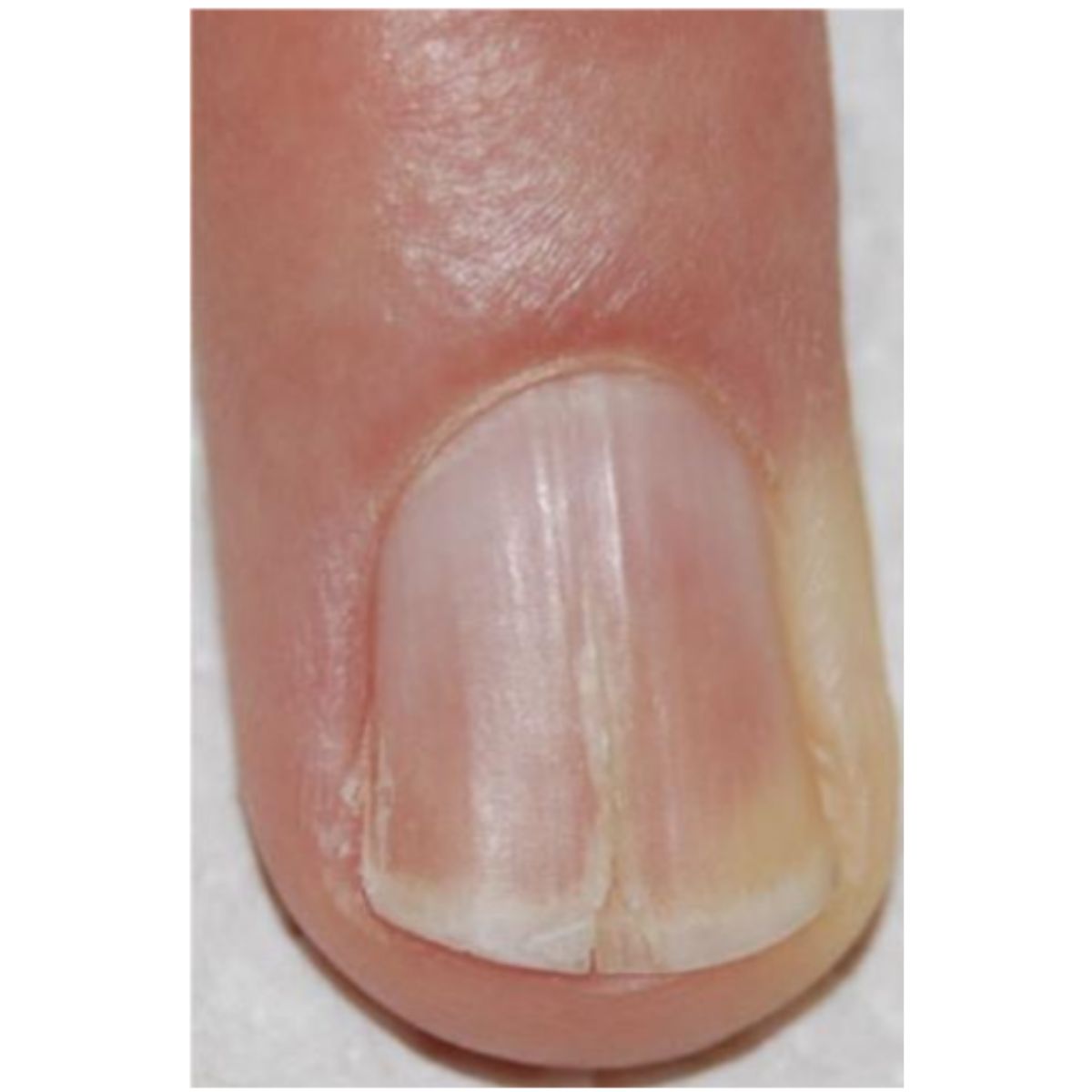
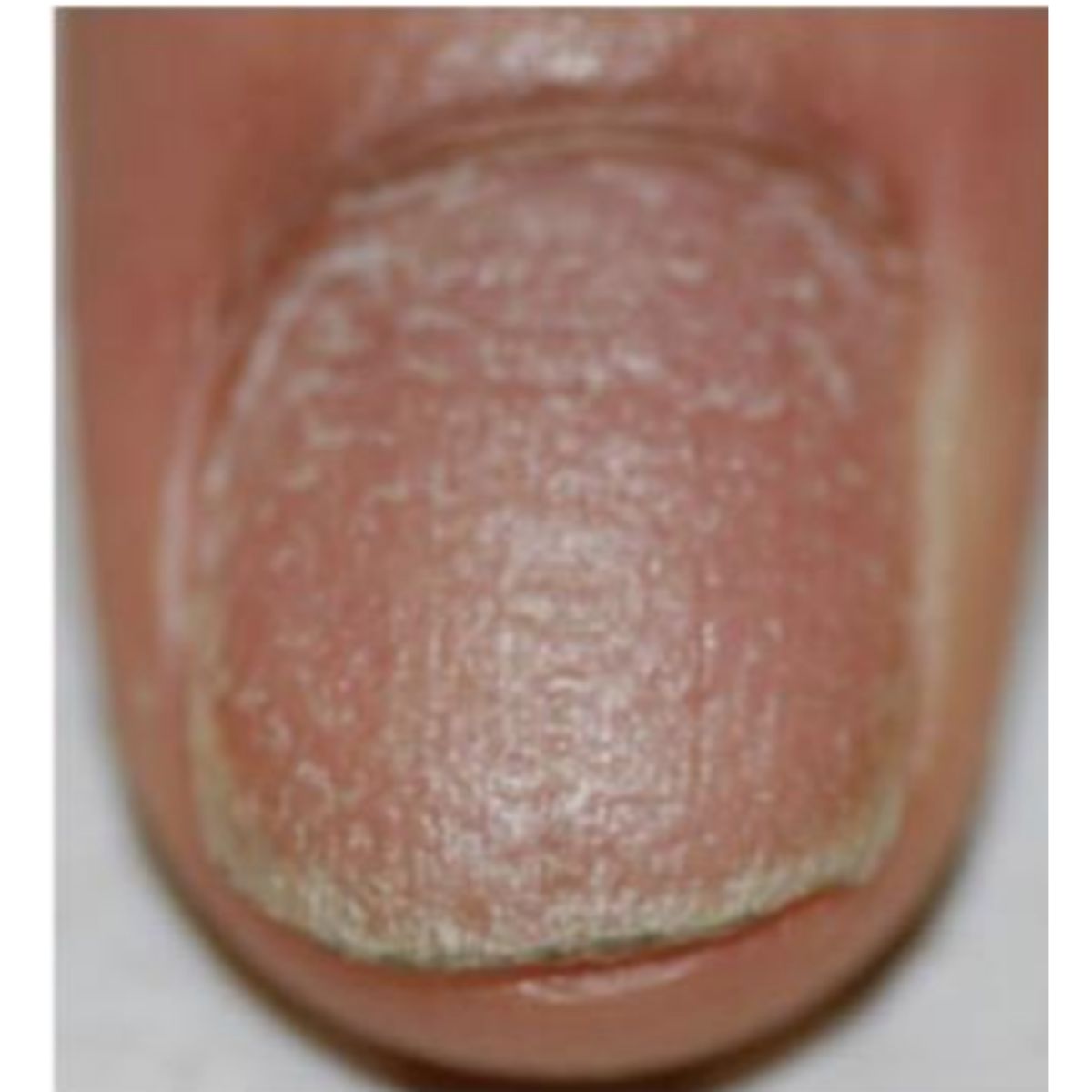
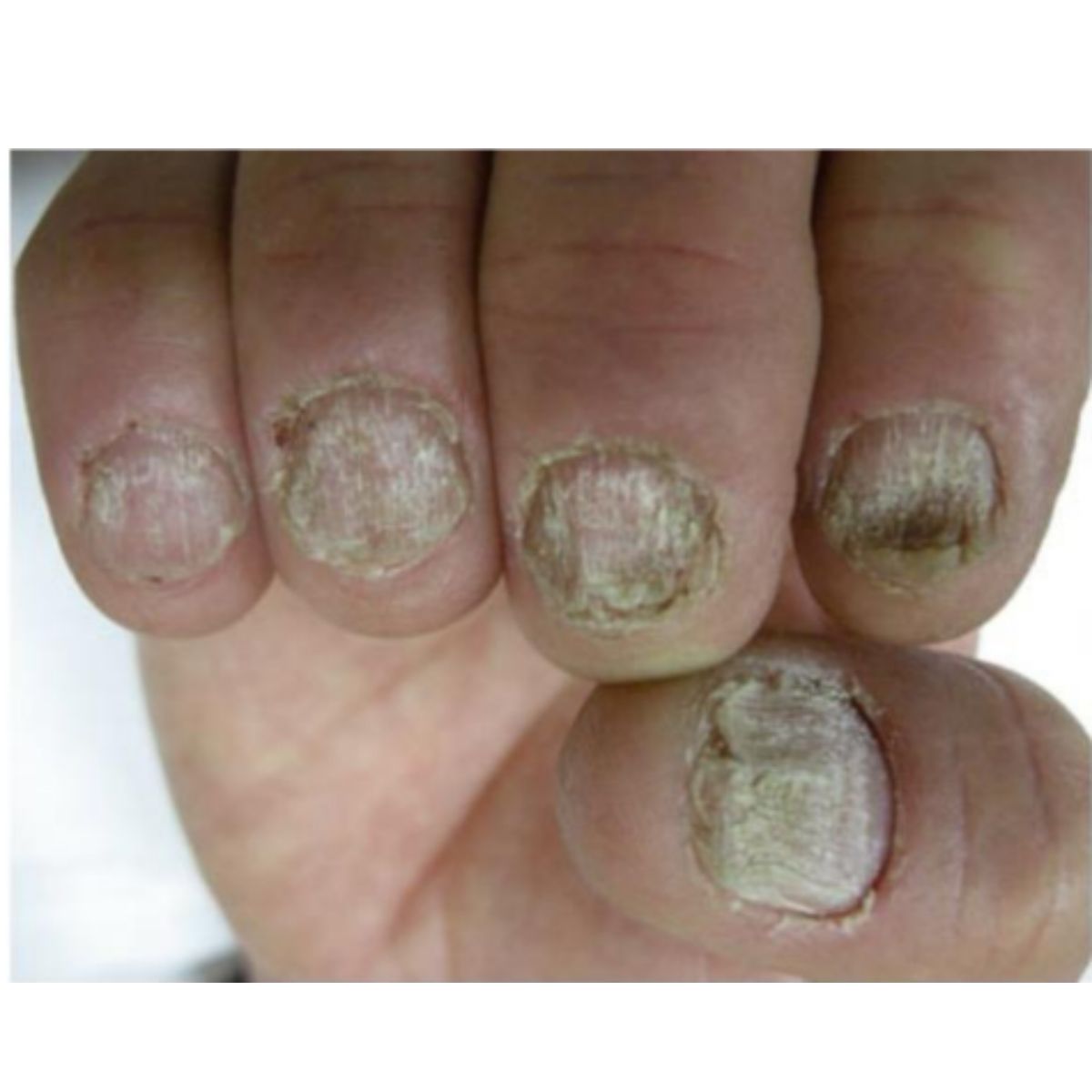
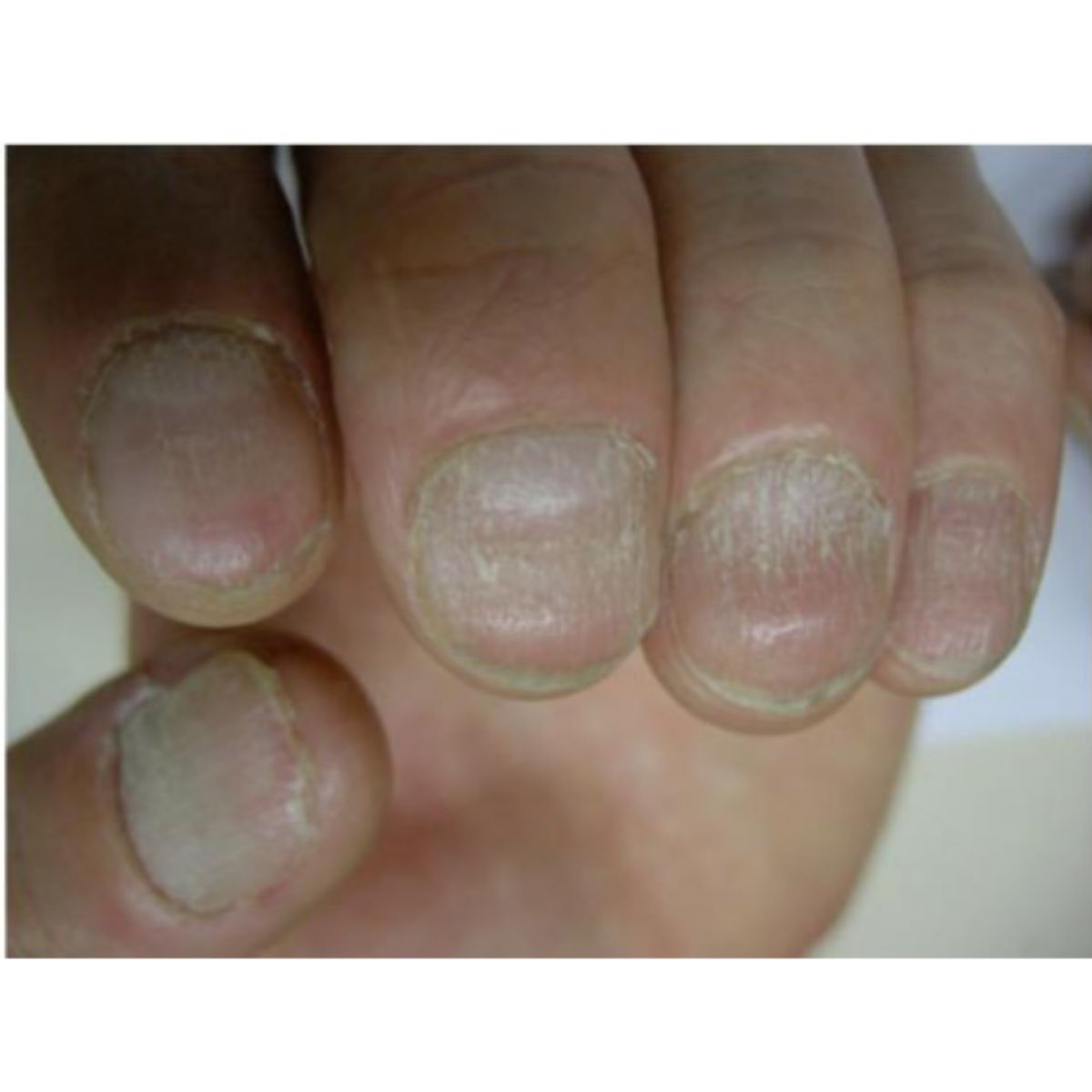
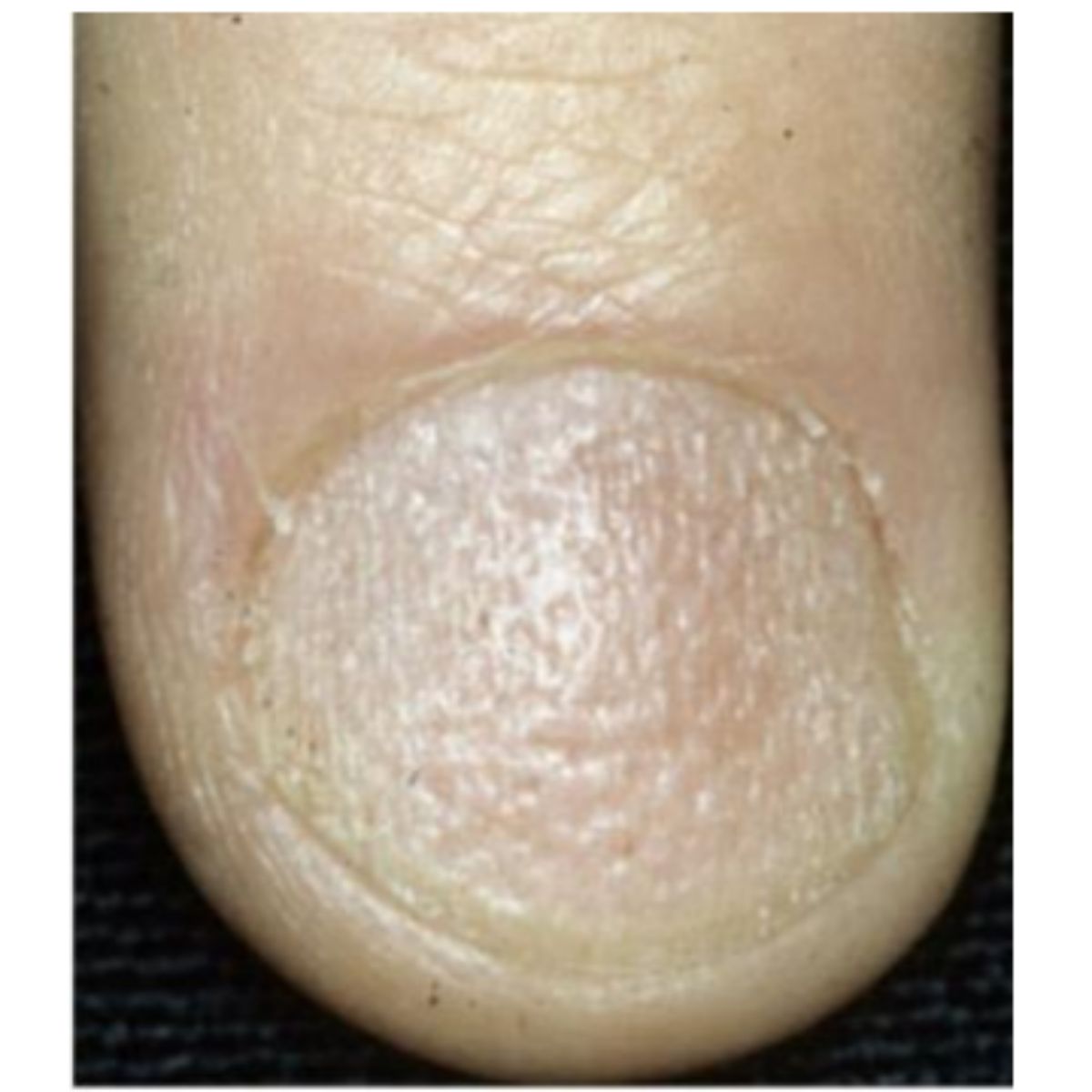
2.1.4 Móng thô ráp (trachyonychia)
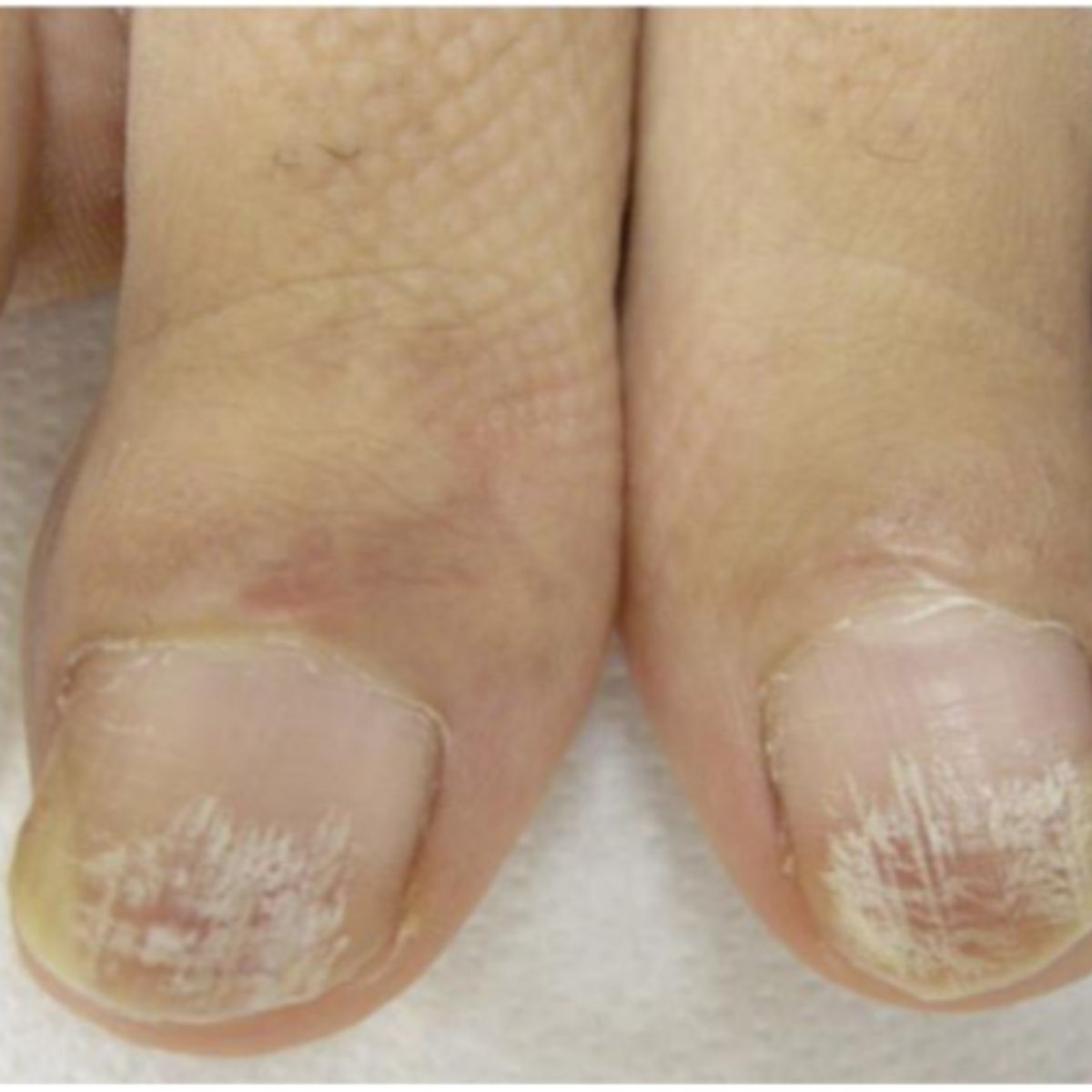
Như thuật ngữ trakous (thô) trong tiếng Hy Lạp chỉ ra, những chiếc móng thô ráp và giống như được chà nhám theo hướng dọc. Loại phổ biến nhất, trachyonychia mờ đục, biểu hiện với một phiến móng mờ đục do các đường sọc dọc mịn được bao phủ bởi các vảy nhỏ, thường kèm theo sự mỏng móng nhẹ (Hình 2.13). Mức độ nghiêm trọng của trachyonychia (Hình 2.14 và 2.15) có thể khác nhau ở những bệnh nhân khác nhau và ở các móng khác nhau, và đó không phải là dấu hiệu của bệnh gây ra vấn đề. Trachyonychia là dấu hiệu của tổn thương nhẹ và lan tỏa ở chất nền móng gần do rối loạn viêm, thường là dấu hiệu rụng tóc từng vùng ở móng, nhưng cũng có thể là dấu hiệu của bệnh vảy nến móng, lichen phẳng hoặc bệnh chàm. Hiếm gặp hơn, trachyonychia biểu hiện ở dạng “sáng bóng”, ở đó móng biểu hiện thô ráp vì toàn bộ bề mặt có các vết rô rất nhỏ (Hình 2.16). Loại này thường là do rụng tóc từng vùng.
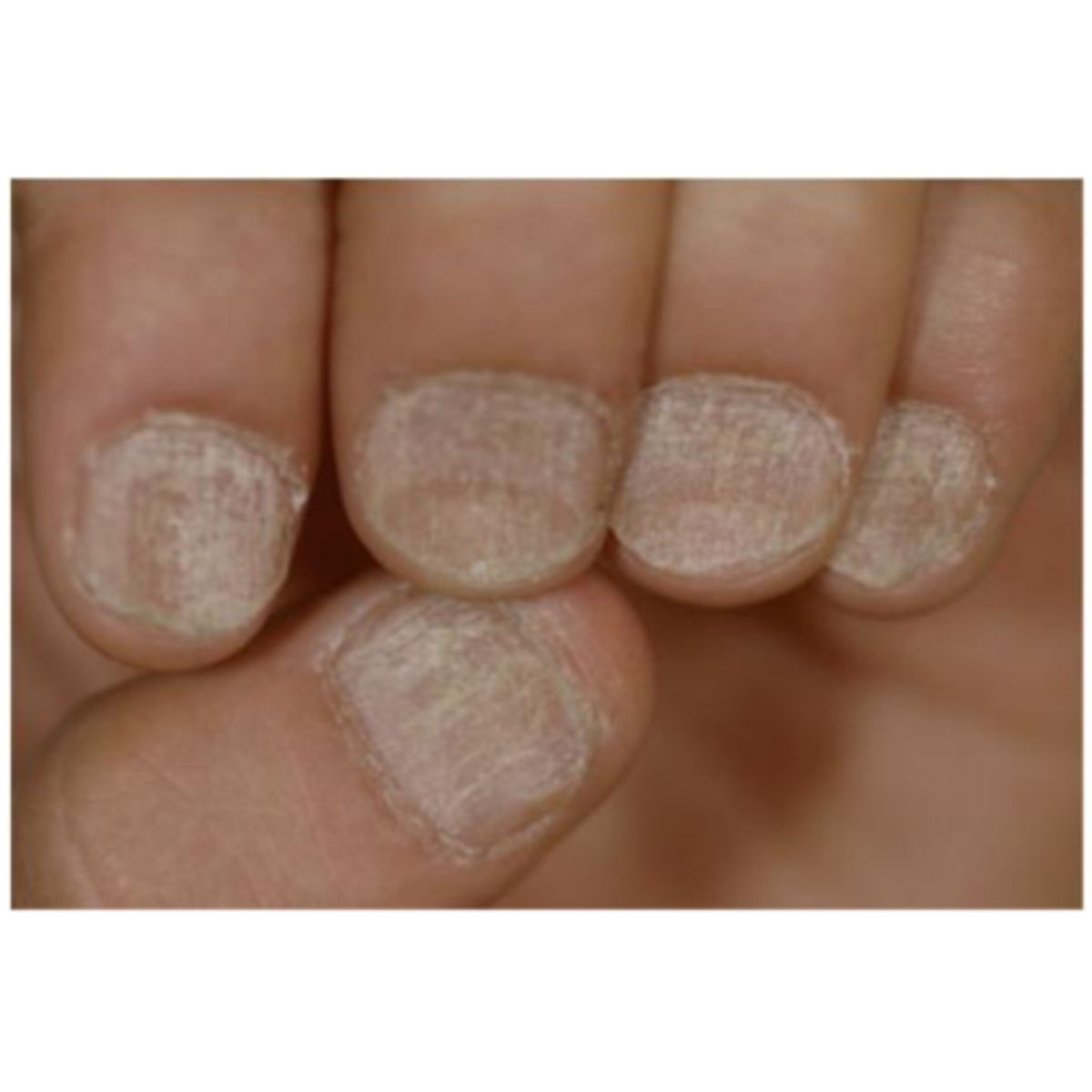
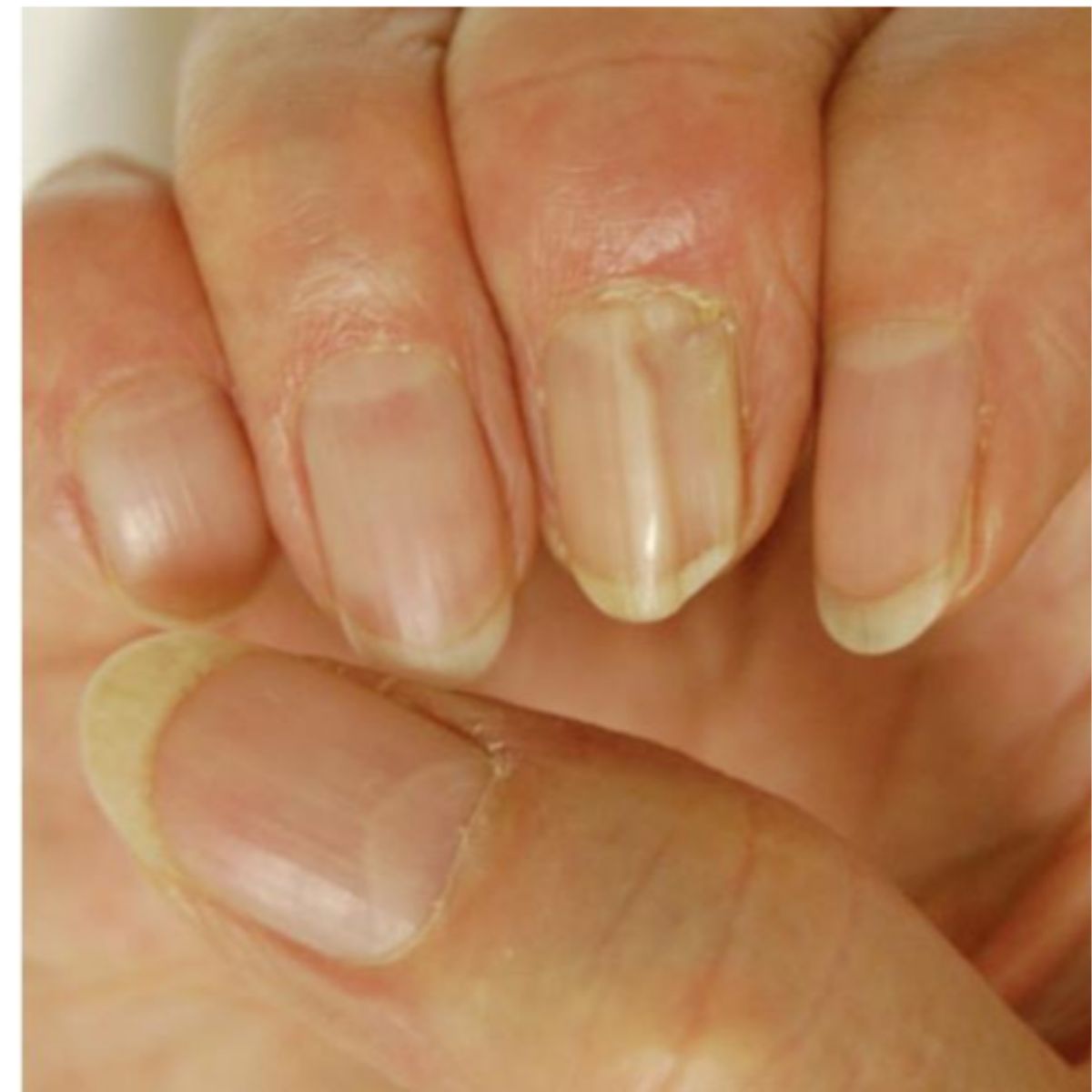
2.1.5 Rãnh dọc
Rãnh đọc thường đơn lẻ và chạy dọc theo chiều dài của phiến móng: chiều sâu và chiều rộng có thể khác nhau. Rãnh dọc là kết quả của sự chèn ép vào chất nền móng bởi một khối u khu trú ở nếp gấp móng gần, thường là u nang nhầy (Hình 2.17) hoặc u xo-fibroma (Hình 2.18): khối u thường nhìn thấy được dưới nếp gấp móng gần.
2.2 Thay đổi hình dạng và kích thước móng
Phiến móng bình thường có hình chữ nhật: móng tay có một trục chính dọc, trong khi móng chân thường có trục chính ngang, đặc biệt là các ngón 2-5. Phiến móng cũng cong theo chiều ngang và cong theo chiều dọc ở mức độ ít hơn, có độ dày đều đặn dọc theo chiều dài và là 0,5-0,7 mm đối với móng tay và 1-1,2 mm đối với móng chân. Kích thước, hình dạng và độ cong của móng có thể bị thay đổi ở các bệnh bẩm sinh và mắc phải khác nhau.
2.2.1 Thiếu móng (anonychia)/ Móng nhỏ (micronychia)
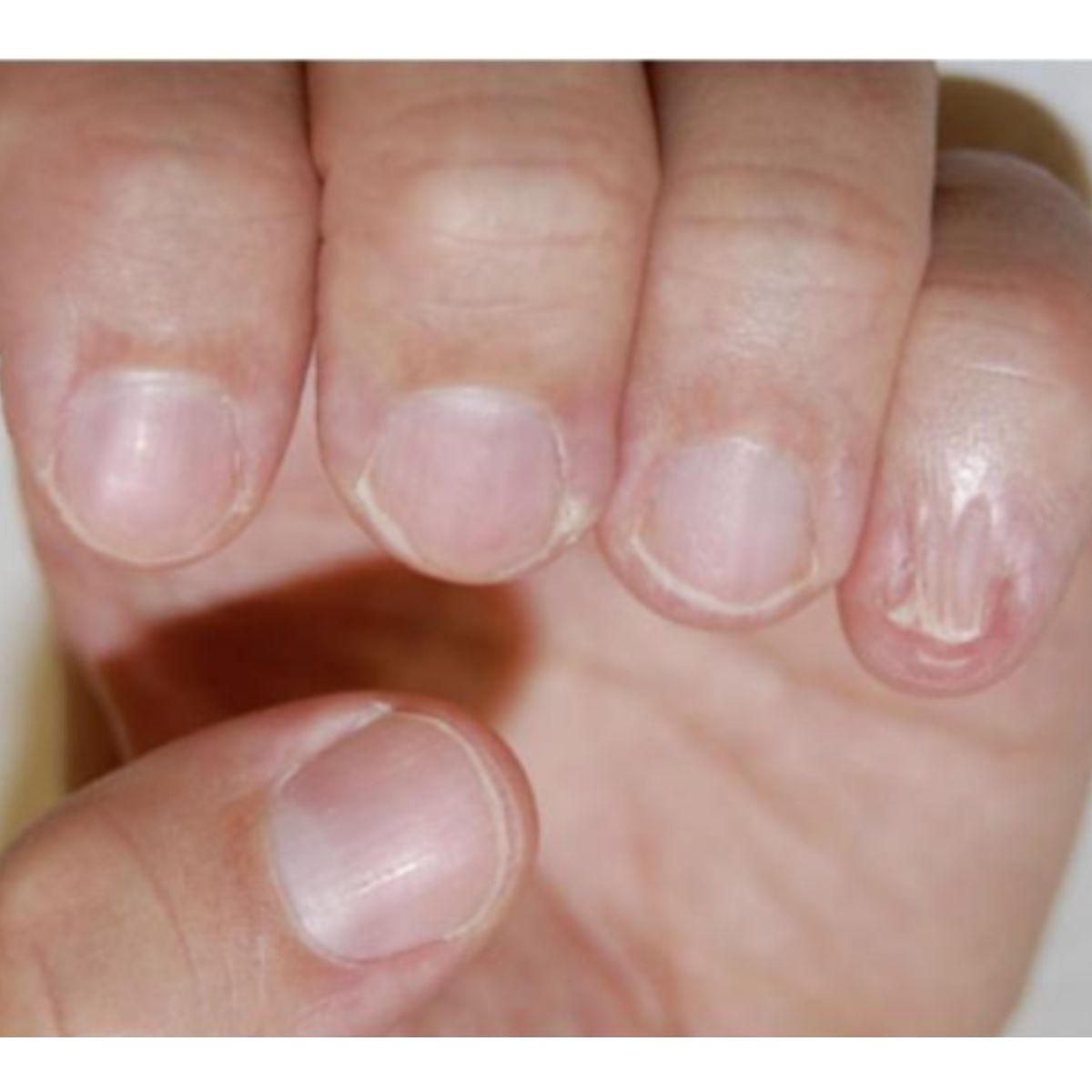
Một hoặc nhiều móng nhỏ hơn bình thưởng hoặc không có. Khi bẩm sinh, nó có thể là do sự thay đổi trong phát triển của đầu xa ngón trong thời kỳ phôi thai và thường đi kèm sự phát triển kém của xương bên dưới (Hình 2.19). Khi mắc phải, nó xảy ra do sự phá hủy một phần của toàn bộ chất nền móng do chấn thương (tai nạn hoặc phẩu thuật) hoặc do các bệnh lý viêm ở móng, chẳng hạn như lichen phẳng (Hình 2.20) hoặc pemphigus.
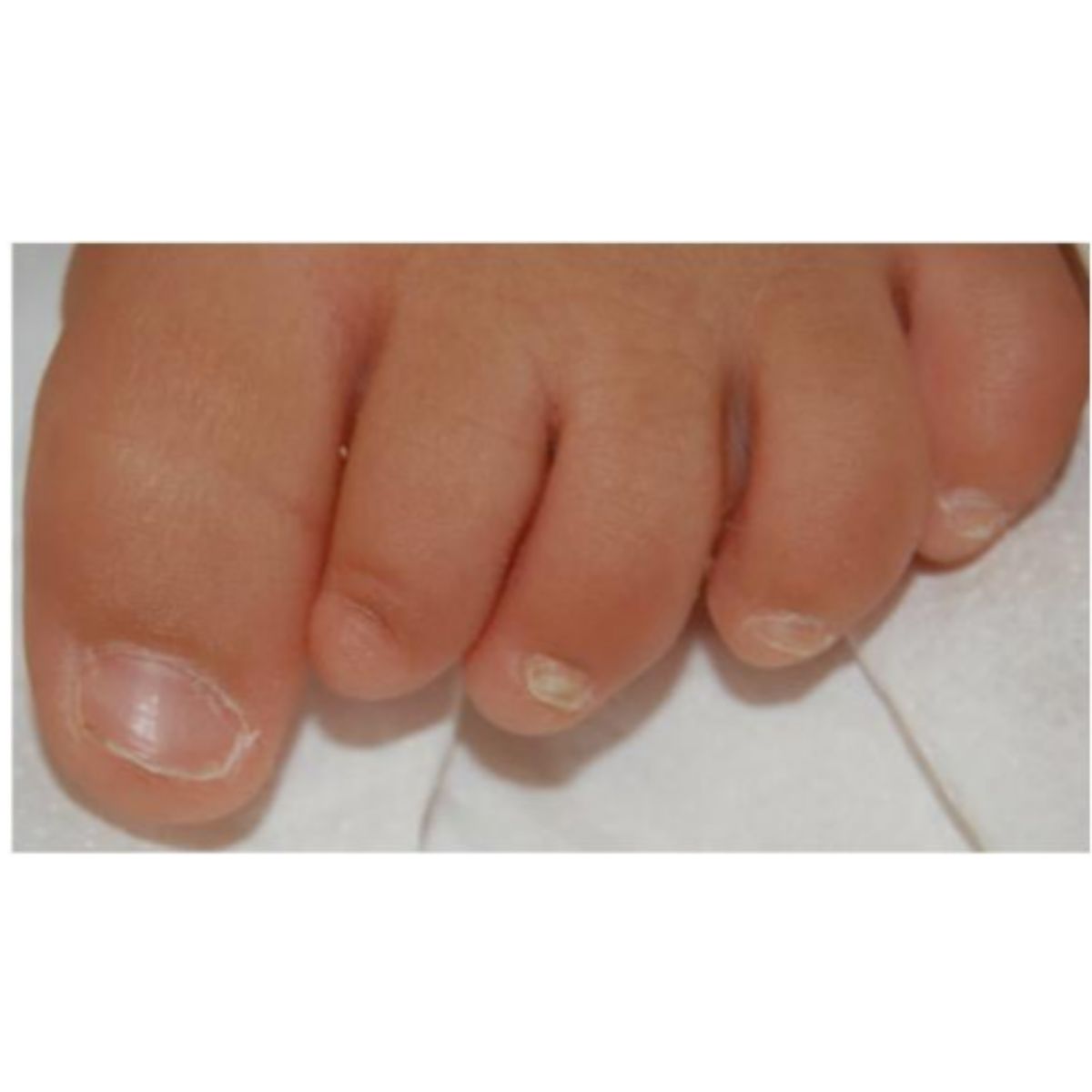
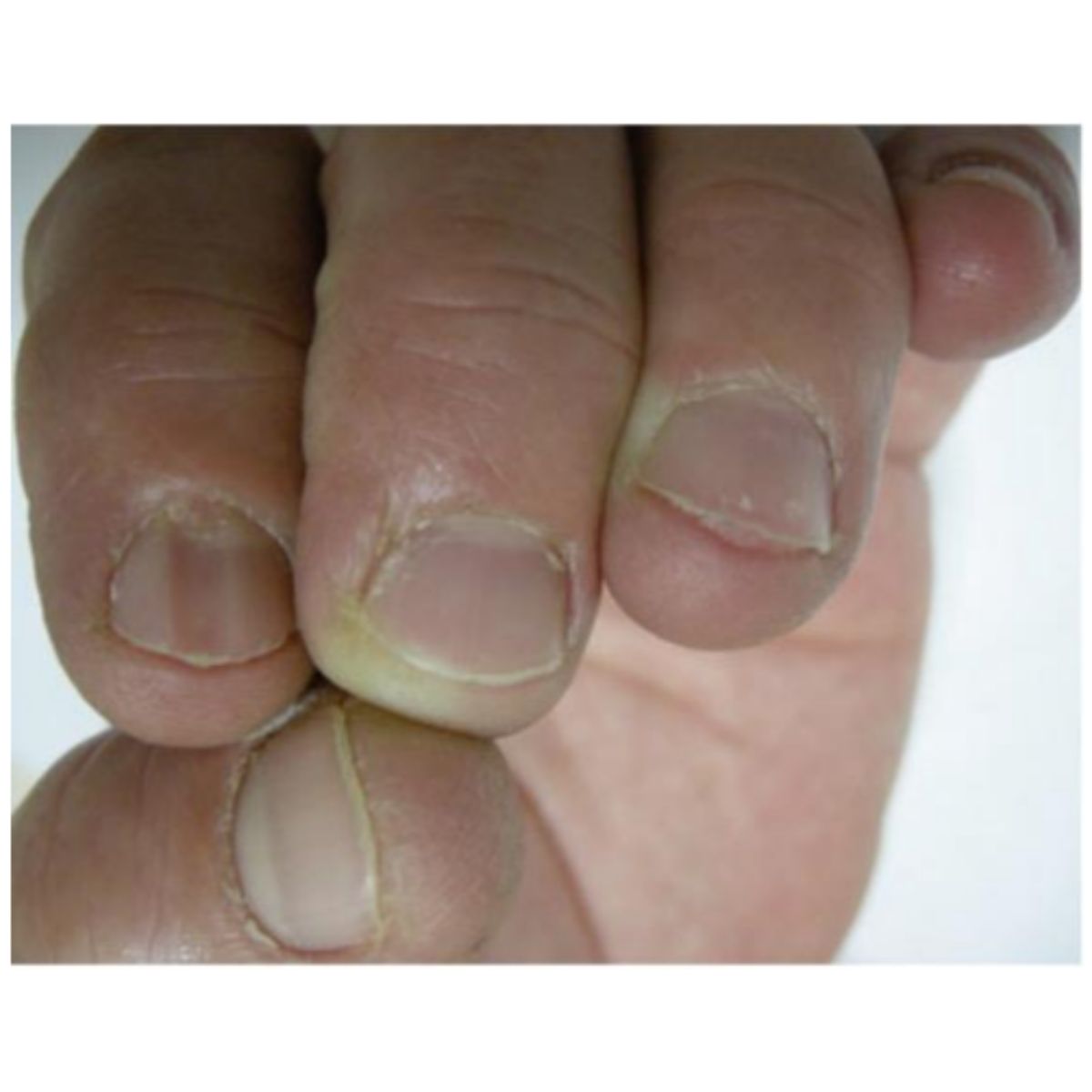
2.2.2 Móng hình thìa (koilonychia)
Móng mỏng và có độ lõm bất thường, giống như một cái thìa, có thể dễ dàng nhận thấy khi nhìn từ bên cạnh (Hình 2.21). Koilonychia thường gặp móng chân số 24 của trẻ từ 1 đến 34 tuổi (Hình 2.22), đây là sinh lý và tạm thời và đo độ mỏng của phiên móng liên quan đến tuổi tác: Ở người lớn, koilonychia hiếm gặp và xuất hiện ở móng tay của những người lao động chân tay khi tiếp xúc với chất kích ứng và chất tẩy rửa làm tổn thương phiền móng (Hình 2.23).
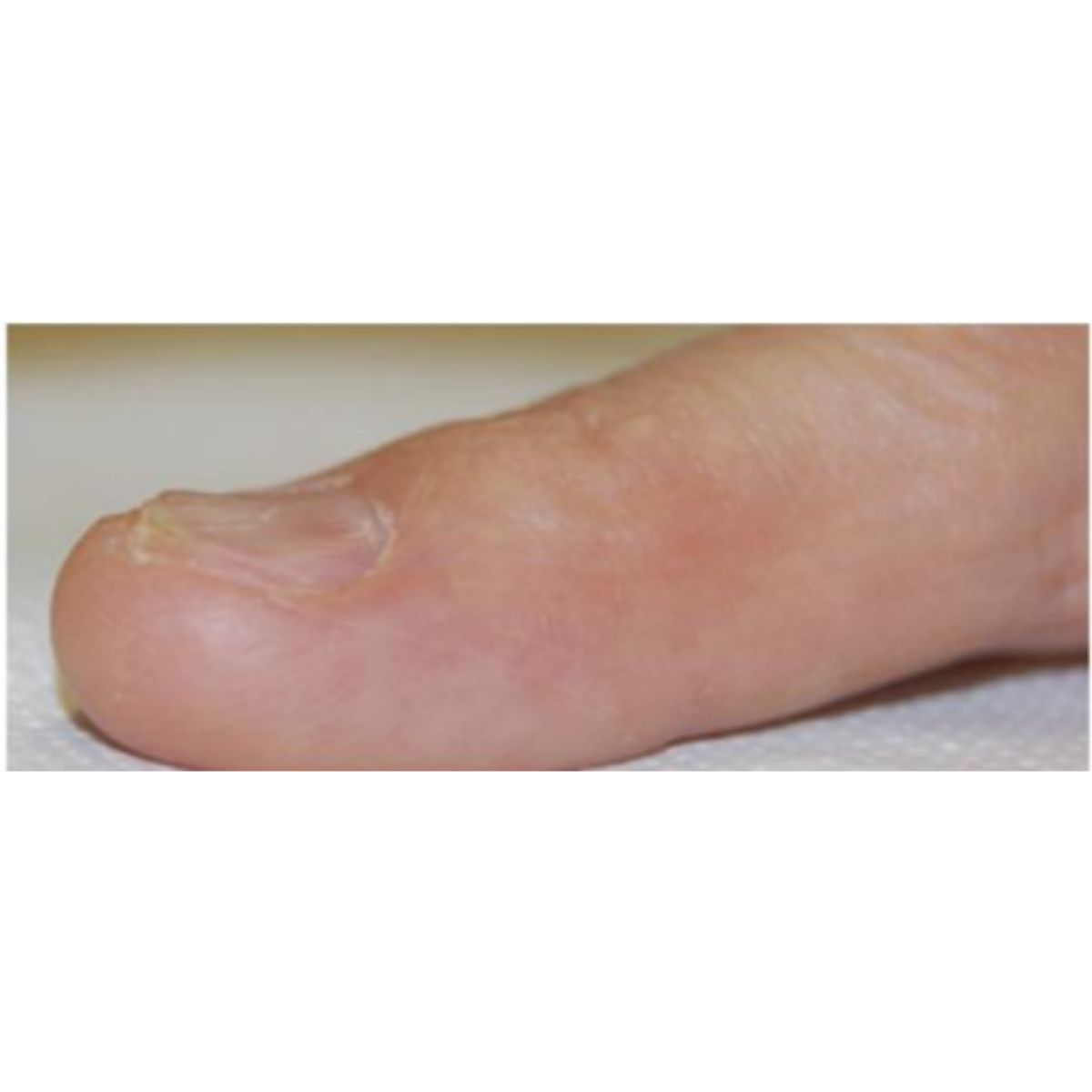
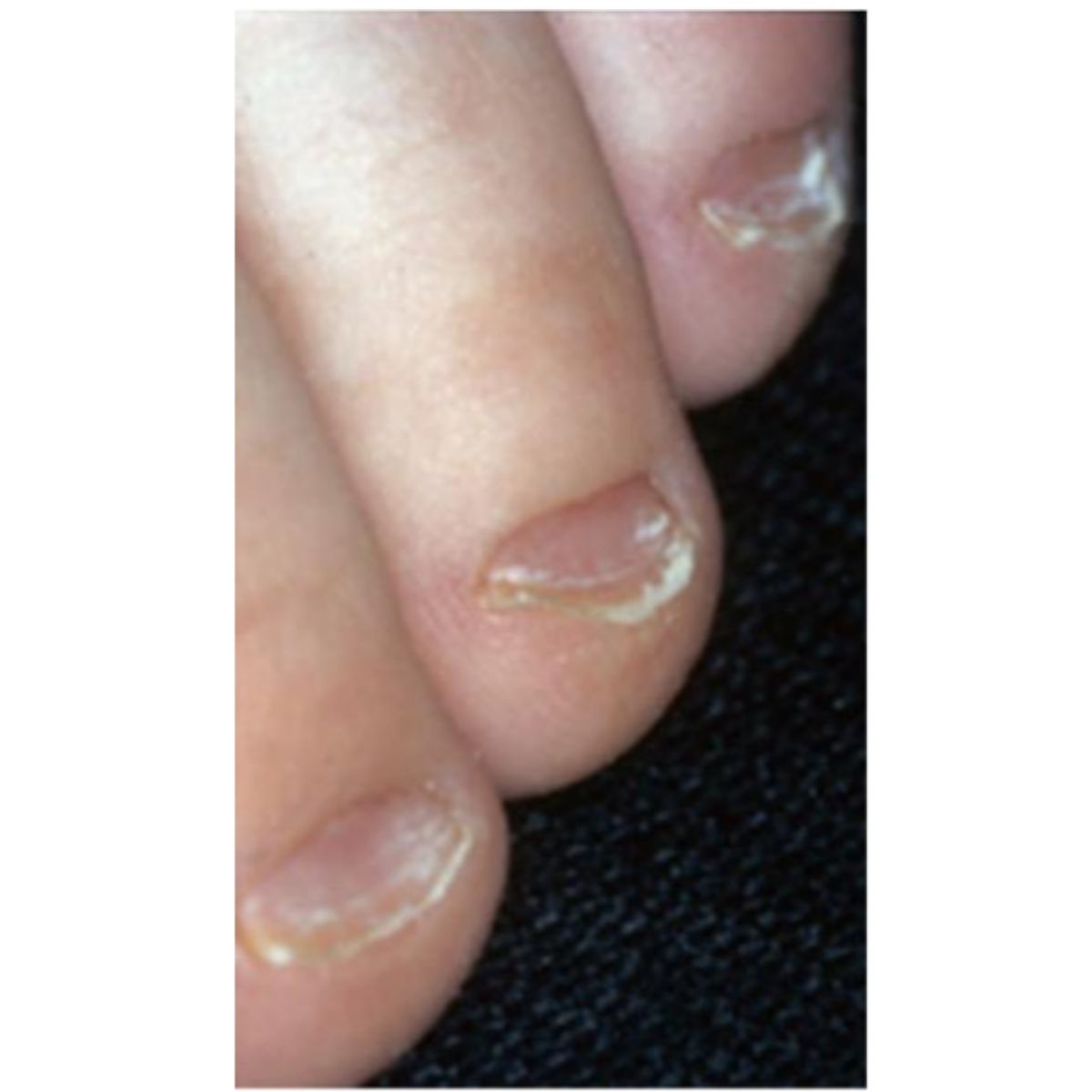
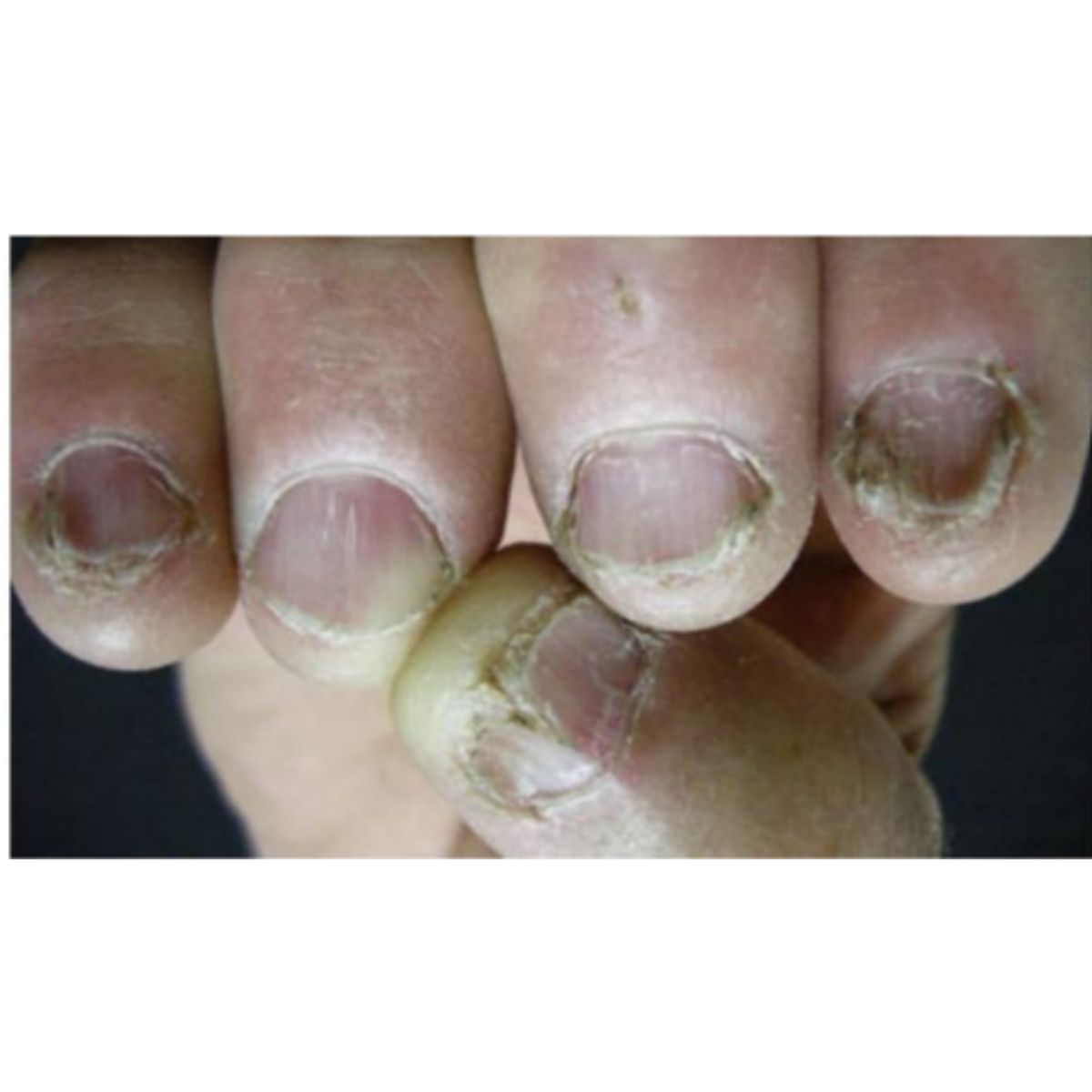
2.2.3 Móng gọng kìm (pincer nail)
Móng cong quá mức theo chiều ngang, các cạnh bên của chúng làm tổn thương các nếp gấp bên gây đau. Móng gọng kìm khá phổ biển ở móng chân (Hình 2.24), trong khi hiếm gặp ở móng tay, vị trí liên quan đến những bất thường của đốt ngón xa (gai xương hoặc viêm khớp) (Hình 2.25).
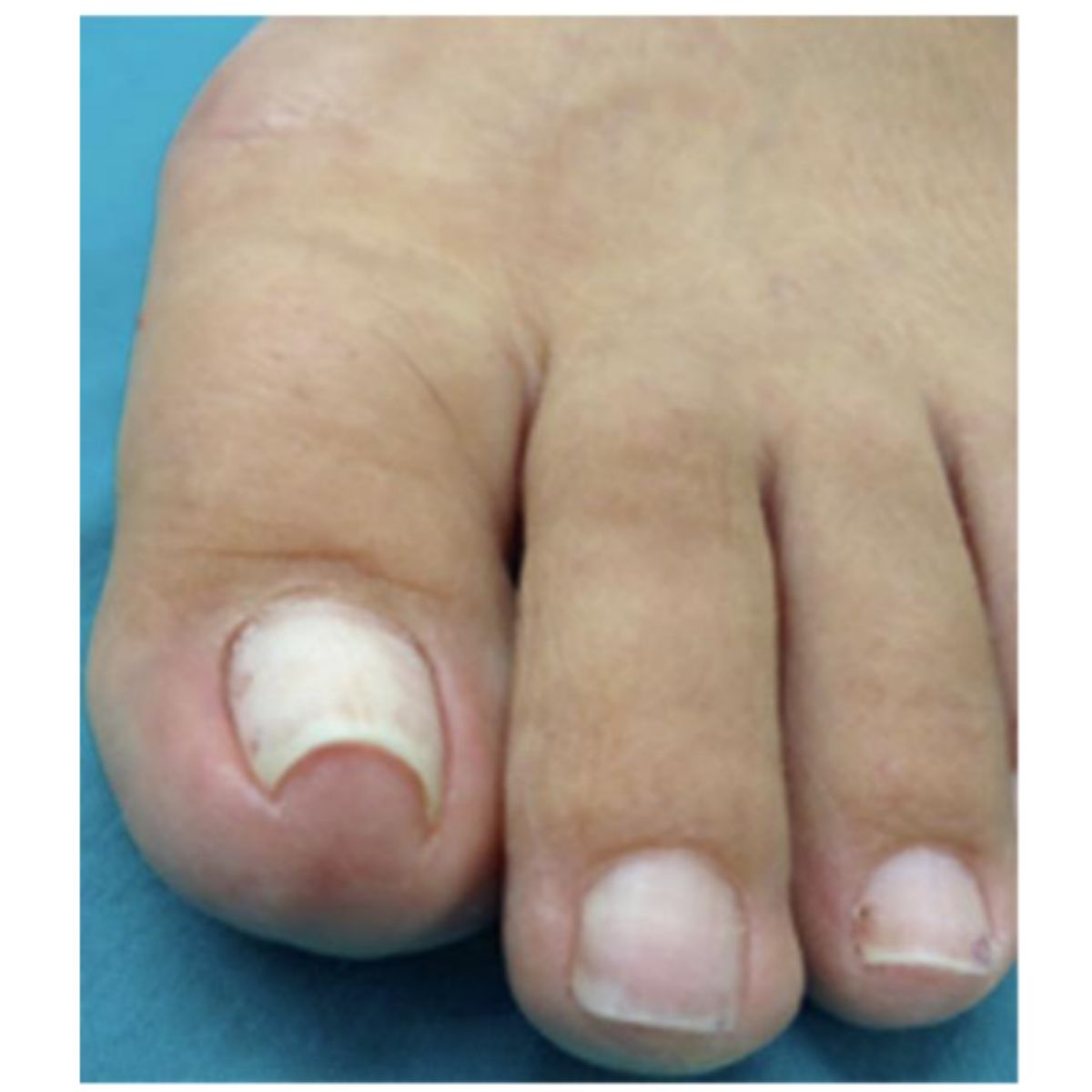

2.2.4 Móng dùi trống (nail clubbing)
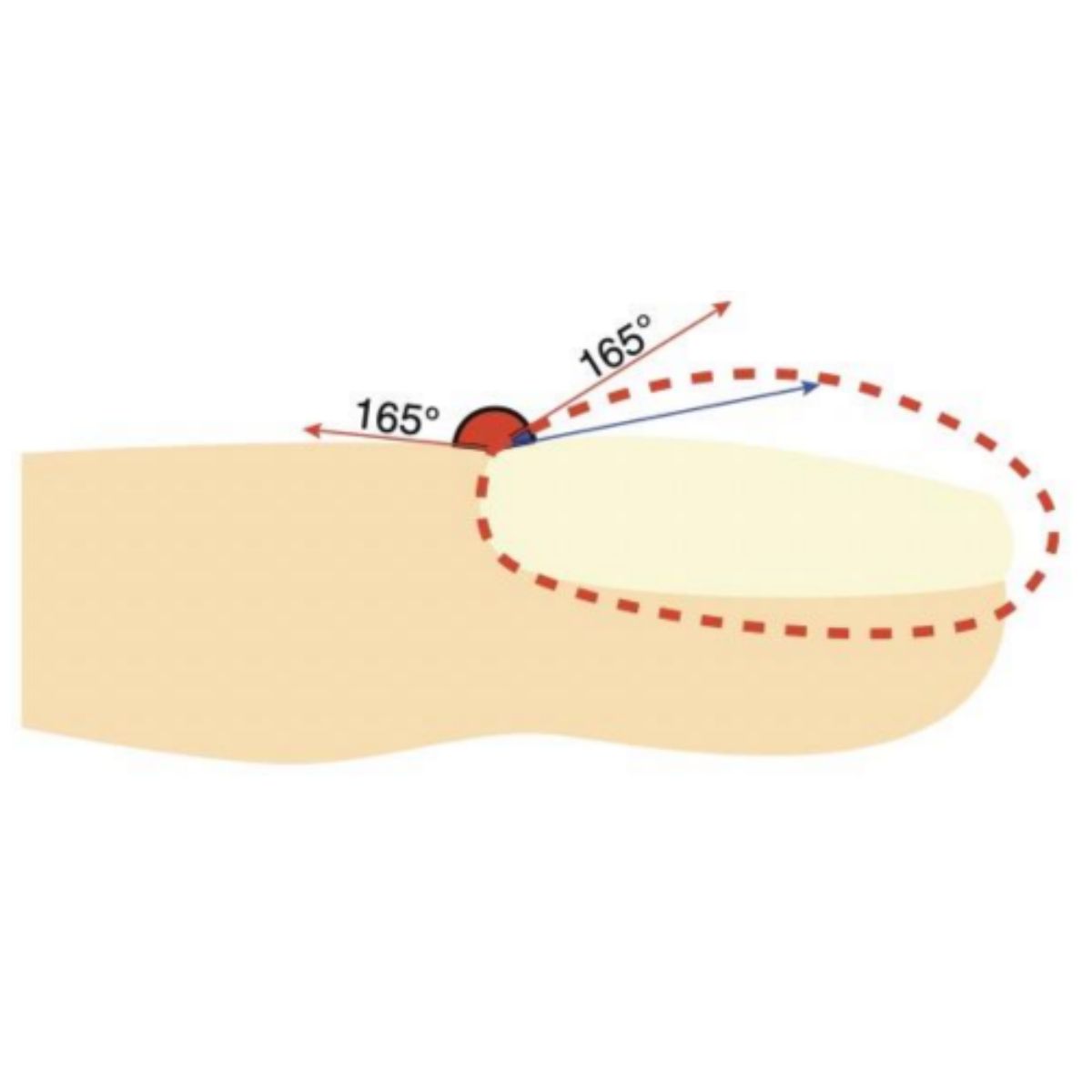
Hình dạng của móng bị thay đổi, móng giống như mặt kính đồng hồ, bị cong quá mức cả theo chiều ngang và chiều dọc (Hinh 2.26 và 2.27). Góc giữa nếp gấp mỏng gần và phiến móng (góc Lovibond) lớn hơn 180° (Hình 2.28) và khoảng trống hình thoi thường có thể thấy ở mặt tiếp xúc của phần xa 2 ngón đầu tiên biến mất (dấu cửa sổ hoặc dấu Schamroth). Cơ chế bệnh sinh của móng dùi trống dường như là sự tích luỹ của các mô mềm xung quanh và bên dưới phiến móng do thiếu oxy. Trên thực tế, móng dùi trống có thể là dấu hiệu của một số bệnh về hô hấp và tim mạch (xem Chương 9).
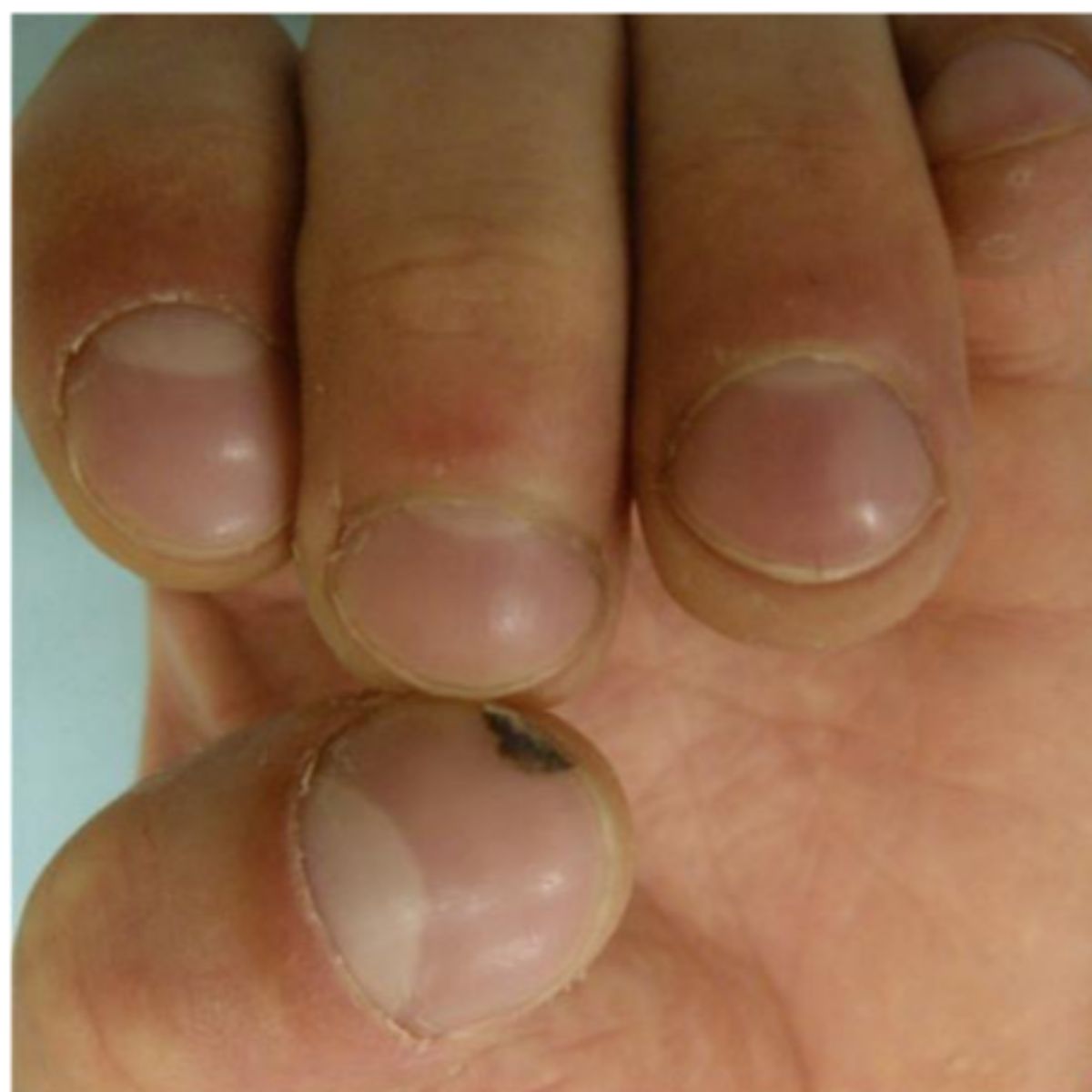
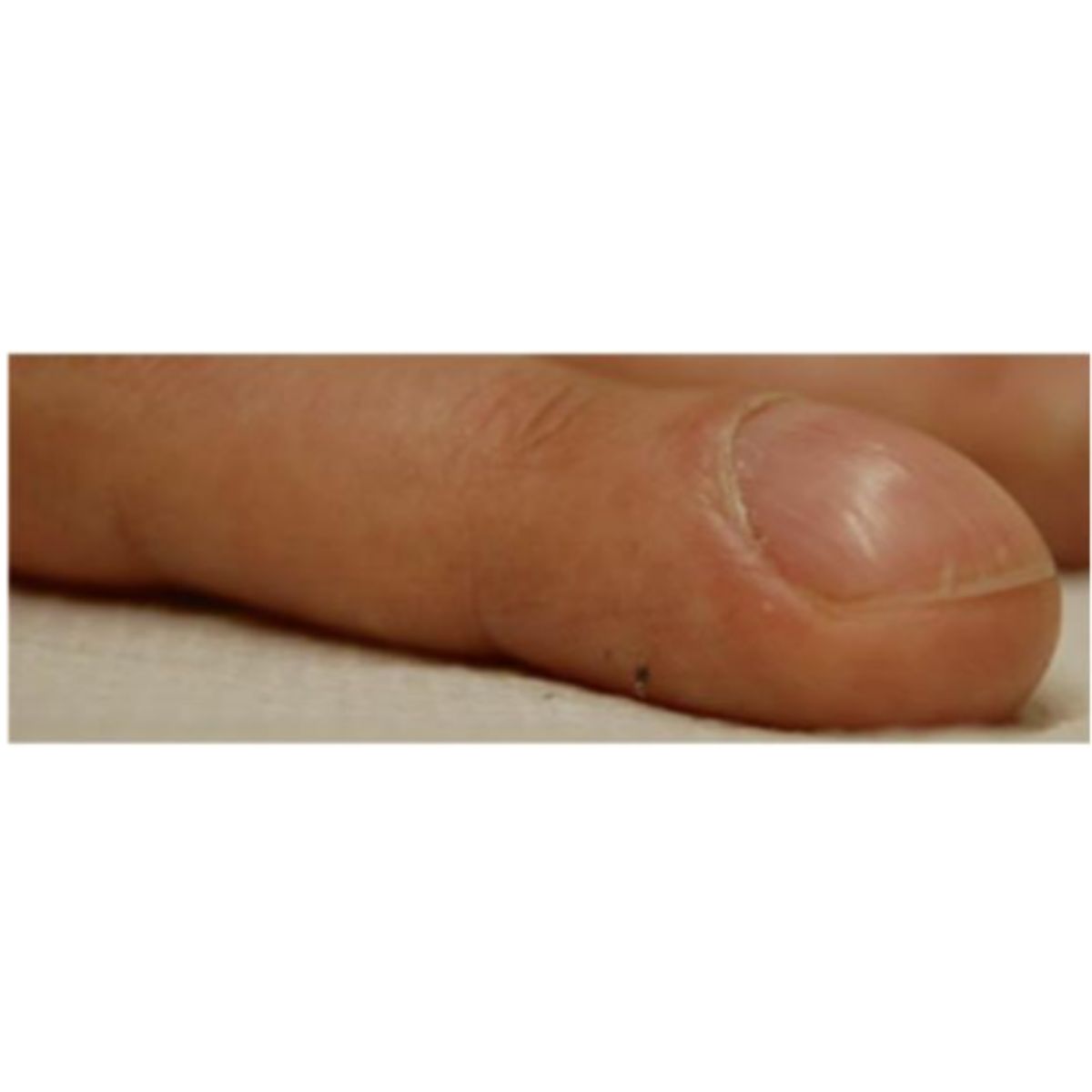
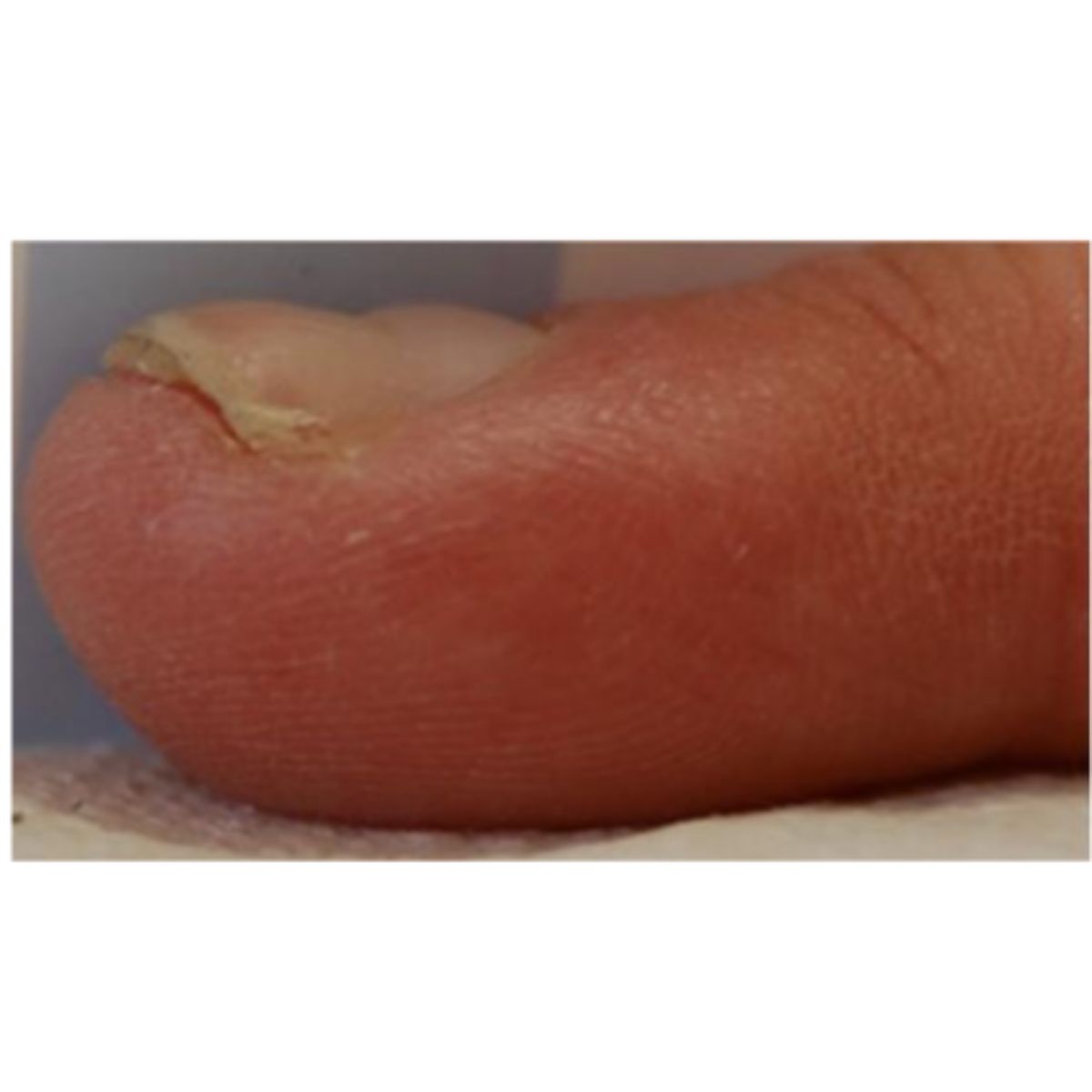
2.2.5 Móng dày (pachyonychia)/ Móng sừng cừu (onychogryphosis)
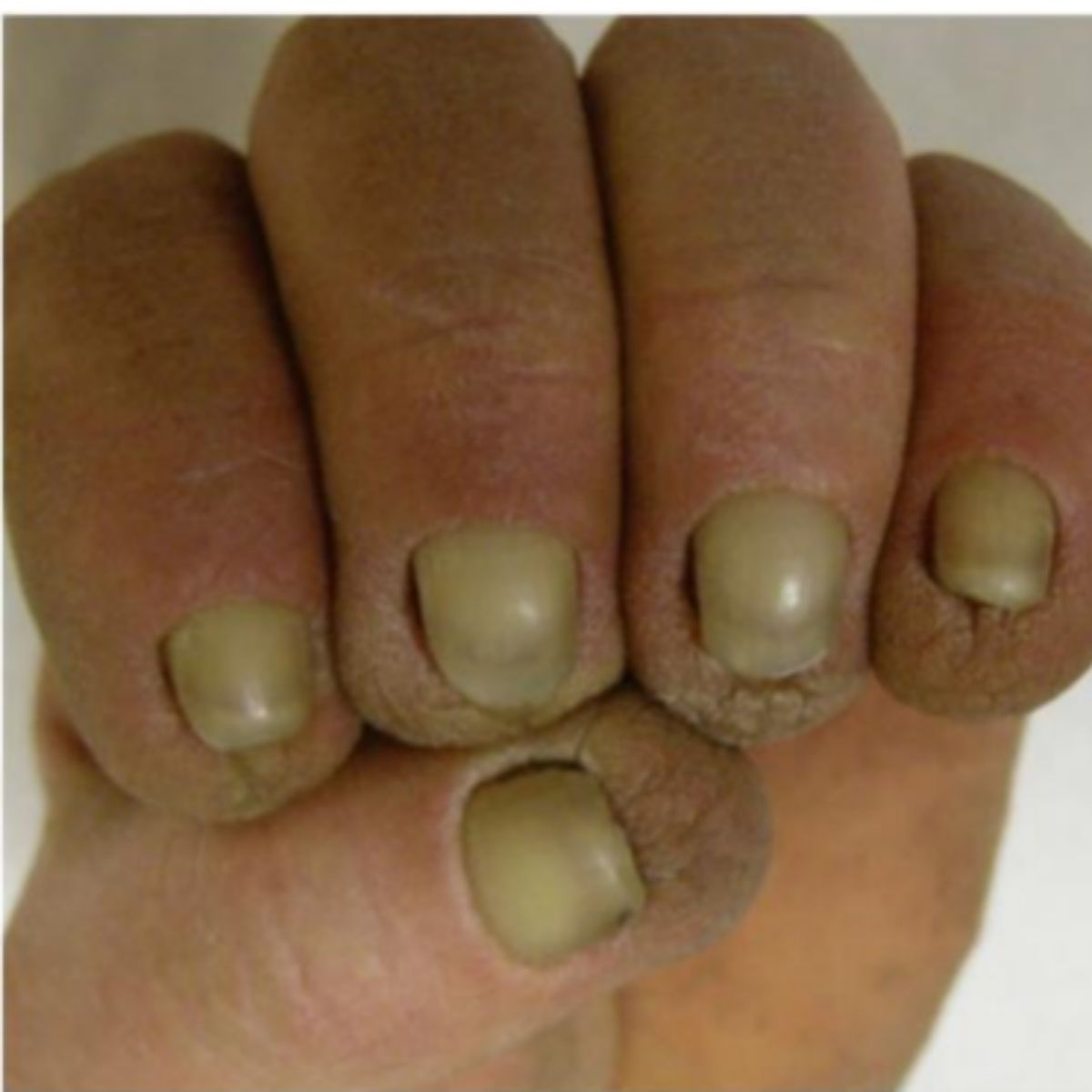
Móng dày lên kèm theo mất đi độ trong suốt bình thường của móng. Ở pachyonychia, phiến móng dày lên lan tỏa, đặc biệt là ở phần xa: bệnh nhân cho rằng việc cắt móng là cực kỳ khó khăn. Pachyonychia mắc phải thường ảnh hưởng đến móng chân cái, trong khi pachyonychia bẩm sinh là một rối loạn da di truyền ở nhiễm sắc thể thường cực kỳ hiếm gặp do đột biến ở một trong 5 gen keratin bao gồm K6a, K6b, K6c, K16 hoặc K17 tạo ra tình trạng dày móng lan tỏa ở tất cả các móng (Hình 2.29).
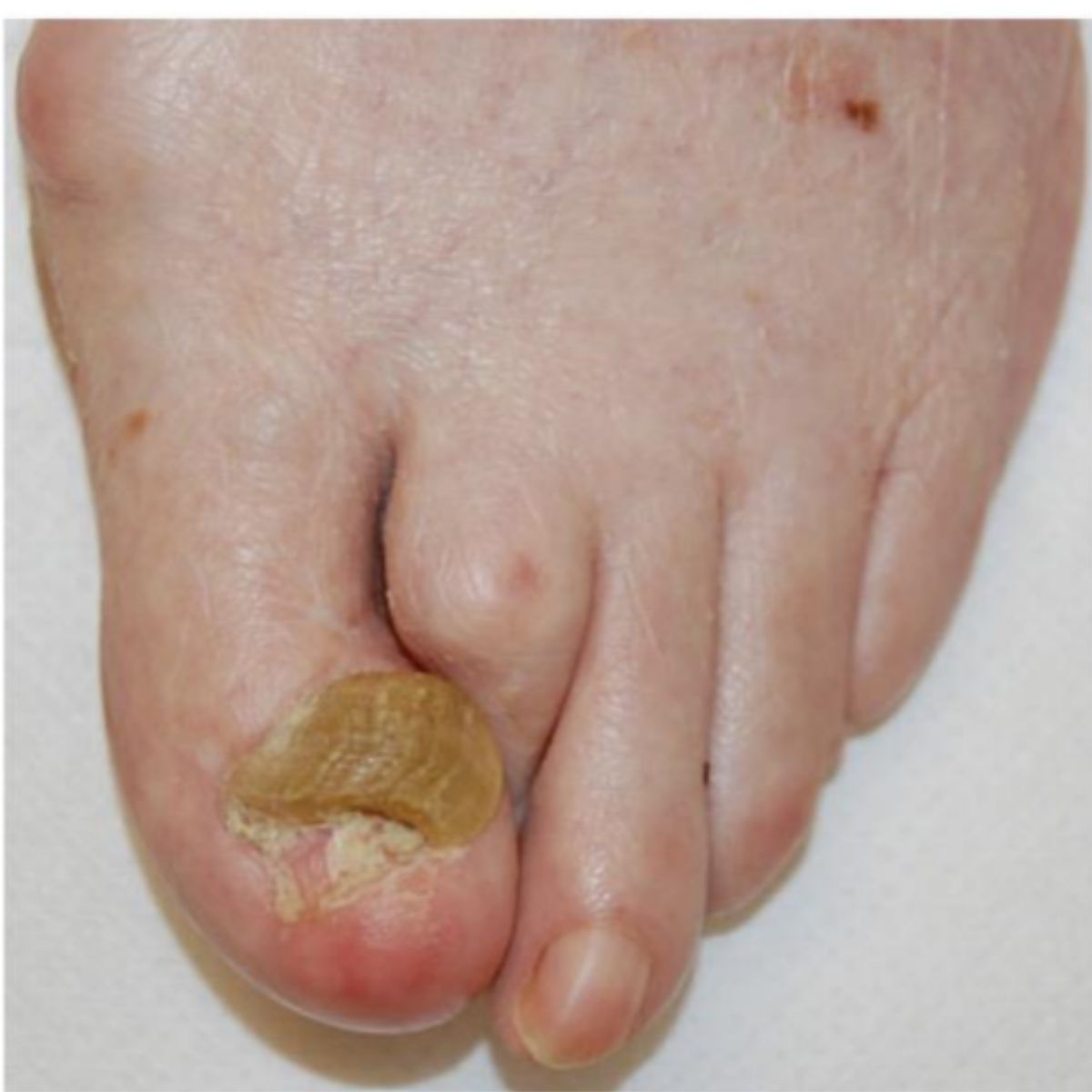
Mòng sừng cừu (onychogryphosis) mô tà một chiếc móng giống như móng vuốt (Hinh 2.30). Chất nền móng tạo ra một phiến móng phát triển về độ dày chứ không dài, một bên phát triển nhanh hơn bên kia: phiến móng dày hơn, màu vàng nâu và méo mó giống vỏ hàu.
2.3 Sự thay đổi màu móng
2.3.1 Móng đổi màu trắng (leukonychia)
Leukonychia đề cập đến sự đổi màu trắng của móng và có thể được phân biệt thành ba loại với các đặc điểm lâm sàng khác nhau và cơ chế bệnh sinh khác nhau:
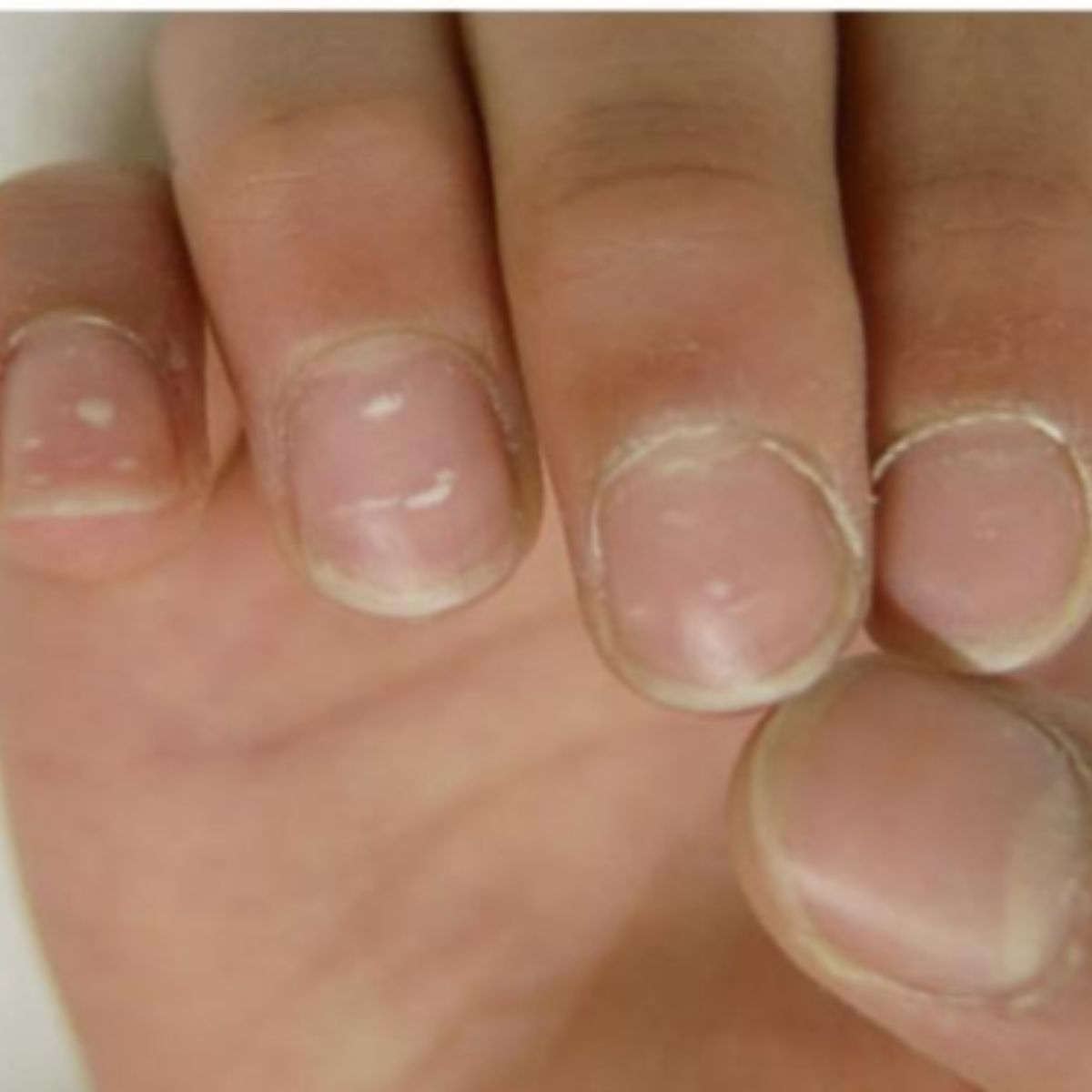
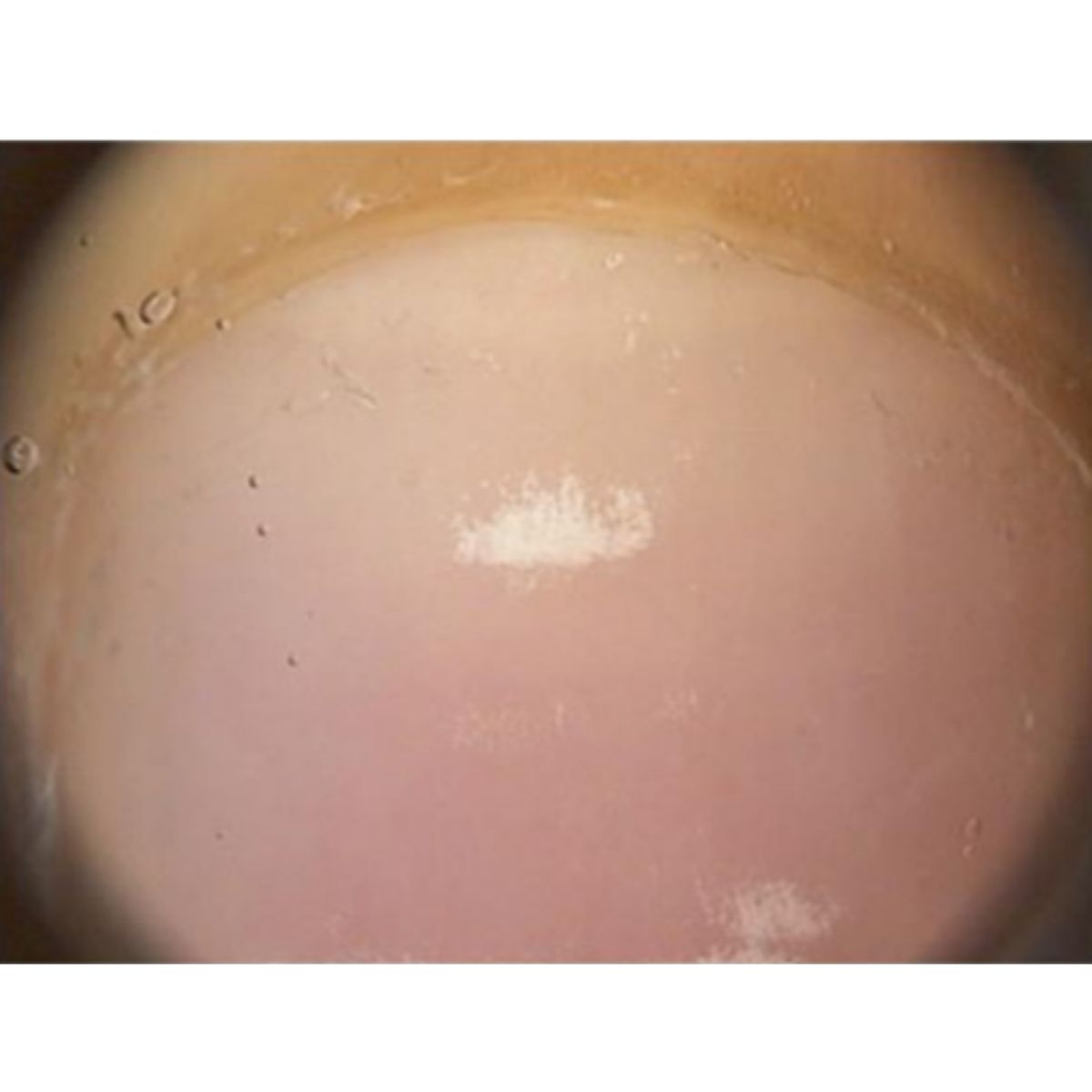
- Leukonychia thực sự, nơi phiến móng có sắc tố và màu trắng di chuyển ra xa theo sự phát triển của móng. Nó là kết quả của quả trình sừng hóa bị khiếm khuyết của các tế bào sừng ở phần xa của chất nền móng, với sự còn tồn tại của các tế bào sừng hóa không hoàn toàn trong phiến móng (Hình 2.31). Những tế bào này không trong suốt và phản xạ ánh sáng, gây ra sự đổi màu trắng.
- Leukonychia rõ ràng, nơi sự đổi màu trắng mờ dần khi ẩn vào, vì đó là do những bất thường ở giường móng.
- Pseudo-leukonychia, nơi sự đổi màu móng có nguồn gốc bên ngoài, và do bề mặt của phiến móng dễ vỡ với sự thoái hóa keratin tạo ra màu trắng.

Tùy thuộc vào hình thái của sự đổi màu trắng, tất cả các biến thể bao gồm một vài phân nhóm.
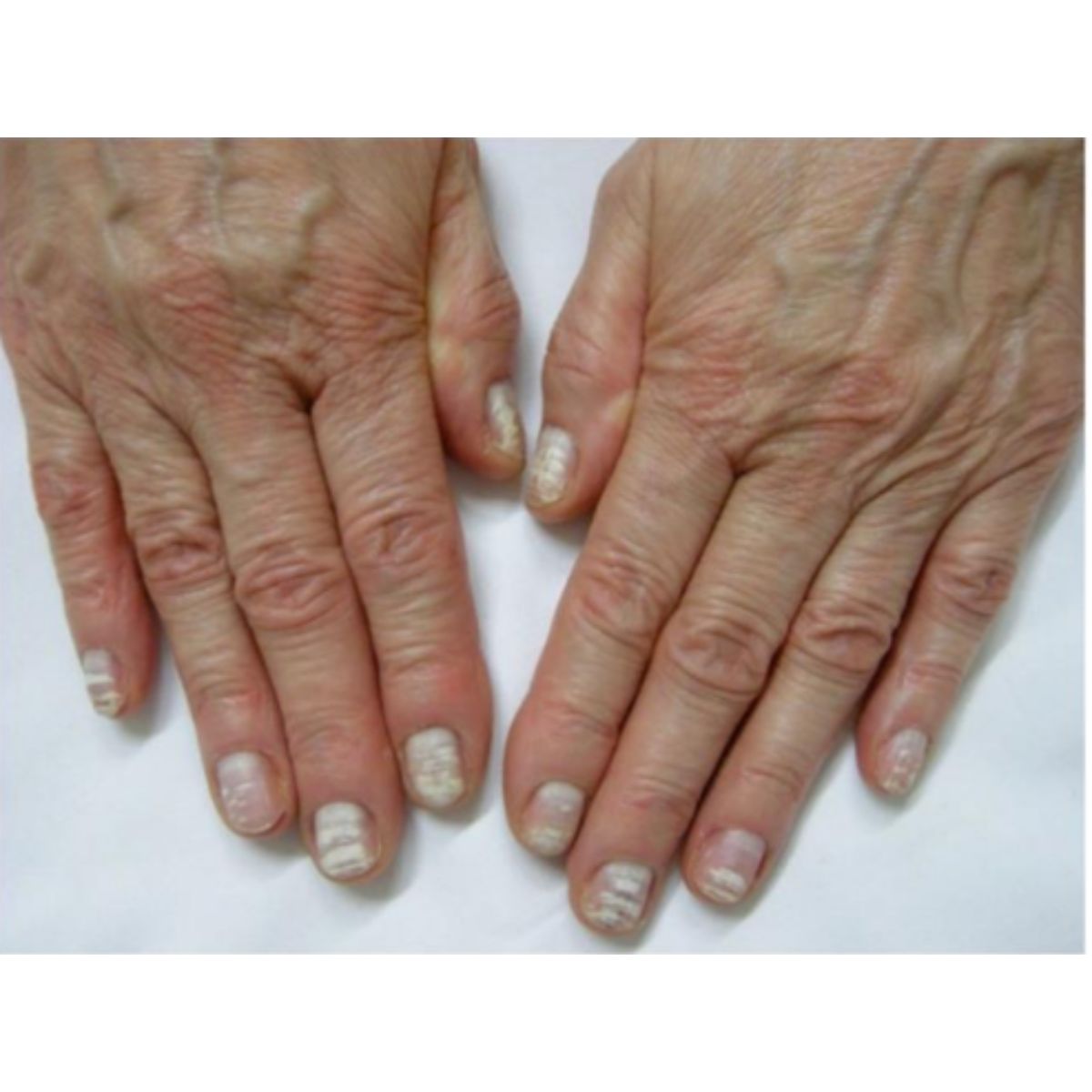
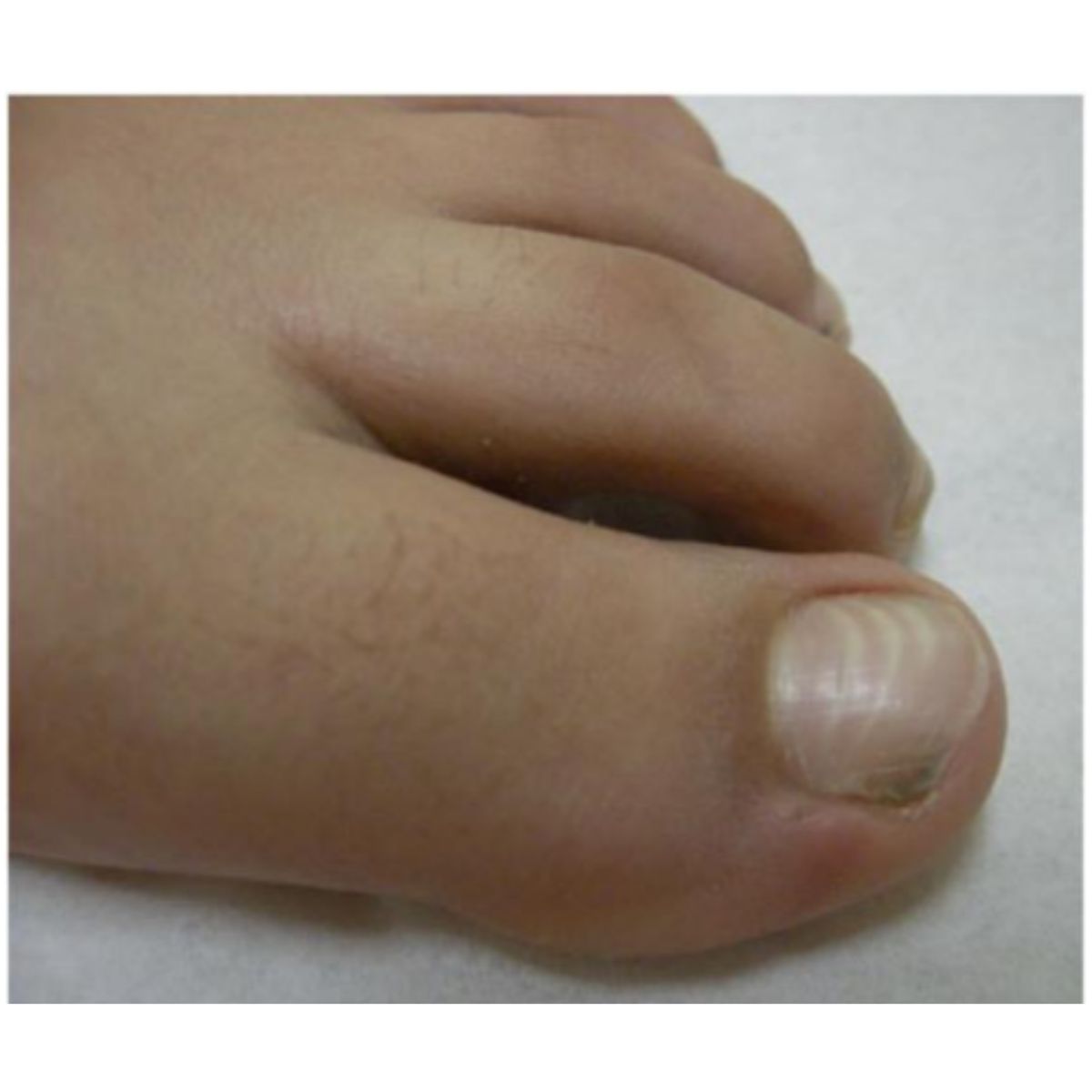
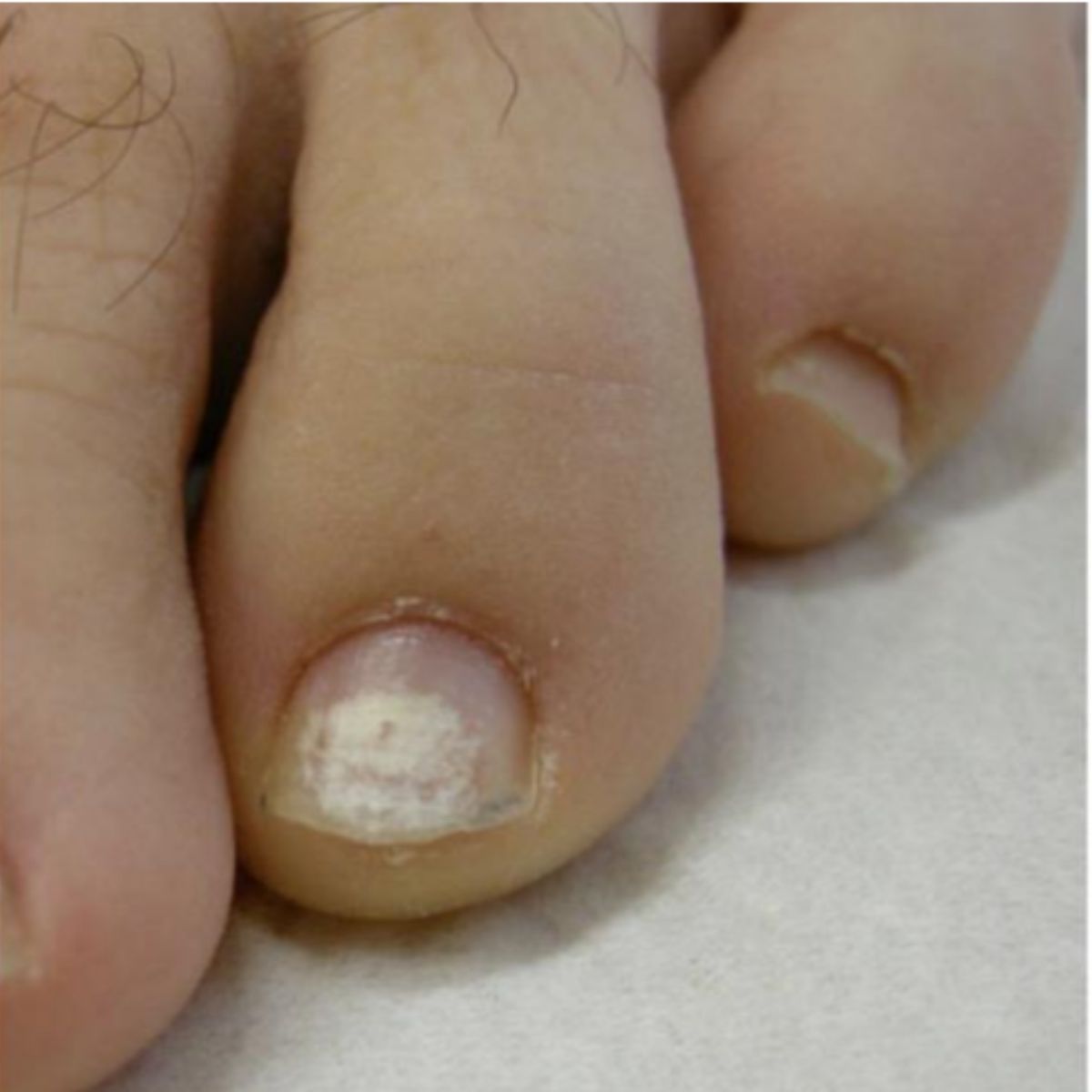
Leukonychia thực sự trên thực tế có thể ảnh hưởng đến toàn bộ móng (leukonychia toàn phần), trong một tình trạng hiếm gặp, thường là do di truyền và không rõ nguồn gốc hoặc phổ biến hơn là phân bố thành các chấm nhỏ (đốm trắng) hoặc sọc (sọc trắng). Leukonychia dạng đốm là điển hình ở móng tay của trẻ em và được cho là do các vi chấn thương ở phần xa của chất nền mỏng: biểu hiện dưới dạng nhiều chấm trắng di chuyển ra xa khi móng phát triển và thường biến mất trước khi tiến đến bờ xa (Hình 2.32), Soi da thường thấy một đốm trắng với các hạt trắng tương ứng với các cụm tế bào sừng hoá chưa hoàn toàn trong phiến móng (Hình 2.33). Leukonychia dạng sọc có thể ảnh hưởng đến móng tay, vị trí do chấn thương ở chất nền móng bên dưới nếp gấp móng gần trong quá trình làm móng và biểu hiện dưới dạng các đường trắng song song với nếp gấp móng. Các đường này thường rõ hơn ở giữa móng và có thể có nhiều đường khi có thói quen làm móng định kỳ (Hình 2.34). Các dấu hiệu tổn thương lớp biểu bì và viêm nếp gấp móng gần có thể đi kèm. Leukonychia dạng sọc cũng khá phổ biến ở móng chân cái, nơi nó biểu hiện dưới dạng 1-4 đường ngang ở giữa phiến móng (Hình 2.35), Chúng là kết quả của chấn thương từ giày đến đầu phiến móng dày và truyền tới chất nền móng.
Leukonychia rõ ràng xuất hiện dưới dạng sự đổi màu trắng của móng do sự thay đổi của giường móng, với phiến móng bình thường trong suốt. Theo đặc điểm lâm sàng, có thể phân biệt ba loại:
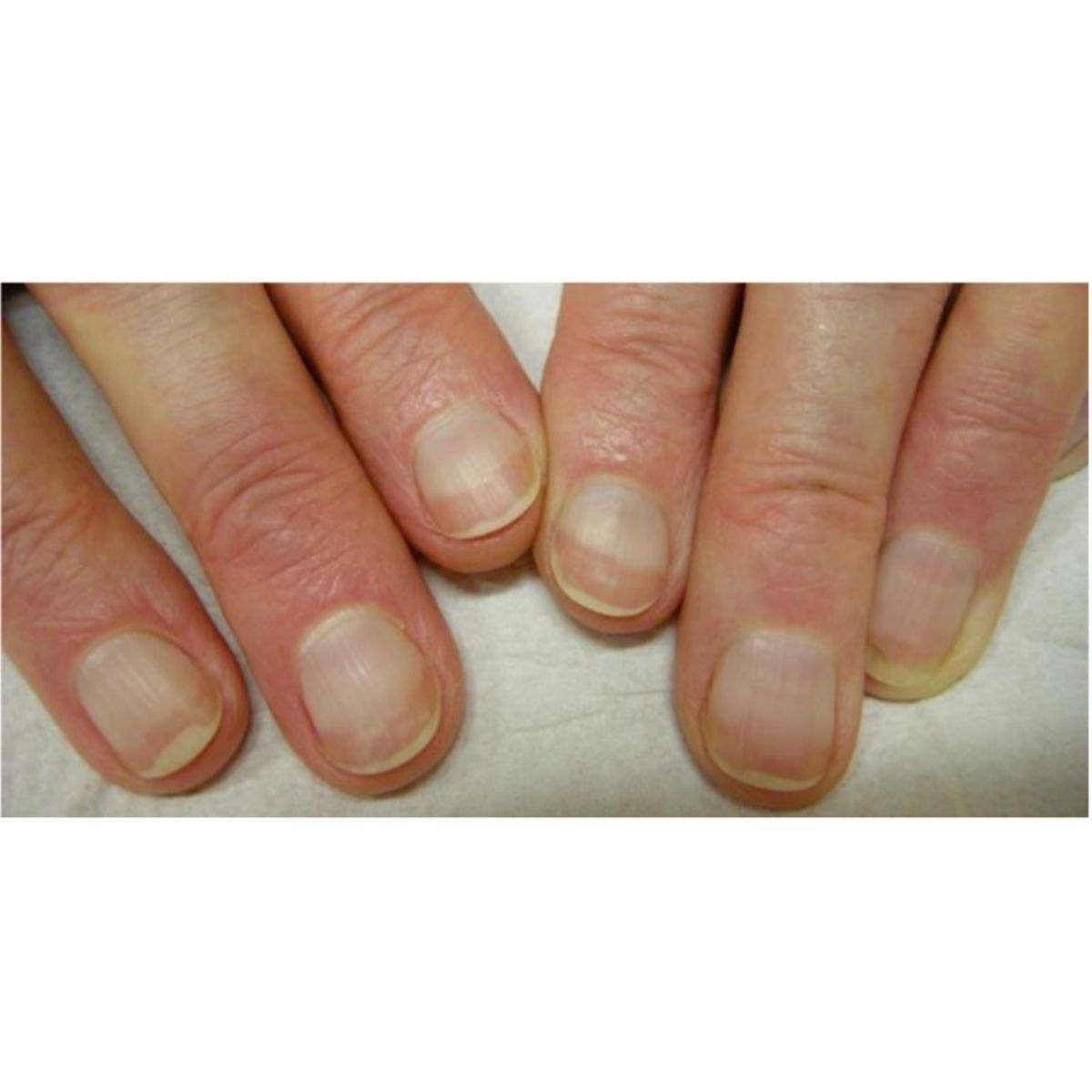
- Móng Terry, nơi leukonychia ảnh hưởng đến toàn bộ móng ngoại trừ dải xa màu hồng đến nâu 1-2 mm (Hình 2.36). Liềm móng có thể nhìn thấy hoặc không, và sự tắc nghẽn tĩnh mạch không che đi dải xa. Thường thấy ở bệnh nhân xơ gan, cũng có thẻ gặp ở người bình thường.
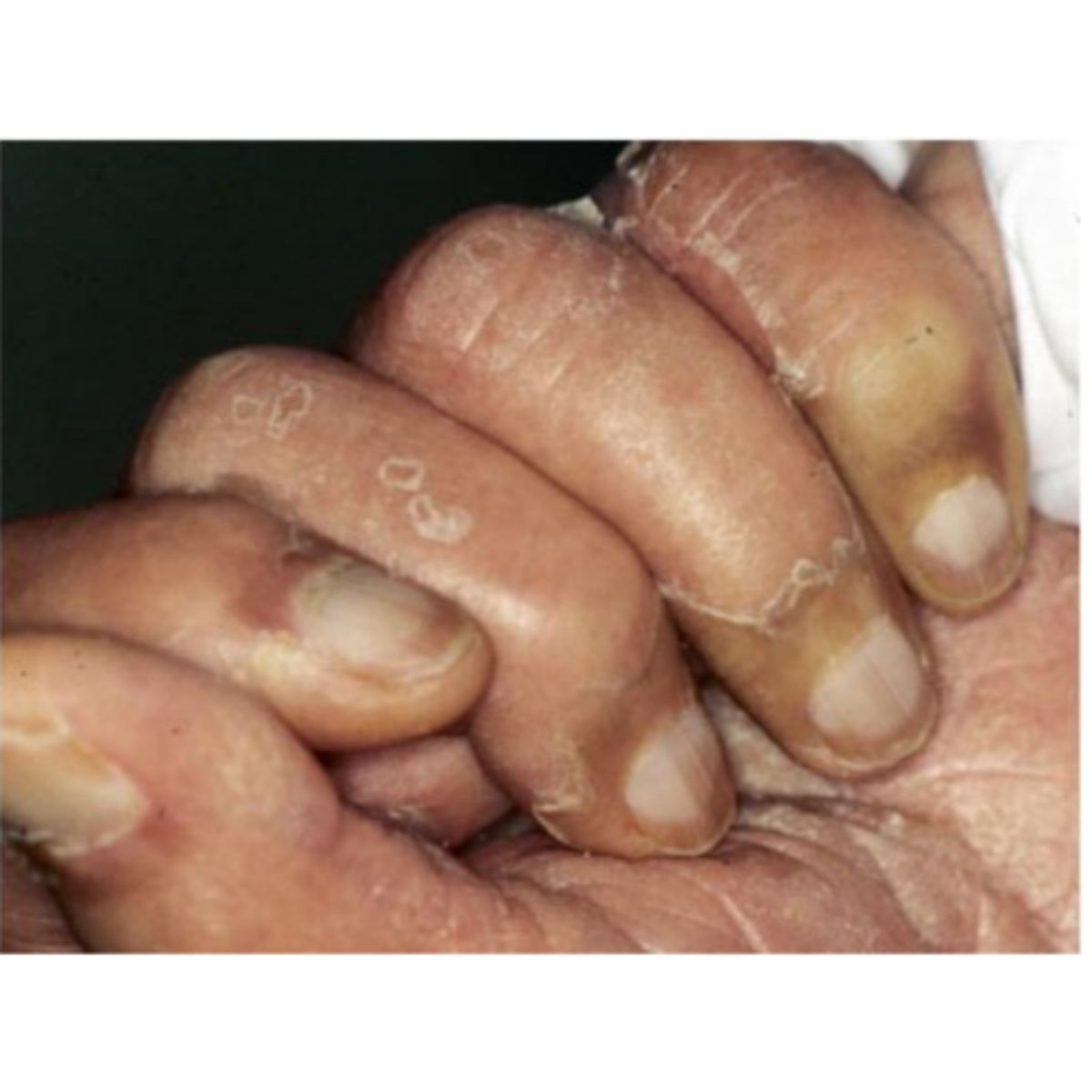
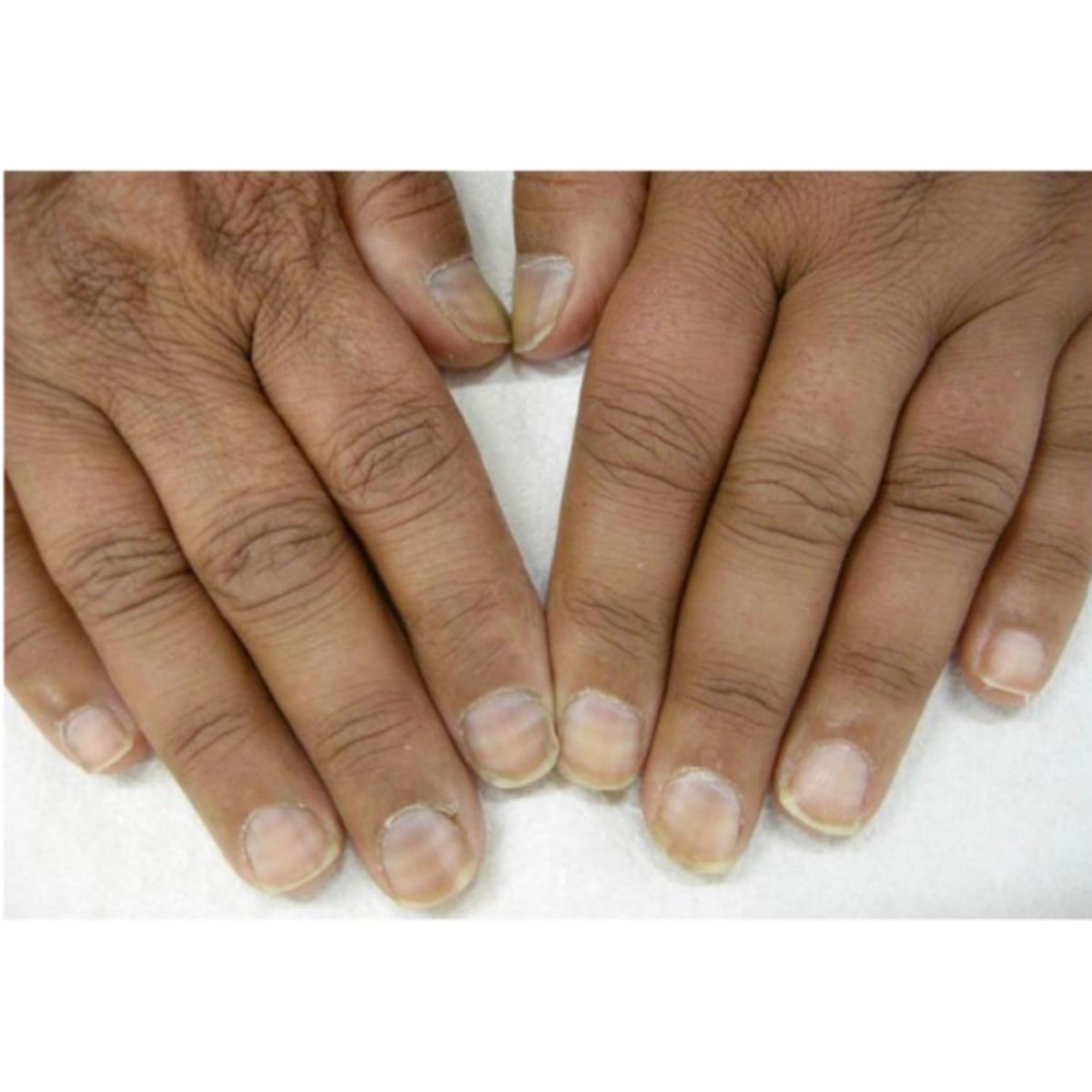
- Móng Lindsay (half and half nail), nơi phần gần có màu trắng xỉn và phần xa (20-60% tổng chiều dài) có màu hồng hoặc nâu đỏ, có đường viền rõ giữa hai màu (Hình 2.37). Loại leukonychia rõ ràng này được báo cáo ở một phần ba số bệnh nhân chạy thân nhân tạo.
- Đường Muehreke, nơi móng có nhiều dải ngang màu trắng, song song với liềm móng (Hình 2.38). Được mô tả ban đầu ở những bệnh nhân bị xơ gan, hiện nay thường được thấy sau hóa trị.
Pseudo-leukonychia mô tả sự đổi màu trắng của móng do tổn thương bề mặt phiến móng do các yếu tố bên ngoài. Trong bệnh nấm móng nông màu trắng, nấm xâm chiếm bề mặt phiến móng và tiêu hóa chất sừng của móng tạo ra những đốm màu trắng đục dễ vỡ có thể được cạo dễ dàng (Hình 2.39). Sự thóai hóa keratin là một dạng móng dễ gãy do sử dụng sơn móng tay trong thời gian dài, dẫn đến tổn thương phần trên phiến móng làm móng trở nên dễ vỡ và trắng. Móng có những đốm trắng đục do vảy mỏng ở bề mặt và đều đặn (Hình 2.40).
2.3.2 Xuất huyết từng mảnh
Biểu hiện dưới dạng một hoặc nhiều sọc nâu đỏ ở phần xa của móng (Hình 2.41) và tương ứng với tình trạng xuất huyết mao mạch máu ở giường móng. Hình dạng dọc bắt nguồn từ hình dạng dọc của các mao mạch máu, chạy dọc theo các nếp dọc của giường móng. Soi da cho phép thấy rõ hơn các vết xuất huyết thường có màu từ đó đậm đến đen và sự mờ dần của sắc tố ở ngoại vì (Hình 2.42). Xuất huyết từng mảnh thường do chấn thương. Chúng có thể thường xuyên được thấy ở móng bị bệnh vảy nến và năm móng, nơi có các dấu hiệu khác của bệnh đi kèm.
2.3. Hắc tố móng (melanonychia) dạng sọc
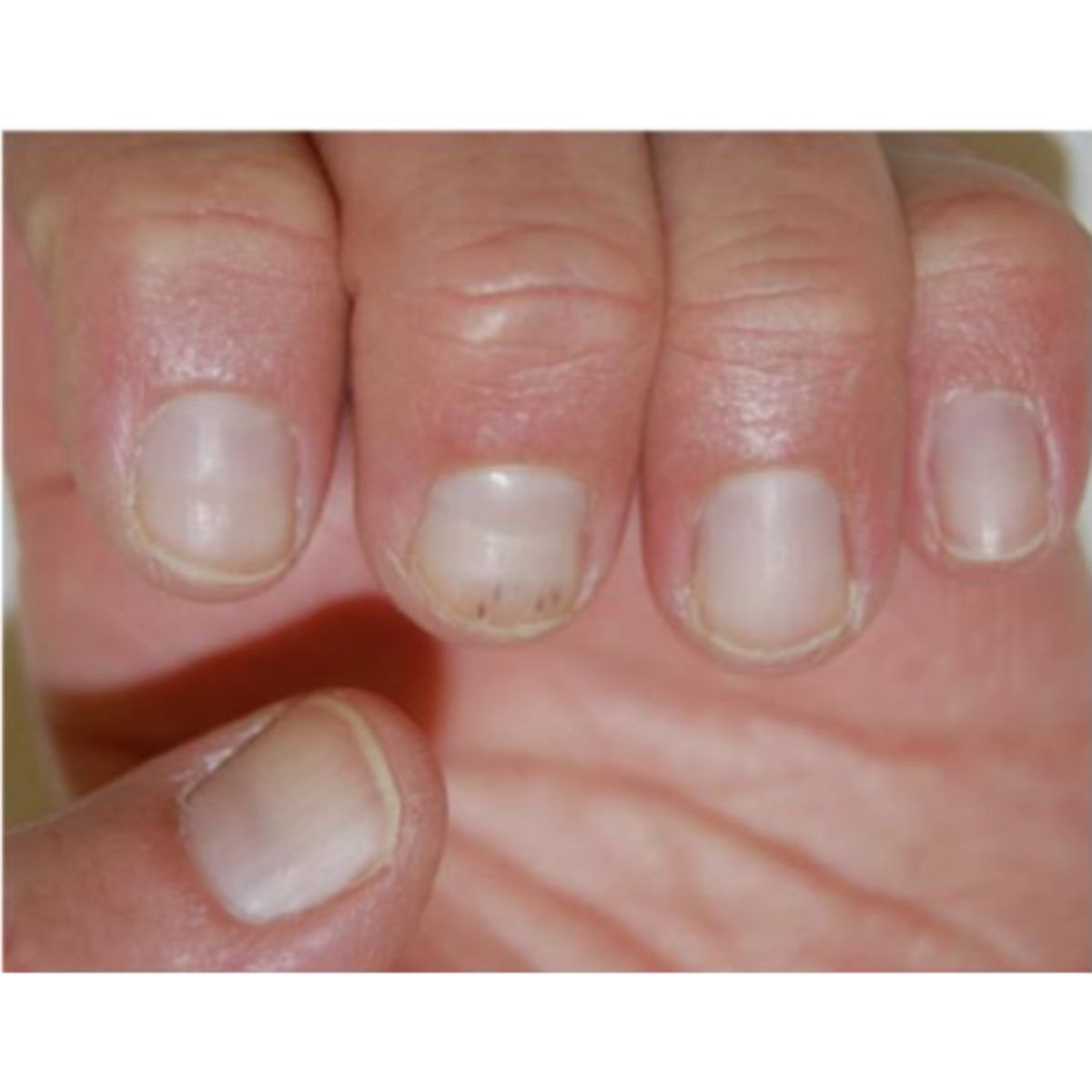
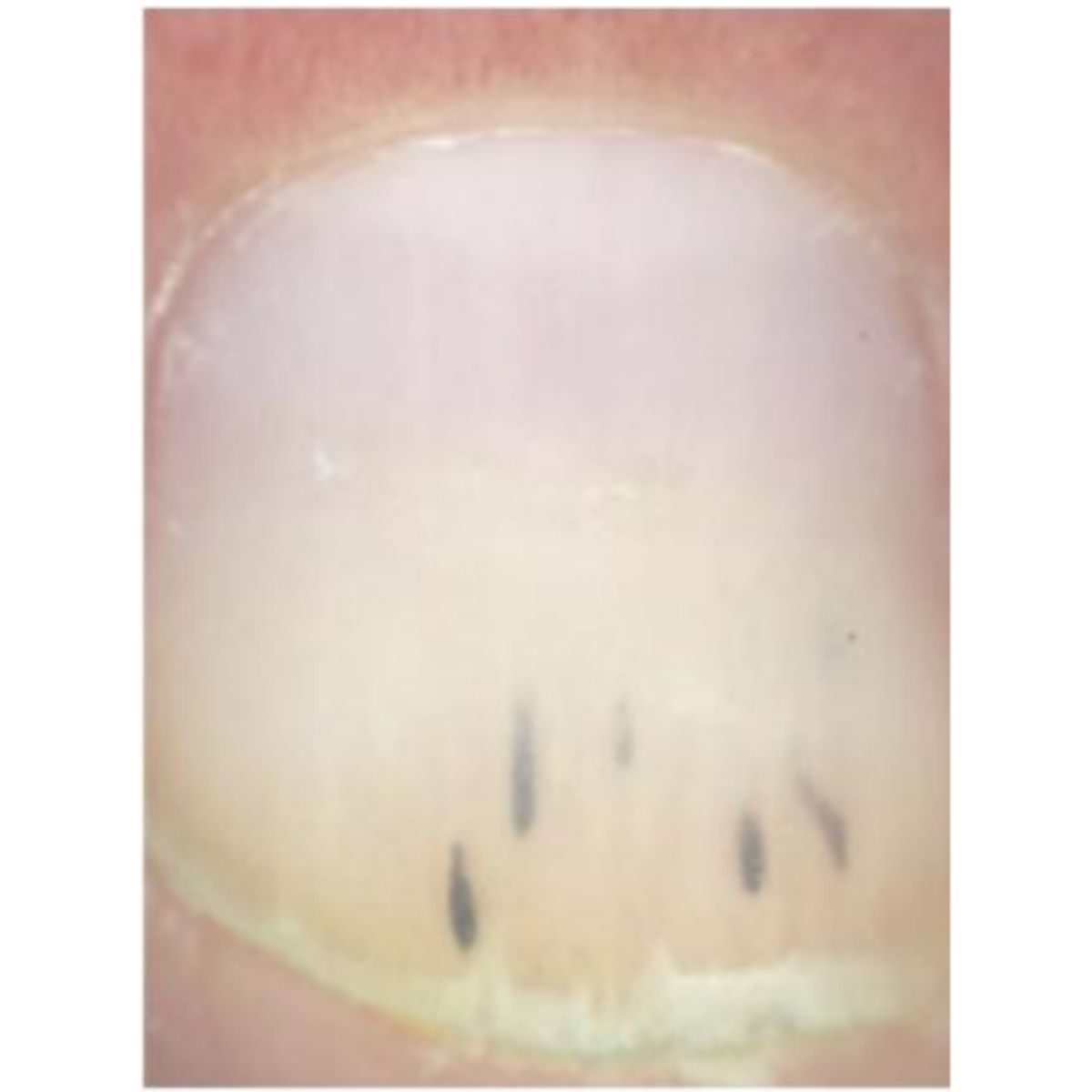
Thuật ngữ longitudinal melanonychia dọc mô tả một dải dọc màu đen-nâu xám tương phản với màu hồng của móng bình thường (Hình 2.43) và là do sự hiện diện của melanin trong phiến móng 2. Biểu hiện của dải có thể thay đổi đáng kể: màu sắc có thể rõ ràng và đồng nhất hơn hoặc ít hơn, các đường viền có thể được xác định rõ hoặc ít sắc nét hơn, chiều rộng có thể dao động từ vài mm cho đến toàn bộ phiến móng. Phiến móng có thể có một số thay đổi hoặc hoàn toàn bình thường. Cuối cùng, sắc tố có thể mở rộng đến mô mềm quanh móng (dấu Hutchinson). Tất cả những biểu hiện này có thể được thấy rõ hơn bằng phương pháp soi phiến móng (Hình 2.44). Melanonychia có thể ảnh hưởng đến một hoặc nhiều ngón, cả ở móng tay và móng chân, và xuất hiện ở mọi lứa tuổi, từ sơ sinh đến người già. Sự xuất hiện của nó là do sự sản xuất melanin bởi các tế bào hắc tố có trong chất nền móng. Trong điều kiện bình thường, các tế bào hắc tố trong chất nền móng không sản xuất melanin và phiến móng hoàn toàn trong suốt. Quá trình sản xuất melanin có thể bắt đầu khi các tế bào hắc tố được kích hoạt hoặc khi chúng tăng sinh và tạo ra melanin. Do đó, có thể phân biệt melanonychia do sự kích hoạt melanocyte và melanonychia do tăng sinh lành tính (tăng sản hoặc nevus) hoặc ác tính (u hắc tố). Do đó, melanonychia dạng sọc có lẽ là triệu chứng móng tay thách thức nhất đối với bác sĩ, vì nó có thể là một biểu hiện lâm sàng của u hắc tố ở móng. May mắn là trong hầu hết các trường hợp, melanonychia là một triệu chứng lành tính do sự kích hoạt tế bào hắc tố trong chất nền móng, nhưng bất kỳ bệnh nhân nào cũng cần được đánh giá cẩn thận. Nói chung, cần phải kiểm tra cẩn thận, bệnh sử lâm sàng, khám thực thể và soi da khi melanonychia ảnh hưởng đến một ngón đơn lẻ và xuất hiện ở tuổi trưởng thành, trong trường hợp không có các đặc điểm móng hoặc dữ liệu trước đó có thể giải thích sự xuất hiện của nó.
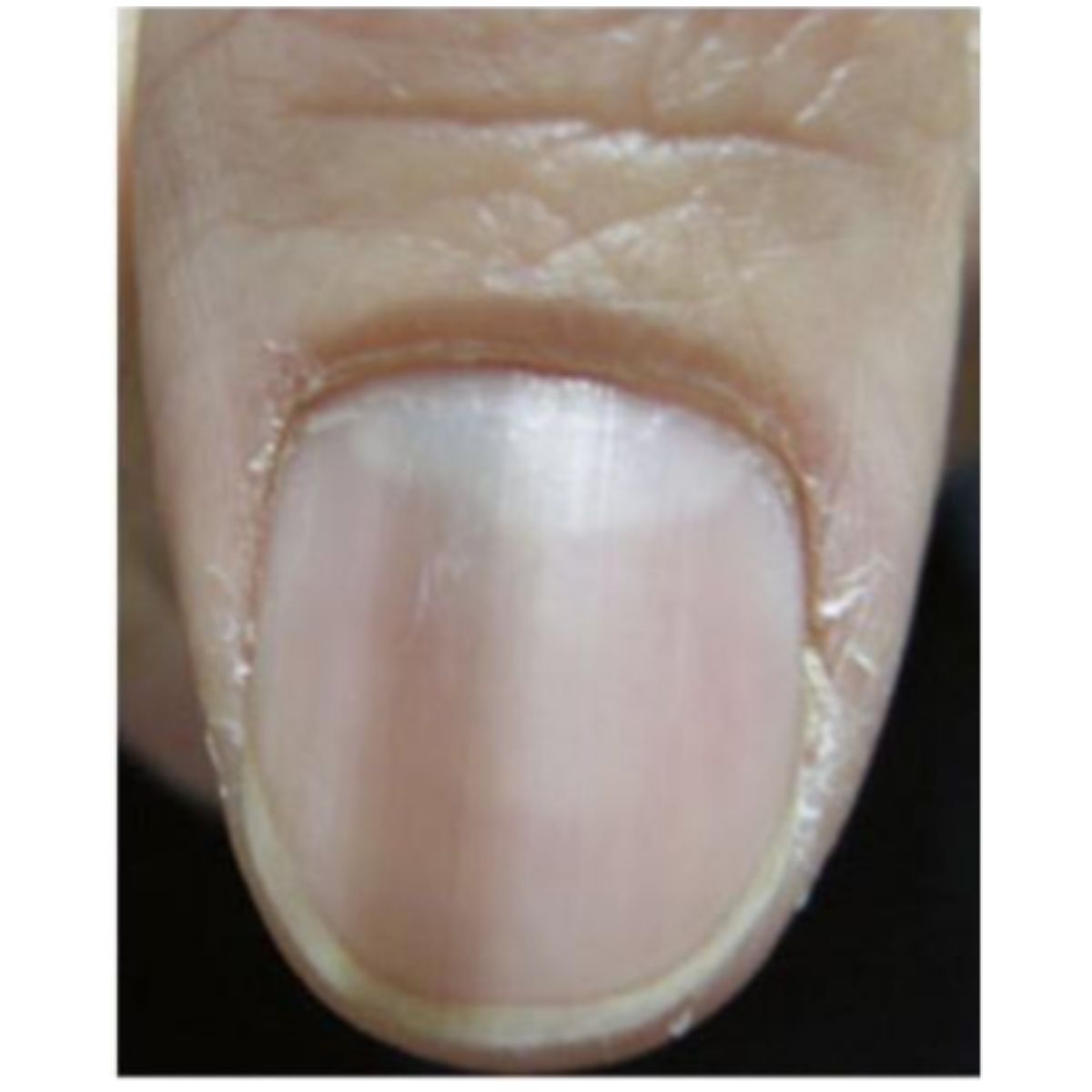
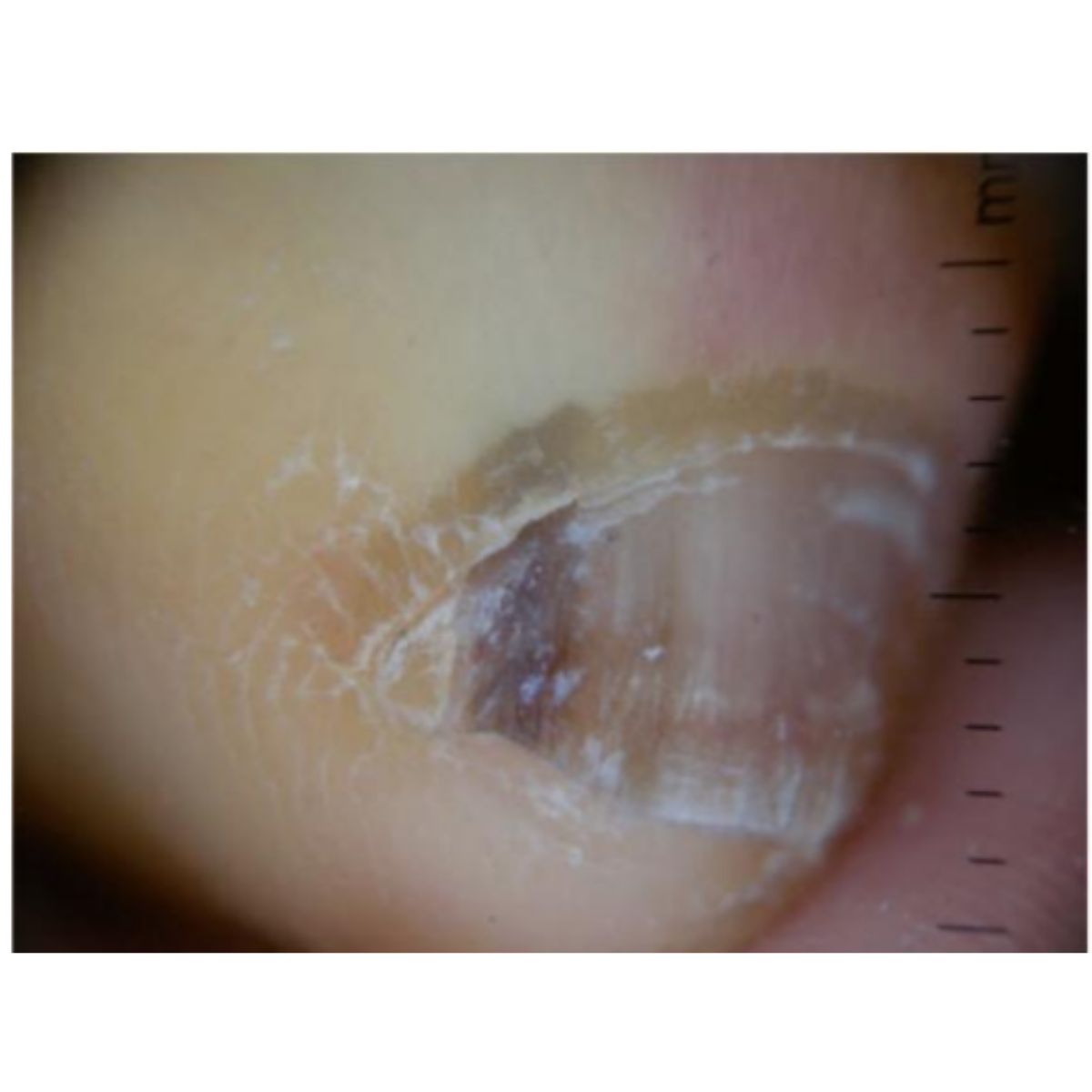
2.3.4 Đỏ móng (erythronychia) dạng sọc
Thuật ngữ longitudinal erythronychia mô tả một dải dọc màu đỏ, bắt đầu từ liềm móng, ít nhiều ở đầu gần, và tiến tới bờ xa (Hình 2.45) P), Phiến móng tương ứng có thể bình thường hoặc có vết nứt dọc mở rộng ở bờ tự do. Dải màu đỏ là do sự hiện diện của khối dưới móng ở mức liềm móng. Một dải mỏng đơn kèm với vết nứt dọc của phiến móng thường là do u nhú móng (onychopapilloma), trong khi một dải lớn hơn có thể là do u cuộn mạch hoặc thậm chí là bệnh Bowen. Nhiều dải erythronychia ở một số móng kèm theo các dài trắng và các vết nứt ở đầu xa là điền hình của bệnh Darier (Hình 2.46).
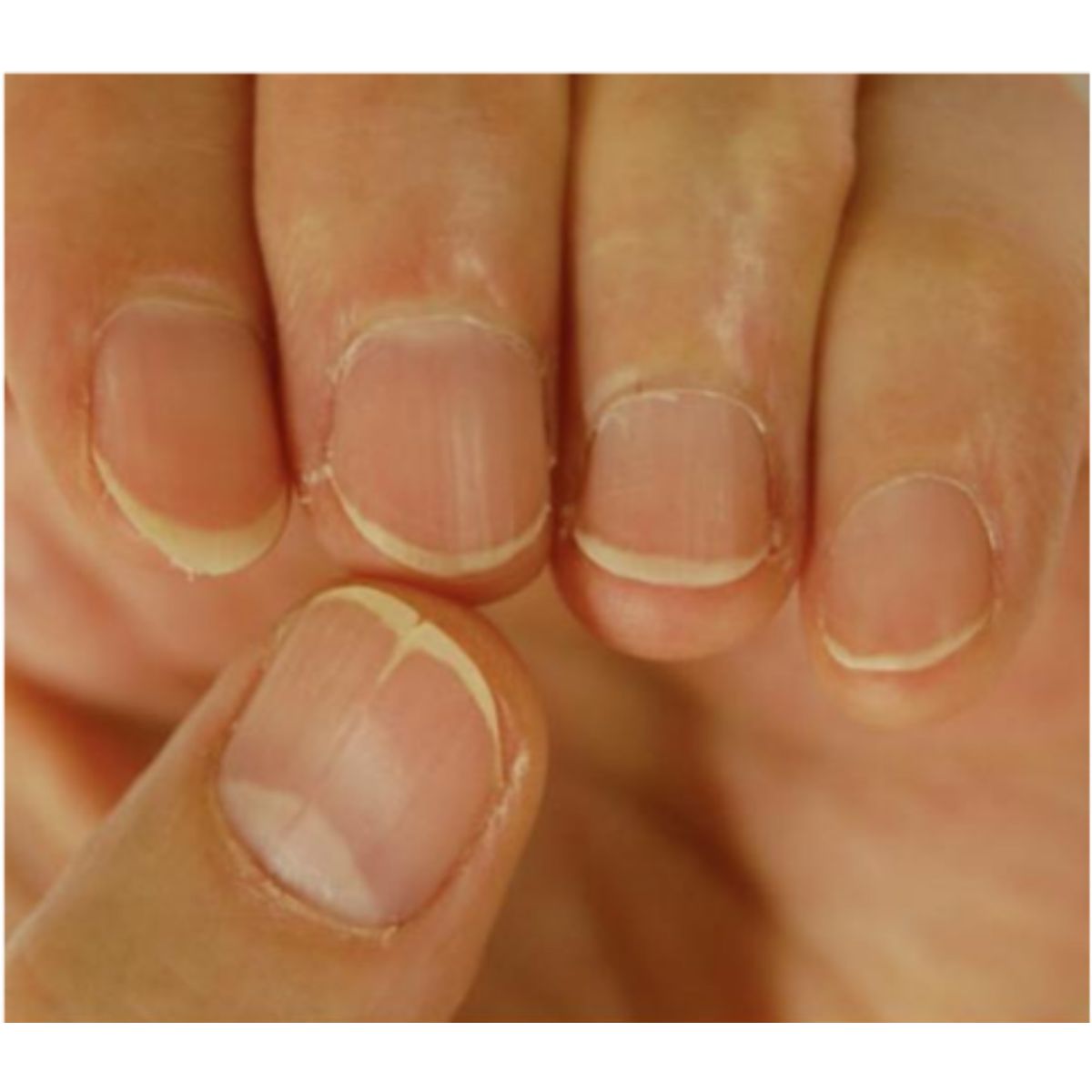
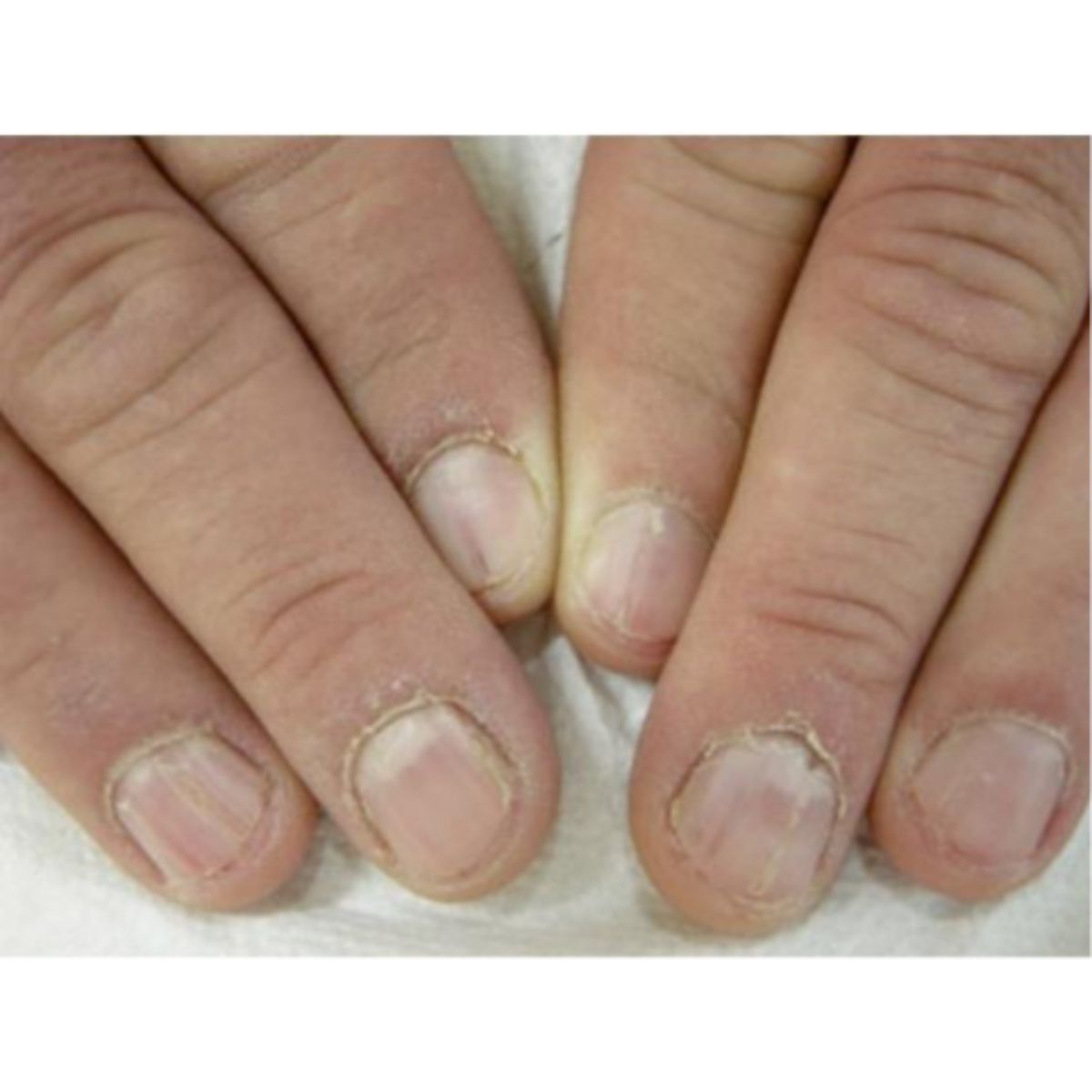
2.4 Thay đổi sự bám dính của phiến móng – giường móng
2.4.1 Tách móng (onycholysis)
Thuật ngữ onycholysis mô tả sự tách rời của phiến móng ra khỏi giường móng bên dưới. Phiến móng xuất hiện màu trắng do có không khí bên dưới (Hình 2.47). Màu sắc có thể không phải là màu trắng vì các sắc tố khác có thể hiện diện và gây ra sự đổi màu xanh đen (pyocyanin), vàng (nấm và dịch tiết) hoặc đỏ (hemosiderin). Onycholysis là một trong những dấu hiệu móng phổ biến nhất và thường không đặc trưng.
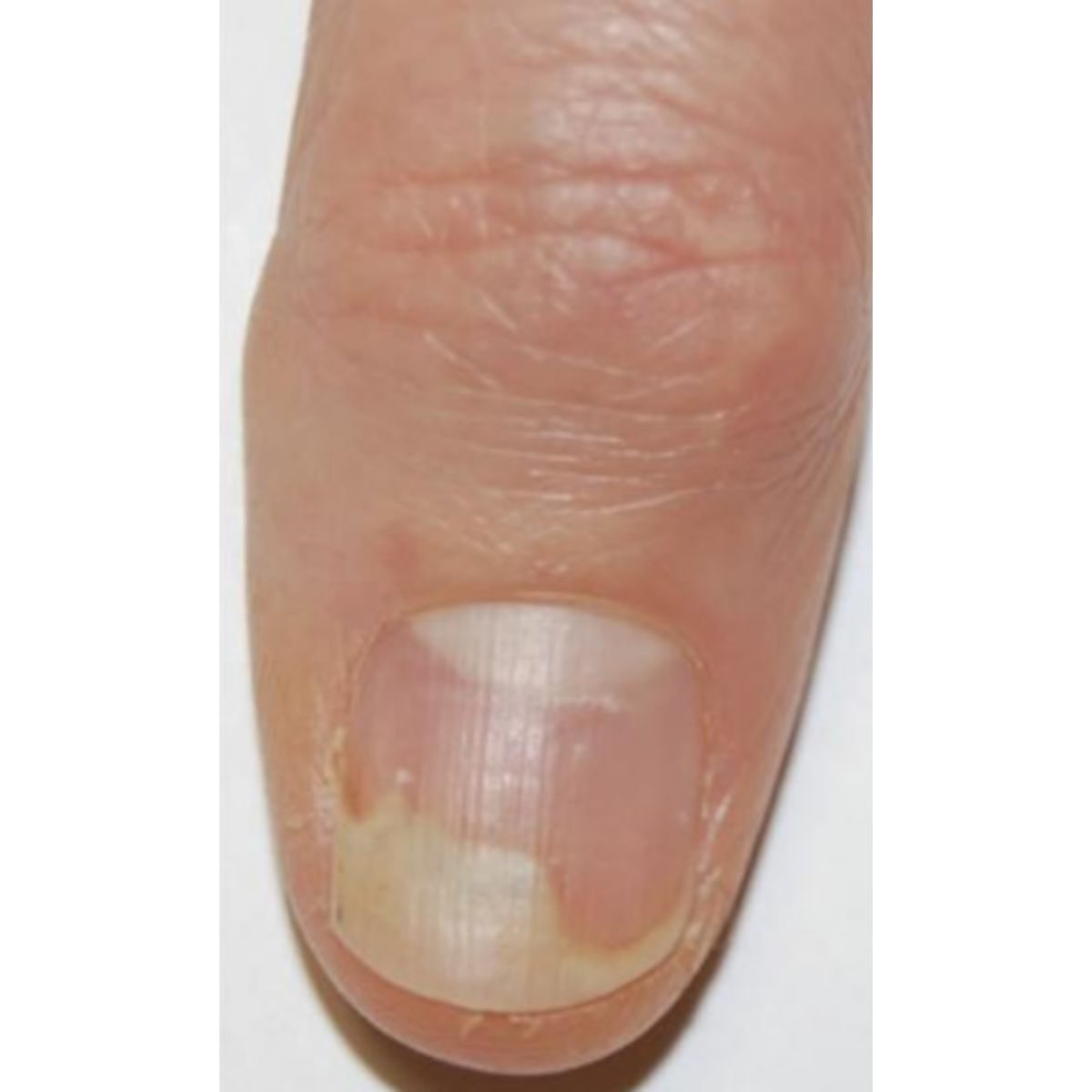
Hình 2.47 Onycholysis: phiến móng bị tách ra khỏi giường móng và xuất hiện màu trắng do có không khi bên dưới
2.4.2 Tăng sừng dưới móng
Được đặc trưng bởi sự tích tụ của các vảy dưới phiến móng, bị tách ra và nâng lên. Quan sát móng từ phía trước, cùng với việc loại bỏ phiến móng bị tách ra, xác nhận sự nâng phiên móng là do sự hiện diện của các vảy bên dưới (Hình 2.48). Tăng sừng dưới móng là kết quả của sự tăng sinh quá mức của tế bào sừng giường móng/ rãnh dưới móng và thường gặp trong các rối loạn viêm như bệnh vảy nến và viêm da tiếp xúc cũng như bệnh nấm dưới móng ở phần xa móng.
2.5 Thay đổi của mô quanh móng
Các nếp gấp móng bao quanh phiến móng ngoại trừ phần bở xa. Nếp gấp móng gần được bám chặt vào phiến móng bằng lớp biểu bì. Các nếp gấp bên có thể lồi nhiều hoặc ít và che phủ cạnh bên của phiến móng ở những mức độ khác nhau. Ở móng tay, 1/3 xa của các cạnh bên của phiến móng thường nhìn thấy được từ bên ngoài, vì nếp gấp bên trở nên phẳng ở phần xa, trong khi ở các móng chân, đặc biệt là 3 ngón đầu, các nếp gấp che phù cạnh bên lên đến bờ tự do, lồi và nâng lên.
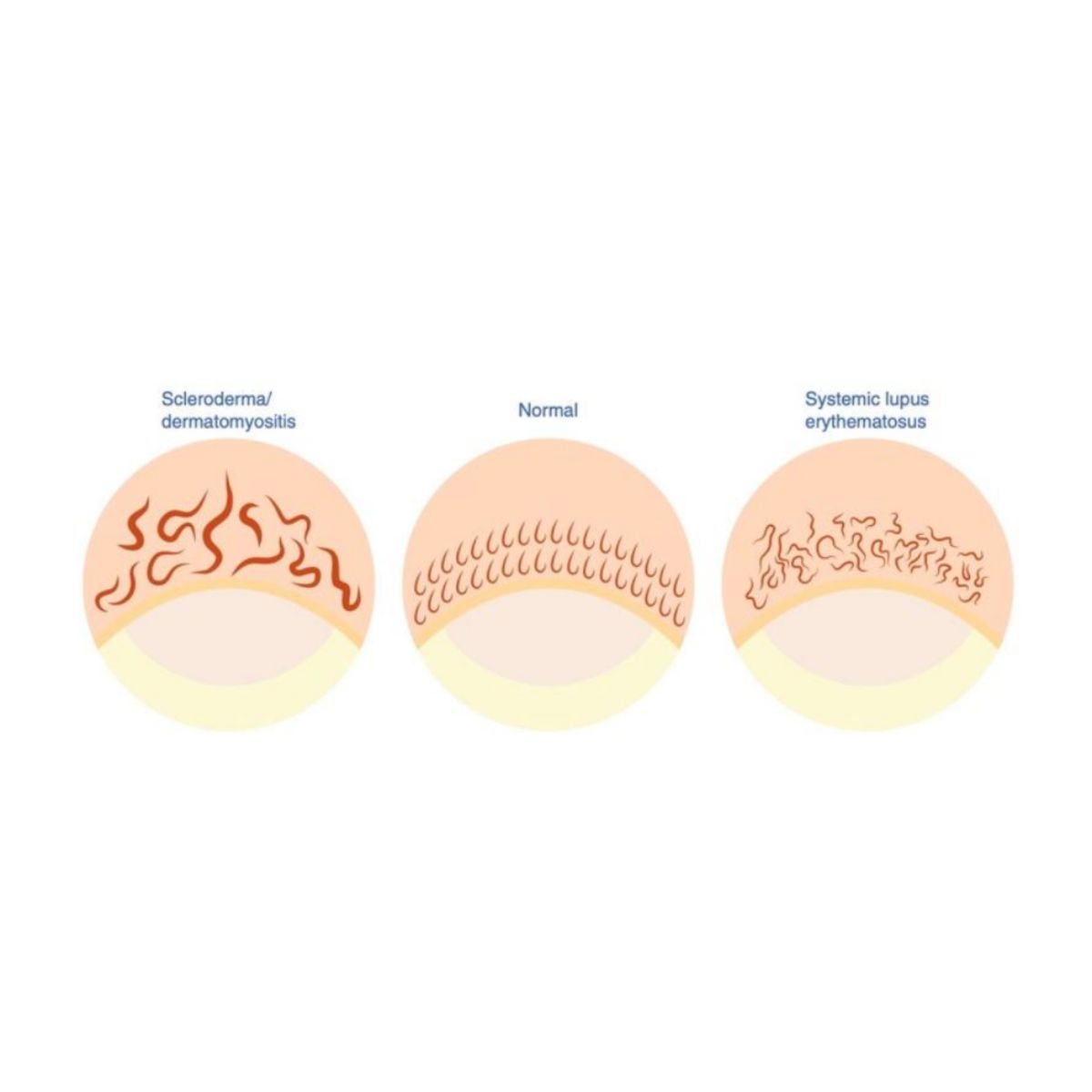
2.5.1 Sự thay đổi kiểu hình mao mạch của nếp gấp móng
Những thay đổi trong kiểu hình mao mạch ở nếp gấp móng là điển hình của các bệnh mô liên kết và được thấy rõ nhất ở ngón tay thứ tư hoặc thứ ba. Các bất thường về mao mạch bao gồm sự rối loạn tổ chức của cầu trúc mao mạch (xơ cứng toàn thân, viêm bì cơ, lupus ban đỏ hệ thống), giãn mao mạch (hội chứng Raynaud, xơ cứng hệ thống, viêm da cơ), vi xuất huyết (xơ cứng toàn thân, viêm bì cơ), các vùng vô mạch (xơ cứng toàn thân, viêm bị cơ) và các mao mạch dạng nhánh hoặc cụm ở vùng ít mạch máu (xơ cứng toàn thân, viêm bì cơ) (Hình 2.49).
2.5.2 Viêm quanh móng (paronychia)
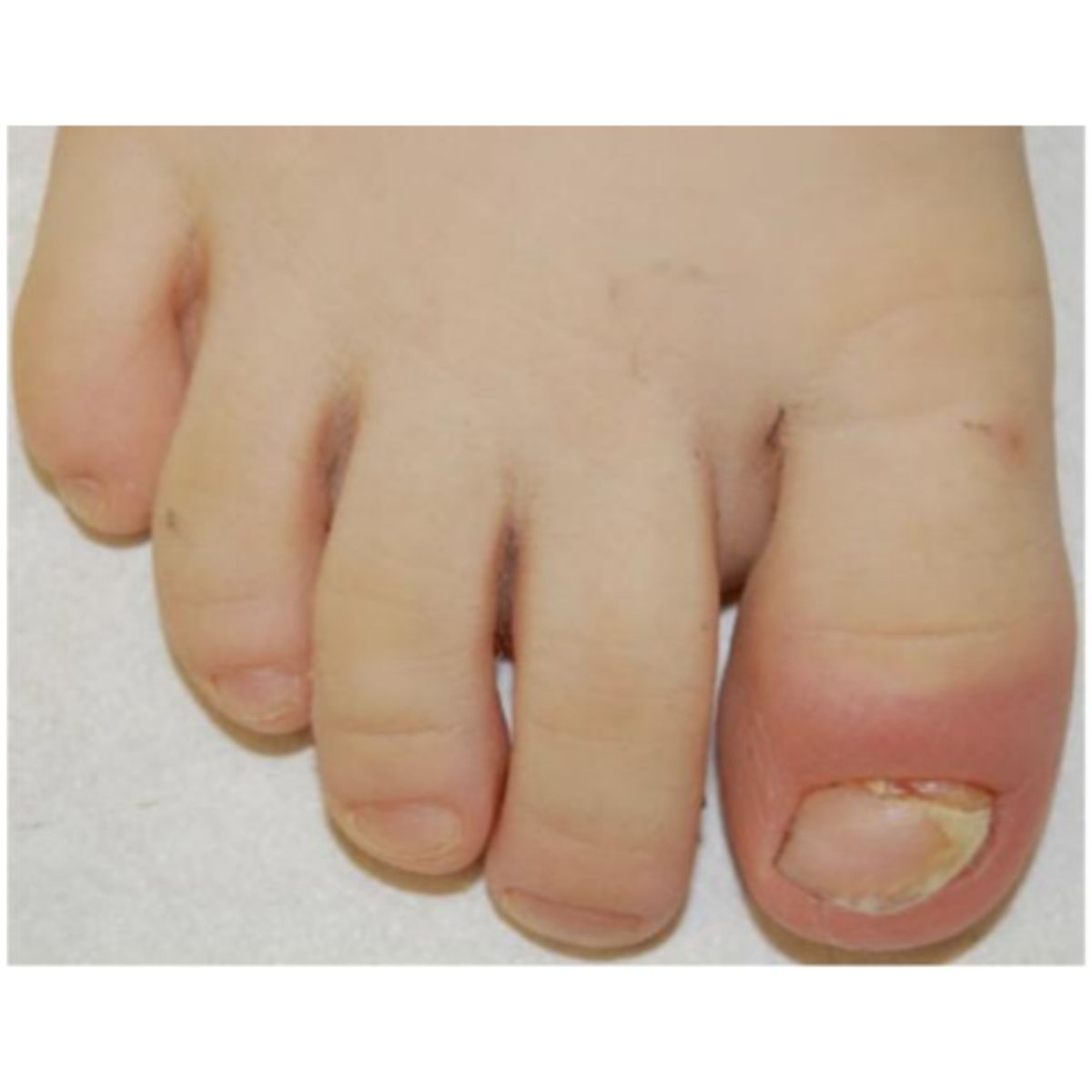
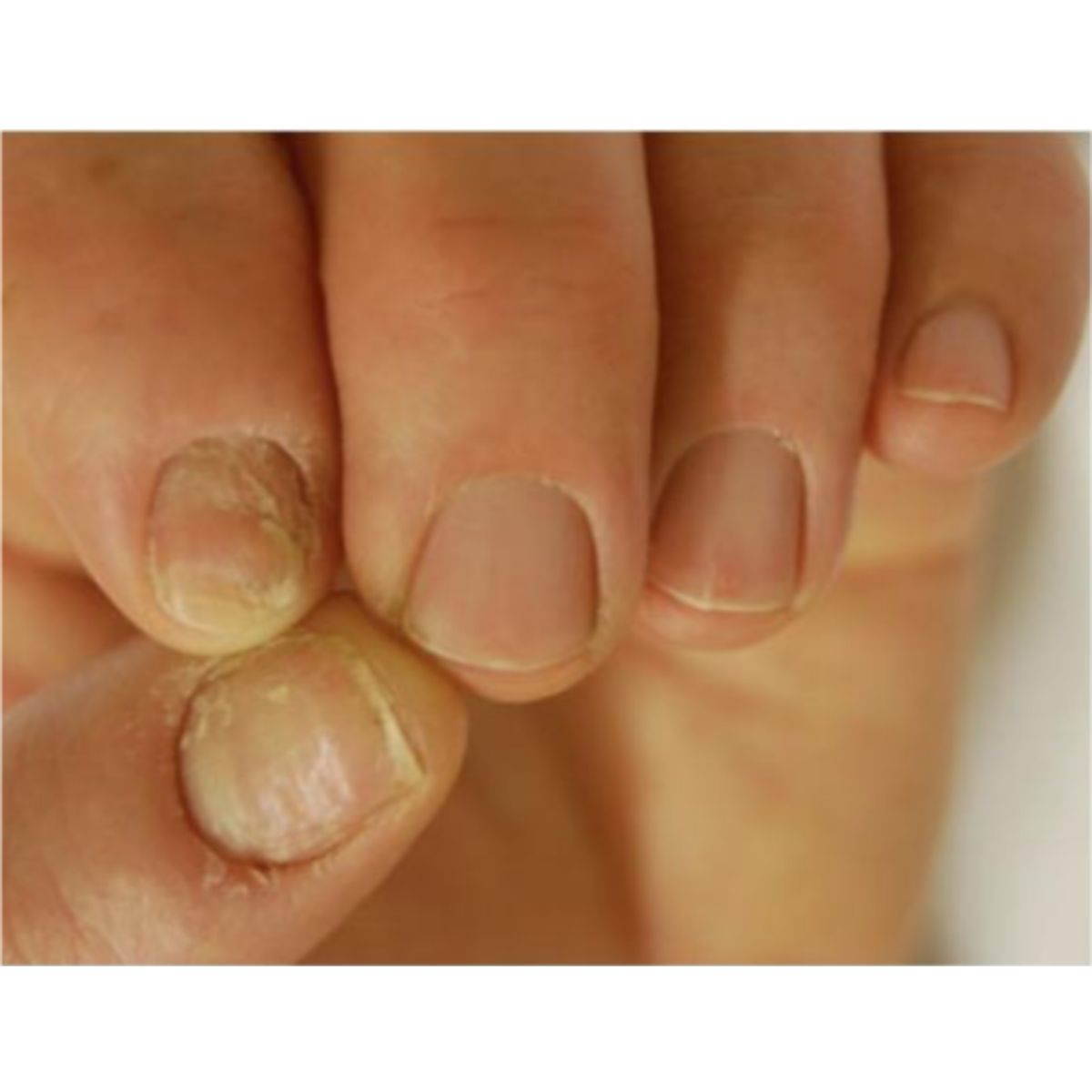
Thuật ngữ paronychia mô tả tình trạng viêm ở các nếp gấp móng, với ban đỏ, sưng, đau và suy giảm hoạt động. Paronychia thường ảnh hưởng chọn lọc đến nếp gấp móng gần, với tình trạng viêm cấp tính hoặc mãn tính, luôn có đặc trưng bởi thiếu lớp biểu bì (Hình 2.50 và 2.51). Chất nền móng bên dưới có thể bị ảnh hưởng bởi quá trình viêm và tạo ra các đường Beau, tách móng ở đầu gần hoặc các bất thường trên bề mặt phiến móng. Dạng viêm quanh móng cấp tính phổ biến nhất ảnh hưởng đến 1 móng tay sau các vì chấn thương và nhiễm trùng do vi khuẩn, chủ yếu gặp ở trẻ em. Mặt khác, viêm quanh móng mãn tính thường thấy ở vài móng tay của phụ nữ trưởng thành thường xuyên tiếp xúc với nước và các chất kích ứng hoặc làm móng tay quá mức. Các nguyên nhân khác gây ra viêm quanh móng cấp tính ở nhiều ngón là do thuốc, như retinoid, thuốc kháng retrovirus (indinavir) và thuốc ức chế EGFR: tình trạng viêm trong những trường hợp này nghiêm trọng và thường đi kèm u hạt sinh mù. Viêm quanh móng và u hạt sinh mù là những triệu chứng điển hình của móng chân chọc thịt và là kết quả của chấn thương lặp lại của gai móng vào các mô mềm cạnh bên.
Tài liệu tham khảo
1. Tosti A, Daniel CR III, Piraccini BM, Iorizzo M (2010) Color atlas of nails. Springer, Berlin
2. Tosti A, Piraccini BM, de Farias DC (2009) Dealing with melanonychia. Semin Cutan Med Surg 28:49-54.
3. de Berker D (2012) Erythronychia. J Dermatol 25(6):603-611.
4. Hasegawa M (2011) Dermoscopy findings of nail fold capillaries in connective tissue diseases J Dermatol 38(1):66-708.